Методика частичного релизинга прямых мышц живота для полного восстановления белой линии после задней сепарационной пластики по поводу больших и гигантских послеоперационных вентральных грыж
Автор: Ермаков Н.А., Зорин Е.А., Орловская Е.С., Лядов К.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 4 (44), 2015 года.
Бесплатный доступ
Послеоперационные грыжи больших размеров являются актуальной про-блемой современной герниологии из-за большого числа послеоперационных осложнений и высокой частоты рецидивов, что связано с отсутствием стандартов лечения этой тяжелой категории пациентов. В настоящее время большинство хирургов, специализирующихся на лечении этой группы пациентов, отдают предпочтение сепарационной аллопластике передней брюшной стенки. Представлен клинический случай, демонстрирующий новое дополнение к уже известной методике «Transvesus Abdominis muscle Release» (TAR) [3], целью применения которого явилось предупреждение внутрибрюшной гипертензии после сепарационной аллопластики при условии восстановления белой линии живота.
Гигантская грыжа, вентральная грыжа, герниопластика, сепарационная пластика
Короткий адрес: https://sciup.org/142211221
IDR: 142211221 | УДК: 617-089.844
Текст научной статьи Методика частичного релизинга прямых мышц живота для полного восстановления белой линии после задней сепарационной пластики по поводу больших и гигантских послеоперационных вентральных грыж
Послеоперационные грыжи больших размеров являются актуальной проблемой современной герниологии из-за большого числа послеоперационных осложнений и высокой частоты рецидивов, что связано с отсутствием стандартов лечения этой тяжелой категории пациентов.
В настоящее время большинство хирургов, специализирующихся на лечении этой группы пациентов, отдают предпочтение сепарационной аллопластике передней брюшной стенки. Глобально существуют два похода для выполнения сепарационной пластики: «передний» и «задний». Споры о преимуществах и недостатках той или другой методики не утихают. Однако, и «передняя», и «задняя» сепарации имеют схожие ключевые элементы, позволяющие успешно применять их при лечении больших вентральных грыж. Во-первых, обе методики подразумевают рассечение фасциальных структур брюшной стенки с освобождением мышечных компонентов и, тем самым, увеличение объема брюшной полости. Во-вторых, обязательное восстановление белой линии живота. В-третьих, создание большого пространства для расположения сетчатого протеза и его фиксация. Все три ключевых элемента методики должны быть выполнены для достижения хорошего результата хирургического вмешательства [1]. При этом еще одним важ- ным условием успеха является отсутствие внутрибрюшной гипертензии после завершения операции [2]. Представленный клинический случай демонстрирует новое дополнение к уже известной методике «transvesus abdominis muscle release» (TAR) [3], целью применения которого явилось предупреждение внутрибрюшной гипертензии после сепарационной аллопластики при условии восстановления белой линии живота.
Материалы и методы
В июне 2015 года в хирургическое отделение госпитализирован пациент С. 51 года, с диагнозом «Гигантская послеоперационная вентральная грыжа». В мае 2014 года пациент оперирован по поводуострого гангренозно-перфоративного аппендицита, распространенного фибринозно-гнойного перитонита. Использовался срединный доступ. Заживление раны первичным натяжением. Через несколько месяцев после выписки отметил появление и постепенное увеличение в размерах выпячивания на передней брюшной стенке.
При осмотре: гигантская послеоперационная вентральная грыжа, с латеральной ретракцией мышц брюшной стенки, размер грыжевого выпячивания в положении лежа 25х20х10 см, размер грыжевого дефекта 20х14 см. По классификации EHS грыжа относилась к M1W3Ro (рис. 1 – 3).
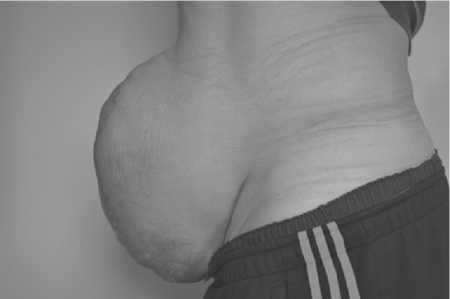
Рис. 1. Вид пациента с гигантской послеоперационной грыжей
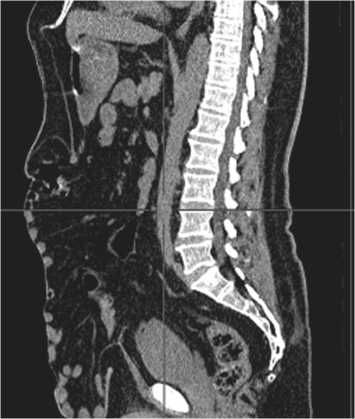
Рис. 2. КТ в сагитальной проекции – видна длина дефекта апоневроза, наличие в грыжевом мешке петель тонкой кишки
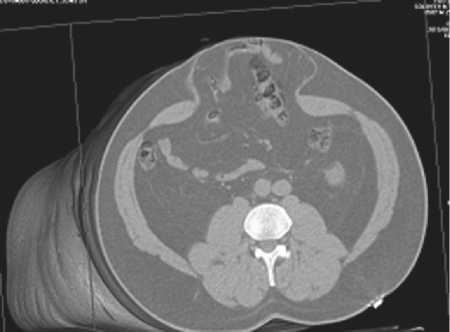
Рис. 3. КТ в 3D-реконструкции – видна ширина дефекта апоневроза (максимально – 14 см)
Из сопутствующих заболеваний: Ожирение II ст (ИМТ 37 кг/м2), ХОБЛ, хр. бронхит курильщика. ДН 0. Гипертоническая болезнь 2 АГ 2 риск ССО 2 ст.
Степень анестезиолого-операционного риска 2 (по ASA).
Оперирован под ЭТН. Время операции 210 мин. После лапаротомии, выделения, иссечения грыжевого мешка с фиксированным к нему большим сальником и адгезио-лизиса, проведена задняя сепарация (TAR-technique) по стандартной методике с мобилизацией поперечных мышц до медиального края поясничных мышц (рис. 4). После ушивания задних листков и установки протеза (SoftMesh 30,5×30,5 см) с ромбовидной ориентацией последнего, обнаружено, что ушивание передних листков апоневроза без выраженного натяжения, сопровождающегося повышением внутрибрюшного давления, невозможно (при пробном сведении передних листков отмечено повышение внутрибрюш-ного давления до 18,2 мм рт. ст. (при условии ЭТН и полной релаксации). Во избежание окончания операции методом «бриджинга», была применена ранее не описанная в литературе методика частичного релизинга прямых мышц живота (PARRA - PArtial Releasing of Rectus Abdominis muscle). Для этого после незначительной мобилизации подкожной клетчатки произведено вскрытие передних листков апоневроза прямых мышц живота на всем протяжении мышц с перерывом на сухожильные промежутки (рис. 5, 6), что позволило
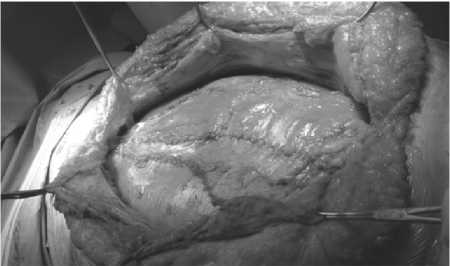
Рис. 4. Задняя сепарация (TAR-technique) по стандартной методике с мобилизацией поперечных мышц до медиального края поясничных мышц. Вид после ушивания задних листков (поперачная фасция и брюшина)
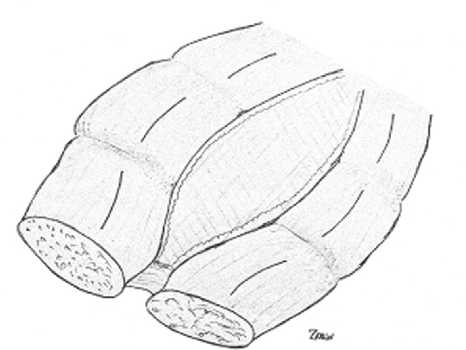
Рис. 5. Схематический вид после установки протеза – диастаз передних листков. Линиями показаны зоны разреза передних листков влагалищ прямых мышц
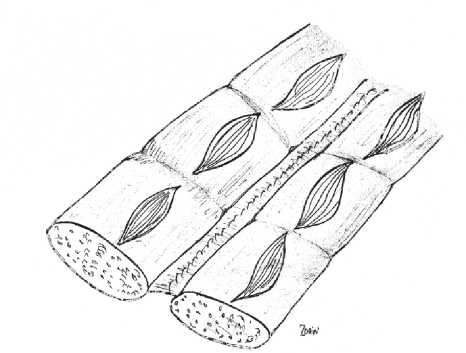
Рис. 6. Схематический вид после выполнения PARRA – полное восстановление белой линии
произвести полное восстановление белой линии живота без повышения внутрибрюшного давления – (внутрибрюш-ное давление после полного ушивания передних листков – 8,4 мм рт ст).
Время операции 210 мин. Внутрибрюшное давление после пробуждения 12,6 мм рт. ст. После операции пациент в течение 12 часов находился в палате интенсивной терапии, после чего переведен в коечное отделение, где начата активизация пациента в бандаже, дыхательная гимнастика. Проводилось мультимодальное обезболивание: перидуральная помпа (2% наропин, скорость введения 6 мл/час), пероральные и внутривенные НПВС, трамадол. Через 36 часов после операции пациент самостоятельно передвигался по отделению. При контрольном КТ брюшной полости визуализируется состоятельность швов переднего листка апоневроза. При замере объема брюшной полости и сравнении с доопе-рационным КТ-данными отмечена аугментация на 25%, что составило около 3000 см3.
Дренажи удалены на 6 сутки. Выписан на 7 сутки.
Дискуссия
Хирургические вмешательства при вентральных грыжах, в особенности, больших размеров, в настоящее время совершенно оправдано считаются реконструктивны-
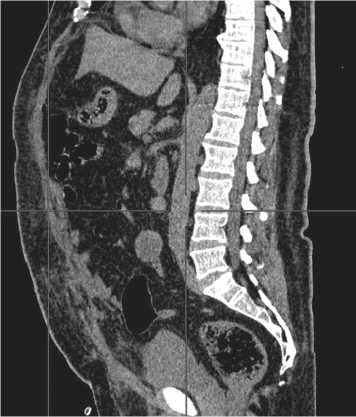
Рис. 7. КТ в сагитальной проекции – полностью восстановленная целостность передней брюшной стенки
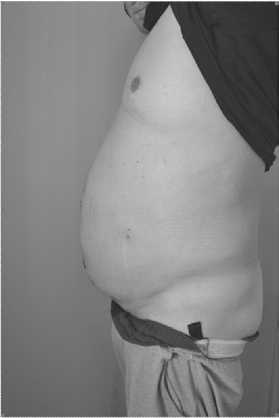
Рис. 8. Вид пациента перед выпиской
ми операциями, предполагающими не только устранение дефекта передней брюшной стенки как такового, но и восстановление домена брюшной полости. Сепарационные методики аллопластики брюшной стенки у большинства пациентов позволяют успешно решать эти задачи. Однако в ряде случаев степень патологических изменений столь выражена, что даже сепарация слоев брюшной стенки не позволяет успешно закончить операцию и вынуждает применять методику «bridging», т.е. отказываться от восстановления белой линии. В этом случае теряется сама суть реконструктивной операции. Возникает закономерный вопрос. Каким образом даже при гигантских грыжах добиться полной реконструкции брюшной стенки? Одним из путей является сочетание «переднего» и «заднего» способов сепарации. В настоящее время опубликована работа об успешном применении методики TAR при рецидивных вентральных грыжах, возникших после «передней» сепарационной пластики [4]. Однако работ, свидетельствующих о безопасном использовании этих двух методов одномоментно, мы не встретили. Еще один способ, представленный испанскими коллегами в устном докладе на 36 Конгрессе Европейского общества герниологов в Эдинбурге в 2014 году, сводится к резекционным вмешательствам на ободочной кишке и сальнике. Имея успешный опыт нескольких таких операций, мы отчетливо представляем цену ошибки в случае развития несостоятельности кишечного анастомоза. Представленный в статье способ не столь радикален как описанные выше, но в ряде случаев он позволяет добиться основных целей реконструктивного вмешательства при больших вентральных грыжах – устранение грыжевого дефекта с полным восстановлением домена брюшной полости.
Заключение
Методика частичного релизинга прямых мышц живота (PARRA – PArtial Releasing of Rectus Abdominis muscle) по-

зволяет произвести восстановление белой линии живота после выполнения задней сепарационной пластики по поводу гигантских послеоперационных грыж без значимого натяжения, что снижает риск развития послеоперационной внутрибрюшной гипертензии и позволяет избежать применения «бриджинга», который снижает качество жизни пациентов в отдаленном послеоперационном периоде.
Однако отдаленные результаты проведенной операции требуют изучения.
Список литературы Методика частичного релизинга прямых мышц живота для полного восстановления белой линии после задней сепарационной пластики по поводу больших и гигантских послеоперационных вентральных грыж
- Pauli Е. M., Rosen M. J. Open Ventral Hernia Repair with Component Separation -Surg Clin N Am 93 (2013) 1111-1133
- Oliver-Allen H. S., Hunter C., Lee G. K. Abdominal compartment syndrome as a rare complication following component separation repair: case report and review of the literature -Hernia 2015 Apr;19(2):293-9.
- Novitsky YW, Elliott HL, Orenstein SB, Rosen MJ Transvesus abdominis muscle release: a novel approach to posterior component separation during complex abdominal wall reconstruction. Am J Surg. 2012 Nov; 204(5):709-16.
- Pauli E. M., Wang J., Petro C. C., Juza R. M., novitsky Y. W., Rosen M. J. Posterior component separation with transversus abdominis release successfully addresses recurrent ventral hernias following anterior component separation -Hernia 2015 Apr;19(2):285-91


