Методика ультразвуковой стеатометрии при неалкогольной жировой болезни печени: пилотные результаты
Автор: Венидиктова Дарья Юрьевна, Борсуков Алексей Васильевич, Алипенкова Анна Валерьевна, Еремкина Алина Владимировна, Тагиль Антон Олегович, Трушова Валерия Александровна
Журнал: Клиническая практика @clinpractice
Рубрика: Оригинальные исследования
Статья в выпуске: 1 т.10, 2019 года.
Бесплатный доступ
Введение. В основе метаболического синдрома лежат увеличение массы висцерального жира, снижение чувствительности периферических тканей к инсулину и гиперинсулинемия. Одним из серьезных проявлений метаболического синдрома является неалкогольная жировая болезнь печени - стеатоз и стеатогепатит. Цель - оценка эффективности диагностической методики ультразвуковой стеатометрии у пациентов с неалкогольной жировой болезнью печени. Материалы и методы. Были обследованы 68 пациентов в возрасте 19-62 лет (медиана возраста 40,5 года), из них 30 мужчин (44,1%) и 38 женщин (55,9%), по единому диагностическому алгоритму из 7 (8) этапов: анкетирование, клинический осмотр, неинвазивная биоимпедансометрия, биохимический анализ крови, ультразвуковое исследование печени в В-режиме, определение гепаторенального индекса, ультразвуковая стеатометрия, биопсия печени. Результаты. У 4 пациентов (5,88%), имеющих клиническую картину метаболического синдрома, не было выявлено признаков стеатоза печени методами инструментальной диагностики; у 7 пациентов (10,3%), не имеющих клинической картины метаболического синдрома, была диагностирована жировая инфильтрация печени...
Ультразвуковая стеатометрия, неалкогольная жировая болезнь печени, стеатоз печени, стеатогепатит, метаболический синдром
Короткий адрес: https://sciup.org/143168148
IDR: 143168148 | DOI: 10.17816/clinpract10123-29
Ultrasound steatometry in patients with non-alcoholic fatty liver disease: pilot results
Objective. To evaluate the effectiveness of the ultrasound steatometry technique in patients with non-alcoholic fatty liver disease. Materials and methods. 68 patients aged 19-62 years (median age 40.5 years) were examined, 30 men (44.1%) and 38 women (55.9%), who underwent a single diagnostic algorithm of 7 (8) stages: questioning, clinical examination, noninvasive bioimpedance, biochemical blood test, liver ultrasound in B-mode, determination of hepatorenal index, ultrasound steatometry, liver biopsy. Results. In 4 patients (5.88%), a remote clinical picture of the metabolic syndrome, fatty liver infiltration was diagnosed. Signs of steatohepatitis were present in 19 (27.9%) patients, signs of cirrhosis - in 2 (2.9%). The sensitivity and specificity were 60.3% and 72.6%, respectively, for the B-mode, 44.3% and 51.9%, respectively, for the ultrasound measurement of the hepatorenal index, 90.6% and 92.2%, respectively, for ultrasonic steatometry. Conclusion. Ultrasound steatometry is an informative method for screening of patients with non-alcoholic fatty liver disease. Correlation (r) of the ultrasound diagnosis of steatosis with biopsy at the stage S0 corresponds to 0.81, at the stage S1 - to 0.68, at the stage S2 - to 0.74, at the stage S3 - to 0.88, that indicates a high information value of this method.
Текст научной статьи Методика ультразвуковой стеатометрии при неалкогольной жировой болезни печени: пилотные результаты
Метаболический синдром (МС), в основе которого лежат увеличение массы висцерального жира, снижение чувствительности периферических тканей к инсулину и гиперинсулинемия, является собирательным понятием, объединяющим группу заболеваний или патологических состояний [1]. Ожирение в настоящее время представляет собой глобальную эпидемию, которой все чаще заболевают не только лица социально активной, трудоспособной возрастной группы (25–60 лет), но и дети. У женщин МС встречается реже, чем у мужчин. Согласно прогнозам, прирост количества пациентов с МС к 2025 г. составит около 50%. Распространенность МС в разных странах достигает 20–40% [2, 3].
Сердечно-сосудистая заболеваемость и смертность среди пациентов с МС существенно выше по сравнению с лицами, не страдающими метаболическим синдромом [4, 5]. Наличие МС в несколько раз повышает риск развития таких патологических состояний, как артериальная гипертензия и сахарный диабет 2-го типа; имеется высокий риск развития не только сердечно-сосудистых, кожных, психических, неврологических заболеваний, но и патологических изменений в печени: в частности, одним из серьезных проявлений МС является неалкогольная жировая болезнь печени — стеатоз и стеатогепатит с вариантами степени тяжести, такими как фиброз, цирроз, гепатоцеллюлярная карцинома [6, 7]. Ввиду широкого спектра патологических изменений, связанных с наличием МС, имеется острая необходимость в поиске оптимального и наиболее эффективного диагностического комплекса для единомоментной оценки большого числа параметров: выраженности подкожного и висцерального жира, распределения жировой ткани, а также наличия, характера и степени проявления жирового гепатоза [8–12].
Целью исследования стала оценка эффективности диагностической методики ультразвуковой стеатометрии у пациентов с неалкогольной жировой болезнью печени.
МАТЕРИАЛЫ И МЕТОДЫ
На базе Проблемной научно-исследовательской лаборатории «Диагностические исследования и малоинвазивные технологии» Смоленского государственного медицинского университета в 2017–2018 гг. были обследованы 68 пациентов в возрасте 19–62 лет (медиана возраста 40,5 года), из них 30 мужчин (44,1%) и 38 женщин (55,9%).
Критерии включения:
-
• согласие на участие в исследовании;
-
• возраст старше 18 лет;
-
• >33% жировой ткани у женщин и >20% у мужчин по данным неинвазивной биоимпедансоме-трии;
-
• отсутствие регулярного приема лекарственных препаратов;
-
• употребление алкоголя не более 30 г в день для мужчин и 20 г в день для женщин.
Критерии исключения:
-
• отказ пациента от участия в исследовании;
-
• наличие жировой ткани <33% жировой ткани у женщин, <20% – у мужчин по данным неинвазивной биоимпедансометрии;
-
• регулярный прием лекарств;
-
• употребление алкоголя выше установленной нормы;
-
• >1 балла по опроснику CAGE (от Cut, Annoyed, Guilty, Eye-opener — скрининговое исследование алкоголизма) [13].
Все пациенты были обследованы по единому диагностическому алгоритму, который включал в себя 7 (8) этапов.
Рис. 1. Методика проведения ультразвуковой стеа-тометрии
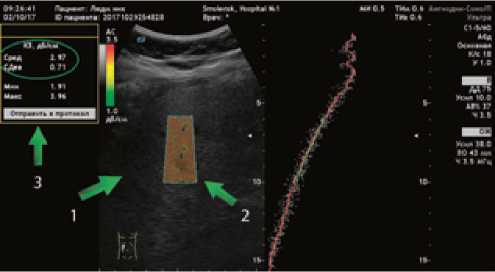
Примечание. 1 — печень, 2 — активная зона измерения, 3 — количественный показатель стеатометрии (коэффициент затухания ультразвуковой волны).
1-й этап. Анкетирование (выявление жалоб, которые свидетельствуют о наличии заболевания печени, сопутствующей патологии органов и систем органов, сахарного диабета 1-го и 2-го типа, отягощенного семейного анамнеза, о характере питания и употребления алкогольных напитков).
2-й этап. Клинический осмотр пациента с оценкой роста (см), веса (кг), индекса массы тела (кг/ м 2 ), объема талии (см), объема бедер (см), артериального давления (мм рт.ст.).
3-й этап. Неинвазивная биоимпедансометрия (оценка выраженности жирового сектора организма в процентном соотношении с целью определения возможности участия пациента в данном исследовании). Анализ состава тела выполнялся на биоимпе-дансных весах Omron BF-212 (HBF-212-EW, Китай).
4-й этап. Биохимический анализ крови с оценкой показателей аланинаминотрансферазы, аспартатаминотрансферазы, гамма-глутамилтранс-феразы, общего белка, альбумина, холестерина, глюкозы, креатинина для выявления наличия воспалительного процесса в ткани печени, цирроза печени, сопутствующей патологии почек, сахарного диабета, холестеринемии.
5-й этап. Ультразвуковое исследование печени на аппарате Hitachi Preirus (Япония) в В-режиме с оценкой размеров органа (мм), эхогенности, звукопроводимости, визуализации крупных сосудов и желчных протоков с определением выраженности жировой инфильтрации печени.
6-й этап. Определение гепаторенального индекса (ГРИ) на аппарате Hitachi Preirus в В-режи-ме с построением гистограммы. Корректировка показателей осуществлялась с учетом наличия/ отсутствия у пациентов сопутствующей патологии со стороны почек.
Рис. 2. Ультразвуковое исследование печени в мультипараметрическом режиме
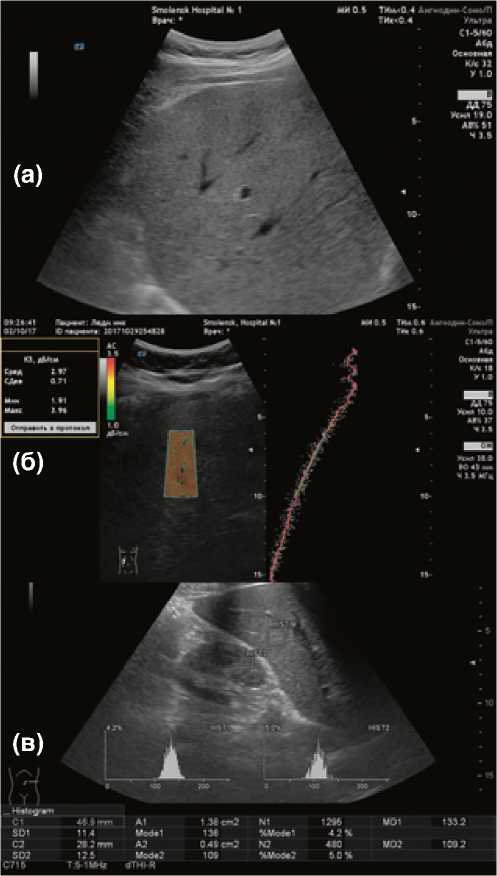
Примечание. (а) — ультразвуковое исследование пе- чени в В-режиме (увеличение органа в размере, эхоген- ность повышена, звукопроводимость снижена, мелкие и средние сосуды не визуализируются). (б) — ультразвуковое определение гепаторенального индекса (ГРИ 0,84). (в) — ультразвуковая стеатометрия (коэффициент затухания ультразвуковой волны 3,37 дБ/см).
7-й этап. Ультразвуковая стеатометрия печени на аппарате «БИОСС Ангиодин Соно-П/Ультра» (Россия) с визуальной и количественной оценкой коэффициента затухания ультразвуковой волны (дБ/см) (рис. 1). Исследование выполнялось в положении пациента лежа на спине с отведенной за голову рукой. Измерение проводилось натощак, датчик устанавливался в VI–VIII межреберье по средней подмышечной линии [14, 15]. Для определения выраженности стеатоза использовалась шкала (дБ/см), коррелирующая со степенью стеатоза по данным биопсии печени.
Том 10 № 1
иническая
эактика
8-й этап. Биопсия печени ( n =21) с последующим гистологическим исследованием микропрепаратов с использование шкал SAF (steatosis, activity, fibrosis — шкала стеатоза, активности и фиброза) и NAS (NAFLD activity score — шкала активности неалкогольной жировой болезни печени):
S0 — нет стеатоза: <2,19 дБ/см;
S1 — минимальный стеатоз: <5% гепатоцитов со стеатозом; 2,2–2,29 дБ/см;
S2 — умеренный стеатоз: <6–32% гепатоцитов со стеатозом; 2,3–2,9 дБ/см;
S3 — выраженный стеатоз: <33–100% гепатоцитов со стеатозом; >2,9 дБ/см.
Статистическая обработка данных с определением корреляционной связи проведена в программе STATISTICA 6.0. Выдвигались следующие статистические гипотезы:
-
• Н0: при попарном сравнении информативность методов (количество пациентов, у которых были получены данные, идентичные гистологическому методу) одинаковая в одинаковые временные периоды;
-
• Н1: информативность методов значимо отличается.
Результаты попарного сравнения информативности методов на разных этапах наблюдения за пациентом считались статистически значимыми при р <0,05.
РЕЗУЛЬТАТЫ
При анализе данных, полученных на 2-м этапе диагностического алгоритма, отмечено, что один из основных признаков наличия у пациента метаболического синдрома, а именно параметр объем талии/объем бедер, увеличен у 48 (70,6%) пациентов, индекс массы тела превышает нормальные значения у 61 (89,7%), причем ожирение III–IV степени присутствует у 22 (32,4%); 67 пациентов (98,5%) страдают артериальной гипертензией (табл.). У 4 (5,88%) пациентов с наличием метаболического синдрома, не было выявлено признаков стеатоза печени методами инструментальной диагностики, у 7 (10,3%), не имеющих клинической картины метаболического синдрома, диагностирована жировая инфильтрация печени (рис. 2). Признаки стеатогепатита присутствовали у 19 (27,9%) пациентов, признаки цирроза печени — у 2 (2,9%).
ЗАКЛЮЧЕНИЕ
Ультразвуковая стеатометрия — информативный метод для скрининга неалкогольной жировой болезни печени при минимально и максимально выраженном стеатозе.
Корреляция ( r ) УЗ-данных диагностики стеатоза с биопсией на стадии S0 соответствует 0,86, на стадии S3 — 0,85, что свидетельствует о высокой информативности данного метода.
Развитие стеатоза печени ассоциировано с увеличением количества жировой ткани в организме, что говорит о необходимости включения ультразвуковой стеатометрии и неинвазивной биоимпе-дансометрии в диагностический алгоритм у пациентов данной группы.
Клинико-диагностическая характеристика выборки
Таблица
|
Параметр |
Стеатоз выявлен* абс. (%) |
Стеатоз отсутствует* абс. (%) |
Всего абс. (%) |
|
Пол |
|||
|
Женщины |
36 (52,9) |
2 (2,9) |
38 (55,8) |
|
Мужчины |
26 (38,2) |
4 (5,9) |
30 (44,1) |
|
Индекс массы тела, кг/м2 |
|||
|
>25 |
57 (83,8) |
4 (5,9) |
61 (89,7) |
|
<25 |
7 (10,3) |
0 (0) |
7 (10,3) |
|
Доля жировой ткани в организме, % |
|||
|
>33% жировой ткани у женщин >20% у мужчин |
62 (91,2) |
6 (8,8) |
68 (100) |
Таблица (окончание)
|
Уровень глюкозы, ммоль/л |
|||
|
Нарушение толерантности к углеводам |
8 (11,8) |
1 (1,45) |
9 (13,2) |
|
Сахарный диабет 2-го типа |
15 (22,1) |
0 (0) |
15 (22,1) |
|
Уровень холестерина, ммоль/л |
|||
|
>5,2 |
12 (17,6) |
0 (0) |
12 (17,6) |
|
<5,2 |
11 (16,2) |
2 (2,9) |
13 (19,1) |
|
Уровень АСТ/АЛТ, ед/л, при выходе показателей за пределы референсных значений |
|||
|
<0,91 |
19 (27,9) |
0 (0) |
19 (27,9) |
|
Объем талии/бедер, см |
|||
|
>0,9 у мужчин и >0,85 у женщин |
44 (64,7) |
4 (5,88) |
48 (70,6) |
|
Уровень систолического артериального давления, мм рт.ст. |
|||
|
<135 |
0 (0) |
2 (2,9) |
2 (2,9) |
|
135–170 |
49 (72,1) |
3 (4,4) |
52 (76,5) |
|
>170 |
14 (20,6) |
1 (1,45) |
15 (22,1) |
Примечание. * — по результатам 7 (8) этапов диагностического алгоритма, чувствительность и специфичность В-режима составили 60,3 и 72,6% соответственно, ультразвукового определения гепаторенального индекса — 44,3 и 51,9%, ультразвуковой стеатометрии волны — 90,6 и 92,2%. Корреляционная связь между данными гистологического исследования биоптатов печени и мультипараметрического ультразвукового исследования приведена на рис. 3. АЛТ/АСТ — аланин-/ аспартатаминотрансфераза.
Рис. 3. Диаграмма: корреляция мультипараметрического ультразвукового исследования с гистологическим стадированием стеатоза по биопсии печени
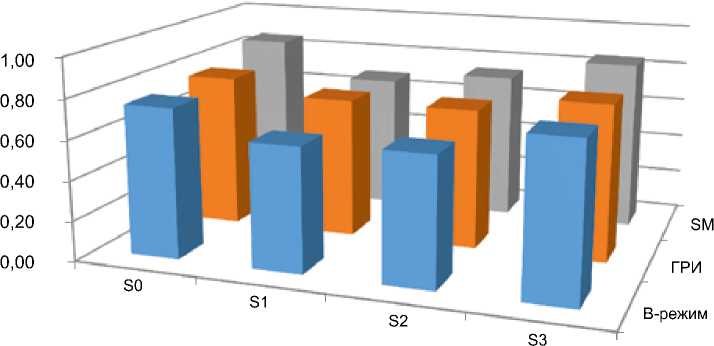
В-режим
■ ГРИ
■ SM
|
SO |
S1 |
S2 |
S3 |
|
|
1 В-режим |
0,75 |
0,62 |
0,64 |
0,77 |
|
■ ГРИ |
0,77 |
0,70 |
0,70 |
0,78 |
|
■ SM |
0,86 |
0,68 |
0,74 |
0,85 |
Примечание. ГРИ — гепаторенальный индекс (УЗИ), SM — ультразвуковая стеатометрия.
Список литературы Методика ультразвуковой стеатометрии при неалкогольной жировой болезни печени: пилотные результаты
- Dixon JB. Obesity in 2015: advances in managing obesity. Nat Rev Endocrinol. 2016;12(2):65-66 DOI: 10.1038/nrendo.2015.221
- Lavie CJ, De Schutter A, Parto P, et al. Obesity and prevalence of cardiovascular diseases and prognosis -the obesity paradox updated. Prog Cardiovasc Dis. 2016;58(5):537-547 DOI: 10.1016/j.pcad.2016.01.008
- Балукова Е.В., Барышникова Н.В., Белоусова Л.Н. Неалкогольная жировая болезнь печени: современное состояние проблемы//Фарматека. -2016. -Т.4. -№2. -С. 63-68.
- Кошурникова А.С., Лукина Е.В. Ожирение и метаболический синдром: вопросы диагностики, профилактики и лечения//Лечащий врач. -2017. -№10. -С. 66.
- Ивашкин В.Т., Драпкина О.М., Маев И.В., и др. Распространенность неалкогольной жировой болезни печени у пациентов амбулаторно-поликлинической практики в Российской Федерации: результаты исследования DIREG 2//Рос. журн. гастроэнтерологии, гепатологии, колопроктологии. -2015. -№6. -С. 31-41.
- Ивашкин В.Т., Маевская М.В., Жаркова М.С., и др. Алгоритмы диагностики и лечения в гепатологии. -М.: МЕДпресс-информ; 2016. -С. 155.
- Сердюков Д.Ю., Гордиенко А.В., Сайфуллин Р.Ф., и др. Печень как орган-мишень при метаболическом синдроме и липидном дистресс-синдроме//Здоровье. Медицинская экология. Наука. Владивосток. -2016. -№4. -С. 37-44.
- Иванова С.Н., Килина О.Ю., Солошенко А.Н., Дмитриенко О.В. Возможности компьютерной томографии органов брюшной полости в диагностике проявлений метаболического синдрома./Материалы Всероссийской конференции «Противоречия современной кардиологии: спорные и нерешенные вопросы»; октябрь 16-17, Самара; 2015. -С. 153-154.
- Изранов В.А., Казанцева Н.В., Белецкая М.А. Измерение объема печени с помощью визуализационных методов различной модальности//Вестник Балтийского федерального университета им. И. Канта. Серия: Естественные и медицинские науки. -2017. -№2. -С. 52-64.
- Либис Р.А., Исаева Е.Н. Возможность применения индекса висцерального ожирения в диагностике метаболического синдрома и прогнозировании риска его осложнений//Российский кардиологический журнал. -2014. -№9. -С. 48-53.
- Сусляева Н.М., Завадовская В.Д., Шульга О.С., и др. Алгоритм дифференциальной диагностики абдоминального и висцерального ожирения у пациентов с избыточной массой тела//Лучевая диагностика и терапия. -2014. -№3. -С. 61-66.
- European Association for the Study of the Liver (EASL); European Association for the Study of Diabetes (EASD); European Association for the Study of Obesity (EASO). EASL-EASD-EASO Clinical Practice Guidelines for the management of non-alcoholic fatty liver disease. J Hepatol. 2016;64(6):1388-1402
- DOI: 10.1016/j.jhep.2015.11.004
- Маев И.В., Кузнецова Е.И., Андреев Д.Н., Дичева Д.Т. Современные и перспективные подходы к диагностике неалкогольной жировой болезни печени//Consilium Medicum. -2015. -№8. -С. 20-27.
- Венидиктова Д.Ю., Борсуков А.В. Возможности двухэнергетической рентгеновской абсорбцио-метрии в диагностическом алгоритме у пациентов с неалкогольной жировой болезнью печени//Лучевая диагностика и терапия. -2017. -Т.2. -№8. -С. 74-75.
- Борсуков А.В., Андреев В.Г., Гельт Т.Д., и др. Эластография сдвиговой волны: анализ клинических примеров./Под ред. А.В. Борсукова. -Смоленск; 2017. -376 с.


