Модернизированная техника хондроплдстики хрящевых дефектов мыщелков бедренной кости с помощью мембраны Chondro-Gide
Автор: Кавалерский Г.М., Донченко С.В., Гаркави А.В., Блоков М.Ю., Лычагин А.В., Найманн А.И., Гаркави Д.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Новые технологии
Статья в выпуске: 3 (37), 2014 года.
Бесплатный доступ
В статье приведена модифицированная технология артроскопической хондропластики хрящевых дефектов мыщелков бедренной кости с помощью мембраны Chondro-Gide®. Дано описание и приведены примеры практического использования созданных авторами специальных инструментов (фрезы, линейка-измеритель, нож-пробойник), предложен оригинальный способ фиксации коллагеновой мембраны с помощью фибринового клея. Примененная модифицированная техника позволила добиться хороших и отличных результатов в 91,7 % случаев.
Хондропластика, коллагеноваая мембрана, артроскопическая техника
Короткий адрес: https://sciup.org/142211164
IDR: 142211164 | УДК: 616.7;
Текст научной статьи Модернизированная техника хондроплдстики хрящевых дефектов мыщелков бедренной кости с помощью мембраны Chondro-Gide
Дефекты суставного хряща всегда представляют серьезную проблему для функционирования сустава, нарушая нормальную биомеханику движений, способствуя патологическим изменениям внутрисуставной среды и прогрессированию остеоартроза. Вне зависимости от причины формирования таких дефектов (первичный остеоартроз, рассекающий остеохондрит, последствия повреждений внутрисуставных структур, трансхондральные переломы и др.) попытки восстановления хрящевой поверхности сустава являются необходимым компонентом патогенетического лечения [1, 2, 3, 4].
Наиболее перспективным направлением в оперативной артрологии, позволяющим добиться укрытия дефектов суставной поверхности полноценным хрящом, является хондропластика. Разработаны и применяются различные методики – от механической обработки субхондральной кости (туннелизация, микрофрактурирование, абразия) до остео-хондральной трансплантации. Однако особое внимание привлекает так называемая «мембранная хондропластика», в ходе которой специально подготовленный хрящевой дефект укрывают рассасывающейся мембраной. Стимуляция хондрогенеза в этой зоне обеспечивается или за счет имплантированных на мембрану аутологичных хондроцитов, или за счет так называемого «суперсгустка», образующегося под мембраной после перфорации субхондральной кости [5, 6, 7, 8, 9, 10].
Последняя методика является более доступной и, по оценке ряда авторов, позволяет добиться хороших результатов.
Сегодня в России все больше клиник используют коллагеновую мембрану Chondro-Gide®. Однако технология выполнения такой операции еще не до конца отработана и рекомендации производителя, на наш взгляд, нуждаются в некоторой оптимизации.
На базе ГКБ им. С.П. Боткина мы применяли методику, предусматривающую остеоперфорацию в зоне хрящевого дефекта и стимуляцию хондрогенеза за счет «суперсгустка», расположенного под коллагеновой мембраной Chondro-Gide®. Использовали артроскопическую технику, воздерживаясь от артротомии. Мембрану Chondro-Gide® фиксировали специальным фибриновым клеем Tissucol®Kit. В процессе выполнения этих операций по рекомендованной методике был выявлен ряд технических проблем, затрудняющих работу.
-
1. В отличие от «открытой» техники, когда производится артротомия, при артроскопической обработке хрящевого дефекта с помощью шейвера, кусачек или аблятора сложно сформировать ровные края правильной округлой или овальной формы для последующей имплантации мембраны. Попытки же выкраивания имплантата неправильной формы, сложной конфигурации неизбежно приводят к его неполному соответствию контурам хрящевого дефекта, который остается или не полностью укрыт, или края мембраны «нахлестываются» на край неповрежденного хряща, делая фиксацию имплантата весьма непрочной.
-
2. Определение размеров и конфигурации хрящевого дефекта после его обработки при «открытой» операции производят, накладывая специальный шаблон из фольги, что в ходе артроскопии невыполнимо. Поэтому приходится определять контуры и площадь дефекта, ориентируясь на размер введенных в сустав инструментов, или по разметке, нанесенной на артроскопический щуп-крючок, что достаточно неточно и может привести к погрешностям при выкраивании мембранного лоскута.
-
3. Формирование имплантата сравнительно небольшой площади с помощью ножниц технически непросто, ровный контур, как правило, получить не удается, что также приводит к недостаточно точному совпадению размеров дефекта и имплантируемой мембраны. К тому же, в процессе выкраивания мембранного лоскута его нужно удерживать рукой или инструментом, что может привести к механическим повреждениям.
-
4. При фиксации мембраны Chondro-Gide® с помощью фибринового клея последний, согласно рекомендованной технологии, наносят непосредственно на субхондральную кость. После застывания клея образуется пленка, закрывающая обработанную поверхность и затрудняющая формирование суперсгустка и миграцию мезенхимальных клеток из перфорированной кости. Такая техника фиксации является сомнительной, так как противоречит самой идее мембранной хондропластики.
Целью работы явилось совершенствование технологии хондропластики дефектов хрящевой поверхности мыщелков бедренной кости с использованием мембраны Chondro-Gide®.
Решение перечисленных выше проблем мы видим в следующем.
Проблема № 1. Для обработки краев хрящевого дефекта мы разработали специальную фрезу округлой формы, которую вводим через артроскопический доступ, вырезая в суставном хряще ровный круг. Хрящевую ткань, расположенную в центре этого круга, потом резецируем с помощью традиционных артроскопических приемов (шейвер, кусачки, абляция). Мы используем 3 типоразмера фрез диаме- тром 0,6, 0,8 и 1,0 см (рис. 1). Лишь в отдельных случаях, при использовании фрезы максимального диаметра, приходилось немного расширять артроскопический доступ. У большинства пациентов фрезу удавалось подвести под нужным углом к обрабатываемой зоне, сгибая ногу в коленном суставе. Возможно также с целью обеспечения наиболее удобного введения фрезы смещение доступа в медиальную или латеральную сторону до 0,8–1,0 см от стандартной локализации, что сохраняло возможность проведения через него других необходимых артроскопических манипуляций (рис. 2).
Однако все равно в некоторые отделы сустава ввести фрезу под нужным углом не удавалось. В таких случаях (в нашей практике из 24 выполненных операций артроскопической мембранной хондропластики – 4 наблюдения, или 16,7%) приходилось по-прежнему формировать края дефекта с помощью артроскопических инструментов.
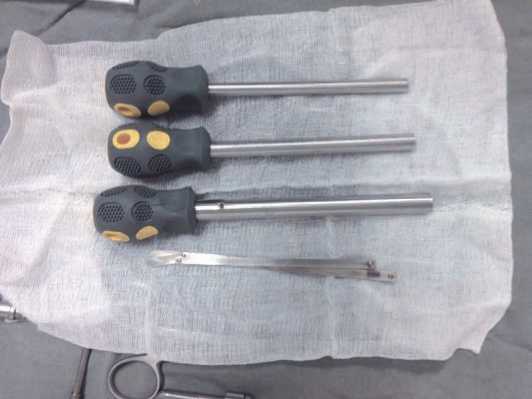
Рис. 1. Фрезы для обработки суставного хряща
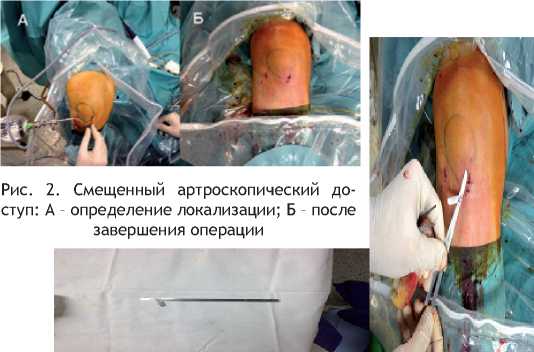
Рис. 2. Смещенный артроскопический доступ: А – определение локализации; Б – после завершения операции
Рис. 3. Измерительная линейка
Проблема № 2. Размер хрящевого дефекта, подготовленного к имплантации мембраны с помощью разработанных нами фрез, четко определен и соответствует диаметру использованной фрезы. Для случаев, когда фрезу использовать не удается, нами разработана специальная измерительная линейка из гибкого металла, способная раздвигаться под разными углами внутри сустава (рис. 3).
По градуировке, нанесенной на эту линейку, можно определить размеры сформированного дефекта даже неправильной формы, измерив его в разных направлениях. Кроме того, мы используем линейку при артроскопической ревизии суставов для точного определения площади хондропатии еще до начала хирургических манипуляций, что позволяет оценить тяжесть поражения, уточнить лечебную тактику, определить прогноз.
Проблема № 3. Для выкраивания лоскута мембраны из фабричной заготовки мы изготовили специальные цилиндрические ножи-пробойники диаметром от 0,5 до 1,0 см (рис. 4).
Их применяют в тех случаях, когда сформированный дефект имеет округлую форму, что бывает довольно часто (в наших наблюдениях – у 19 пациентов из 24, или в 79,2%). Мембрану

Рис. 4. Ножи-пробойники укладывают на стериль ную поверхность, устанавливают на нее нож-пробойник необходимого диаметра и резким вертикальным нажатием на рукоятку получают необходимый лоскут идеально округлой формы, что гарантирует точное совпадение с дефектом при имплантации. Лоскуты более сложной конфигурации обрабатываем по-прежнему ножницами.
Проблема № 4. Мы применяем технику фиксации клеем, отличную от распространенной. На костное ложе не наносим клей, а сразу укладываем мембрану и сверху покрываем ее слоем фибринового клея. Помимо высокой надежности, такая фиксация позволяет оставить открытыми сформированные при туннелизации костные каналы, через которые к мембране осуществляется транспорт мезенхимальных клеток (рис. 5).
Таким образом, мы используем модифицированную технику хондропластики с использованием коллагеновой мембраны Chondro-Gide®. Эту технику можно проиллюстрировать следующим клиническим примером.
Пациент В-ич, 42 лет, и/б №8931, получил травму правого коленного сустава за 3 мес. до обращения в клинику во время падения на горных лыжах. При обследовании видимых повреждений не обнаружено, однако развился гемартроз, выполнена однократная пункция сустава, рекомендовано

Рис.5. Фиксация мембраны с помощью клея (схема):
А – традиционным способом;
Б – модифицированным способом (поверх мембраны)
ношение ортеза в течение 2 недель. В дальнейшем появились постоянные боли при нагрузке на ногу, умеренный синовит, что препятствовало работе и делало невозможными занятия спортом. Противовоспалительные препараты давали только временный эффект. В связи с этим пациент отмечал существенное снижение качества жизни. При ревизионной артроскопии выявлена хондромаляция IV ст. (по классификации ICRS) в области внутреннего мыщелка бедра с обнажением субхондральной кости (рис. 6).
С помощью линейки-измерителя определены размеры хрящевого дефекта (рис. 7).
С учетом размеров хондромаляции в полость сустава введена фреза диаметром 0,8 см, с помощью которой сформированы ровные края дефекта в пределах жизнеспособного хряща, после чего субхондральная кость внутри этого круга очищена с помощью артроскопических инструментов (рис. 8).
Дальнейший ход операции – под жгутом. Произведено ми-крофрактурирование субхондральной кости в области сфор-
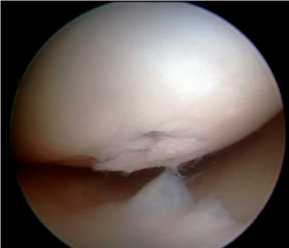
Рис. 6. Хрящевой дефект Рис. 7. Измерение хрящевого дефекта с помощью специальной линейки
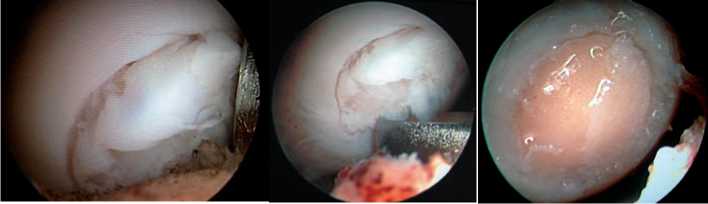
А
Б
В
Рис. 8. Обработка хрящевого дефекта: А – края дефекта сформированы фрезой; Б – удаление фрагментов хряща внутри контура; В – хрящевой дефект после обработки
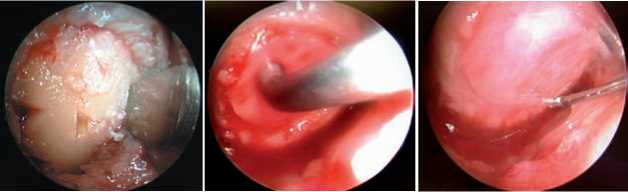
А Б В
ние фибринового клея поверх мембраны мированного дефекта. С помощью ножа-пробойника вырезан лоскут мембраны Chondro-Gide необходимого диаметра, введен в полость сустава, уложен на обработанную поверхность субхондральной кости и расправлен, после чего сверху был нанесен слой фибринового клея Tissucol®Kit (рис. 9).
Послеоперационное течение без осложнений, после проведения курса реабилитации пациент вернулся к прежнему образу жизни, полностью восстановив свою физическую активность. Жалоб не предъявляет, результатом лечения полностью удовлетворен.
По данной технологии мы выполнили 24 операции. Отличные и хорошие результаты (функция сустава восстановлена, болевого синдрома нет, физическая активность не ограничена) через 1 год после операции получены в 22 случаях (91,7%). У одного пациента результат оценили как удовлетворительный (несмотря на наступившее улучшение сохранялись умеренные боли при длительной нагрузке на ногу до 18–20 баллов по ВАШ, что заставляло иногда прибегать к приему противовоспалительных препаратов). Один пациент на фоне отчетливой положительной динамики в ходе реабилитационного лечения через 4 мес. после операции получил повторную травму коленного сустава с внутрисуставным переломом, в связи с чем оценить его более отдаленный результат не представилось возможным.
Выводы
-
1. Разработанные инструменты (фрезы для обработки краев хондромаляции, линейка-измеритель, ножи-пробойники) повышают технологическую оснащенность операции мембранной хондропластики, упрощают и унифицируют ее артроскопическое выполнение, а также снижают временные затраты.
-
2. Нанесение фибринового клея поверх коллагеновой мембраны обеспечивает ее надежную фиксацию и в то же время не препятствует сообщению костных каналов с мембраной, повышая вероятность успешного хондрогенеза.
-
3. Применение модифицированной технологии мембранной хондропластики Chondro-Gide®, выполненной артроскопическим способом, позволило добиться хороших и отличных результатов в 91,7% наблюдений.
-
5. Кудашев Д.С. Оперативное лечение больных с остеоартрозом и дефектом хряща коленного сустава. Дис....к.м.н. Самара, 2010. 162 с.
-
6. Миронов С.П. и др. Использование аутологичных хондроцитов для восстановления поврежденного суставного хряща // Вестник травматологии и ортопедии им.H.H. Приорова. 2008. № 4. С. 84–91.
-
7. Саакян А.А. Лазерная артроскопическая хондропластика коленного сустава. Дис....к.м.н. М., 2013. 168 с.
-
8. Brittberg M. Autologous chondrocyte implantation technique and long-term follow up // Injury. 2008. Vol. 39 (Supp. 1). P. 40–49.
-
9. Cherubino P. et al . Autologus chondrocyte implantation using a bilayer collagen membrane: a preliminary report // J. Orthop. Surg. 2006. №11. P. 10–15.
-
10. Gille J., Schuseil E., Wimmer J. et al. Mid-term results of Autologous Matrix-Induced Chondrogenesis for treatment of focal cartilage defects in the knee // Knee Surgery, Sports Traumatology, Arthroscopy. 2010. Vol. 18, № 11. P. 1456–1464.
при гонартрозе. // Здравоохранение и медицинская техника. 2005. № 2 (16). С. 48–49.
Список литературы Модернизированная техника хондроплдстики хрящевых дефектов мыщелков бедренной кости с помощью мембраны Chondro-Gide
- Зоря В.И., Лазишвили Г.Д., Шпаковский Д.Е. Деформирующий атроз коленного сустава. М.: Литтерра, 2010. 360 с.
- Котельников Г.П., Ларцев Ю.В. Остеоартроз. М.: ГЭОТАР-М, 2009. 208 с.
- Пихлак А.Э., Гаркави А.В., Логачев В.А. и др. Остеоартроз: клиника, диагностика, лечение. М.: Медпрактика-М, 2013. 144 с.
- Гаркави А.В., Силин Л.Л. и др. Оценка степени хондромаляции как основа определения лечебной тактики при гонартрозе.//Здравоохранение и медицинская техника. 2005. № 2 (16). С. 48-49.
- Кудашев Д.С. Оперативное лечение больных с остеоартрозом и дефектом хряща коленного сустава. Дис..к.м.н. Самара, 2010. 162 с.
- Миронов С.П. и др. Использование аутологичных хондроцитов для восстановления поврежденного суставного хряща//Вестник травматологии и ортопедии им.Н.Н. Приорова. 2008. № 4. С. 84-91.
- Саакян А.А. Лазерная артроскопическая хондропластика коленного сустава. Дис..к.м.н. М., 2013. 168 с.
- Brittberg M. Autologous chondrocyte implantation technique and long-term follow up//Injury. 2008. Vol. 39 (Supp. 1). P. 40-49.
- Cherubino P. et al. Autologus chondrocyte implantation using a bilayer collagen membrane: a preliminary report//J. Orthop. Surg. 2006. №11. P. 10-15.
- Gille J., Schuseil E., Wimmer J. et al. Mid-term results of Autologous Matrix-Induced Chondrogenesis for treatment of focal cartilage defects in the knee//Knee Surgery, Sports Traumatology, Arthroscopy. 2010. Vol. 18, № 11. P. 1456-1464.


