Морфо-физические особенности белой линии живота, как основы выбора способа ее ушивания после лапаротомии
Автор: Федосеев А.В., Инютин А.С., Виноградов И.И., Жаныгулов А.Д., Лебедев С.Н.
Журнал: Хирургическая практика @spractice
Статья в выпуске: 3, 2017 года.
Бесплатный доступ
Наиболее «слабыми» с точки зрения прочности и особенностей строения белой линии живота является средняя область ее эпигастральной части (на расстоянии в среднем 5 - 10 см от мечевидного отростка) и область в 5 см. над пупком, что объясняет наибольшую частоту грыж в эпигастральной области и над пупком. С учетом сравнения прочности различных швов разработан и апробирован в условиях ургентной хирургии способ ушивания апоневроза по- сле лапаротомии. Сущность способа состоит в том, что после ушивания брюшины, производят ушивание апоневроза лапаротомной раны укрепляющими швами, расстояние между которыми составляет 5см, в том числе в «слабых» местах белой линии, а затем накладывается непрерывный шов с расположением стежков в шахматном порядке.
Лапаротомия, ушивание апоневроза, послеоперационная вентральная грыжа, превентивное протезирование
Короткий адрес: https://sciup.org/142221810
IDR: 142221810 | УДК: 617.57
Morpho-physical peculiarities of the white line of the abdomen, as the basis for choosing the method of its suturing after laparotomy
The most "weak" from the point of view of strength and peculiarities of the structure of the white line of the abdomen is the middle region of its epigastric part (at an average distance of 5-10 cm from the xiphoid process) and a 5 cm area above the navel, which explains the largest frequency of hernia in the epigastric region and over the navel. Taking into account the comparison of the strength of various sutures, the method of suturing the aponeurosis after laparotomy was developed and tested in conditions of urgent surgery. The gist of the method lies in the fact that after suturing the peritoneum, produce suturing aponeurosis laparotomy wound by reinforcing sutures, the distance between them is 5 cm, including in the "weak" places of the white line, and then a continuous suture is applied with stitches in staggered order.
Текст научной статьи Морфо-физические особенности белой линии живота, как основы выбора способа ее ушивания после лапаротомии
В современной хирургии срединная лапаротомия является доступом выбора при абдоминальных операциях. При этом частота возникновения послеоперационных вентральных грыж (ПОВГ) после срединных лапаротомий достигает 7–24% случаев [3, 7–9].
Современные попытки профилактики ПОВГ (стимуляция репаративных процессов в операционной ране, профилактика нагноений послеоперационных ран, укрепление зоны операционной раны местными тканями) не подтвердили свою эффективность. [1] Перспективным способом профилактики возникновения ПОВГ является превентивное протезирование, но необходимы четкие показания к данному методу с учетом факторов грыжеобразования [5]. Одним из направлений профилактики развития ПОВГ является выбор техники ушивания белой линии живота после лапаротомии [2–4, 10, 11]. Важным принципом является выполнение пластики без натяжения тканей с учетом равномерной нагрузки на шов, а несоблюдение этих правил ведет к прорезыванию швов, нарушая микроциркуляцию и трофику в тканях, и способствует возникновению ПОВГ и эвентраций [2, 4, 6, 10–12]. Ввиду этого, важность разработки рационального способа ушивания белой линии живота с учетом ее морфологических свойств, в особенности в ур-гентной хирургии, не вызывает сомнения.
Цель исследования: разработка способа ушивания апоневроза после срединной лапаротомии, препятствующему формированию эвентраций и ПОВГ с учетом морфологического строения и физических свойств белой линии живота.
Материалы и методы
Обследовано100 больных, проходивших лечение в БСМП г. Рязани по поводу вентральных грыж, на предмет локализации грыжевых выпячиваний. Проанализированы результаты лечения 111 больных в БСМП г. Рязани на предмет наличия у них ПОВГ через 1 год после выполнения экстренного хирургического вмешательства на органах брюшной полости из лапа-ротомного и трансректального доступов с ушиванием апоневроза отдельными узловыми швами. Данным больным также проводили физикальное обследование с целью оценки степени недифференцируемой дисплазии соединительной ткани (НДСТ) по схеме Т.Милковска–Дмитровой и А.Каркашева. С целью морфо-физического обоснования наиболее частой локализации грыж и выявления наиболее прочного шва апоневроза для разработки способа ушивания апоневроза, проведен эксперимент, заключающийся в определении прочности интактного апоневроза и рассеченного, после наложения на него швов. При этом исследуемый материал подвергнули тензиометрическому исследованию на динамометре электронном АЦД/1Р-0,1/1И-2
(компания НПО «Мега Тонн Электронные Динамометры» Санкт-Петербург). Прочность измеряли в Ньютонах (Н). Для этого участки длиной 5 см. цельного или ушитого апоневроза укрепляли в зажимах разрывного устройства (рис. 1).

Рис. 1. Тензиометрическое исследование ушитого (1, 2 фото слева) и цельного апоневроза (3 слева).
Апоневроз исследовали не позже чем через 24 часа после смерти больного. Причиной смерти всех больных явилась патология сердечно- сосудистой системы. Исследование проведено на 6 трупах обоего пола в возрасте от 51 до 84 лет в случае цельного апоневроза, и на 12 трупах обоего пола в возрасте от 53 до 92 лет при наложении швов на рассеченный апоневроз. В группе с неповрежденным апоневрозом на участках по 5 см. на протяжении всей белой линии проведено гистологическое исследование с изучением расположения сухожильных пучков и расстояния между ними. Для определения области белой линии, перед ее иссечением, на ней делались отметки с учетом внешних анатомических ориентиров. Швы накладывались на рассеченный апоневроз в пределах его эпигастральной части. С учетом ушивания апоневроза выделены 4 равных группы. В первой группе апоневроз ушивался отдельными узловыми швами с шагом 5 мм, расстояние от края раны 10 мм. Во второй группе непрерывным швом с аналогичным шагом и расстоянием от края раны. В третьей группе белая линия ушивалась непрерывным швом с расположением стежков в шахматном порядке (непрерывный шахматный шов). Расстояние от большого стежка до края раны составило 10 мм., от малого 5 мм. Между стежками промежутки были 5 мм.
В четвертой группе апоневроз ушивался разработанными укрепляющими швами.
Задачами разработки укрепляющего шва являются:
-
1. снижение нагрузки на непрерывный шов, особенно в случаях повышенного внутрибрюшного давления.
-
2. Укрепление «слабых мест» апоневроза после лапаротомии.
-
3. Предотвращение излишнего натяжения краев раны и нити при наложении обвивного шва.
-
4. Сохранение состоятельности шва апоневроза в случае возможной ревизии раны при ее нагноении.
Для наложения швов использовалась монофиламентная нить Prolen 0.
Результаты и их обсуждение
При исследовании 100 больных, проходивших лечение в БСМП по поводу патологии белой линии живота, нами установлено, что ПОВГ выше пупка встречались в 44% (43 чел.), ниже пупка – в 15% (15 чел.), пупочные и параумбиликальные – 24% (24 чел.), диастаз выявлен в 17% (17 чел.).
При исследовании больных после лапаротомий, ПОВГ выявлены у 19(17,1%) исследуемых. При анализе полученных результатов выяснилось, что у 13(68,4%) пациентов от общего числа с ПОВГ имелась НДСТ, общее количество больных с НДСТ из 111 исследуемых было 17 (15,3%), то есть у больных без грыж дисплазия была в 4 (4,3%) случаев. Среди грыжено-сителей I степень НДСТ была у 9(47,4%) больных, II степень у 4(21%) пациентов с ПОВГ. И лишь у 6(31,6%) пациентов с грыжевым дефектом НДСТ не выявлено.
Таким образом, наиболее частой локализацией грыж является эпимезогастральная область, что необходимо учитывать при ушивании лапаротомных ран этой локализации с целью профилактики грыж и эвентраций, а присутствие НДСТ в 68,4% случаев у грыженосителей указывает на ее роль в причине образования грыж (r = 0,273, р<0,05).
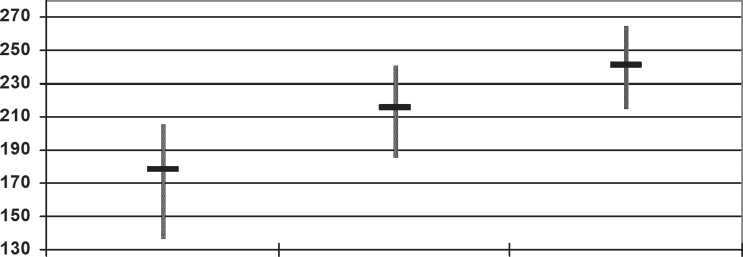
Тензиометрическое исследование участков по 5 см. ушитого апоневроза человека показало, что наиболее прочным оказался непрерывный шахматный шов (от 215,6 Н до 264,6 Н (в ср. 241,7+ 24,6 Н)) по сравнению с прочностью отдельного шва (от 137,2 Н до 205,8 Н (в ср. 178,8+30,5 Н)) (tСт = 0,561, р<0,05) и непрерывного шва (от 186,2 Н до 240,1 Н (в ср. 215,6+ 24,3 Н)) (tСт = 1,257, р<0,05) (рис.2)
Прочность одного укрепляющего шва составила от 76,4 Н до 98,1 Н (в ср. 85,15+ 9,6 Н). Прочность интактного апоневроза в его эпигастральной части составила от 250,4 Н до 313,6 Н (в ср. 283 + 18 Н), мезогастральной от 243,4 Н до 298,6 Н (в ср. 271,9+ 17,6 Н), гипогастральной от 323,4 Н до 353,6 Н (в ср. 338,1 + 12,5 Н). То есть, прочность неповрежденного апоневроза была больше прочности ушитого и составила в среднем 288,8 + 28,3 Н (tСт = 0,982, р<0,05).
Далее исследована длина каждого анатомического отдела белой линии живота. В среднем высота эпигастральной части составила от 11,7 до 14,1 см. ( в ср. 13 + 0,9 см), в мезогастраль-ной от 10 до 13,2 см. ( в ср. 11,8 + 1,1 см), в гипогастрии от 7 до 8,4 см. ( в ср. 7,9+ 0,4 см.).
С учетов средних размеров анатомических областей белой линии живота, в эпигастральной части исследовано три равных фрагмента со средним шагом 5 см., в мезогастральной два фрагмента, гипогастральной один.
В эпигастральной части прочность первого верхнего участка была от 274,4 Н по 313,6 Н (в ср. 295,5 + 16,3 Н), второго участка от 250,4 Н до 286,6 Н (в ср. 268,1 + 14,9 Н), третьего
Отдельный шов Непрерывный шов Непрерывнный со стежками в шахматном порядке
Рис. 2. Сравнительная характеристика прочности швов.
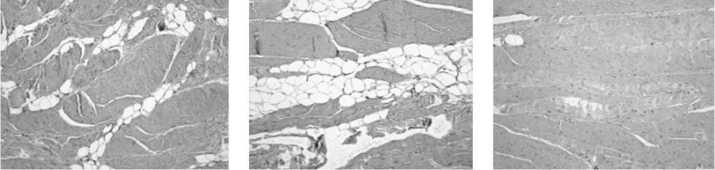
Рис. 3. Гистологическая картина участков эпигастральной части белой линии живота Гем.-эоз. ув. 200× участка от 287,4 Н до 300,6 Н (в ср. 287,4 + 13,1 Н). То есть, по сравнению с самым первым участком, второй является наименее прочным (tСт = -1,124, р<0,05). При гистологическом исследовании указанных участков, ход сухожильных пучков первого из них на 30% поперечный, в 70% продольный, расстояние между волокнами от 24,2 до 27,3 мкм. (в среднем 25,4 мкм.) Во втором участке 50% поперечный ход, 20% косой, 30% продольный, расстояние между сухожильными волокнами от 26,2 до 29,3 мкм. (в среднем 28,4 мкм.) В третьем участке сухожильные пучки имеют поперечное направление в 40%, в поперечном направлении, 50% в продольном, 10 % в косом, расстояние между волокнами от 25,1 до 26,8 мкм. (в среднем 25,9 мкм.) (рис. 3)
В мезогастральной части прочность первого верхнего участка была от 243,4 Н по 271,6 Н (в ср. 258,5 + 12,3 Н), так как второго участка от 275,4 Н до 298,6 Н (в ср. 285,3 + 10 Н) (tСт = 0,359, р<0,05). Гистологическое исследование показало, что направление сухожильных пучков в первом участке апоневроза на 70% поперечное, на 20% продольное и на 10% косое, расстояние между сухожильными волокнами от 28,2 до 30,3 мкм. (в среднем 29,2 мкм.), а во втором на 60% поперечное, на 35% продольное и на 5% косое, расстояние между сухожильными волокнами от 22,3 до 25,1 мкм. (в среднем 23,4 мкм.). (рис. 4)
В гипогастральной части прочность белой линии составила от 323,4 Н по 353,6 Н (в ср. 338,1 + 12,5 Н), то есть прочнее, чем в эпигастральной (tСт = 0,295, р<0,05) и мезогастральной областях (tСт = 0,458, р<0,05). Ход сухожильных пучков на 50% поперечный, а на 50% косой, расстояние между сухожильными волокнами от 17,5 до 20,1 мкм. (в среднем 19,4 мкм.). (рис.5)
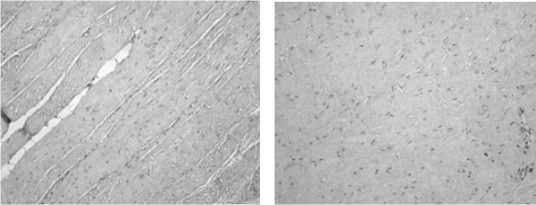
Рис. 4. Гистологическая картина участков мезогастральной части белой линии живота Гем.-эоз. ув. 200×
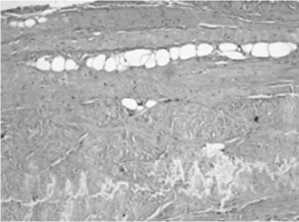
Рис. 5. Гистологическая картина участков мезогастральной части белой линии живота Гем.-эоз. ув. 200×
Таким образом, наиболее «слабыми» с точки зрения прочности и особенностей строения белой линии живота, является средняя область ее эпигастральной части (на расстоянии в среднем 5 - 10 см от мечевидного отростка) и область в 5 см. над пупком, что объясняет наибольшую частоту грыж в эпигастральной области и над пупком (рис. 6).
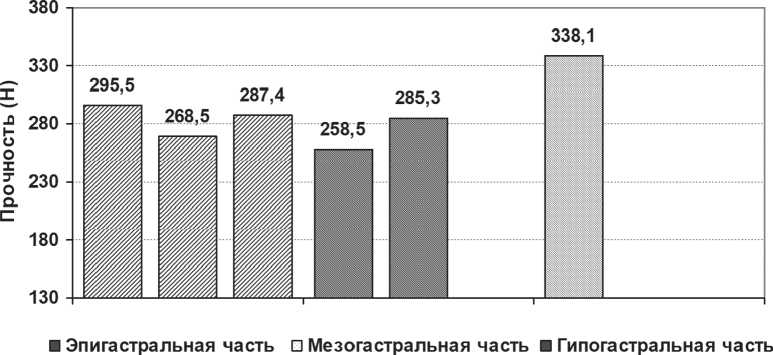
Рис. 6. Сравнительная характеристика прочности участков белой линии живота
Гистологически, в выявленных «слабых» участках, имело значение преобладание сухожильных пучков, идущих в поперечном направлении, а также наибольшие расстояния между ними.
На основании полученных результатов разработан и апробирован в условиях ургентной хирургии способ ушивания апоневроза после лапаротомии (заявка на изобретение № 2016141693), позволяющий создать оптимальные условия для заживления срединных лапаротомных ран, предотвратить развитие эвентраций и послеоперационных вентральных грыж. Сущность способа состоит в том, что после ушивания брюшины, производят ушивание апоневроза лапаротомной раны укрепляющими швами, расстояние между которыми составляет 5см, в том числе в выявленных «слабых» местах белой линии, а затем накладывается непрерывный шахматный шов. К настоящему времени предлагаемый способ применен у 42 пациенов, оперированных в экстренном порядке на органах брюшной полости с использованием срединного лапаротомного доступа. Эвентраций в раннем послеоперационном периоде не было. Наблюдение в течение 6 месяцев послеоперационного периода показало отсутствие дефектов и грыжевых выпячиваний в области шва срединного лапаротомного доступа.
Обсуждение
Таким образом, исследование показало, что наиболее частой локализацией грыж является эпигастральная часть и начальная часть мезогастрия. Это подтверждает проведенное морфо – физическое исследование, позволившее определить наиболее «слабые» участки апоневроза в этих областях, а проведенное экспериментальное исследование по швам разработать наиболее рациональный способ ушивания, позволяющий, в том числе, укрепить эти проблемные места с точки зрения риска развития ПОВГ. Тем не менее, ввиду наличия НДСТ у большинства грыженосителей, преобладания поперечного хода сухожильных пучков белой линии живота, увеличивается риск прорезывания швов, в результате чего образуются дефек- ты, которые служат местом выхода грыжевого мешка. То есть, предлагаемый способ безусловно надежнее классических методик ушивания белой линии живота, но наличие у больных тяжелой степени дисплазии соединительной ткани является серьезным фактором грыжеобразования. В данной ситуации оптимальным способом профилактики ПОВГ является превентивное эндопротезирование. Нами применяется метод подапоневротической превентивной пластики после лапаротомии. Задачами данной методики являются:
-
1) Укрепление «слабых мест» апоневроза после лапаротомии.
-
2) Дополнительная защита зоны наложения шва при прорезывании апоневроза лигатурой.
-
3) Стимуляции формирования прочного соединительнотканного рубца.
Превентивное протезирование проведено у 8 больных, имеющих тяжелую степень НДСТ. В раннем и позднем послеоперационном периоде через 6 месяцев грыжевых выпячиваний в области рубца не выявлено.
Выводы
-
1) Непрерывный шахматный шов, наложенный на апоневроз человека, прочнее в среднем на 11 % классического непрерывного шва и на 26 % отдельного узлового шва.
-
2) Наиболее «слабыми» местами апоневроза, с позиции его морфо - физических особенностей, является средний участок эпигастральной части и начальный мезогастральной, ввиду преобладания поперечного хода сухожильных пучков и наибольшего расстояния между ними.
-
3) Укрепляющий шов, за счет своих высоких прочностных характеристик, наложенный на «слабые» места белой линии, позволяет дополнительно усилить эти участки, предупредив несостоятельность непрерывного шва.
-
4) Применение превентивного протезирования белой линии в условиях НДСТ, встречающейся у 68,4% потенциальных гры-женосителей, является способом выбора профилактики ПОВГ.
Список литературы Морфо-физические особенности белой линии живота, как основы выбора способа ее ушивания после лапаротомии
- Зацаринный А.В., Бударев В.Н., Муравьев С.Ю., Авдеев С.С., Ворначев С.А., Хабибуллин В.В. Результаты функционально ориентированных операций в герниологии // Наука молодых (Eruditio Juvenium). 2013. №3. С. 34-43
- Измайлов С.Г., Бодров А.А. Способ ушивания срединных лапаротомных ран // Хирургия. 2005. №7. С.28-32.
- Кузнецов Н.А., Счастливцев И.В., Цаплин С.Н. Роль операционного доступа в развитии послеоперационных вентральных грыж // Хирургия. Журнал имени Н.И. Пирогова. 2011. №7. С. 62-67.
- Султангазиев Р.А., Бебезов Х.С., Нурманбетов Д.Н., Аби- ров К.Э., Тогочуев А.А. Операционный доступ и способ ушивания передней брюшной стенки у больных портальной гипертензией // Вестник КРСУ. 2015. Т.15, № 7. С.146-148.
- Федосеев А.В., Муравьев С.Ю., Бударев В.Н., Инютин А.С., Зацаринный В.В. Некоторые особенности белой линии живота, как предвестники послеоперационной грыжи// Российский медико- биологический вестник имени академика И.П. Павлова. 2016. №1. С. 109-115.
- Юрасов А.В. Выбор метода пластики послеоперационных вентральных грыж // Анналы хирургии. 2010. №6. С. 23-27.
- Berger D., Lux A. Operative therapie der narbenherni technische prinzipien // Chirurg. 2013. Bd. 84. S. 1001-1011.
- Den Hartog D., Dur A.H., Kamphuis A.G. Comparison of ultrasonography with computed tomography in the diagnosis of incisional Hernias // Hernia. 2009. Vol.13, №1. Р. 45-48.
- Georgiev-Hristov T., Celdrán A. Comment to: A systematic review of the surgical treatment of large incisional Hernia // Hernia. 2015. Vol. 2. P. 89-101.
- Llaguna O.H., Avgerinos D.V., Lugo J.Z. Incidence and risk factors for the development of incisional hernia following elective laparoscopic versus open colon resections // Am J Surg. 2010. Vol.199, №2. P.263-265.
- Millbourn D., Cengiz Y., Israelsson L.A. Effect of stitch length on wound complications after closure of midline incisions: a random ized controlled trial // Arch Surg. 2009. Vol.144, № 11. P. 1056-1059.
- DOI: 10.1001/archsurg.2009.189
- Rahbari N.N., Knebel P., Diener M.K. et al. Current practice of abdominal wall closure in elective surgery. Is there any consensus? // BMC Surg. 2009. Vol.15, № 9. P. 8.


