МРТ-диагностика нового типа стрессового субхондрального перелома недостаточности коленного сустава
Автор: Иванков А.П., Селиверстов П.В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 1 т.37, 2022 года.
Бесплатный доступ
Субхондральный перелом недостаточности коленного сустава - это новый тип стрессового перелома, ранее он обозначался как спонтанный остеонекроз (англ. SONK).Цель: определить информативность рентгенографии и магнитно-резонансной томографии (МРТ) при субхондральном переломе недостаточности коленного сустава.Материал и методы. В исследование были включены 150 пациентов, 48% мужчин и 52% женщин. Возраст больных был в диапазоне от 46 до 82 лет. Пациентам были проведены рентгенография и МРТ коленного сустава с последующим расчетом показателей чувствительности, специфичности и точности методов.Результаты. Наиболее часто стрессовый перелом недостаточности был выявлен в медиальном мыщелке бедренной кости (79%), на втором месте латеральный мыщелок бедренной кости - 12%. В медиальном мыщелке большеберцовой кости локализовалось 7,9% зон перелома и только 1,1% - в латеральном мыщелке большеберцовой кости. Информативность рентгенографии была низкой: чувствительность - 68,4%, специфичность - 30,0%, точность - 55,1%. Показатели информативности МРТ: чувствительность - 100%, специфичность - 99,0%, точность - 98,0%.Выводы. Методом выбора при стресс-переломе недостаточности коленного сустава является МРТ, продемонстрировавшая очень высокие показатели информативности.
Субхондральный перелом недостаточности, мрт, стрессовые переломы, спонтанный остеонекроз
Короткий адрес: https://sciup.org/149139724
IDR: 149139724 | УДК: 616.132.13-77-089.168.1-06
MRI diagnostics of a new type of stress subchondral insufficiency fracture of the knee
Subchondral insufficiency fracture of the knee is a new type of stress fracture, which was previously referred to as spontaneous osteonecrosis of the knee (SONK).Aim. To determine the informativeness of radiography and magnetic resonance imaging in subchondral fracture of knee insufficiency.Material and Methods. The study comprised 150 patients including 48% of men and 52% of women. The age of patients ranged from 46 to 82 years. The patients underwent radiography and magnetic resonance imaging of the knee joint followed by the calculation of sensitivity, specificity and accuracy of the methods.Results. The most common stress fracture of insufficiency was found in the medial condyle of the femur (79%) with the second most common in the lateral condyle of the femur (12%). Most fracture zones (7.9%) were localized in the medial condyle of the tibia, and only 1.1% of fracture zones were in the lateral condyle of the tibia. The informativeness of radiography was low: sensitivity of 68.4%, specificity of 30.0%, and accuracy of 55.1%. Parameters of magnetic resonance imaging informativeness were as follows: sensitivity of 100%, specificity of 99.0%, and accuracy of 98.0%.Conclusion. Magnetic resonance imaging is the method of choice for stress fracture knee insufficiency because it demonstrated very high indicators of informativeness.
Текст научной статьи МРТ-диагностика нового типа стрессового субхондрального перелома недостаточности коленного сустава
Субхондральный перелом недостаточности – это новый тип стрессового перелома, возникающий при обычной повседневной нагрузке на сустав у лиц старше 50–55 лет. Причиной данного типа стрессового перелома является ослабление минеральной костной плотности и нарушение трабекулярной микроархитектоники какого-либо мыщелка коленного сустава [1, 2]. История субхондрального перелома недостаточности начинается с исследований T. Yamamoto и соавт., когда при подозрении на остеонекроз была выявлена отличающаяся от некроза картина патологии головки бедренной кости, которая оказалась субхондральным переломом недостаточности [3].
Исследования аналогичных изменений в коленном суставе показали, что истинной причиной некроза первоначально был именно субхондральный перелом недостаточности, а вторичный остеонекроз – это осложнение перелома. При переломе недостаточности процесс не всегда осложняется, у части больных при консервативной терапии происходит успешная консолидация перелома [4]. К основным методам диагностики субхондрального перелома недостаточности относятся первичная рентгенография и магнитно-резонансная томография (МРТ) [5]. Рентгенография коленного сустава базовый метод, но он имеет ограниченные возможности, так как не позволяет визуализировать отек и зону субхондрального перелома на ранней и развернутой стадиях перелома недостаточности [5]. При данной патологии МРТ это метод выбора, так как позволяет качественно оценивать состояние как костных, так и мягких тканей коленного сустава на всех стадиях перелома недостаточности с визуализацией всего спектра его симптомов [5].
МРТ-семиотика субхондрального перелома недостаточности включает следующие признаки: диффузный отек костного мозга пораженного мыщелка сустава (рис. 1), гипоинтенсивную линию перелома на Т1-ВИ и жидкость-чувствительных режимах (Т2- и PD с жироподавлением – FS) (рис. 2), гипоинтенсивное утолщение в зоне кортикального слоя кости (рис. 3) [4, 6].
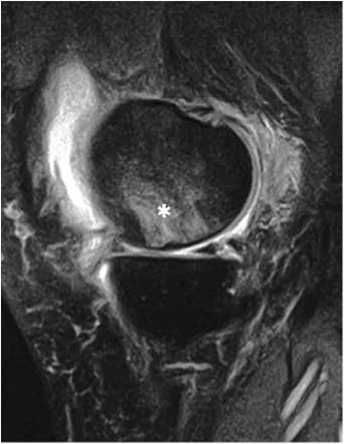
Рис. 1. МР-томограмма в сагиттальной проекции (PD-FS). Субхондральный отек при переломе недостаточности (звездочка)
Fig. 1. Sagittal MRI scan (PD-FS). Subchondral edema in insufficiency fracture (asterisk)
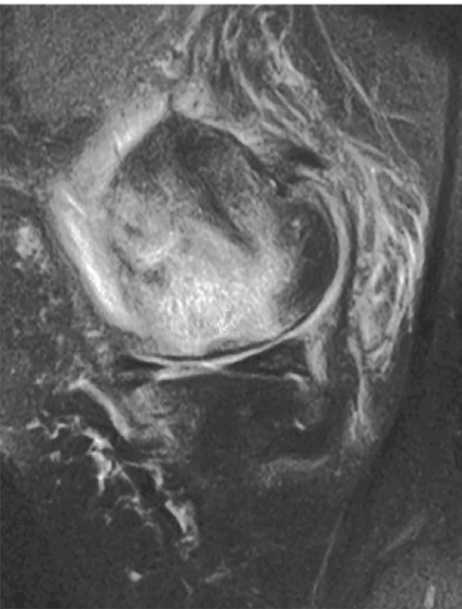
Рис. 2. МР-томограмма в сагиттальной проекции (PD-FS). Субхондральный перелом недостаточности. Линия перелома указана стрелкой
Fig. 2. Sagittal MRI scan (PD-FS). Subchondral insufficiency fracture. The fracture line is indicated by an arrow
При наличии осложнений в зоне субхондрального перелома имеется риск возникновения зоны вторичного остеонекроза, что может явиться причиной дальнейшего разрушения трабекул с возникновением коллапса (уплощения) суставной поверхности пораженного мыщелка сустава. Зона вторичного остеонекроза в режимах PD-FS(Т2-FS) визуализируется как участок повышения сигнала в области между линией перелома и субхондральным кортикальным слоем кости [6] (рис. 4).
Субхондральный коллапс (импрессия) пораженной суставной поверхности при переломе недостаточности изображен на рисунке 5.
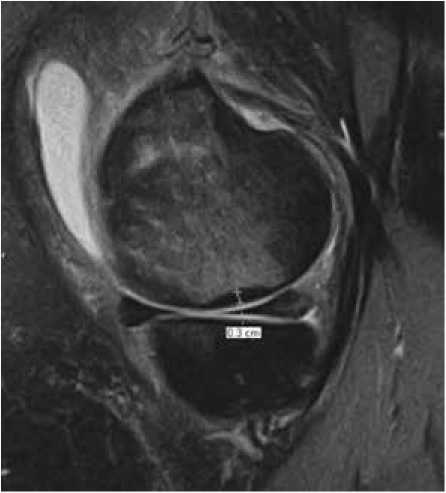
Рис. 3. МР-томограмма в сагиттальной проекции (PD-FS). Гипоинтен-сивное «утолщение» при переломе недостаточности (измерено)
Fig. 3. Sagittal MRI scan (PD-FS). Hypointense thickening in insufficiency fracture (measured)
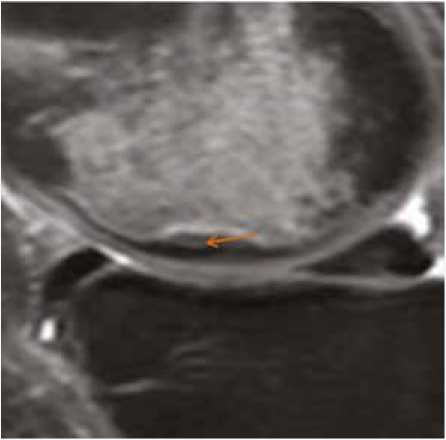
Рис. 4. МР-томограмма в сагиттальной проекции (PD-FS). Зона вторичного остеонекроза в виде участка повышения сигнала (стрелка) Fig. 4. Sagittal MRI scan. Zone of secondary osteonecrosis in area of increased signal on PD-FS-WI (arrow)
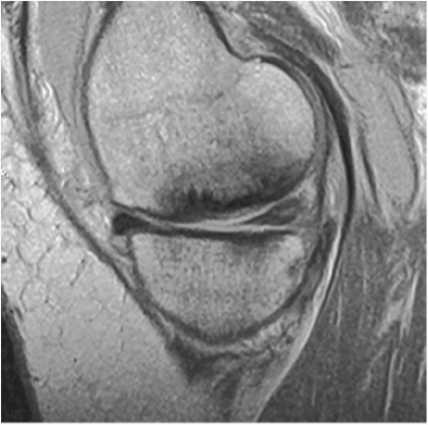
Рис. 5. МР-томограмма в сагиттальной проекции (PD-ВИ). Субхондральный коллапс при субхондральном переломе недостаточности Fig. 5. Sagittal MRI scan (PD-WI). Subchondral collapse in subchondral insufficiency fracture
Материал и методы
Были обследованы 150 пациентов с субхондральным переломом недостаточности. С целью клинического контроля диагноза пациентам выполнялась повторная МРТ через 2–3 мес. с предшествующей и последующей консультациями травматолога-ортопеда. Рентгенография проводилась по стандартной методике в двух проекциях. МРТ проводилась на томографе 1,5Т л (Toshiba) с использованием стандартной жесткой коленной катушки. Параметры сканирования были следующими: режимы – PD-ВИ, PD-FS-ВИ, T1-ВИ в корональной, сагиттальной аксиальной плоскостях, матрица изображений 288 × 384, поле обзора малое – 15 см. Соотношение мужчин и женщин было почти равным – 48% мужчин и 52% женщин. Средний возраст исследуемых пациентов – 63,1 года (от 46 до 82 лет). По стандартным формулам были вычислены чувствительность, специфичность и точность методов рентгенографии и МРТ коленного сустава при переломе недостаточности. Формулы расчета:
чувствительность (Se): Se = PS / PS + NS; специфичность (Sp) Sp = NH / NH + PH;
точность (Ас) Ac = PS + NH / PS + NH + PH + NS, где PS – истинно положительные результаты, РН – ложноположительные результаты, NH – истинно отрицательные результаты, NS – ложноотрицательные результаты.
Результаты и обсуждение
По локализации перелома самым распространенным оказался медиальный мыщелок бедренной кости (79,3%), на втором месте – латеральный мыщелок бедренной кости (12%). В медиальном мыщелке большеберцовой кости было 8,0% зон перелома и только 0,6% – в латеральном мыщелке большеберцовой кости. Локализация зоны перелома была центральной (на коронарных сканах) в 76,5% случаев, периферической – у 23,5% пациентов. На сагиттальных томограммах зона перелома локализовалась также преимущественно центрально (средняя треть мыщелка) – у 81,4% больных, в 17,6% в задних отделах мыщелка и только в 1% – в передней трети мыщелка. При субхондральном переломе недостаточности в коленном суставе в 100% случаев был обнаружен синовиит, в 91,0% – перифокальный отек окружающих мягких тканей. Перелом недостаточности, согласно данным проведенного исследования, часто сочетался с разрывом мениска, в наших наблюдениях в 91,3% пациенты имели разрыв прилежащего к зоне перелома мениска, чаще медиального – в 78,2%. Также у 96,7% пациентов дополнительно выявлялись дегенеративные изменения суставной поверхности пораженного мыщелка (хондромаляция разной степени).
Полученные результаты информативности рентгенографии и МРТ при субхондральном переломе недостаточности представлены в таблице.
Таблица. Информативность рентгенографии и магнитно-резонансной томографии при субхондральном переломе недостаточности
Table. Informativeness of radiography and MRI in subchondral insufficiency fracture
|
Критерии Criteria |
Рентгенография Radiography |
МРТ MRI |
|
Чувствительность, % Sensitivity, % |
68,4 |
100 |
|
Специфичность, % Specificity, % |
30,0 |
99 |
|
Точность, % Accuracy, % |
55,1 |
98 |
Согласно результатам исследования, наиболее частой локализацией перелома недостаточности являются центральные опорные отделы медиального мыщелка бедренной кости. Частое сочетание стресс-перелома недостаточности с разрывом прилежащего мениска и хон-дромаляцией суставной поверхности можно объяснить утратой буферной функции хряща и мениска, что ведет к повышению контактного давления на субхондральные отделы кости и возникновению перелома. Несмотря на то, что рентгенография является базовым первичным диагностическим методом, при стрессовом переломе недостаточности она демонстрирует довольно низкие показатели информативности. Причинами низкой эффективности рентгенографии могут служить: отсутствие послойной техники метода (тонких срезов), неспособность к обнаружению субхондрального отека и низкая контрастность тканей.
Выводы
Субхондральный перелом недостаточности коленного сустава – новый вид стрессового перелома недостаточности, требующий всестороннего последующего изучения в этиологическом, патогенетическом, диагностическом и лечебном аспектах. Помимо базового диагностического метода рентгенографии при субхондральном переломе недостаточности коленного сустава методом выбора является МРТ, которая демонстрирует высокие показатели чувствительности, специфичности и точности. Предикторами субхондрального перелома недостаточности являются разрыв прилежащего мениска и дегенеративные изменения хряща суставной поверхности, которые требуют обязательного лечения с целью предотвращения возникновения данного типа перелома.
Список литературы МРТ-диагностика нового типа стрессового субхондрального перелома недостаточности коленного сустава
- Gaillard F., Saber M. Subchondral insufficiency fracture of the knee. Reference article, Radiopaedia.org. 2021.
- DOI: 10.53347/rID-2079
- Nicoletti D. Subchondral insufficiency fracture - knee. Case study, Radiopaedia.org. 2021. URL: https://radiopaedia.org/cases/67293.
- Yamamoto T., Bullough P.G. Spontaneous osteonecrosis of the knee:Тthe result of subchondral insufficiency fracture. Journal Bone Joint Surgery Am. 2000;82(6):858-866.
- DOI: 10.2106/00004623-200006000-00013
- Lee S., Saifuddin A. Magnetic resonance imaging of subchondral insufficiency fractures of the lower limb. Skeletal Radiol. 2018;48(7):1011- 1021.
- DOI: 10.1007/s00256-019-3160-4
- Bencardino J.Т., Stone T.J., Roberts C.C., Appel M., Baccei S.J., Cassidy R.C. et al. ACR appropriateness criteria stress (fatigue/insufficiency) fracture, including sacrum, excluding other vertebrae. J. Am. Coll. Radiol. 2017;14(5S):S293-S306.
- DOI: 10.1016/j.jacr.2017.02.035
- Gorbachova T., Melenevsky Y., Cohen M., Cerniglia B.W. Osteochondral lesions of the knee: Differentiating the most common entities at MRI. RadioGraphics. 2018;38(5):1478-1495.
- DOI: 10.1148/rg.2018180044


