МРТ-характеристика сосудов и мышц голени у больных после лечения методом чрескостного остеосинтеза закрытых диафизарных переломов костей голени
Автор: Дьячкова Галина Викторовна, Степанов Роман Викторович, Дьячков Константин Александрович, Корабельников Михаил Алексеевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2011 года.
Бесплатный доступ
Методом МРТ обследовано 18 больных с переломами голени на разных этапах лечения. Исследование проводили на магнитно-резонансном томографе MAGNETOM Symphony syngo MR SIEMENS (Germany) с напряженностью магнитного поля 1,5 Тс с постпроцессорной обработкой полученных данных на мультимодальной станции экспертного класса «Leonardo». Изучена МРТ-картина интактной a. nutricia и ее изменения при повреждении в отдаленном периоде, состояние мышц поврежденной и интактной конечности. Диаметр поперечного сечения питающей артерии травмированной конечности по сравнению с интактной конечностью как в ближайшие, так и в отдаленные сроки после лечения был больше (0,26±0,02 и 0,18±0,02 см соответственно). При исследовании площади поперечного сечения передней и задней групп мышц голени было выявлено, что эти показатели на травмированной конечности были несколько меньше, как за счет передней, так и за счет задней группы.
Магнитно-резонансная томография, переломы голени, сосуды, мышцы
Короткий адрес: https://sciup.org/142121409
IDR: 142121409
MRT-characteristic of leg vessels and muscles in patients after their treatment for closed leg bone shaft fractures by transosseous osteosynthesis method
18 patients with leg fractures have been examined at different stages of treatment using MRT technique. The study was performed with a magnetic resonance tomograph, MAGNETOM Symphony syngo MR SIEMENS (Germany) of magnetic field strength - 1.5 Tc, with postprocessor processing the data obtained using ―Leonardo‖ multimodal station of expert class. MRT-image of intact a. nutricia has been studied, as well as its changes for damage in the long-term period, muscular status of the limb damaged and that of intact one. The cross-section diameter of nutrient artery of the limb injured was more both in the immediate and long-term periods after treatment in comparison with the intact limb (its values amounted to 0.26±0.02 and 0.18±0.02 cm, respectively). While studying the cross-section area of the anterior and posterior groups of leg muscles, it has been revealed that the values of the limb injured were somewhat less, both at the expense of the anterior group and at the expense of the posterior one.
Текст научной статьи МРТ-характеристика сосудов и мышц голени у больных после лечения методом чрескостного остеосинтеза закрытых диафизарных переломов костей голени
Известно, что на сроки сращения переломов диафизов трубчатых костей влияет множество факторов, среди них немаловажным является степень повреждения мягких тканей, в частности сосудов [1, 2, 4, 5, 6]. Доказано, что даже при закрытых переломах могут повреждаться как внекостная, так и внутрикост- ная сосудистая сеть, в частности a. nutricia. Повреждение артерии замедляет сроки консолидации и соответственно увеличивает сроки лечения. Большую роль играет и повреждение мягких тканей, окружающих кость, и их состояние в процессе и после окончания лечения [3, 7, 8].
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Методом МРТ обследовано 18 больных с закрытыми переломами костей голени без клинически выявленного повреждения внутрикостной артерии на разных этапах лечения (табл. 1).
Исследование проводили на магнитнорезонансном томографе MAGNETOM Symphony syngo MR SIEMENS (Germany) с напряженностью магнитного поля 1,5 Тс с постпроцессорной обработкой полученных данных на мультимодальной станции экспертного класса «Leonardo».
При МР-исследовании использовали следующие основные технические параметры:
три плоскости (аксиальная, корональная (фронтальная) и сагиттальная);
импульсные последовательности: T2TSE, T1SE, GE, FSE, STIR;
FOV – 17-20см, матрица – 256×192;
толщина срезов – 3-4 мм;
интервал между срезами – 5 мм в аксиальной и фронтальной плоскостях и 10 мм в сагиттальной плоскости.
Таблица 1
Распределение пациентов с диафизарными переломами костей голени по виду перелома и полу
|
Вид перелома |
Пол |
Всего |
|
|
мужской |
женский |
||
|
1 Винтообразный |
7 |
4 |
11 |
|
№ Косой /к* |
3 |
1 |
4 |
|
НИ Поперечный ш |
3 |
0 |
3 |
|
Всего |
13 |
5 |
18 |
В случаях необходимости применяли последовательность с использованием эффекта подавления сигнала от жировой ткани (FAT-SAT) (рис. 1).
Рис. 1. Положение больного во время исследования
У всех больных проводили исследования только после снятия аппарата и в отдаленном периоде (через 1, 2, 3, 4 года после лечения), так как наличие металлических деталей аппарата служило противопоказанием к проведению исследования.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Морфологические изменения, обусловливающие общую МР-симптоматику консолидированных переломов голени, складывались из склероза костного мозга в зоне консолидированного перелома, изменений питательной артерии большеберцовой кости (рис. 2).
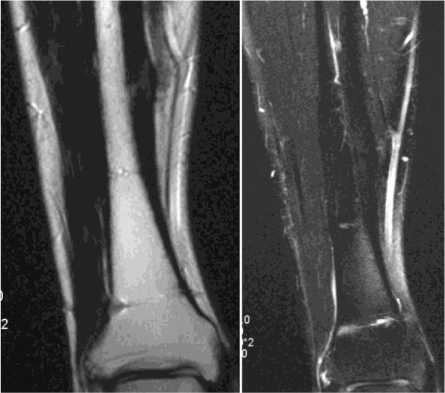
а б
Рис. 2. МРТ голени больного С., 21 г., с поперечным переломом большеберцовой кости; 3,5 года после демонтажа аппарата. Срок фиксации – 63 дня. Т1 ВИ, Т2 ВИ в корональной плоскости. На Т1 ВИ определяется неоднородность кортикальной пластинки по медиальной поверхности б/берцовой кости в месте перелома, обусловленная очаговым гиперинтенсивным сигналом от участков не до конца оссифицированной хрящевой мозоли. На Т2 ВИ видны коллатерали a. nutricia к месту перелома
Т1 ВИ позволяют объективно оценить процессы перестройки костной мозоли, состояние костного мозга в месте перелома. На Т2 ВИ хорошо визуализируются сосудистые структуры, что, в частности, позволяет оценить морфологические характеристики a. nutricia при ее повреждении; образование и степень выраженности дополнительных коллатералей даже при интактной a. nu-tricia, что характеризует степень выраженности компенсаторных реакций неовазогенеза. Данные изменения в большей или меньшей степени были выявлены у всех исследованных пациентов.
МР-характеристики a. nutricia
Нами была изучена МРТ-картина интактной a. nutricia и ее изменения при повреждении в отдаленном периоде1.
Предложенный нами способ изучения сосудов голени отличается тем, что для выявления изменений a. nutricia при обследовании больного с переломами длинных костей необходимо проводить исследование методом МРТ в режиме Т2 ВИ в сагиттальной плоскости без применения контрастных средств. При этом можно выявить ее целостность, форму, расположение, рассчитать диаметр на разных участках, определить наличие или отсутствие дополнительных коллатеральных ветвей, таким образом оценить ее функциональное состояние. Метод МРТ позволяет без дополнительных усилий получить изображение a. nutricia также и на интактной конечности, что позволяет провести их сравнительную оценку.
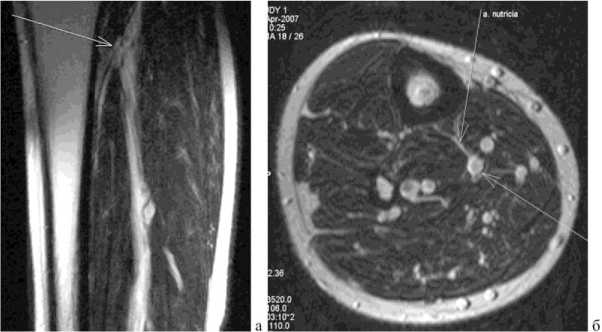
Рис. 3. МРТ голени больного С., 21года: а стрелкой показано место отхождения a. nutricia от a. tibialis posterior, сагиттальная проекция, Т1 ВИ; б тот же уровень, аксиальная проекция, Т2 ВИ
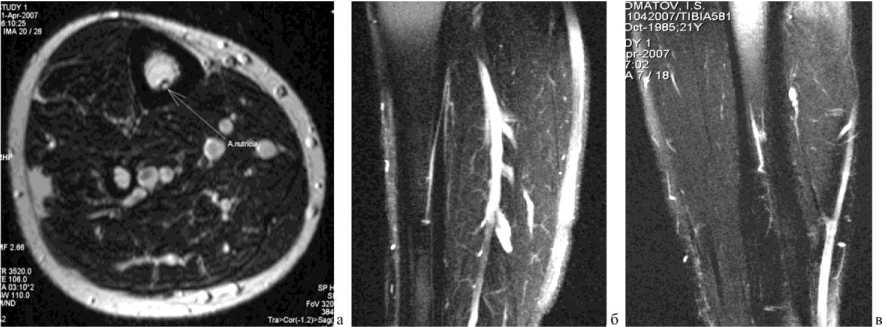
Рис. 4. МРТ голени больного С., 21года: а внутрикостная часть a. nutricia, аксиальная проекция, Т2 ВИ; б, в интракор- тикальная и внутрикостная часть a. nutricia, сагиттальная проекция, Т2 ВИ
Как известно, a. nutricia является ветвью a. tibialis posterior, отходящей от нее на уровне верхней трети голени и проходящей через кортикальный слой большеберцовой кости через питательное отверстие большеберцовой кости под углом 6-8º. Местом входа ее в костномозговой канал является граница верхней и средней трети голени, где она дихотомически делится на восходящую и нисходящую ветви. По данным МРТ можно дифференцировать a. nutricia в месте ее отхождения от a. tibialis posterior, интракортикальную ее часть и на ограниченном протяжении внутрикостную ее часть, преимущественно нисходящую ветвь. Внутрикостная часть a. nutricia, особенно ее проксимальные отделы, проходят по задней стенке внутренней поверхности большеберцовой кости. Диаметр a. nutricia существенно не менялся на всем ее протяжении и составлял 2 мм (за исключением дистальных ее отделов, где диаметр ее постепенно уменьшается). По данным КТ, a. nutri-cia не визуализировалась.
При исследовании в отдаленном периоде у больных с переломами голени изменения, характеризующие повреждение a. nutricia, были выявлены у двух больных и характеризовались изменением ее формы, диаметра, локализации, образованием дополнительных веточек.
Если на интактной конечности форма питаю- щей артерии голени была ровной, линейной, то на травмированной конечности контуры ее были неровными, имели место зигзагообразной формы участки сосуда, что зависело от степени ее повреждения. Характерным также было преобладание показателей диаметра поперечного сечения питающей артерии травмированной конечности по сравнению с интактной (0,256±0,018 и 0,182±0,02 см соответственно (рис. 5)) как в ближайшие, так и в отдаленные сроки после лечения, которые составили.
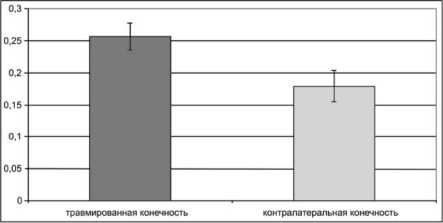
Рис. 5. Диаметр наибольшего поперечного сечения питающей артерии голени травмированной и интактной конечностей, см
При 3D-моделировании T2-изображений с помощью функции Fusion были получены изображения голени, позволяющие наглядно оценить анатомо-топографическое расположение сосудистых структур, в частности a. tibialis posterior и a. nutricia (рис. 6).
Было выявлено преобладание показателей диаметра наибольшего поперечного сечения большой подкожной вены у травмированной конечности по сравнению с интактной: 0,442±0,044 и 0,4±0,039 см соответственно. Однако показатели диаметра наибольшего поперечного сечения малой подкожной вены у травмированной конечности были меньше, чем у интактной (рис. 7).
При исследовании площади поперечного сечения передней и задней групп мышц голени было выявлено, что эти показатели на травмированной конечности были несколько меньше как за счет передней, так и за счет задней группы мышц и составили 6,4±0,61 и 6,6±0,62 см2 для передней группы; 7,9±0,66 и 8,04±0,74 см2
для задней группы травмированной и контралатеральной группы мышц соответственно, что обусловлено явлениями посттравматической атрофии мышц (рис. 8).
Однако показатели других структур голени, такие как общая площадь мягких тканей, площадь поперечного сечения большеберцовой и малоберцовой костей, а также площадь поперечного сечения голени на уровне перелома были выше у травмированной конечности и составили 38,718±2,680, 6,017±0,335, 1,272±0,071 и 52,348±3,626 см2 соответственно по сравнению с интактной, показатели которой не превышали 36,783±2,98, 4,444±0,144, 1,254±0,052 и 48,109±3,863 см2, что объяснялось явлениями остаточного отека мягких тканей, а также продолжающимися процессами перестройки костной мозоли (рис. 9).
Рис. 6. МРТ голеней больной Е., 21 г., Т2 ВИ в корональной плоскости 3D-реконструкции с помощью функции Fusion
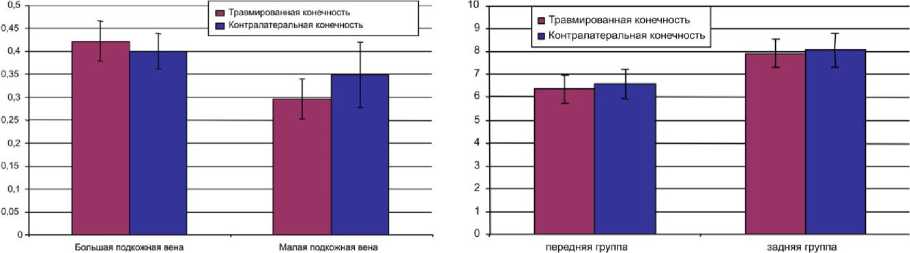
Рис. 8. Площадь поперечного сечения передней и задней групп мышц травмированной и интактной голеней, см2
Рис. 7. Диаметр наибольшего поперечного сечения большой и малой подкожных вен голени травмированной и интактной конечностей, см
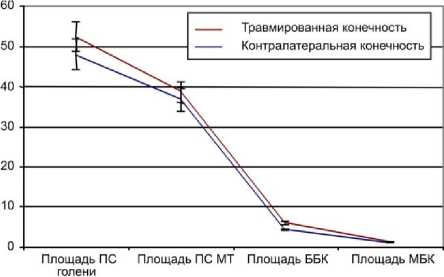
Рис. 9. Площадь поперечного сечения (ППС) голени, мягких тканей (МТ), большеберцовой (ББК) и малоберцовой (МБК) костей нижних конечностей травмированной и интактной конечностей на уровне перелома, см2
ЗАКЛЮЧЕНИЕ
Метод МРТ по сравнению с КТ в ряде случаев позволяет провести более точную диагностику патологических изменений мягких тканей, содержимого костномозгового канала у больных с переломами костей голени
Консолидированные переломы характеризуются гипоинтенсивными сигналами на T1 ВИ и Т2 ВИ от участков склероза костного мозга, плоскостей бывших переломов, посттравматических костных полостей, разрастаний рубцовой ткани. Процессы перестройки костной ткани в виде склероза костного мозга, рубцовых его изменений, неоднородной периостальной мозоли могут продолжаться до 4 лет и более после окончания лечения даже в условиях первичного заживления перелома.


