МСКТ-семиотика спицевого остеомиелита
Автор: Дьячкова Г.В., Дьячков К.А., Судницын А.С., Клюшин Н.М.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.32, 2026 года.
Бесплатный доступ
Введение. Воспаление в местах проведения спиц у пациентов, лечившихся методом чрескостного остеосинтеза, относится к наиболее частым осложнениям. Костные проявления воспаления достаточно часто имеют место в клинической практике, а характерные рентгеноморфологические симптомы при этом практически не описаны. Цель работы — выявить характер рентгеноморфологических изменений кости у пациентов со спицевым остеомиелитом при различной локализации воспалительного процесса. Материалы и методы. В исследование включены 22 пациента с хроническим спицевым остеомиелитом (СО), развившемся на фоне чрескостного остеосинтеза аппаратом Илизарова. Для оценки структурных изменений костной ткани выполнена мультиспиральная компьютерная томография (МСКТ) с анализом аксиальных срезов и мультипланарных реконструкций (MPR) в сагиттальной и коронарной проекциях бедренной и большеберцовой костей. Количественно оценена плотность кости (в единицах Хаунсфилда, HU) в зоне воспаления, проанализирована морфология спицевых каналов (ширина, контуры стенок, наличие секвестров) для выявления паттернов, значимых для выбора тактики лечения. Результаты. Полученные данные свидетельствуют о наличии специфических рентгеновских проявлениях СО, характерных для хронического остеомиелита любого происхождения, особенно на поздних стадиях воспаления. К наиболее ярким симптомам СО на ранних стадиях относятся характерные изменения спицевых каналов: расширение и нечеткость контуров, повышение их плотности, появление периостита вокруг спицевого хода. Спицевые каналы в метафизарных отделах характеризуются повышенной плотностью стенок, низкой плотностью содержимого канала. В области диафиза спицевые каналы имеют стенки с неровными контурами без плотностных различий с корковой пластинкой. Внутри канала часто визуализируются мелкие секвестры с плотностью 650–700НU. Для СО в области диафиза также характерны «замурованные» секвестры. Обсуждение. В литературе уделено значительное внимание воспалению мягких тканей, методам их профилактики и лечения при чрескостном остеосинтезе, тогда как рентгенологическая семиотика СО описана ограниченно, преимущественно в виде клинических случаев без подробного анализа изменений кости. Для СО характерны общие проявления остеолиза, повышение плотности контуров спицевого канала. При этом особенностью СО в диафизе являются «пуговчатые» секвестры, подтверждённые МСКТ. Информация о локализации и характере изменений позволяет клиницистам более обоснованно подходить к планированию объёма хирургического вмешательства и выбору оптимальной тактики лечения с учётом особенностей поражения и состояния кости. Заключение. Спицевые каналы в метафизарных отделах характеризуются повышенной плотностью стенок, в области диафиза спицевые каналы имеют большую, чем в метафизе, ширину, стенки с неровными контурами без плотностных различий с корковой пластинкой. Секвестры в области метафиза имеют плотность в два раза меньшую, чем в области диафиза, отличаются по форме и размерам.
Чрескостный остеосинтез, большеберцовая кость, спицевой остеомиелит, спицевые каналы, МСКТ, рентгеноморфологические изменения
Короткий адрес: https://sciup.org/142247045
IDR: 142247045 | УДК: [616.718.4/.5-018.46-002]-073.756.8 | DOI: 10.18019/1028-4427-2026-32-1-14-22
MSCT-semiotics of pin tract osteomyelitis
Introduction Inflammation at the wire tract sites in patients treated with transosseous osteosynthesis is one of the most common complications. Bone manifestations of inflammation are quite common in clinical practice, yet characteristic radiographic findings have not been well described. The aim of this study was to identify the nature of radiographic bone changes in patients with pin tract osteomyelitis at various inflammatory sites. Materials and Methods The study included 22 patients with chronic pin tract osteomyelitis (PTO) that developed following transosseous osteosynthesis with the Ilizarov fixator. To assess structural bone changes, multislice computed tomography (MSCT) was used, including analysis of axial sections and multiplanar reconstructions (MPR) in the sagittal and coronal planes of the femur and tibia. Bone density (Hounsfield units, HU) in the inflammation area was quantitatively assessed, and the morphology of the wire tract canals (width, wall contours, and the presence of sequesters) was analyzed to identify patterns relevant for treatment decisions. Results The data obtained indicate the presence of specific radiographic manifestations of osteomyelitis, characteristic of chronic osteomyelitis of any origin, especially in the late stages of inflammation. The most prominent symptoms of osteomyelitis in the early stages include characteristic changes in the wire tract canals: widening and blurring of the contours, increased density, and the appearance of periostitis around the wire tract. Wire canals in the metaphyseal regions are characterized by increased wall density and low density of the canal contents. In the diaphysis, the wire canals have walls with irregular contours and no density differences from the cortical plate. Small sequesters featuring the density of 650–700 HU are often visualized within the canal. "Walled-in" sequesters are also characteristic of pin tract osteomyelitis in the diaphysis. Discussion The literature has devoted considerable attention to soft tissue inflammation, its prevention, and treatment methods during transosseous osteosynthesis. However, the radiographic semiotics of pin tract osteomyelitis have been limited, primarily presenting clinical cases without detailed analysis of bone changes. Pin tract osteomyelitis is characterized by general manifestations of osteolysis and increased density of the wire canal contours. A distinctive feature of pin tract osteomyelitis in the diaphysis is the presence of "button-shaped" sequesters, confirmed by MSCT. Information on the location and nature of the changes allows clinicians to more effectively plan the extent of surgical intervention and select the optimal treatment strategy, taking into account the characteristics of the lesion and bone condition. Conclusion Wire tract canals in the metaphyseal regions are characterized by increased wall density. In the diaphysis, the wire tracts are wider than in the metaphysis, with walls of irregular contours and no density differences with the cortical plate. Sequestra in the metaphysis have half the density of those in the diaphysis and vary in shape and size.
Текст научной статьи МСКТ-семиотика спицевого остеомиелита
Внешняя фиксация стала ключевым инструментом в арсенале современного хирурга-ортопеда, используемым как в травматологии, так и в реконструктивной хирургии. Клинические и биологические преимущества метода чрескостного остеосинтеза аппаратом Илизарова хорошо изучены. Однако, по мнению некоторых авторов, ключевым недостатком подобной фиксации является воспаление и инфицирование мест выхода чрескостных элементов, обозначаемые в иностранной литературе как pin track / tract / site infection (частота варьирует от 9 до 100 %) [1–4]. Как отмечают D.W. Shields et al., при высокой частоте возникновения воспаления вокруг спиц или стержней «появление осложнений следует рассматривать не столько как неблагоприятное событие, сколько как ожидаемый аспект чрескожных методов лечения» [5]. В таких условиях минимизация воспалительных реакций становится критически важной для предотвращения прогрессирования инфекции, развития спицевого остеомиелита (СО) и костных дефектов [6].
Классификации воспалительных изменений, связанных с проведением спиц и стержней, представлены в ряде исследований и основаны на субъективных симптомах, рентгенологических признаках или данных микробиологического анализа [2, 7, 8]. Так, например, R.G.M.A. Checketts et al. [9] описали систему классификации воспаления в области спиц, состоящую из трёх степеней поверхностного воспаления и трёх степеней выраженного воспаления [9]. Шкала Gordon — это шестибалльная система классификации, основанная на наличии боли, результатах рентгенографии и появлении эритемы, серозных или гнойных выделений [10]. O. Rahbek et al. модифицировали эту систему классификации, исключив субъективный симптом боли и включив отдельную оценку за наличие серозных выделений [11]. Предложен алгоритм распознавания воспаления вокруг спиц только по изображениям, который не зависит от субъективных жалоб на боль, результатов рентгенографии или микробиологических исследований, упрощает наблюдение в домашних условиях и раннее выявление воспаления вокруг спиц с использованием набора высококачественных цифровых изображений «очагов Гордона» [12].
Однако костные проявления воспаления вокруг спиц достаточно часто встречаются в клинической практике, а рентгеноморфологические проявления при этом практически не описаны, хотя они крайне необходимы для оценки качества кости в зоне воспалительного процесса для решения вопроса об объеме хирургического вмешательства. В небольшом количестве зарубежных и отечественных публикаций по СО, в основном клинических случаев, представлены один–два рентгенологических симптома СО, что недостаточно для определения его семиотики и степени тяжести [1, 13, 14, 15, 16].
Цель работы — выявить характер рентгеноморфологических изменений кости у пациентов со спицевым остеомиелитом при различной локализации воспалительного процесса.
МАТЕРИАЛЫ И МЕТОДЫ
Дизайн исследования
Критерии включения: возраст 18–60 лет; наличие полного рентгенологического архива и архива МСКТ (мультиспиральная компьютерная томография) с возможностью постпроцессорной обработки данных.
Методом МСКТ обследованы пациенты, получившие лечение методом чрескостного компрессионнодистракционного остеосинтеза (ЧКДО) со спицевым остеомиелитом и без осложнений.
Основная группа включает 22 пациента с СО большеберцовой и бедренной костей.
Контрольная группа представлена семью пациентами с переломом костей голени, пролеченными методом чрескостного остеосинтеза без спицевого остеомиелита.
Средний возраст пациентов основной группы — (46,3 ± 9,9) года, преобладали мужчины (78,2 %). Из 22 пациентов, вошедших в исследование, 19 ранее получали лечение по поводу перелома костей голени, троим пациентам выполняли артродез голеностопного сустава. У одного пациента при переломе костей голени была фиксирована бедренная кость. Признаки манифестации СО выявлены у 14 пациентов спустя три–шесть месяцев после начала лечения по методу ЧКДО, в шести случаях — спустя один год, у двух больных гнойно-воспалительный процесс, начавшийся в области спицевых ходов, продолжался как хронический остеомиелит более 10 лет.
В контрольной группе из семи пациентов пять были мужского пола. Средний возраст — (44,7 ± 7,2) года. Все пациенты контрольной группы лечились по поводу перелома голени методом ЧКДО.
Исследования выполняли на компьютерных томографах Toshiba Aquilion-64, GE Lihgt Speed VCT. Измеряли общую и локальную плотность кости (HU) в различных отделах. Изучали строение кости в зоне воспаления, характер спицевого канала с анализом аксиальных срезов и мультипланарных реконструкций (MPR) в сагиттальной и коронарной проекциях бедренной и большеберцовой костей (855 изобра- жений). Количественно оценивали плотность кости (в единицах Хаунсфилда, HU) в зоне воспаления, анализировали морфологию спицевых каналов (ширина, контуры стенок, наличие секвестров). В контрольной группе, где не было осложнений , определяли ширину спицевого канала после удаления спиц.
Исследование выполнено в соответствии с этическими стандартами Хельсинской декларации Всемирной медицинской ассоциации с поправками Минздрава РФ, одобрено этическим комитетом НМИЦ ТО имени академика Г.А. Илизарова. Все больные подписали информированное согласие на публикацию данных без идентификации личности.
Статистическую обработку параметров плотности проводили с помощью программы Attestat, встроенной в Microsoft Excel. Тип распределения определяли с помощью критериев Шапиро – Уилка для выборок с числом наблюдений 50 и менее. При оценке нормальности распределения выборки по большинству критериев отмечали ненормальное распределение данных, в связи с чем для анализа использовали методы непараметрической статистики. Для описания качественных данных использовали частоты и доли (в %). Для сравнения независимых данных применяли критерий Манна – Уитни. Сравнение средних значений двух парных (зависимых) групп проводили с помощью одновыборочного критерия Вилкоксона, описывали их медианой (Ме) и процентилями. Сравнение двух качественных независимых групп номинальных данных проводили с использованием критерия хи-квадрат ( χ 2) Пирсона. Статистически значимыми считали различия при значениях p < 0,05.
РЕЗУЛЬТАТЫ
Плотность кости в проксимальном отделе метафиза большеберцовой кости на уровне спицевого канала колебалась в различных пределах: от (223,4 ± 25,8) HU до отрицательных значений шкалы Ха-унсфилда, преимущественно в центральных отделах метафиза. Плотность стенок спицевого канала в метафизарных отделах всегда превышала плотность кости, — (376,7 ± 85,4) HU, достигая в некоторых участках (792,8 ± 69,7) HU ( p < 0,02). Содержимое спицевого канала имело меньшую плотность, не превышая (179,4 ± 65,7) HU. В ряде случаев плотность содержимого спицевого канала была значительно меньше, — (12,5 ± 3,8) HU (рис. 1).
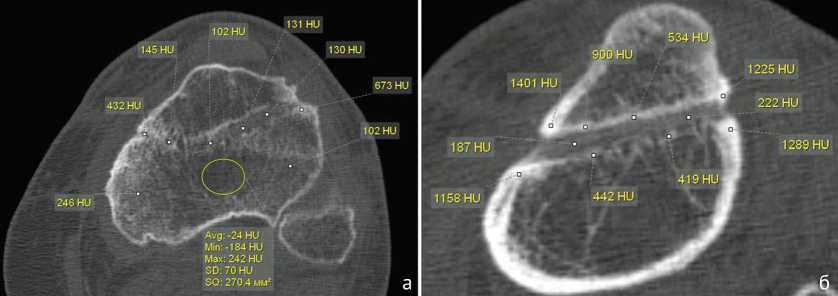
Рис. 1. МСКТ голени пациентки 50 лет со СО, аксиальные срезы: а — определение плотности кости и содержимого спицевого канала; б — определение плотности стенок спицевого канала
Прогрессирование СО приводило к формированию дефекта кости различной формы и протяженности в области спицевого канала, имеющего четкие контуры со значительным увеличением плотности его стенок. При транскортикальном проведении спицы через проксимальный эпифиз большеберцовой кости плотность фрагмента, расположенного кнаружи от спицевого канала, у 52 % больных была меньше, чем плотность кортикальной пластинки основной части кости. Для каналов от спиц в области проксимального или дистального метафиза или эпифиза большеберцовой кости и дистального метаэпифиза бедренной кости было характерно повышение плотности для стенок канала в виде четкой разграничительной линии с прилежащими участками губчатой кости со снижением ее плотности. Плотность корковой пластинки отличалась в различных отделах на (189,7 ± 96,5) HU. Плотность секвестров в метаэпифизе в 89,5 % случаев была меньше плотности корковой пластинки, — (675,5 ± 93,9) HU (рис. 2).
Картина СО в проксимальном отделе большеберцовой кости зависела от давности заболевания и уровня проведения спиц. Характерно снижение плотности, зоны резорбции в области эпифиза, значительная деструкция кости в области метафиза с более плотными участками по краям разрушения. Воспалительный процесс всегда сопровождался значительными изменениями архитектоники, формированием зон резорбции, участков разрежения. Каналы от спиц имели характерный для данного отдела кости вид: четкие границы с более высокой плотностью, чем у прилежащих участков кости (рис. 3).
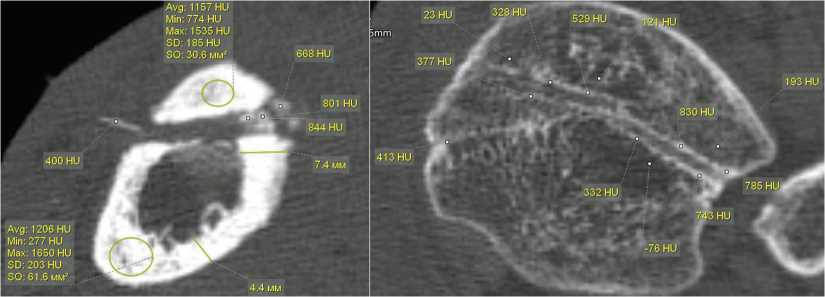
Рис. 2. МСКТ голени пациента 55 лет со СО, аксиальные срезы
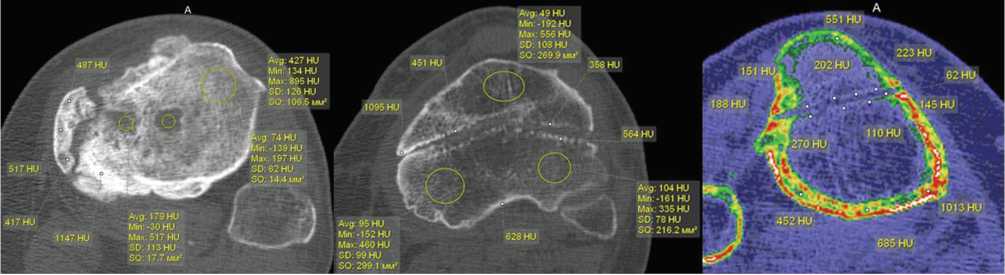
Рис. 3. МСКТ голеней пациентов со СО, аксиальные срезы на уровне проксимального отдела большеберцовой кости
Спицевой канал был шире в области кортикальной пластинки. Плотность стенок спицевого канала увеличивалась до 480 [420;620] HU (медиана) (рис. 4, а). При локализации СО в дистальной трети большеберцовой кости и длительном течении заболевания (больше года) изменения в данной области проявлялись участками деструкции, нарушением структуры кости, появлением зон разрежения и склероза. Во всех случаях воспалительный и деструктивный процесс распространялся на кости стопы, сопровождаясь дефектами, изменением структуры с нарушением органотипического строения костей, зонами резорбции (рис. 4, б, в).
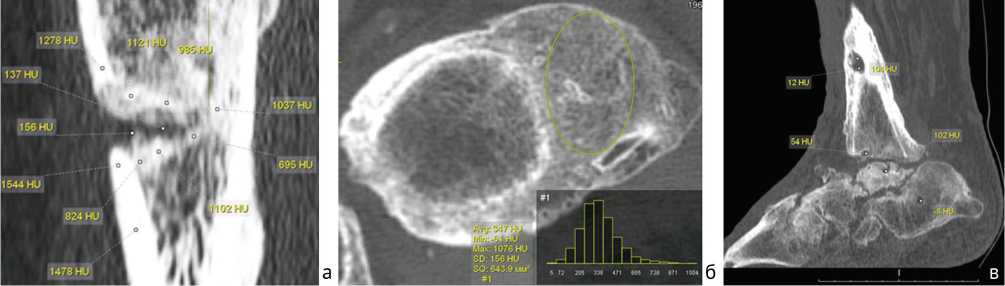
Рис. 4. МСКТ голеней пациентов со СО: а — пациентки 34 лет, MPR в сагиттальной плоскости; б — больного 56 лет, аксиальный срез, массивные периостальные наслоения, ассимилированные с корковой пластинкой; в — MPR этого же больного в сагиттальной плоскости
В области диафиза воспалительные изменения — более ограниченные, особенно в тех случаях, когда были приняты своевременные меры для ликвидации очага инфекции (раннее хирургическое дренирование и адекватная антибактериальная терапия). Эти данные получены при анализе историй болезни пациентов, в которых отмечено быстрое купирование воспалительного процесса при применении комплексного лечения в первые одну–две недели от начала заболевания. В случаях длительного течения заболевания (обычно более трех–четырех недель) формировались широкие спицевые каналы и секвестры.
Увеличение ширины и нечеткие контуры спицевого канала наряду с увеличением плотности его стенок зарегистрированы на ранних стадиях СО. Ширину канала сравнивали с его размерами после удаления спицы у пациентов без воспалительного процесса (контрольная группа). Медиана ширины спицевого канала в области диафиза в этих случаях составляла 1,6 [1,4;1,7]. Ширина спицевого канала после удаления спицы при септическом остеомиелите в области диафиза колебалась в значительных пределах, — от 3,5 мм до 7,0 мм. Медиана ширины спицевого канала в диафизе у пациентов со СО составила 4,1 мм [межквартильный размах 3,8;5,1 мм]. Для сравнения, — в области эпифиза ширина спицевого канала была меньше и составляла 2,6 мм [2,8;3,1 мм], что связано с анатомическими особенностями строения проксимального отдела большеберцовой кости в этой зоне (рис. 5).
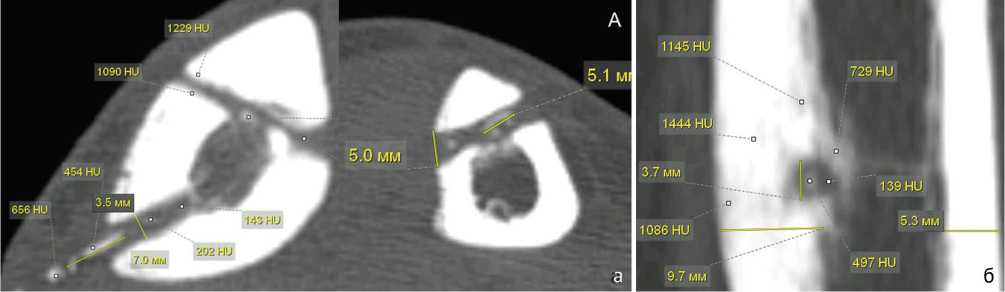
Рис. 5. МСКТ голени пациентов 36 лет (а) и 42 лет (б) со СО. Ширина спицевого канала: а — аксиальный срез; б — MPR в сагиттальной плоскости
Характерное расположение «замурованного» секвестра в корковой пластинке при локализации воспаления на уровне средней трети диафиза, выявленное при МСКТ, наблюдали у пяти пациентов из основной группы. Данный тип секвестра представляет собой узкий кольцевидный участок омертвевшей кости, окружённый рентгенопрозрачным ореолом, что является характерным признаком активного инфекционного процесса и реактивного воспаления в окружающих тканях. Мы пришли к такому заключению на основании сопоставления МСКТ-изображений с клиническими данными и результатами микробиологического исследования, подтверждающими наличие инфекции в очаге. В литературе подобные секвестры описываются как «пуговчатые» из-за их формы и ограниченного размера [17, 18, 19] (рис. 6).
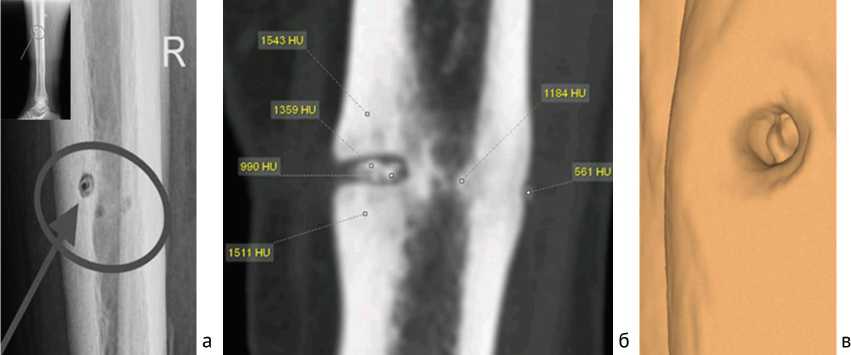
Рис. 6. Рентгенограмма голени пациента 46 лет со СО в боковой проекции, кольцевидный, «пуговчатый» секвестр (а); МСКТ голени пациентки 52 лет со СО, замурованный секвестр, MPR во фронтальной плоскости (б); 3D-реконструкция, наглядное представление о кольцевидном «пуговчатом секвестре» (в)
Частота выявления таких «пуговчатых» секвестров в нашей выборке составила около 15 %. Размеры и форма секвестров в области метафиза и диафиза значительно отличались. В области диафиза секвестры чаще имели форму, приближенную к прямоугольнику, горизонтальная сторона которого была в два–три раза длиннее. В области метафиза секвестры в 85,6 % случаев имели неопределенную форму различного размера, но не больше 5 мм в 80,5 % случаев. Секвестры в различных участках кости отличались по плотности. В метафизарном отделе плотность составляла (652,4 ± 45,8) HU, в области диафиза — (1388,6 ± 92,7) HU ( p < 0,01).
На рис. 7 представлена плотность некротизированных и неизмененных участков кости. Медиана для некротизированной кости — 1388 [1315;1430], для неизмененной кости — 1248 [1198;1302] ( p < 0,05).
В таблице 1 представлены данные о плотности стенок спицевого канала при транскортикальном проведении спицы в различных участках большеберцовой кости.
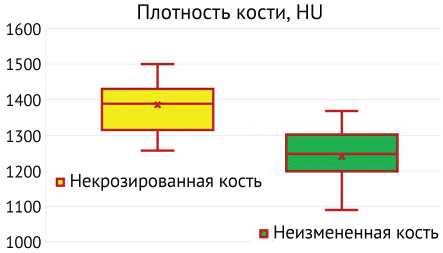
Рис. 7. Плотность в области некротизированной и неизмененной кости
Таблица1
Плотность стенок спицевого канала при транскортикальном проведении спицы через бугристость большеберцовой кости и диафизарный отдел
|
Зона интереса |
Плотность стенок спицевого канала, HU |
|
|
М |
σ |
|
|
Плотность стенок спицевого канала в метафизарном отделе |
798,5 |
69,4* |
|
Плотность стенок спицевого канала в диафизе |
1289,6 |
74,8 |
Примечание : * — р < 0,035 — достоверное отличие плотности стенок спицевого канала в области метафиза и диафиза.
ОБСУЖДЕНИЕ
Применение метода чрескостного остеосинтеза по Илизарову сопровождается, по данным ряда авторов, достаточно частым осложнением в виде воспаления в месте проведения спиц или стержней [20, 21]. Характер и степень тяжести воспалительного процесса обусловлены многими факторами и либо ограничиваются устранимым воспалением мягких тканей, либо приводят к СО с различными последствиями в виде выраженных деструкций и дефектов кости. В литературе достаточно много внимания уделено воспалению мягких тканей, способам их профилактики и лечения, тогда как рентгенологическая семиотика СО представлена небольшим количеством работ, в основном в виде клинических случаев без детального описания характера изменений кости [22, 23, 24, 25].
Полученные нами данные свидетельствуют как о наличии специфических рентгенологических проявлений СО, так и о признаках, характерных для хронического остеомиелита любой этиологии, особенно на поздних стадиях воспалительного процесса. К наиболее характерным рентгенологическим изменениям кости при СО, появляющимся на ранних стадиях в течение одной–трех недель от начала заболевания, относятся: появление остеолизиса вокруг спицы или стержня; повышение плотности контуров кости; а также появление линейного или гребневидного периостита вокруг спицевого хода. Для объективной оценки этих изменений мы сравнивали рентгенологические данные с ходами от спиц у пациентов без остеомиелита, а также с противоположной конечностью, где воспаления не было выявлено. Это позволило выделить именно патологические изменения, отличающиеся от анатомической нормы.
Спицевые каналы в метафизарных отделах характеризуются повышенной плотностью стенок и низкой плотностью содержимого канала с участками, имеющими отрицательные значения по шкале Хаунсфилда, что указывает на наличие воспалительного или некротического материала. В области диафиза спицевые каналы имели большую ширину по сравнению с метафизом; стенки каналов отличались неровными контурами и не имели плотностных различий с кортикальной пластинкой. Внутри канала часто визуализировались мелкие секвестры с плотностью 650–700 HU.
Для СО в области диафиза характерны также так называемые «замурованные» секвестры в кортикальной пластинке, которые повторяют контуры спицевого канала и напоминают при исследовании методом МСКТ (3D) «пуговчатый секвестр». Этот феномен подтверждается и данными других исследований, где подобные формы секвестров описаны при локализации воспаления в кортикальном слое кости на ранних стадиях хронического остеомиелита [13, 14].
У больных с длительно текущим СО (более трех–четырех недели) или при рецидивах заболевания, рентгеноморфологическая картина деструктивных изменений кости в метафизарных отделах практически не отличалась от типичной для хронического остеомиелита. В частности, при локализации хронического остеомиелита в метафизарном отделе большеберцовой кости воспалительный и деструктивный процессы распространялись и на кости стопы. При этом мы отмечали изменения анатомии (дефекты, неровные контуры), снижение плотности костной ткани, а также зоны склероза и резорбции. Эти данные подтверждаются результатами ряда клинических и рентгенологических исследований [26, 27], что позволяет считать их достоверными и воспроизводимыми. При наличии хронической инфекции секвестр является основным диагностическим признаком хронического остеомиелита. Однако секвестры могут наблюдаться и при других заболеваниях, таких как эозинофильная гранулема, остеоид-остеома, где также описан так называемый «пуговчатый» секвестр [17, 18, 19]. Эти работы подробно описывают особенности «пуговчатого» секвестра и его клиническое значение, что важно учитывать при дифференциальной диагностике.
Учитывая выявленные в проведённом исследовании особенности изменения кости при СО в зависимости от локализации воспалительного процесса, данная работа может быть полезна клиницистам при планировании объёма хирургического вмешательства. Основная идея заключается в том, что протяжённость и характер патологических изменений в области диафиза и метафизарных отделов при СО существенно различаются. При планировании операции эти данные позволяют предположить необходимый объём вмешательства, что важно для выбора методики операции (учитывая локализацию воспаления в диафизе или метафизе), а также для подготовки пациентов с учётом их клинико-лабораторного и МСКТ-статуса. Таким образом, информация о рентгенологических и МСКТ-признаках, а также о сроках манифестации заболевания, способствует более точному и индивидуализированному подходу к лечению пациентов со СО.
ЗАКЛЮЧЕНИЕ
Ранние рентгенологические признаки спицевого остеомиелита включают расширение границ спицевого канала, усиление плотности его стенок, нечёткость контуров и формирование линейного или гребневидного периостита вокруг спицы. В метафизарных отделах спицевые каналы характеризуются повышенной плотностью стенок (200–400 HU), низкой плотностью содержимого, включая участки с отрицательными значениями по шкале Хаунсфилда (HU), а также чёткими демаркационными зонами, что отражает наличие воспалительного процесса с формированием границ между поражённой и здоровой тканью. В диафизарных отделах каналы шире, стенки имеют неровные контуры и плотность, сопоставимую с кортикальной пластинкой (500–700 HU), что требует дифференциальной диагностики с другими заболеваниями, такими как опухолевые процессы или доброкачественные опухоли кости.
Секвестры при СО демонстрируют выраженную вариабельность в зависимости от локализации: в ме-тафизарных отделах секвестры обладают плотностью вдвое меньшей, чем в диафизе (250–350 HU против 600–700 HU), меньшими размерами и неправильной формой. В диафизе типичны «замурованные» секвестры в кортикальном слое, а также фрагменты с плотностью до 800 HU, окружённые демаркационной зоной с плотностью 100–150 HU. Патогномоничным признаком длительно текущего (более трех–четырех недель) СО в области диафиза является секвестр, повторяющий контур спицевого канала, так называемый «кольцевидный» или «пуговчатый» секвестр, что подтверждает связь формирования секвестра с зоной проведённой спицы.


