Наш опыт применения интрамедуллярного эластичного стабильного остеосинтеза при лечении диафизарных переломов бедра у детей
Автор: Первунинская Юлия Евгеньевна, Попков Дмитрий Арнольдович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2013 года.
Бесплатный доступ
Цель исследования. Анализ первого опыта использования интрамедуллярного стабильного эластичного остеосинтеза в условиях Областной детской больницы имени Красного Креста г. Кургана. Материалы и методы. Проведен ретроспективный анализ результатов лечения диафизарных переломов бедра с использованием интрамедуллярного стабильного эластичного остеосинтеза у 25 детей. Во всех случаях перелом был закрытым, на уровне диафиза. В одном случае перелом носил патологический характер на фоне фибромы. Ни в одном случае не отмечалось острых сосудистых и неврологических нарушений. Результаты. Сроки оперативного лечения от момента получения травмы колебались от 1 до 69 суток. У 17 детей имплантат удален, во всех случаях достигнуто сращение в правильном положении с полным восстановлением функции нижней конечности. Встретившиеся в процессе лечения осложнения не оказали влияния на сроки консолидации и функционального восстановления. Заключение. Полученные результаты лечения позволяют говорить об эффективности метода интрамедуллярного эластичного стабильного остеосинтеза при диафизарных переломах бедренной кости у детей в возрасте 5 лет и старше.
Интрамедуллярный эластичный стабильный остеосинтез, диафизарные переломы бедра, дети
Короткий адрес: https://sciup.org/142121636
IDR: 142121636
Our experience of performing intramedullary elastic stable osteosynthesis in treatment of shaft femoral fractures in children
Purpose. To analyze the early experience of using intramedullary stable elastic osteosynthesis in the Regional Red Cross Children Hospital of Kurgan. Materials and Methods. A retrospective analysis of the results of treating shaft femoral fractures using intramedullary stable elastic osteosynthesis made in 25 children. The fractures were closed and localized at the shaft level in all cases. In one case the fracture was pathologic through fibroma. There were no acute vascular and neurological disorders in any case. Results. The periods of surgical treatment from the time of injury varied within 1-69 days. The implant removed in 17 children, union of proper alignment achieved in all cases with complete recovery of the lower limb function. The complications occurred during treatment had no effects on the periods of consolidation and functional recovery. Conclusion. The results of treatment suggest the effectiveness of the method of intramedullary elastic stable osteosynthesis for shaft femoral fractures in children at the age of 5 years and older.
Текст научной статьи Наш опыт применения интрамедуллярного эластичного стабильного остеосинтеза при лечении диафизарных переломов бедра у детей
Со времени внедрения в начале 80-х годов J.-P. Metaizeau и J. Prevot интрамедуллярного эластичного стабильного остеосинтеза подходы к лечению диафизарных переломов бедренной кости у детей кардинально изменились [6, 7, 8]. Оперативные методы лечения переломов у детей, по мнению многих авторов, показаны в возрастном периоде старше 5 лет [11, 12]. Учитывая психологические, социальные и экономические факторы, интрамедуллярный остеосинтез эластичными стержнями наиболее целесообразен в возрастной группе 5-14 лет, что обеспечивает сокращение длительности стационарного лечения, быстрое функциональное восстановление после травмы [4, 10, 11]. Восстановление обычного образа жизни ребенка происходит в короткие сроки [1]. Другими преимуществами метода являются достижение репозиции перелома на операционном столе, малоинвазивность оперативной техники, отсутствие необходимости внешней иммобилизации [2, 3].
Целью данного исследования явился анализ нашего первого опыта использования интрамедуллярного стабильного эластичного остеосинтеза в условиях Областной детской больницы имени Красного Креста г. Кургана.
МАТЕРИАЛЫ И МЕТОДЫ
Мы проанализировали ретроспективно результаты лечения диафизарных переломов бедра у детей с использованием интрамедуллярного стабильного эластичного остеосинтеза в течение 2012 года. Все 25 случаев (мальчики – 17 случаев, девочки – 8 случаев) являются последовательными. Критерием включения в исследование явилось применение интрамедуллярного стабильного эластичного остеосинтеза при лечении диафизарных переломов у детей.
Средний возраст детей на момент получения травмы составил 8,6±0,51 года. Переломы во всех случаях были закрытыми, по характеру линии перелома: 14 поперечных, 6 косых, 3 винтообразных и 2 крупнооскольчатых. Уровень перелома соответствовал средней трети диафиза у большинства пациентов – в 19 случаях, верхней трети – в 5 случаях, нижней трети – у одного пациента. В шести случаях повреждение было сочетанным (закрытая черепно-мозговая травма). Особенностью перелома в нижней трети диафиза бедра явилось прохождение линии перелома через очаг неоссифицирующей фибромы, когда обстоятельством травмы явилось занятие контактным спортом (футбол). По причине травматизма случаи рас- пределились следующим образом: 40 % – автодорожные, 35 % – уличные, 25 % – прочие (школьные, детский сад).
Во время оперативного вмешательства соблюдались принципы стабильного эластичного остеосинтеза, применялись методики и технические приемы, описанные авторами метода [6, 7, 8]. Диаметр эластичного стержня соответствовал 40 % диаметра костномозгового канала, дугообразные изгибы стержней идентичны, но противонаправлены и располагаются на уровне перелома. Использовался адаптированный хирургический инструментарий, интраоперационный визуальный контроль с помощью C-дуги. Для переломов в средней и верхней третях была применена методика ретроградного биполярного эластичного стабильного остеосинтеза (рис. 1), для переломов в нижней трети – методика антеградного монополярного интрамедуллярного остеосинтеза.
Результаты оценивались по следующим показателям: методика и длительность оперативного вмешательства, параметры имплантов, длительность госпитализации, рентгенологические показатели смещения отломков в ближайшем послеоперационном и более позднем периоде, время восстановления движений и активности ребенка в послеоперационном периоде, встретившиеся осложнения.
Для статистической обработки данных использовалась программа Attestat ® . Показателями описательной статистики явились среднее значение, стандартное отклонение и средняя ошибка средней арифметической.
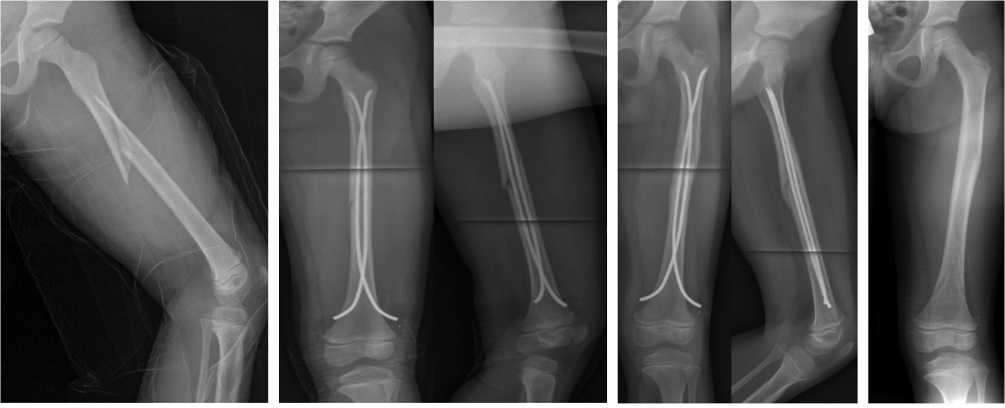
Рис. 1. Рентгенограммы бедра пациента Н. на этапах лечения: а - до остеосинтеза; б - после выполнения интрамедуллярного стабильного эластичного остеосинтеза; в – через шесть недель после операции; г – после удаления материала остеосинтеза
РЕЗУЛЬТАТЫ
Время от получения травмы до выполнения оперативного вмешательства составило в среднем 2,4±0,33 дня за исключением двух случаев, когда интрамедуллярный остеосинтез выполнен при наступлении вторичного смещения отломков на 22 сутки и при неправильно срастающемся переломе – на 69 сутки.
Длительность оперативного вмешательства варьировала от 30 до 105 минут, составляя в среднем 54,2±3,32 минуты. Для первичной репозиции скелетное вытяжение использовалось в 23 случаях. Ни у одного пациента не потребовалось ни открытой репозиции фрагментов, ни применения временного дистракционного внешнего устройства. У двух пациентов при проведении спиц через зону перелома произошло формирование дополнительно осколка, но данное обстоятельство не повлияло на способ остеосинтеза и последующее течение послеоперационного периода. В других двух случаях, учитывая крупнооскольчатый характер перелома, была выполнена методика комбинированного остеосинтеза, когда интрамедуллярный стабильный эластичный остеосинтез дополнялся внешней фиксацией аппаратом Илизарова или Orthofix (рис. 2). Наконец, в одном случае одновременно с остеосинтезом перелома был произведен остеосинтез винтом шейки и головки бедра in situ, учитывая выявленный при госпитализации проксималь- ный эпифизеолиз бедра.
Во время оперативного вмешательства проводилась антибактериальная профилактика. Кривизна интрамедуллярных стержней была модифицирована в 20 случаях для лучшей адаптации к уровню перелома. Отношение диаметра стержня к диаметру костно-мозгового канала составило в среднем 0,39±0,01, если не учитывать двух случаев в самом начале освоения методики, когда это отношение было ниже 0,3, и когда были применены гипсовые циркулярные повязки в послеоперационном периоде.
Дети были вертикализированы с костылями на 2-7 сутки после операции, в этот же период значительно снижался или исчезал болевой синдром. Общая длительность госпитализации составила 14,8±2,42 дня и была обусловлена скорее нормативными документами (медико-экономическими стандартами), чем клинической необходимостью. Начало ходьбы с частичной опорой на оперированную конечность (не более 50 %) приходилось на третью неделю, полная нагрузка была разрешена в период от 3 до 8 недель после операции в зависимости от динамики формирования костной мозоли и характера линии перелома. Дети смогли начать посещать школу в течение первого месяца после операции во всех случаях.
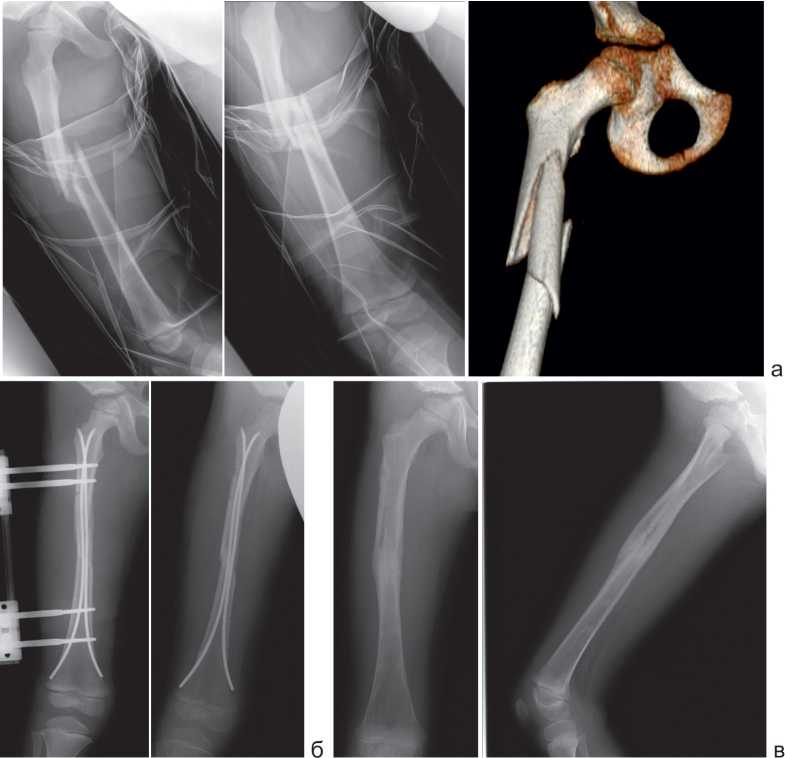
Рис. 2. Рентгенограммы и 3D-реконструкция бедра пациента М. на этапах лечения: а – до лечения; б – комбинированный остеосинтез и после удаления внешнего фиксатора; в – после удаления интрамедуллярных стержней
Частота амбулаторных наблюдений составила в среднем один консультативный осмотр в 6 недель. Восстановление движений в смежных суставах отмечено у всех пациентов и произошло в период от 1 до 3 месяцев после выполнения остеосинтеза. Из 25 пролеченных детей стержни удалены у 17 детей, критериями для удаления является клинико-рентгенологическая картина сращения перелома: исчезновение линии перелома, непрерывность кортикальных пластинок, полный объем движения в смежных суставах, отсутствие болевого синдрома, ходьба с полной нагрузкой на оперированную конечность. В среднем срок удаления стержней составил 4-6 месяцев.
При рентгенологическом исследовании видимая костная мозоль, преимущественно периостальная, окружавшая уровень перелома, появлялась к концу первого месяца после перелома. Именно в этот момент пациенту разрешался постепенный переход к ходьбе с полной нагрузкой.
Мы не наблюдали торсионных деформаций бедра после выполнения остеосинтеза. Избыточная длина сегмента отмечалась в 4 случаях (от 0,5 до 1,2 см), укорочение (0,5 см) – у двух пациентов. Угловая деформация сегментов отмечена в 6 случаях и составила от 3° до 14°. В двух из этих случаев деформация была менее 5° и не потребовала коррекции. В двух случаях деформация была 7° и 12°, но в процессе наблюдения прогрессивно уменьшалась по мере ремоделирования костной мозоли и роста ребенка. Еще в двух случаях угловые деформации, выявленные в ближайшем послеоперационном периоде, были устранены либо реориентацией изгиба стержней, либо наложением гипсовой повязки и гипсотомией.
Среди других осложнений отметим перфорацию кожи свободным концом стержня, что потребовало госпитализации ребенка для укорочения спицы. Осложнений при удалении спиц мы не наблюдали.
ОБСУЖДЕНИЕ
Традиционно в практике детских травматологов использовалось скелетное вытяжение или закрытая ручная репозиция с наложением гипсовой повязки для лечения диафизарных переломов бедренной кости [10, 11]. Эти методы не утратили своей актуальности и используются чаще всего при лечении переломов бедренной кости у детей в возрасте от 0 до 4 лет.
Среди оперативных методов лечения ведущим яв- ляется интрамедуллярный стабильный эластичный остеосинтез [2, 3, 4]. Его преимуществами являются малоинвазивность, точность репозиции перелома, относительная простота осуществления, отсутствие необходимости в дополнительной иммобилизации, ранняя активизация пациента, возвращение его к обычному образу жизни и социальная адаптация в короткий период после травмы [5, 6, 7, 8]. Результаты нашей серии под- тверждают вышеперечисленные преимущества метода. Как и в других сериях наблюдений, начало ходьбы с полной нагрузкой на поврежденную конечность у наших пациентов произошло к 6-7 неделе после операции [3, 5, 8]. Дети смогли начать посещать школу в течение первого месяца после операции во всех случаях. Ни у одного пациента не отмечались ни замедленная консолидация, ни формирование ложного сустава, в том числе и у больного с переломом на уровне фибромы. Данное осложнение крайне редко встречается в литературе при лечении переломов интрамедуллярным эластичным стабильным остеосинтезом у детей [3, 4, 9].
В отношении других осложнений, встретившихся у наших пациентов: перфорация кожи свободным концом спицы, угловые деформации, потребовавших выполнения незапланированных вмешательств, то они описаны и в других публикациях. Частота их встречаемости сходна с частотой подобных осложнений в нашей серии. Мы разделяем мнение U.G. Narayanan et al. [9] и J.M. Flynn et al. [3], что такого рода осложнения обусловлены нарушением техники оперативного вмешательства.
ВЫВОДЫ
Основываясь на опыте лечения 25 пациентов в возрасте от 6 до 15 лет с диафизарными переломами бедренной кости, мы можем утверждать, что метод интрамедуллярного эластичного стабильного остеосинтеза является эффективным, сравнительно технически про- стым методом оперативного лечения, который позволяет активизировать ребенка в минимально короткие сроки после оперативного вмешательства, не требует внешней иммобилизации, уменьшает сроки стационарного лечения, дает низкий процент осложнений.


