Нейрогенная гетеротопическая оссификация локтевого сустава в результате черепно-мозговой травмы
Автор: Алиев А.Г., Федюнина С.Ю., Петленко И.С., Рябинин М.В., Гвоздев М.А., Шубняков И.И.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Клинический случай
Статья в выпуске: 4 (46), 2021 года.
Бесплатный доступ
В данной статье представлен клинический случай хирургического лечения нейрогенного гетеротопического оссификата локтевого сустава у пациента 30 лет, возникшего впоследствии тяжелой черепно-мозговой травмы. При клинико-рентгенологическом обследовании у пациента был диагностирован обширный зрелый оссификат по задней поверхности дистального метаэпифиза плечевой кости, проксимальных метаэпифизов локтевой, лучевой костей с образованием в заднем отделе сустава единого костного конгломерата. У пациента полностью отсутствовали сгибательно-разгибательные движения в ЛС. Выполненная резекция оссификата не позволила полностью воостановить сгибание в ЛС по причине укорочения трехглавой мышцы плеча, развившегося в результате контрактуры конечности. Поэтому для восстановления функциональной амплитуды движений в ходе операции была выполнена VY-пластика апоневроза трицепса. Контрольный осмотр проводился через 3 месяца после операции. Амплитуда движений в ЛС: сгибание - 130 гр., разгибание - 10гр., пронация - 80 гр., супинация 70 гр. Функциональный результат по шкале MEPS составил 90 баллов. Таким образом, своевременное хирургическое лечение позволило пациенту получить хороший клинический результат через 3 месяца после выписки.
Локтевой сустав, нейрогенная гетеротопическая оссификация, резекция оссификата, vy-пластика
Короткий адрес: https://sciup.org/142234532
IDR: 142234532 | УДК: 616.72-007.274
Neurogenic heterotopic ossification of the elbow as a result of traumatic brain injury
This article presents a clinical case of surgical treatment of elbow’s neurogenic ossification by a 30-year-old patient with severe traumatic brain injury. During clinical and radiological examination, the patient was diagnosed with extensive mature ossification along the posterior surface of the distal humerus, proximal ulna and radius with the formation of a single bone conglomerate in the posterior part of the joint. The patient had no flexion-extension movements in the elbow. The resection of the ossificate did not allow to restore fully elbow flexion due to the triceps shortening, which developed as a result of extensor contracture of the limb. Therefore, VY-plasty of the triceps aponeurosis was performed, to restore the functional range of motion during the operation. The control examination was carried out 3 months after the operation. The range of motion in the elbow: flexion - 130 gr., extension - 10 gr., pronation - 80 gr., supination - 70 gr. The functional result on the MEPS scale was 90 points. Thus, timely surgical treatment allows to obtain the patient a good clinical result 3 months after discharge.
Текст научной статьи Нейрогенная гетеротопическая оссификация локтевого сустава в результате черепно-мозговой травмы
Гетеротопическая оссификация (ГО) - это процесс формирования и роста доброкачественной кости в мягких тканях, которые не имеют остеогенных свойств [1]. Это связано с многочисленными местными и системными факторами, к которым относятся перенесенные операции, травмы мягких тканей и костей, ожоги, редкие врожденные заболевания, такие как прогрессирующая фибродисплазия, ревматологические заболевания, а также опухоли, воспалительные заболевания и травмы центральной нервной системы [2-4].
Нейрогенная гетеротопическая оссификация (НГО) - осложнение серьезной травмы центральной нервной системы, наблюдаемое более чем у 20% пациентов с черепно-мозговой травмой или травмой спинного мозга [5], проявляющееся в формировании эктопической кости вокруг крупных суставов. Развитие НГО связано с взаимодействием сложных локальных и системных факторов, которые приводят к преимущественной дифференцировке плюрипотентных мезенхимальных клеток в остеобласты и их повышенной активности, в результате которой образуется костная ткань. Общеизвестно, что сигнал к началу этого процесса может быть травматическим, генетическим или нейрогенным. Для образования эктопической кости необходимы три условия: остеогенные предшественники, индуцирующий агент и разрешающая среда [6].
Исследование сыворотки крови у пациентов, перенесших серьзные травмы центральной нервной системы показало повышенные концентрации гуморальных факторов, способных стимулировать дифференцировку мезенхимальных клеток в остеобласты, таких как TGF-β (с англ. transforming growth factor – трансформирующий фактор роста), инсулиноподобный фактор роста II, фактор роста тромбоцитов, интерлейкин -1 и интерлейкин-6 [7]. Другие исследования показали, что у пациентов с переломами длинных трубчатых костей, сопровождающимися черепно-мозговой травмой процесс консолидации кости протекает в 2 раза быстрее нормы, а костная мозоль на 50% больше чем при изолированных переломах [6,8].
Взаимосвязь между нервной системой и костью до конца не изучена, однако хорошо известно, что кость богато иннервируется [9,10]. Иммуногистохимические исследования позволили обнаружить в костной ткани наличие симпатических нервных волокон, содержащих нейротрансмиттеры, которые активируют остеобласты и угнетают остеокласты: вазоактивный интестинальный пептид, глутамат, кальцитонин-ген-связанный пептид, субстанция P и катехоламины [11,12].
Локтевой сустав является вторым по частоте (уступая тазобедренному суставу) образования ГО в результате травм центральной нервной системы. У 90% пациентов с черепно-мозговой травмой, сочетающейся с переломом или вывихом костей ЛС наблюдается образование ГО, в то время как у пациентов с изолированными травмами ЛС эктопическая костная ткань формируется лишь в 3-6% [13,14]. Неврогенная оссификация, как правило, происходит в одной плоскости в отличие от посттравматической, которая захватывает несколько плоскостей. Конкретное расположение в суставе зависит от гипертонуса соответствующей группы мышц: спазм сгибателей предплечья приводит к формированию ГО в переднем отделе, спазм разгибателей – в заднем отделе [15].
Клинико-рентгенологиченские проявления и особенности хирургического лечения ГО были описаны во многих публикациях начиная с 60-х годов 20 столетия. В нашей статье мы хотели бы представить клинический случай хирургического лечения НГО ЛС, возникшего у пациента после тяжелой ЧМТ.
Описание клинического случая
Пациент, 30 лет, обратился в клинику с жалобами на полное отсутствие движений в правом локтевом суставе. Из анамнеза известно, что за 4 месяца до обращения пациент перенес ушиб головного мозга с субарахноидальным кровоизлиянием в лобно-височной области. В городской больнице по месту жительства выполнена резекционная трепанация черепа. После выполненной операции пациент находился в состоянии комы в течение 3 недель. В посткоматозном периоде пациент стал отмечать постепенное ограничение движений в правом локтевом суставе вплоть до его полного отсутствия.
При физикальном осмотре локтевой сустав в вынужденном положении разгибания – 10 гр., вальгусная деформация – 20гр. Сгибание/разгибание в суставе отсутствует, пронация – 30 гр., супинация – 20гр. Пальпаторно определялось плотное подкожное образование по задне-медиальной поверхности локтевой области, не смещаемое при надавливании. Температура кожных покровов не изменена. При неврологическом осмотре отмечались явления парестезии 4,5 пальцев правой кисти. Движения в смежных суставах конечности (плечевом, луче-запястном) – в полном объеме.
На рентгенограммах ЛС в двух проекциях визуализируется обширный зрелый оссификат по задней поверхности дистального метаэпифиза плечевой кости, проксимального метаэпифиза локтевой кости с образованием в заднем отделе сустава единого костного конгломерата. Определяется суставная щель в плече-локтевом и плече-лучевом суставах (рис. 1).
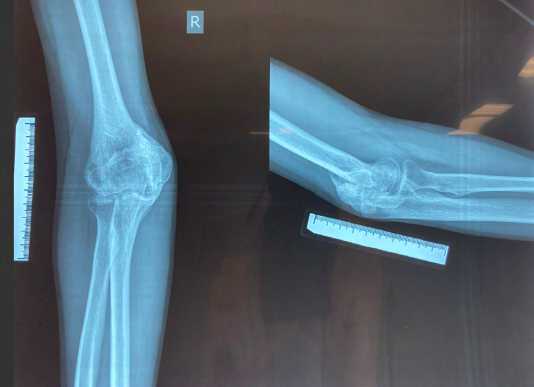
Рис. 1. Рентгенограммы правого локтевого сустава. В заднем отделе локтевого сустава визуализируется массивный оссификат, захватывающий дистальный метаэпифиз плечевой кости, локтевой отросток. При этом, в плече-локтевом и плече-лучевом суставах определяется суставная щель.
Ход операции
Положение больного – лежа на боку, правая рука на подставке (рис.2). Послойный разрез мягких тканей длиной 12 см по задней поверхности локтевой области продольно оси верхней конечности от нижней 1/3 плеча до верхней 1/3 предплечья. При идентификации локтевого нерва выявлено его замуровывание в оссификате. Локтевой нерв выделен на протяжении 7 см, освобожден от оссификата, рубцовых спаек (рис. 3а). Выполнена его блокада раствором лидокаина 0.5%. Далее сухожилие трехглавой мышцы плеча отсепаровано от локтевого отростка и отведено изнутри кнаружи (доступ Bryan-Morrey).
При осмотре заднего отдела ЛС: выявлена деформация, гипертрофия локтевого отростка во всех его отделах. Оссификаты обнаружены по краю локтевой ямки с ее частичным заполнением и области латерального края мыщелка плечевой кости. Выполнено удаление оссификатов, моделирующая резекция локтевого отростка. Локтевая ямка освобождена от гипертрофированной костной ткани, углублена. Контроль амплитуды движений в ЛС: ротация предплечья в полном объеме, разгибание - 0гр., сгибание - 90гр. При дальнейшей попытке пассивного сгибания предплечья отмечалось натяжение трехглавой мышцы плеча, вследствие развившегося укорочения (рис. 3b). Выполнена VY-пластика апоневроза трицепса и последующее ушивание с удлинением на 2 см (рис. 4a, 4b). При повторном контроле – сгибание – 130 гр. (рис. 4с). Рана ушита. Установлен активный дренаж. Гипсовая иммобилизация от верхней 1/3 плеча до головок пястных костей.
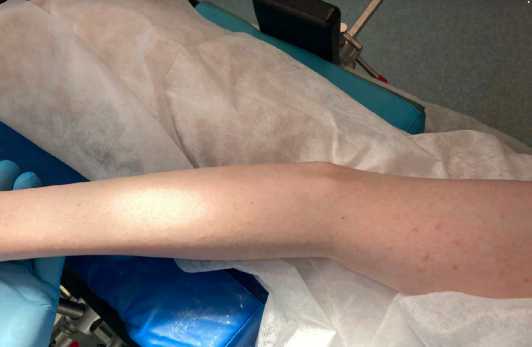
Рис. 2. Положение пациента – лежа на левом боку. Правая верхняя конечность в вынужденном положении разгибания в локтевом суставе под углом – 15гр. Сгибательно-разгибательные движения в суставе отсутствуют.
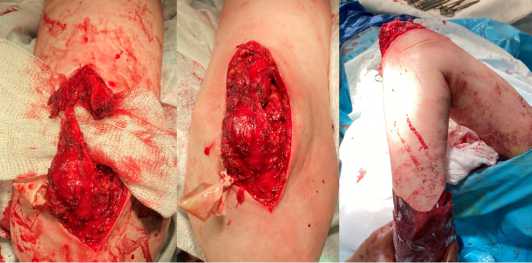
Рис. 4. a – выполнена VY-пластика апоневроза трицепса;
b – апоневроз сшит с удлинением на 2 см; с – выполненная пластика позволила осуществить сгибание в ЛС до 130 гр.
Дренаж удален через 24 часа после операции. В раннем послеоперационном периоде пациент проходил физиотерапевти-
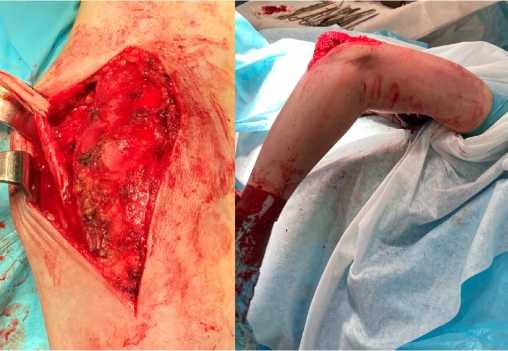
Рис. 3. a - локтевой нерв высвобожден от рубцовых спаек, оссификатов, взят на перчаточную держалку; b – после удаления оссификатов укорочение трехглавой мышцы не позволило осуществить сгибание в ЛС более 80 гр.
ческое лечение, направленное на снятие отека оперированной конечности (фонофорез, электрофорез с гидрокортизоном). На 5 сутки пациент выписан на амбулаторное лечение. Гипсовая иммобилизация сохранялась в течение 6 недель, необходимых для формирования стойкого рубца в месте рассечения трехглавой мышцы. После снятия лонгеты пациент в поликлинике по месту жительства проходил реабилитационное лечение для восстановления амплитуды движений в оперированном суставе.
Контрольный осмотр проводился дистанционно через 3 месяца после операции. Амплитуда движений в ЛС: сгибание – 130 гр., разгибание – 10гр., пронация – 80 гр., супинация 70 гр. Функциональный результат по опроснику Oxford elbow score составил 39 баллов (из 48 максимально возможных). Оценка болевого синдрома по визуальной аналоговой шкале – 1 балл.


Рис. 5. Амплитуда движений в прооперированном ( правом )
локтевом суставе пациента через 3 месяца после операции.
Обсуждение
Выполнение артролиза с удалением гетеротопических оссификатов и моделирующей резекцией костей, формирующих ЛС зачастую позволяет существенно увеличить амплитуду движений в пораженном суставе [16,17]. Степень возможного восстановления функции конечности зависит многих факторов: время от травмы до операции, состояние мягких тканей, обширность поражения сустава оссификатами, предоперационная амплитуда движений, опыт хирурга, соблюдение протокола послеоперационной реабилитация и другие [3]. В данном случае осложняющим фактором являлось развитие укорочения трехглавой мышцы плеча, которое не позволило в должной мере восстановить сгибание в ЛС после резекции оссификатов, в связи с чем возникла необходимость в удлинении мышцы.
Впервые VY-пластика апоневроза была описана Speed J. в 1925 г. по поводу застарелого вывиха в ЛС [18]. Показанием для ее выполнения является укорочение трехглавой мышцы плеча. Как правило, данное состояние наблюдается при длительно существующей разгибательной контрактуре ЛС, которая может быть следствием гетеротопических оссификатов, застарелых вывихов, заболеваний и травм ЦНС, приводящих к локальным или распространенным мышечным спазмам, а также при артрогрипозе и других системных заболеваниях костно-мышечной системы. В литературе встречаются единичные публикации, описывающие результаты удлинения трицепса по данному методу. В проспективное исследование V.D. Khanna et al. вошли 14 пациентов с застарелыми вывихами локтевого сустава (в среднем по-прошествии 6 месяцев с момента травмы), перенесших открытое вправление с VY-пластикой апоневроза и последующей трансартикулярной фиксацией спицами в течение 3 недель. Контрольный осмотр всем пациентам проводился через 3 месяца после операции. Средний результат по шкале Mayo составил 87 баллов (65100), а средний угол сгибания в ЛС - 99.7°±23.3° [19]. S.Mehta et al. проводили оценку результатов лечения 10 пациентов с посттравматическими контрактурами ЛС вследствие застарелых вывихов, перенесших VY-пластику трицепса. На среднем сроке наблюдения 19 месяцев (от 11 до 28) отличные и хорошие результаты выявлены у 8 пациентов. Средний угол сгибания ЛС составил 115º (55º–140º) [21]. В нашем случае выполнение данной пластики также позволило пациенту восстановить функциональную амплитуду движений в ЛС: сгибание/раз-гибание в пределах 125 гр., ротация - 150 гр. Тем не менее, пациент продолжает проходить курсы реабилитационного лечения для дальнейшего увеличения амплитуды движений в ЛС и восстановления мышечной силы трехглавой мышцы.
Другой немаловажный вопрос ведения пациентов с ГО ЛС заключается в выборе оптимального срока выполнения хирургического вмешательства. В публикациях 80-х, 90-х годов 20 века авторы рекомендовали отсрочку выполнения резекции ГО на 12-24 месяца с момента предшествующей травмы из опасений, что ранняя операция приведет к рецидиву [21-23]. Однако последние работы показывают, что длительная отсрочка может значительно ухудшить результат операции по причине дегенерации суставного хряща, сокращения мягких тканей и атрофии мышц [24,25].
Формирование гетеротопической кости начинается через 2-12 недель после провоцирующей травмы [26]. Рентгенологическая оценка позволяет наблюдать за прогрессированием ГО при появлении контрактуры ЛС. Окончательное созревание ГО обычно занимает 3-6 месяцев и характеризуется хорошо разрграниченными кортикальным и губчатым слоями [27]. По мнению S.Yu et al., к выполнению операции можно приступать сразу, как только зрелось ГО подтверждена рентгенологически [28].
Кроме рентгенологических проявлений зрелость оссификата характеризуется окончанием воспалительного периода, проявляющегося локальным отеком, гипертермией, мышечным спазмом и возникновением болей в крайних точках сгибания и разгибания предплечья. Если нет других факторов, которые следует учитывать, мы выполняем операцию через 6-3 месяцев после травмы. Это позволяет сократить общий период нетрудоспособности пациента и предупредить дегенерацию суставного хряща. Однако у пациентов с ЧМТ также важна оценка тяжести неврологического повреждения, спастичности и общей функции верхней конечности, поскольку хирургическое вмешательство не позволит решить функциональные нарушения при наличии серьезных необратимых неврологических повреждений.
Заключение
ГО является серьезным осложнением травм ЦНС, зачастую приводящим к ограничению амплитуды движений в суставе вплоть до его полного отсутствия. Своевременное выполнение резекции оссификатов с удлинением трехглавой мышцы плеча методом VY-пластики позволило пациенту восстановить амплитуду движений в ЛС и функцию конечности. Необходимы дальнейшие исследования, оценивающие отдаленные результаты хирургического лечения пациентов с ГО ЛС.
Список литературы Нейрогенная гетеротопическая оссификация локтевого сустава в результате черепно-мозговой травмы
- Рязанцев М.С., Магнитская Н.Е., Афанасьев А.П., Ильин Д.О., Логвинов А.Н., Фролов А.В., Королев А.В. Массивная посттравматическая гетеротопическая оссификация коленного сустава (случай из клинической практики). Травматология и ортопедия России. 2017;23(4):118-124. [Ryazantsev M.S., Magnitskaya N., Afanasyev A.P., Il'in D.O., Logvinov A.N., Frolov A.V., Korolev А.V. Massive posttraumatic heterotopic ossification of knee joint (case report). Traumatology and Orthopedics of Russia. 2017;23(4):118-124. (In Russ.)] https://doi.org/10.21823/2311-2905-2017-23-4-118-124
- Sullivan MP, Torres SJ, Mehta S, Ahn J. Heterotopic ossification after central nervous system trauma: A current review. Bone Joint Res. 2013 Mar 1;2(3):51-7. doi: 10.1302/2046-3758.23.2000152.
- Sun E, Hanyu-Deutmeyer AA. Heterotopic Ossification. 2021 Aug 7. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2021 Jan–.
- Simonsen LL, Sonne-Holm S, Krasheninnikoff M, Engberg AW. Symptomatic heterotopic ossification after very severe traumatic brain injury in 114 patients: incidence and risk factors. Injury. 2007 Oct;38(10):1146-50. doi: 10.1016/j.injury.2007.03.019.
- Cipriano CA, Pill SG, Keenan MA. Heterotopic ossification following traumatic brain injury and spinal cord injury. J Am Acad Orthop Surg 2009;17:689–697
- Kurer MH, Khoker MA, Dandona P. Human osteoblast stimulation by sera from paraplegic patients with heterotopic ossification. Paraplegia. 1992 Mar;30(3):165-8. doi: 10.1038/sc.1992.48.
- Łęgosz P, Drela K, Pulik Ł, Sarzyńska S, Małdyk P. Challenges of heterotopic ossification-Molecular background and current treatment strategies. Clin Exp Pharmacol Physiol. 2018 Dec;45(12):1229-1235. doi: 10.1111/1440-1681.13025.
- Cadosch D, Gautschi OP, Thyer M, Song S, Skirving AP, Filgueira L, Zellweger R. Humoral factors enhance fracture-healing and callus formation in patients with traumatic brain injury. J Bone Joint Surg Am. 2009 Feb;91(2):282-8. doi: 10.2106/JBJS.G.01613.
- Pulik Ł, Mierzejewski B, Ciemerych MA, Brzóska E, Łęgosz P. The Survey of Cells Responsible for Heterotopic Ossification Development in Skeletal Muscles-Human and Mouse Models. Cells. 2020 May 26;9(6):1324.doi: 10.3390/cells9061324
- Аврунин А.С., Тихилов Р.М., Паршин Л.К., Мельников Б.Е. Иерархическая организация скелета – фактор, регламентирующий структуру усталостных повреждений. часть III. моделирование начального этапа развития усталостных повреждений. Травматология и ортопедия России. 2011;(2):93-100. [Avrunin A.S., Tikhilov R.M., Parshin I.K., Melnikov B.E. Hierarchic skeletal organization – a factor regulating the structure of fatigue injuries. part III. modeling the initial stage of their development. Traumatology and Orthopedics of Russia. 2011;(2):93-100. (In Russ.)] https://doi.org/10.21823/2311-2905-2011-0-2-93-100
- Jones KB, Mollano AV, Morcuende JA, Cooper RR, Saltzman CL. Bone and brain: a review of neural, hormonal, and musculoskeletal connections. Iowa Orthop J. 2004;24:123-32.
- Argyropoulou MI, Kostandi E, Kosta P, Zikou AK, Kastani D, Galiatsou E, Kitsakos A, Nakos G. Heterotopic ossification of the knee joint in intensive care unit patients: early diagnosis with magnetic resonance imaging. Crit Care. 2006;10(5):R152. doi: 10.1186/cc5083.
- Simonsen LL, Sonne-Holm S, Krasheninnikoff M, Engberg AW. Symptomatic heterotopic ossification after very severe traumatic brain injury in 114 patients: incidence and risk factors. Injury. 2007 Oct;38(10):1146-50. doi: 10.1016/j.injury.2007.03.019.
- Garland DE, O’Hollaren RM. Fractures and dislocations about the elbow in the head-injured adult. Clin Orthop Relat Res. 1982 Aug;(168):38-41.
- Garland DE. Clinical observations on fractures and heterotopic ossification in the spinal cord and traumatic brain injured populations. Clin Orthop Relat Res. 1988 Aug;(233):86-101.
- Ranganathan K, Loder S, Agarwal S, Wong VW, Forsberg J, Davis TA, Wang S, James AW, Levi B. Heterotopic Ossification: Basic-Science Principles and Clinical Correlates. J Bone Joint Surg Am. 2015 Jul 1;97(13):1101-11. doi: 10.2106/JBJS.N.01056. Erratum in: J Bone Joint Surg Am. 2015 Sep 2;97(17):e59. Wong, Victor C [corrected to Wong, Victor W].
- Brouwer KM, Lindenhovius AL, de Witte PB, Jupiter JB, Ring D. Resection of heterotopic ossification of the elbow: a comparison of ankyloses and partial restriction. J Hand Surg Am. 2010 Jul;35(7):1115-9. doi: 10.1016/j.jhsa.2010.03.040
- Speed J. An operation for unreduced posterior dislocation of the elbow. Southern Medical Journal. 1925;18(3):193-7
- Khanna V, Gupta A, Kumar S. Outcome of Long Standing Ulno-Humeral Dislocation Managed by Open Reduction and Stabilization with V-Y Plasty; Our Experience. Bull Emerg Trauma. 2017 Oct;5(4):259-265. doi: 10.18869/acadpub.beat.5.4.426..
- Mehta S, Sud A, Tiwari A, Kapoor SK. Open reduction for late-presenting posterior dislocation of the elbow. J Orthop Surg (Hong Kong). 2007 Apr;15(1):15-21. doi: 10.1177/230949900701500105.
- Garland DE, Hanscom DA, Keenan MA, Smith C, Moore T. Resection of heterotopic ossification in the adult with head trauma. J Bone Joint Surg Am. 1985 Oct;67(8):1261-9.
- Summerfield SL, DiGiovanni C, Weiss AP. Heterotopic ossification of the elbow. J Shoulder Elbow Surg. 1997 May-Jun;6(3):321-32. doi: 10.1016/s1058-2746(97)90025-2.
- Jupiter JB, Ring D. Operative treatment of post-traumatic proximal radioulnar synostosis. J Bone Joint Surg Am. 1998 Feb;80(2):248-57. doi: 10.2106/00004623-199802000-00012
- Baldwin K, Hosalkar HS, Donegan DJ, Rendon N, Ramsey M, Keenan MA. Surgical resection of heterotopic bone about the elbow: an institutional experience with traumatic and neurologic etiologies. J Hand Surg Am. 2011 May;36(5):798-803. doi: 10.1016/j.jhsa.2011.01.015.
- Chen S, Yu SY, Yan H, Cai JY, Ouyang Y, Ruan HJ, Fan CY. The time point in surgical excision of heterotopic ossification of post-traumatic stiff elbow: recommendation for early excision followed by early exercise. J Shoulder Elbow Surg. 2015 Aug;24(8):1165-71. doi: 10.1016/j.jse.2015.05.044.
- Viola RW, Hastings H 2nd. Treatment of ectopic ossification about the elbow. Clin Orthop Relat Res. 2000 Jan;(370):65-86. doi: 10.1097/00003086-200001000-00008.
- Viola RW, Hanel DP. Early “simple” release of posttraumatic elbow contracture associated with heterotopic ossification. J Hand Surg Am. 1999 Mar;24(2):370-80. doi: 10.1053/jhsu.1999.0370.
- Yu S, Chen M, Fan C. Team Approach: Elbow Contracture Due to Heterotopic Ossification. JBJS Rev. 2017 Jan 31;5(1):01874474-201701000-00004. doi: 10.2106/JBJS.RVW.16.00008.


