Нейропсихиатрические последствия COVID-19
Автор: Петрова Н.Н.
Журнал: Juvenis scientia @jscientia
Рубрика: Обзорные статьи
Статья в выпуске: 4 т.8, 2022 года.
Бесплатный доступ
Обзор литературы посвящен постковидным нейропсихиатрическим расстройствам. В статье раскрывается понятие постковидного синдрома, приводятся определения NICE и ВОЗ, дается характеристика клинической картины с системным поражением организма. Приводятся данные о росте психиатрической заболеваемости в различные сроки после перенесенной коронавирусной инфекции, включая депрессию, тревогу, когнитивные нарушения, астению. В качестве основной характеристики постковидного синдрома описан астеноневротический симптомокомплекс с выраженной астенией и когнитивной дисфункцией, к которому нередко присоединяется затяжная тревожно-депрессивная симптоматика. Когнитивные нарушения в рамках постковидного синдрома представлены преимущественно нарушениями памяти, снижением способности к концентрации внимания, ухудшением исполнительских функций независимо от возраста и предшествующего когнитивного снижения. Отмечено, что делирий в остром периоде коронавирусной инфекции является значимым фактором риска развития когнитивных нарушений в постковидном периоде. Описываются предполагаемые механизмы и факторы риска нейропсихиатрических последствий COVID-19, при этом подчеркивается значение системного воспаления, как ведущего патогенетического механизма постковидных психических расстройств.
Covid-19, постковидный синдром, нейропсихиатрические расстройства, астения, депрессия, тревога, когнитивные нарушения, механизмы развития
Короткий адрес: https://sciup.org/14126339
IDR: 14126339 | DOI: 10.32415/jscientia_2022_8_4_5-14
Neuropsychiatric consequences of COVID-19
A review of the literature is devoted to post-COVID neuropsychiatric disorders. The article reveals the concept of post-COVID syndrome, provides the definitions of NICE and WHO, describes the clinical picture of post-COVID as a systemic disease. Data are provided on the increase in psychiatric morbidity at various times after the coronavirus infection, including depression, anxiety, cognitive impairment, and asthenia. An asthenoneurotic symptom complex with severe asthenia and cognitive dysfunction, which is often accompanied by prolonged anxiety-depressive symptoms, is described as the main characteristic of the post-COVID syndrome. Cognitive impairments within the framework of the post-COVID syndrome are mainly represented by memory impairments, a decrease in the ability to concentrate, deterioration in executive functions, regardless of age and previous cognitive deficit. It was noted that delirium in the acute period of coronavirus infection is a significant risk factor for the development of cognitive impairment in the post-COVID period. The proposed mechanisms and risk factors for the neuropsychiatric consequences of COVID-19 are described, while the importance of systemic inflammation as the leading pathogenetic mechanism of post-COVID mental disorders is emphasized.
Текст обзорной статьи Нейропсихиатрические последствия COVID-19
This article is licensed under a Creative Commons Attribution 4.0 International License.
ПОНЯТИЕ ПОСТКОВИДНОГО СИНДРОМА
Значительное число лиц (10-30 % или даже более), перенесших новую коронавирусную инфекцию, вызванную SARS-CoV-2, продолжают испытывать симптомы, связанные с COVID-19, после острой фазы заболевания [1].
Такое постковидное состояние обозначается термином «постковидный синдром» или «long-COVID» — «длинный» или затяжной ко-вид. Есть мнение, что более корректным является термин «постковидный синдром» или post-acute COVID-19 syndrome, т. к. термин «затяжной COVID-19» может создавать ложное представление о хронической вирусной инфекции как основе постковидных нарушений [2]. Согласно определению NICE (National Institute for Health and Care Excellence), под пост-COVID-19-синдромом понимают признаки и симптомы, которые развиваются во время или после COVID-19, продолжаются более 12 недель и не объясняются альтернативным диагнозом. Термин «длительный COVID» или «длинный COVID» обычно используется для описания признаков и симптомов, которые продолжаются или развиваются после острого COVID-19. Сюда входят как текущие симптомы COVID-19 (от 4 до 12 недель), так и пост-COVID-19-синдром (12 недель и более) [3]. В октябре 2021 года ВОЗ дала определение термина: «Постковидный синдром возникает у лиц после коронавирусной инфекции с подтвержденным заражением SARS-CoV-2, либо у лиц с подозрением на коронавирусную инфекцию, обычно через 3 месяца после начала COVID-19, с симптомами, которые длятся не менее 2 месяцев и не могут быть объяснены альтернативным диагнозом» [4].
СТРУКТУРА ПОСТКОВИДНОГО СИНДРОМА: ФОКУС НА НЕЙРОПСИХИАТРИЧЕСКИЕ НАРУШЕНИЯ
«Постковидный синдром» может затрагивать дыхательную, сердечно-сосудистую, иммунную системы организма. Метаанализ 15 исследований из разных стран, включав- ших 440 800 пациентов в возрасте от 17 до 87 лет показал, что не менее 80 % пациентов не чувствуют себя полностью выздоровевшими, а у некоторых симптомы коронавирусной инфекции не только сохраняются, но и усиливаются спустя месяцы после COVID-19. Авторы выделили 55 симптомов, с которыми миллионы людей борются длительное время после заболевания, среди которых наиболее часто встречаются: сильная утомляемость (58 %), головная боль (44 %), нарушение концентрации внимания и памяти (25 %), потливость, депрессия, тревожность и навязчивости [5]. Часто наблюдаются усталость, одышка, нарушения со стороны сердечно-сосудистой системы, нарушения сна, симптомы посттравматического стрессового расстройства (ПТСР), боль в суставах и мышцах, потеря вкуса или обоняния, выпадение волос. Несколько реже встречаются кожная сыпь, снижение аппетита, нарушения функций легких, почек [6, 7].
Согласно метаанализу, утомляемость и диспноэ часто встречаются у пациентов, как госпитализированных, так и не госпитализированных, спустя 60 и 90 дней после COVID-19: 56 % и 35 % для усталости: 27 % и 26 % для диспноэ, соответственно. Европейские показатели распространенности усталости и диспноэ существенно выше, чем в Китае, что, возможно, связано с более молодым возрастом и меньшей коморбидностью у китайских пациентов [8].
Развитие психических нарушений встречается в 2 раза чаще по сравнению с гриппом или другими острыми респираторными инфекциями, причем психиатрическая заболеваемость возрастает в течение 6 месяцев после заражения COVID-19, независимо от ее тяжести [9]. По сравнению с другими острыми респираторными инфекциями вирус SARS-CoV-2 обладает явно большей нейротропной активностью и значительно чаще вызывает поражение ЦНС, в связи с чем большое внимание уделяется поражению нервной системы в виде неврологической и/или психопатологической симптоматики
[10]. Несмотря на соответствие клиническим критериям выздоровления, у пациентов обнаруживаются проблемы с психическим здоровьем, как основные последствия COVID-19 [11]. Спустя 6 месяцев после COVID-19 13 % от 236 тысяч пациентов был установлен психиатрический или неврологический диагноз [12]. Пациенты подвержены риску возникновения психических расстройств спустя 30 и более дней после получения положительного теста на SARS-CoV-2, включая тревожные и депрессивные расстройства, расстройства адаптации, употребление психоактивных веществ, нейро-когнитивные нарушения и расстройства сна [13]. Более половины пациентов сообщают хотя бы об одном из психопатологических симптомов (тревоге, депрессии, ПТСР или когнитивных нарушениях) через 6 месяцев после заболевания [14].
Распространенность тревоги, депрессии и нарушений сна у перенесших COVID-19 пациентов составляет 47 %, 45 % и 34 %, соответственно [8]. Частота симптомов депрессии спустя 12 недель от острого состояния составляет 11-28 %, в то время как частота проявления клинической депрессии 3-12 % [15]. Расстройства настроения спустя 6 месяцев после острого COVID-19 встречаются заметно чаще, чем после гриппа или другой ОРВИ в те же промежутки времени [16].
Систематический анализ исследований, посвященных изучению различных психических нарушений в рамках постковидного синдрома продолжительностью от 2 недель до 10 месяцев, т. е. в соответствии с определениями МКБ-10 и NICE в течение всего постковидного периода (более 4 недель от начала заболевания при условии отрицательного теста полимеразной цепной реакции — ПЦР), установил в качестве характеристики длительно текущего мультисистемного пост-ковидного синдрома особый астеноневро-тический симптомокомплекс с выраженной астенией и когнитивной дисфункцией (нарушения памяти, внимания, исполнительских функций), к которому нередко присоединя- ются затяжная тревожно-депрессивная симптоматика и ПТСР. Этот психопатологический симптомокомплекс выявляется почти у трети всех заболевших и у двух третей пациентов с тяжелым течением коронавирусной инфекции и госпитализацией [17].
Когнитивные нарушения в рамках пост-ковидного синдрома представлены преимущественно нарушениями памяти и внимания независимо от возраста [18]. 18 % пациентов, перенесших COVID-19, имеют новые или усилившиеся проблемы с памятью и 16 % — с концентрацией внимания [7]. Онлайн-опрос в США выявил более 50 % когнитивных нарушений после COVID-19, особенно долго сохранялись трудности концентрации внимания [19]. 28-56 % пациентов с нетяжелым или бессимптомным течением COVID-19 обнаружили постковидные когнитивные нарушения, преимущественно в виде нарушения внимания и исполнительных функций (планирование, целеполагание, решение задач) [20]. Жалобы включают трудности с концентрацией внимания, формулировкой мыслей, принятием решений («мозговой туман»). Отмечена корреляция когнитивного дефицита и тяжести заболевания (рис. 1). Есть данные, что COVID-19 ухудшает понимание текста и смысла слов (гнозис) [21]. Делирий в остром периоде коронавирусной инфекции выступает значимым фактором риска развития постковидных когнитивных нарушений [22].
ВОЗМОЖНЫЕ МЕХАНИЗМЫ РАЗВИТИЯ ПОСТКОВИДНЫХ НЕЙРОПСИХИАТРИЧЕСКИХ НАРУШЕНИЙ
Постковидный синдром расценивают как осложнение COVID-19, связанное с непосредственным вирусным поражением ЦНС и с системными нарушениями (прежде всего, сердечно-сосудистыми и дыхательными), а также со стрессовыми факторами [23, 24]. Инфекция, вызванная SARS-CoV-2, является системным заболеванием, поэтому патогенез психопатологической симптоматики, по-видимому, носит мультифакторный харак-
Без Респираторные Респираторные Лечение Лечение
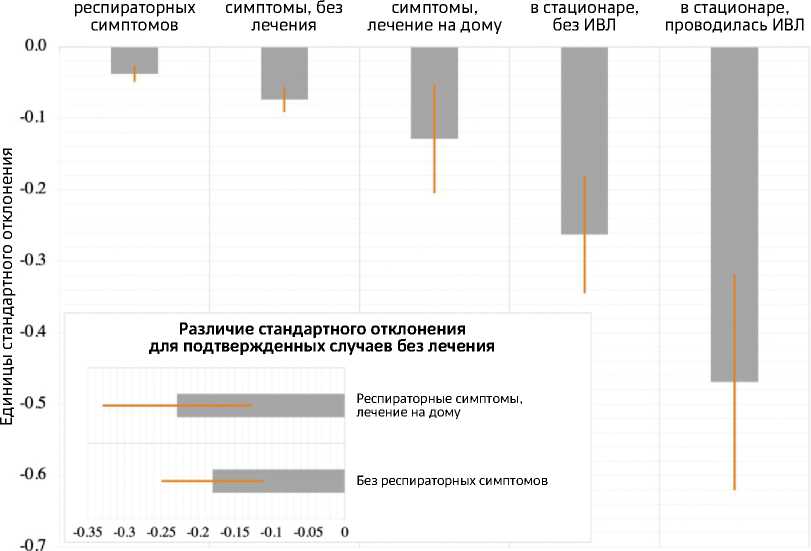
Рисунок 1. Когнитивный дефицит среди разных групп пациентов, перенесших COVID-19 (перевод автора) [21]
тер. Коронавирусы способны индуцировать психопатологические осложнения через прямое воздействие на ЦНС или опосредованно, путем иммунного ответа [25]. Клинические, посмертные, биологические, in vitro, исследования, а также исследования культуры клеток, продемонстрировали потенциальную нейротропность и способность коронавирусов вызывать нейрональные повреждения [26]. «Цитокиновый шторм» может привести к психиатрической симптоматике через процесс нейровоспаления [27-30]. Вероятность возникновения нейропсихиатрических осложнений в постковидном периоде ассоциирована с повышенным индексом системного иммунного воспаления. Среди молекул воспаления выделяются ФНО-альфа, ИЛ-6, ИЛ-1 бета, интерферон-гамма, гранулоцитарномакрофагальный колониестимулирующий фактор. Тучные клетки активируются и также поддерживают воспаление за счет гистамина, цитокинов и хемокинов [31]. Повышенные уровни провоспалительных цитокинов способствуют их проникновению через гематоэнцефалический барьер и активации астроцитов и микроглии. Клетки микроглии и астроциты начинают синтезировать ИЛ-1 бета, рецепторы к которому распространены в зоне гиппокампа [32]. Активация клеток глии и астроцитов влияет на обмен нейротрансмиттеров, факторы роста, участвующие в процессе дифференцировки и выживания нейронов.
Стигматизация в связи с коронавирусной инфекцией, травматические воспоминания пережитого заболевания, социальная изоляция, ухудшение материального благосостояния являются мощными психологическими триггерами, которые оказывают влияние на развитие психических расстройств и определяют психопатологический исход [33, 34]. Имеются данные, что пациенты с коморбид-ными заболеваниями и иммуносупрессией более подвержены развитию когнитивных нарушений, тревоги и депрессии [35]. Респираторные симптомы COVID-19 могут обусловить развитие панического расстройства [36]. Развитие аффективных расстройств в постковид-ном периоде частично объясняется системным воспалением вследствие COVID-19, когда реакция гипервоспаления в острой фазе продолжается в персистирующее хроническое воспаление, являющееся патогенетическим механизмом расстройств настроения [37]. Среди ведущих факторов, ассоциированных с депрессией, также выделяют женский пол, предшествующий психиатрический анамнез. Выявлена обратная корреляция между выраженностью депрессивной симптоматики и продолжительностью госпитализации пациентов [38]. Серопозитивность по коронавирусу ассоциирована с суицидальным поведением в течение года после острого заболевания [39]. Дисбаланс центральных нейротрансмиттеров (норадреналина, эпинефрина, серотонина) также может влиять на развитие пост-ковидных аффективных расстройств [40].
Женщины и пациенты с имевшимся диагнозом депрессии или тревожного расстройства имеют больший риск развития усталости [41]. Вероятной физической основой для усталости в постковидном периоде может выступать эндотелиальная дисфункция в капиллярах головного мозга [42]. Выраженность астенического синдрома не коррелирует с тяжестью перенесенного заболевания, однако значительно выше у пациентов, прошедших через отделение реанимации и интенсивной терапии [22].
Развитие когнитивных нарушений на фоне COVID-19 многофакторно и не связано прямо с тяжестью заболевания. Предполагается, что вирус SARS-CoV-2 способен снижать активность мозгового нейротрофического фактора, повышать уровни маркеров аксо- нального повреждения, что свидетельствует о потенциальном повреждении ЦНС во время острой фазы болезни. К патогенетическим механизмам когнитивных нарушений при COVID-19 относят дыхательную недостаточность и гипоксию, цитокиновый шторм, нарушения гемостаза, повреждение эндотелия микроциркуляторного русла, непосредственное поражение головного мозга, возможно, по механизму молекулярной мимикрии [43, 44]. Нарушения ряда когнитивных функций (исполнительных функций и внимания) сопровождаются изменениями метаболизма глюкозы в префронтальных, подкорковых и островковых областях головного мозга [45]. COVID-19 повышает риск нарушения когнитивного функционирования независимо от наличия предшествующих когнитивных нарушений [46, 47]. На ухудшение внимания, вербальных и исполнительных функций влияет острый респираторный синдром и ассоциированная гипоксия [48]. В одном из исследований выраженность депрессивных симптомов выступила предиктором нарушений когнитивной сферы у пациентов, перенесших коронавирусную инфекцию [21].
ЗАКЛЮЧЕНИЕ
Долгосрочное негативное воздействие COVID-19 на здоровье населения очевидно. В настоящее время идут масштабные исследования по изучению распространенности депрессии, тревоги, делирия и посттравматического стрессового расстройства у пациентов с COVID-19 [49]. Эти пациенты имеют ряд длительных мультисистемных симптомов без доказанного поражения органов и при нормальных физических и лабораторных показателях, сопровождающихся снижением работоспособности разной степени выраженности, связанным, в том числе, с когнитивными нарушениями, одинаково представленными во всех возрастных группах [50].
Развитие постковидных нейропсихиатри-ческих расстройств связывают с сочетанным влиянием нейротропности вируса, системно- го воспаления и стрессовых психологических факторов. Полиморфность клинических последствий инфекции, вызванной SARS-CoV-2, обусловливает трудности диагностики и организации медицинской помощи пациентам, перенесшим COVID-19. Отсутствуют унифицированный подход к трактовке многочисленных фенотипических проявлений постковида и общепринятая терминология [51].
Постковидный синдром является социально значимым заболеванием, требует динамического наблюдения за больными и разработки реабилитационных программ. Необходимы широкий круг различных обследований пациентов и интегративный междисциплинарный подход к лечебно-реабилитационной помощи, сочетающий традиционную фармакотерапию, нефармакологические методы лечения, изменение поведения и образа жизни [52, 53]. Актуальна разработка единой стратегии в области общественного здравоохранения, направленной на борьбу с неблагоприятными долгосрочными последствиями пандемии [54-56].
Финансирование: Автор заявляет об отсутствии финансирования.
Список литературы Нейропсихиатрические последствия COVID-19
- Yong SJ, Liu S. Proposed subtypes of post-COVID-19 syndrome (or long-COVID) and their respective potential therapies. Rev Med Virol. 2022;32(4):e2315. DOI: 10.1002/rmv.2315
- Montani D, Savale L, Beurnier A, et al. Multidisciplinary approach for post-acute COVID-19 syndrome: time to break down the walls. Eur Respir J. 2021;58(1):2101090. DOI: 10.1183/13993003.01090-2021
- COVID-19 rapid guideline: managing the long-term effects of COVID-19. London: National Institute for Health and Care Excellence (NICE); December 18, 2020.
- World Health Organization. A clinical case definition of post COVID-19 condition by a Delphi consensus, 6 October 2021. URL: https://www.who.int/publications/i/item/WHO-2019-nCoV-Post_COVID-19_condition-Clinical_case_definition-2021.1
- Lopez-Leon S, Wegman-Ostrosky T, Perelman C, et al. More than 50 long-term effects of COVID-19: a systematic review and meta-analysis. Sci Rep. 2021;11(1):16144. DOI: 10.1038/s41598-021-95565-8
- Crook H, Raza S, Nowell J, et al. Long covid-mechanisms, risk factors, and management. BMJ. 2021;374:n1648. DOI: 10.1136/bmj.n1648
- Wu L, Wu Y, Xiong H, et al. Persistence of Symptoms After Discharge of Patients Hospitalized Due to COVID-19. Front Med (Lausanne). 2021;8:761314. DOI: 10.3389/fmed.2021.761314
- Deng J, Zhou F, Hou W, et al. The prevalence of depression, anxiety, and sleep disturbances in COVID-19 patients: a meta-analysis. Ann N Y Acad Sci. 2021;1486(1):90-111. DOI: 10.1111/nyas.14506
- Baig AM, Khaleeq A, Ali U, Syeda H. Evidence of the COVID-19 Virus Targeting the CNS: Tissue Distribution, Host-Virus Interaction, and Proposed Neurotropic Mechanisms. ACS Chem Neurosci. 2020;11(7):995-998. DOI: 10.1021/acschemneuro.0c00122
- Shimohata T. Neuro-COVID-19. Clin Exp Neuroimmunol. 2022;13(1):17-23. DOI: 10.1111/cen3.12676
- Rogers JP, Chesney E, Oliver D, et al. Psychiatric and neuropsychiatric presentations associated with severe coronavirus infections: a systematic review and meta-analysis with comparison to the COVID-19 pandemic. Lancet Psychiatry. 2020;7(7):611-627. DOI: 10.1016/S2215-0366(20)30203-0
- Taquet M, Geddes JR, Husain M, et al. 6-month neurological and psychiatric outcomes in 236 379 survivors of COVID-19: a retrospective cohort study using electronic health records. Lancet Psychiatry. 2021;8(5):416-427. DOI: 10.1016/S2215-0366(21)00084-5
- Xie Y, Xu E, Al-Aly Z. Risks of mental health outcomes in people with covid-19: cohort study. BMJ. 2022;376:e068993. DOI: 10.1136/bmj-2021-068993
- Shanbehzadeh S, Tavahomi M, Zanjari N, et al. Physical and mental health complications post-COVID-19: Scoping review. J Psychosom Res. 2021;147:110525. DOI: 10.1016/j.jpsychores.2021.110525
- Daher A, Cornelissen C, Hartmann NU, et al. Six Months Follow-Up of Patients with Invasive Mechanical Ventilation due to COVID-19 Related ARDS. Int J Environ Res Public Health. 2021;18(11):5861. DOI: 10.3390/ijerph18115861
- Taquet M, Geddes JR, Husain M, et al. 6-month neurological and psychiatric outcomes in 236 379 survivors of COVID-19: a retrospective cohort study using electronic health records. Lancet Psychiatry. 2021;8(5):416-427. DOI: 10.1016/S2215-0366(21)00084-5
- Beaud V, Crottaz-Herbette S, Dunet V, et al. Pattern of cognitive deficits in severe COVID-19. J Neurol Neurosurg Psychiatry. 2021;92(5):567-568. DOI: 10.1136/jnnp-2020-325173
- Carvalho-Schneider C, Laurent E, Lemaignen A, et al. Follow-up of adults with noncritical COVID-19 two months after symptom onset. Clin Microbiol Infect. 2021;27(2):258-263. DOI: 10.1016/j.cmi.2020.09.052
- Lambert NJ, Survivor Corps. COVID-19 “Long Hauler” Symptoms Survey Report. Indiana University School of Medicine; 2020. URL: https://dig.abclocal.go.com/wls/documents/2020/072720-wls-covid-symptomstudy-doc.pdf.
- Damiano RF, Guedes BF, de Rocca CC, et al. Cognitive decline following acute viral infections: literature review and projections for post-COVID-19. Eur Arch Psychiatry Clin Neurosci. 2022;272(1):139-154. DOI: 10.1007/s00406-021-01286-4
- Hampshire A, Trender W, Chamberlain SR, et al. Cognitive deficits in people who have recovered from COVID-19. EClinicalMedicine. 2021;39:101044. DOI: 10.1016/j.eclinm.2021.101044
- Мосолов С.Н. Длительные психические нарушения после перенесенной острой коронавирусной инфекции SARS-CoV-2 // Современная терапия психических расстройств. 2021. № 3. С. 2-23. [Mosolov SN. Long-term psychiatric sequelae of SARS-CoV-2 infection. Current Therapy of Mental Disorders. 2021;(3):2-23. (in Russ)]. DOI: 10.21265/PSYPH.2021.31.25.001. EDN: YLXJWB.
- Sher L. Are COVID-19 survivors at increased risk for suicide? Acta Neuropsychiatr. 2020;32(5):270. DOI: 10.1017/neu.2020.21
- Steardo L Jr, Steardo L, Verkhratsky A. Psychiatric face of COVID-19. Transl Psychiatry. 2020;10(1):261. DOI: 10.1038/s41398-020-00949-5
- Wu Y, Xu X, Chen Z, et al. Nervous system involvement after infection with COVID-19 and other coronaviruses. Brain Behav Immun. 2020;87:18-22. DOI: 10.1016/j.bbi.2020.03.031
- Desforges M, Le Coupanec A, Dubeau P, et al. Human Coronaviruses and Other Respiratory Viruses: Underestimated Opportunistic Pathogens of the Central Nervous System? Viruses. 2019;12(1):14. DOI: 10.3390/v12010014
- Dantzer R. Neuroimmune Interactions: From the Brain to the Immune System and Vice Versa. Physiol Rev. 2018;98(1):477-504. DOI: 10.1152/physrev.00039.2016
- Netland J, Meyerholz DK, Moore S, et al. Severe acute respiratory syndrome coronavirus infection causes neuronal death in the absence of encephalitis in mice transgenic for human ACE2. J Virol. 2008;82(15):7264-7275. DOI: 10.1128/JVI.00737-08
- Miller AH, Raison CL. The role of inflammation in depression: from evolutionary imperative to modern treatment target. Nat Rev Immunol. 2016;16(1):22-34. DOI: 10.1038/nri.2015.5
- Najjar S, Pearlman DM, Alper K, et al. Neuroinflammation and psychiatric illness. J Neuroinflammation. 2013;10:43. DOI: 10.1186/1742-2094-10-43
- Mingoti MED, Bertollo AG, Simões JLB, et al. COVID-19, Oxidative Stress, and Neuroinflammation in the Depression Route. J Mol Neurosci. 2022;72(6):1166-1181. DOI: 10.1007/s12031-022-02004-y
- Montani D, Savale L, Noel N, et al. Post-acute COVID-19 syndrome. Eur Respir Rev. 2022;31(163):210185. DOI: 10.1183/16000617.0185-2021
- Brooks SK, Webster RK, Smith LE, et al. The psychological impact of quarantine and how to reduce it: rapid review of the evidence. Lancet. 2020;395(10227):912-920. DOI: 10.1016/S0140-6736(20)30460-8
- Carvalho PMM, Moreira MM, de Oliveira MNA, et al. The psychiatric impact of the novel coronavirus outbreak. Psychiatry Res. 2020;286:112902. DOI: 10.1016/j.psychres.2020.112902
- Ismael F, Bizario JCS, Battagin T, et al. Post-infection depressive, anxiety and post-traumatic stress symptoms: A prospective cohort study in patients with mild COVID-19. Prog Neuropsychopharmacol Biol Psychiatry. 2021;111:110341. DOI: 10.1016/j.pnpbp.2021.110341
- Javelot H, Weiner L, Hingray C, et al. COVID-19 and its psychological consequences: Beware of the respiratory subtype of panic disorder. Respir Physiol Neurobiol. 2020;282:103530. DOI: 10.1016/j.resp.2020.103530
- Lee CH, Giuliani F. The Role of Inflammation in Depression and Fatigue. Front Immunol. 2019;10:1696. DOI: 10.3389/fimmu.2019.01696
- Mazza MG, Palladini M, De Lorenzo R, et al. Persistent psychopathology and neurocognitive impairment in COVID-19 survivors: Effect of inflammatory biomarkers at three-month follow-up. Brain Behav Immun. 2021;94:138-147. DOI: 10.1016/j.bbi.2021.02.021
- Okusaga O, Yolken RH, Langenberg P, et al. Association of seropositivity for influenza and coronaviruses with history of mood disorders and suicide attempts. J Affect Disord. 2011;130(1-2):220-225. DOI: 10.1016/j.jad.2010.09.029
- Robinson-Agramonte MA, Gonçalves CA, Noris-García E, et al. Impact of SARS-CoV-2 on neuropsychiatric disorders. World J Psychiatry. 2021;11(7):347-354. DOI: 10.5498/wjp.v11.i7.347
- Seang S, Itani O, Monsel G, et al. Long COVID-19 symptoms: Clinical characteristics and recovery rate among non-severe outpatients over a six-month follow-up. Infect Dis Now. 2022;52(3):165-169. DOI: 10.1016/j.idnow.2022.02.005
- Augustin M, Schommers P, Stecher M, et al. Post-COVID syndrome in non-hospitalised patients with COVID-19: a longitudinal prospective cohort study. Lancet Reg Health Eur. 2021;6:100122. DOI: 10.1016/j.lanepe.2021.100122
- Lasso G, Honig B, Shapira SD. A Sweep of Earth’s Virome Reveals Host-Guided Viral Protein Structural Mimicry and Points to Determinants of Human Disease. Cell Syst. 2021;12(1):82-91.e3. DOI: 10.1016/j.cels.2020.09.006
- Yapici-Eser H, Koroglu YE, Oztop-Cakmak O, et al. Neuropsychiatric Symptoms of COVID-19 Explained by SARS-CoV-2 Proteins’ Mimicry of Human Protein Interactions. Front Hum Neurosci. 2021;15:656313. DOI: 10.3389/fnhum.2021.656313
- Kas A, Soret M, Pyatigoskaya N, et al. The cerebral network of COVID-19-related encephalopathy: a longitudinal voxel-based 18F-FDG-PET study. Eur J Nucl Med Mol Imaging. 2021;48(8):2543-2557. DOI: 10.1007/s00259-020-05178-y
- Beaud V, Crottaz-Herbette S, Dunet V, et al. Pattern of cognitive deficits in severe COVID-19. J Neurol Neurosurg Psychiatry. 2021;92(5):567-568. DOI: 10.1136/jnnp-2020-325173
- Halpin SJ, McIvor C, Whyatt G, et al. Postdischarge symptoms and rehabilitation needs in survivors of COVID-19 infection: A cross-sectional evaluation. J Med Virol. 2021;93(2):1013-1022. DOI: 10.1002/jmv.26368
- Robinson-Agramonte MA, Gonçalves CA, Noris-García E, et al. Impact of SARS-CoV-2 on neuropsychiatric disorders. World J Psychiatry. 2021;11(7):347-354. DOI: 10.5498/wjp.v11.i7.347
- Shi J, Gao Y, Zhao L, et al. Prevalence of delirium, depression, anxiety, and post-traumatic stress disorder among COVID-19 patients: protocol for a living systematic review. Syst Rev. 2020;9(1):258. DOI: 10.1186/s13643-020-01507-2
- Хасанова Д.Р., Житкова Ю.В., Васкаева Г.Р. Постковидный синдром: обзор знаний о патогенезе, нейропсихиатрических проявлениях и перспективах лечения // Неврология, нейропсихиатрия, психосоматика. 2021. Т. 13. № 3. С. 93-98. [Khasanova DR, Zhitkova YV, Vaskaeva GR. Post-COVID syndrome: a review of pathophysiology, neuropsychiatrie manifestations and treatment perspectives. Neurology, Neuropsychiatry, Psychosomatics. 2021;13(3):93-98. (in Russ)]. DOI: 10.14412/2074-2711- 2021-3-93-98.
- Deer RR, Rock MA, Vasilevsky N, et al. Characterizing Long COVID: Deep Phenotype of a Complex Condition. EBioMedicine. 2021;74:103722. DOI: 10.1016/j.ebiom.2021.103722
- Roth A, Chan PS, Jonas W. Addressing the Long COVID Crisis: Integrative Health and Long COVID. Glob Adv Health Med. 2021;10:21649561211056597. DOI: 10.1177/21649561211056597
- Verduzco-Gutierrez M, Estores IM, Graf MJP, et al. Models of Care for Postacute COVID-19 Clinics: Experiences and a Practical Framework for Outpatient Physiatry Settings. Am J Phys Med Rehabil. 2021;100(12):1133-1139. DOI: 10.1097/PHM.0000000000001892
- Ritchie K, Chan D. The emergence of cognitive COVID. World Psychiatry. 2021;20(1):52-53. DOI: 10.1002/wps.20837
- Schou TM, Joca S, Wegener G, Bay-Richter C. Psychiatric and neuropsychiatric sequelae of COVID-19 – A systematic review. Brain Behav Immun. 2021;97:328-348. DOI: 10.1016/j.bbi.2021.07.018
- Костенко Е.В., Энеева М.А., Петрова Л.В., Погонченкова И.В. Когнитивные нарушения и нейропсихиатрические последствия, связанные с COVID-19 // Доктор.Ру. 2021. Т. 20. № 5. С. 6-12. [Kostenko EV, Eneeva MA, Petrova LV, Pogonchenkova IV. Cognitive disorders and neuropsychiatric sequellae associated with COVID-19. Doctor.Ru. 2021;20(5):6-12. (in Russ)]. DOI: 10.31550/1727-2378-2021-20-5-6-12.


