Некомпактный миокард левого желудочка: клиническая картина и лечение. Клинический случай
Автор: Киселева Л.С., Есина Е.Ю., Македонская И.В.
Журнал: Клиническая практика @clinpractice
Рубрика: Клинические случаи
Статья в выпуске: 4 т.16, 2025 года.
Бесплатный доступ
Обоснование. Некомпактный миокард левого желудочка — одна из редких форм первичной кардиомиопатии с неблагоприятным прогнозом и течением. Летальность среди взрослого населения составляет около 50%. Клиническая картина неспецифична, и на диагностику иногда уходит продолжительный промежуток времени. В статье на примере одного из вариантов развития кардиомиопатии представлен путь постановки диагноза и подбора лечения в реальной клинической практике. Описание клинического случая. У пациентки с некомпактным миокардом левого желудочка ведущими клиническими симптомами были сложные нарушения ритма (желудочковая экстрасистолия, пароксизмально-персистирующая форма фибрилляции/трепетания предсердий), развитие и прогрессирование сердечной недостаточности со снижением фракции выброса до 22%. Проводился подбор антиаритмической, пульсурежающей терапии, а также попытки медикаментозной стабилизации течения сердечной недостаточности. В связи с неэффективностью консервативного лечения, развитием неконтролируемого нарушения ритма и терминальной сердечной недостаточности была произведена ортотопическая трансплантация сердца. Заключение. Представленный клинический случай демонстрирует вариант прогрессирующего течения некомпактного миокарда левого желудочка с развитием в течение 4 лет от дебюта заболевания терминальной сердечной недостаточности, требующей трансплантации сердца. Клиницистам, специалистам ультразвуковой и функциональной диагностики необходимо знать о редких формах кардиомиопатий, включая бессимптомные варианты, для своевременной диагностики и адекватного лечения.
Некомпактный миокард левого желудочка, кардиомиопатия, хроническая сердечная недостаточность, повышенная трабекулярность миокарда, желудочковая экстрасистолия, желудочковая тахикардия, наджелудочковая тахикардия, фибрилляция предсердий, трансплантация сердца
Короткий адрес: https://sciup.org/143185368
IDR: 143185368 | DOI: 10.17816/clinpract643665
Left ventricular non-compaction cardiomyopathy: clinical signs and treatment. clinical case description
BACKGROUND: Left ventricular noncompaction cardiomyopathy is one of the rare forms of primary cardiomyopathy with an unfavorable prognosis and disease course. The mortality among the adult population is approximately 50%. The clinical signs are not specific and the diagnostics in some cases takes a long period of time. In this article, based on an example of one of the variants of cardiomyopathy development, a path of setting the diagnosis and adjusting the treatment in real-life clinical practice is described. CLINICAL CASE DESCRIPTION: In the patient with a noncompaction cardiomyopathy in the left ventricle, the leading clinical symptoms were the complex cardiac rhythm disorders (ventricular extrasystoles of high grade, paroxysmal-persistent form of atrial fibrillation and flutter), the development and the progression of cardiac failure with the decreased ejection fraction down to 22%. The adjustment of the antiarrhythmic and the pulse-decreasing therapy was done, as well as the attempts of medicinal stabilization of the course of cardiac failure. Due to the inefficiency of conservative therapy with the development of uncontrolled rhythm disorders and the terminal cardiac failure, the orthotopic heart transplantation was carried out. CONCLUSION: The presented clinical case demonstrates a variation of the progressive course of the left ventricular noncompaction cardiomyopathy with the development of terminal cardiac failure within 4 years after the onset of the disease, requiring the heart transplantation. The clinicists and the functional and ultrasonic diagnostics specialists need to be aware of the rare forms of cardiomyopathies, including the asymptomatic variants, for the timely diagnostics and for adequate treatment.
Текст научной статьи Некомпактный миокард левого желудочка: клиническая картина и лечение. Клинический случай
Submitted 08.02.2025 Accepted 02.12.2025 Published online 28.12.2025
ных карманов, сообщающихся с полостью левого желудочка [6–8]. Заболевание встречается редко: распространённость среди взрослого населения составляет от 0,014% до 0,05%, летальность — около 50% [9, 10]. Заболевание может протекать бессимптомно, а также манифестировать развитием прогрессирующей систолической дисфункции, приводящей к сердечной недостаточности, тромбоэмболическим синдромом (ишемический инсульт головного мозга, ишемический инфаркт миокарда, тромбоэмболия лёгочной артерии), нарушениями ритма (фибрилляция предсердий, желудочковая экстрасистолия, желудочковая тахикардия, фибрилляция желудочков), внезапной сердечной смертью. Пациенты предъявляют жалобы на одыш- ку в покое и при нагрузке, сердцебиения, перебои в ритме сердца, боли в груди, обмороки. Различают три формы некомпактного миокарда левого желудочка: изолированную, в сочетании с врождёнными пороками сердца и в сочетании с нейромышечными заболеваниями [11–13]. Для диагностики некомпактного миокарда левого желудочка применяют инструментальные методы исследования — эхокардиографию (ЭхоКГ), магнитно-резонансную томографию (МРТ) сердца (золотой стандарт диагностики) или ангиографию левого желудочка [14].
При наличии клинических проявлений проводят симптоматическую терапию, включающую профилактику развития и купирования проявлений хронической сердечной недостаточности,
Ш1ТАТ ж ГАТАТ подбор антиаритмической терапии, профилактику тромбоэмболических осложнений с назначением антикоагулянтной терапии. При развитии жизнеугрожающих желудочковых нарушений ритма в качестве первичной профилактики внезапной сердечной смерти решается вопрос о необходимости имплантации кардиовертера-дефибриллятора. В терминальной стадии хронической сердечной недостаточности при отсутствии эффекта от консервативной терапии рассматриваются показания к трансплантации сердца.
Приводим пример диагностики и лечения редкого варианта кардиомиопатии в условиях рядовой больницы областного центра.
ОПИСАНИЕ СЛУЧАЯ
О пациенте
Пациентка, 29 лет, поступила в августе 2019 года в кардиологическое отделение Тамбовского областного ГБУЗ «Городская клиническая больница имени Архиепископа Луки г. Тамбова» с жалобами на сердцебиение, перебои в ритме сердца, одышку при ходьбе обычным темпом, периодическую одышку в покое и в положении лёжа, снижение толерантности к физической нагрузке.
Анамнез жизни: наследственность не отягощена.
Анамнез заболевания. С десятилетнего возраста ощущает сердцебиения, одышку при значимой физической нагрузке. В 2014 году (в возрасте 23 лет) при обследовании в ФГБУ «Федеральный центр сердечно-сосудистой хирургии г. Пензы» (ФГБУ ФЦССХ Минздрава России г. Пензы) диагностирована гипертрофическая кардиомиопатия без обструкции выходного тракта левого желудочка. По этому поводу в дальнейшем не наблюдалась, периодические перебои в ритме сердца сохранялись.
С августа 2016 года (в возрасте 25 лет) на фоне первой беременности отмечала учащение сердцебиений, перебоев в ритме сердца. В сентябре 2016 года (срок беременности 8–9 недель) проходила стационарное обследование и лечение в кардиологическом отделении Тамбовского областного ГБУЗ «Городская клиническая больница имени Архиепископа Луки г. Тамбова». Проведены суточное мониторирование электрокардиограммы по Холтеру (ХМ-ЭКГ): 6237 желудочковых экстрасистол в сутки, неустойчивые пароксизмы наджелудочковой тахикардии; ЭхоКГ: значительная симметричная гипертрофия миокарда левого желудочка, признаков обструкции не выявлено. За рекомендованной консультацией в федеральный центр сердечно-сосудистой хирургии по поводу гипертрофической кардиомиопатии и выявленных нарушений ритма не обращалась.
В октябре 2016 года отмечала учащение эпизодов сердцебиения и перебоев в ритме сердца. При проведении ХМ-ЭКГ обнаружено увеличение количества желудочковых экстрасистол до 25 085 в сутки, появление неустойчивых пароксизмов желудочковой тахикардии до 13 в сутки (рис. 1). В ноябре 2016 года очно консультирована в ФГБУ «Национальный медицинский исследовательский центр имени В.А. Алмазова» Минздрава России (ФГБУ НМИЦ им. В.А. Алмазова Минздрава России): проводилась дифференциальная диагностика между гипертрофической кардиомиопатией и некомпактным миокардом левого желудочка, рекомендована МРТ сердца (во второй половине беременности), назначены β -блокаторы.
В конце мая 2017 года (в возрасте 26 лет), через 2–3 недели после родов, отмечала ухудшение состояния: появились признаки хронической сердечной недостаточности на уровне III функционального класса по системе классификации сердечной недостаточности Нью-Йоркской ассоциации сердца (New York Heart Association, NYHA), постоянное сердцебиение, перебои в ритме сердца. На электрокардиограмме — тахисистолия, трепетание предсердий. Госпитализирована в кардиологическое отделение ГБУЗ «Тамбовская областная клиническая больница имени В.Д. Бабенко». На фоне диуретической (фуросемид в дозе 40 мг/сут, спиронолактон в дозе 50 мг/сут), пульсурежающей (бисопролол по 5 мг/сут, дигоксин по 250 мкг/сут) терапии выраженность одышки уменьшилась, но сохранялись тахисистолия, трепетание предсердий. Экстренная кардиоверсия не проводилась в связи с давностью нарушения ритма (более 48 часов).
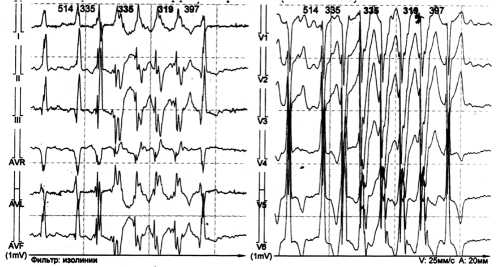
Рис. 1. Неустойчивый пароксизм желудочковой тахикардии.
Через 5 дней от дальнейшего лечения отказалась, МРТ сердца не проведено (не выполнялось в Тамбове). На амбулаторном этапе рекомендован приём бисопролола в дозе 5 мг/сут, амиодарона (титрация дозировки под контролем интервала QT ), спиронолактона в дозе 50 мг/сут, торасемида в дозе 5 мг/сут, ривароксабана в дозе 20 мг/сут.
В начале июня 2017 года госпитализирована в ФГБУ «Национальный медицинский исследовательский центр высоких медицинских технологий — Центральный военный клинический госпиталь имени А.А. Вишневского» Минобороны России. По результатам ЭхоКГ выявлена повышенная трабекулярность и лакунарность области верхушки левого желудочка, в динамике от мая 2017 года — нарастание дилатации полостей сердца, снижение фракции выброса левого желудочка с 55% до 33%. Поставлен диагноз: «Гипертрофическая кардиомиопатия. Некомпактный миокард левого желудочка (?)». Восстановлен синусовый ритм электрической кардиоверсией, отмечалось увеличение фракции выброса левого желудочка до 39%. Рекомендована консультация аритмологов федеральных центров сердечно-сосудистой хирургии для решения вопроса об имплантации кардиовертера-дефибриллятора, проведении электрофизиологического исследования и радиочастотной абляции. Выписана с улучшением: купированы одышка в покое и отёки нижних конечностей; рекомендовано продолжить приём амиодарона по 200 мг/сут, спиронолактона по 25 мг/сут, ривароксабана по 20 мг/сут. МРТ сердца не проведено из-за большого количества экстрасистол.
Плановая госпитализация в ФГБУ НМИЦ им. В.А. Алмазова Минздрава России в августе 2017 года: результаты ЭхоКГ без изменений, фракция выброса снижена (42%). ХМ-ЭКГ на фоне приёма амиодарона: частая желудочковая экстрасистолия (одиночные, парные, групповые), появление пауз в ритме сердца до 2214 мсек, сохраняются пароксизмы наджелудочковой тахикардии. МРТ сердца не проведено из-за большого количества нарушений ритма. На фоне отмены амиодарона и назначения метопролола сукцината отмечалось нарастание количества желудочковых нарушений ритма, сохранялись паузы в ритме сердца до 2,19 секунды. Приём амиодарона возобновлен и продолжена титрация дозы метопролола сукцината; назначен периндоприл в дозе 1 мг/сут и продолжен приём ривароксабана по 20 мг/сут и спиронолактона по 25 мг/сут. На фоне лечения — клиническая картина сердечной недостаточности на уровне II функционального класса. Учитывая наличие симптомной предсердной тахикардии со снижением фракции выброса до 33%, рекомендован осмотр через 3 месяца для решения вопроса об электрофизиологическом исследовании и проведении радиочастотной абляции.
При госпитализации в апреле 2018 года (в возрасте 27 лет) проведена оценка трабекулярности левого желудочка, поставлен диагноз некомпактного миокарда левого желудочка. По результатам дообследования, применение радиочастотной абляции не показано, пароксизмы наджелудочковой тахикардии редкие (рис. 2), амиодарон отменён, назначен бисопролол в дозе 5 мг/сут, остальное лечение продолжено. Проведение МРТ сердца невозможно ввиду частой экстрасистолии.
С июня 2019 года (в возрасте 28 лет) появилось учащённое неритмичное сердцебиение, отмечалось нарастание одышки, снижение толерантности к физической нагрузке. В июле 2019 года проходила стационарное лечение в ФГБУ НМИЦ им. В.А. Алмазова Минздрава России: по данным ЭхоКГ отмечалось снижение фракции выброса до 22%, по данным ХМ-ЭКГ (на фоне бисопролола в дозе 10 мг/сут) — эпизоды синоатриальной блокады II степени, синус-арест, частая желудочковая экстрасистолия (одиночная, парная, групповая), пароксизмы желудочковой и наджелудочковой тахикардии. На фоне назначения небиволола и карбамазепина наблюдалась положительная динамика: урежение сердцебиений, перебоев в ритме сердца. Рекомендовано проведение ЭхоКГ, ХМ-ЭКГ в динамике на фоне лечения.
В августе 2019 года вновь отмечались учащение сердцебиений, перебоев в ритме сердца, снижение толерантности к физической нагрузке, появле-
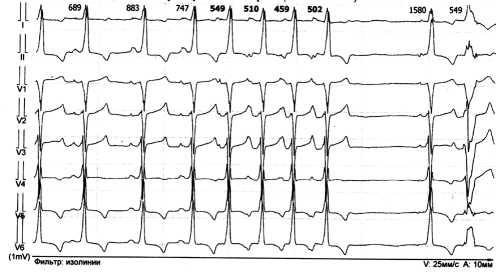
Рис. 2. Неустойчивый пароксизм наджелудочковой тахикардии.

ние одышки в покое. Результаты ХМ-ЭКГ на фоне приёма небиволола в дозе 10 мг/сут: фибрилляция-трепетание предсердий, тахисистолия, частая желудочковая экстрасистолия, пароксизмы желудочковой тахикардии. Госпитализирована в кардиологическое отделение Тамбовского областного ГБУЗ «Городская клиническая больница имени Архиепископа Луки г. Тамбова».
Результаты физикальногои инструментального исследования
ЭхоКГ при поступлении: фракция выброса левого желудочка 35%; повышенная трабекулярность миокарда левого желудочка (рис. 3).
Общее состояние средней тяжести. Аускуль-тативно над лёгкими дыхание везикулярное, хрипов нет, частота дыхательных движений 20/мин. Границы сердца расширены влево. Тоны приглушены, аритмичные. Артериальное давление 110/70 мм рт.ст. Частота желудочковых сокращений 110 уд./мин. Отёки стоп, пастозность голеней.
Диагноз
Основной: «Некомпактный миокард левого желудочка». Осложнения: «Хроническая сердечная недостаточность IIБ стадии III функционального класса по NYHA. Пароксизмально-персистирующая форма фибрилляции/трепетания предсердий. Нарушение ритма по типу частых желудочковых экстрасистол (одиночные, парные, групповые). Неустойчивые пароксизмы желудочковой тахикардии».
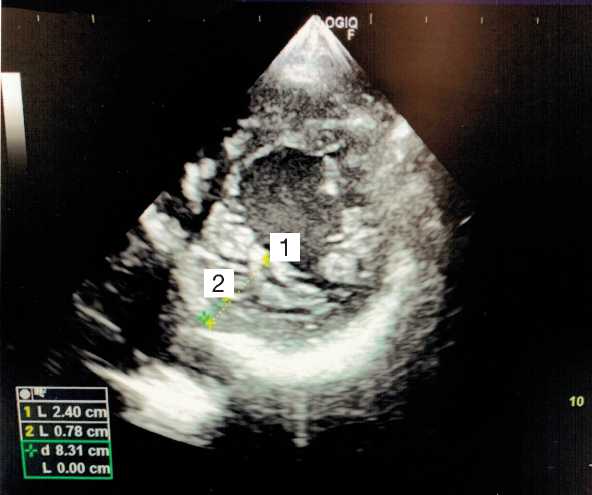
Рис. 3. Измерение некомпактного и компактного слоя миокарда левого желудочка в парастернальной позиции по короткой оси на уровне папиллярных мышц в конце диастолы: 1 — размер-некомпактный слой + компактный слой; 2 — размер-компактный слой.
Лечение
В связи с давностью фибрилляции предсердий (более 48 часов) назначена пульсурежающая терапия: бисопролол в дозе 10 мг утром, спиронолактон по 50 мг в режиме 1 раз в день, фуросемид по 40 мг 1 раз в день, ривароксабан по 20 мг 1 раз в день. Ингибиторы ангиотензинпревращающего фермента или антагонисты рецепторов ангиотензина II не назначались в связи со склонностью к гипотонии.
На фоне лечения наблюдались самопроизвольное восстановление синусового ритма, купирование одышки в покое, повышение толерантности к физической нагрузке. Назначен амиодарон: по данным ХМ-ЭКГ (на фоне приёма амиодарона) отмечалось урежение желудочковой экстрасистолии; пароксизмы желудочковой и наджелудочковой тахикардии не зарегистрированы; на ЭхоКГ — повышение фракции выброса до 46%. После выписки сохранялись кратковременные сердцебиения, перебои в ритме сердца, одышка при обычной физической нагрузке. Запланирована повторная консультация в федеральных центрах сердечнососудистой хирургии для решения вопроса о проведении радиочастотной абляции.
С ноября 2019 года вновь отмечалось учащение сердцебиений, перебоев в ритме сердца, снижение толерантности к физической нагрузке.
В январе 2020 года (в возрасте 29 лет) госпитализация в ФГБУ НМИЦ им. В.А. Алмазова Минздрава России. По данным ХМ-ЭКГ выявлены частая наджелудочковая экстрасистолия (11 892 в сутки), желудочковая экстрасистолия 4859 в сутки, паузы до 2,280 мсек, пробежки наджелудочковой тахикардии — до трёх в сутки. ЭхоКГ: фракция выброса 42–43%. Проведена МРТ сердца с гадолинием: признаки некомпактности миокарда. Подтверждён клинический диагноз некомпактного миокарда левого желудочка. На фоне отмены амиодарона и титрации дозировки карведилола сохранялись частые неустойчивые пароксизмы наджелудочковой и желудочковой тахикардии, признаки хронической сердечной недостаточности на уровне III–IV функционального класса.
В связи с частыми эпизодами смены ритма (чередование тахиформы фибрилляции трепетания предсердий с синусовым ритмом), развитием значимого ухудшения сердечной деятельности при добавлении к лечению β-блокаторов, а также тенденцией к выраженной брадикардии, появлению клинически значимых пауз в ритме сердца, частым декомпенсациям хронической сердечной недоста- точности и кратковременным эффектом от консервативной терапии пациентка направлена в ФГБУ «Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени академика В.И. Шумакова» Минздрава России (ФГБУ НМИЦ ТИО им. акад. В.И. Шумакова Минздрава России) для решения вопроса о трансплантации сердца. В мае 2020 года включена в лист ожидания на трансплантацию сердца.
В конце мая 2020 года отмечалось ухудшение самочувствия: появились одышка при незначительной физической нагрузке и в покое, учащение сердцебиения, перебои в ритме сердца. Госпитализирована в ФГБУ НМИЦ ТИО им. акад. В.И. Шумакова Минздрава России. В связи с нарастающей дыхательной недостаточностью, нестабильностью гемодинамики проведена имплантация системы бивентрикулярно-го обхода сердца, дополненная экстракорпоральной мембранной оксигенацией в качестве моста перед проведением ортотопической пересадки сердца.
В начале июня 2020 года проведена ортотопическая трансплантация сердца по бикавальной методике. В послеоперационном периоде по данным эндомиокардиальной биопсии отмечалось клеточное отторжение, которое было купировано тремя сеансами плазмофереза и титрацией дозировки такролимуса.
Динамика и исходы
Динамика за время наблюдения положительная, гемодинамика стабильная, одышки нет, удовлетворительная толерантность к физической нагрузке. Выписана на амбулаторное лечение в удовлетворительном состоянии.
ПРОГНОЗ
Около 91% пациентов, которым была проведена ортотопическая трансплантация сердца, выживают в течение первого года после оперативного вмешательства, однако пятилетняя выживаемость в России составляет около 75%, десятилетняя — 50%. В дальнейшем эти пациенты пожизненно наблюдаются в центре для своевременного предотвращения различных осложнений посттрансплантационного периода и получают иммуносупрессивную терапию. Основными причинами летального исхода в первые годы после трансплантации являются острое отторжение пересаженного сердца и инфекционные осложнения, в последующем — болезнь коронарных артерий трансплантированного сердца и злокачественные новообразования [15–17].
В настоящее время пациентка продолжает наблюдаться в ФГБУ НМИЦ ТИО им. акад. В.И. Шумакова Минздрава России, получает иммуносупрессивную терапию, ведёт обычный образ жизни, наблюдается у кардиолога по месту жительства. По данным ЭхоКГ от 20.04.2025, функция трансплантата удовлетворительная.
ОБСУЖДЕНИЕ
В статье описан клинический случай редкой кардиомиопатии — некомпактного миокарда левого желудочка. Для диагностики некомпактного миокарда левого желудочка в настоящее время в клинической практике наиболее часто применяют ЭхоКГ-критерии R. Jenni (2001): двуслойная структура с соотношением толщины некомпактного слоя к компактному >2 в конце систолы; повышенная трабекулярность и межтрабекулярный кровоток; отсутствие других аномалий сердца. Однако, учитывая малые размеры групп обследованных, критерии могут быть неспецифичными [1, 14]. Золотым стандартом диагностики некомпактного миокарда левого желудочка является МРТ сердца с контрастированием. К сожалению, в силу разных причин не всегда имеется возможность проведения этого метода исследования, в частности из-за наличия противопоказаний, отсутствия оборудования в населённом пункте, географической удалённости от федеральных центров.
Клиническая картина у нашей пациентки в дебюте заболевания в основном была представлена синдромом нарушения ритма сердца с последующим развитием прогрессирующей сердечной недостаточности. Предполагается, что механизмом развития нарушения ритма является губчатое строение миокарда, которое приводит к электрической нестабильности. В структуре нарушений ритма преобладают желудочковые аритмии: желудочковая тахикардия, желудочковая экстрасистолия, а также фибрилляция предсердий. Вследствие нарушения нормальной архитектоники миокарда происходит развитие систолической и диастолической дисфункции левого желудочка. В дальнейшем заболевание прогрессирует с выраженным снижением сократительной способности миокарда в результате отсутствия нормального сокращения некомпактного слоя миокарда, занимающего б о льшую часть массы сердца, и наличия хронической микроциркуляторной ишемии, возникающей из-за недостаточного кровоснабжения некомпактного слоя.

kV ГА
В настоящее время руководство по динамическому наблюдению и лечению пациентов с некомпактным миокардом левого желудочка не разработано, что в основном обусловлено отсутствием клинических исследований с достаточным количеством пациентов. Имеющиеся исследования охватывают только отдельные аспекты терапии, такие как назначение β -блокаторов, антикоагулянтной терапии и имплантации кардиовертера-дефибриллятора [14].
В течение всего периода наблюдения нашей пациентке пробовали подбирать антиаритмическую терапию: амиодарон, по показаниям — пульсуре-жающую терапию (препараты из группы β -бло-каторов — бисопролол, карведилол, метопролола сукцинат); проводилась медикаментозная коррекция проявлений хронической сердечной недостаточности, неоднократные консультации и госпитализации в федеральные центры кардиологии и сердечно-сосудистой хирургии для коррекции и оптимизации лечения.
В связи с отсутствием эффекта от консервативной терапии, развитием жизнеугрожающих нарушений ритма и терминальной сердечной недостаточности была выбрана хирургическая тактика — трансплантация сердца [18]. После оперативного вмешательства у пациентки восстановилась хорошая толерантность к физической нагрузке, значимо улучшилось качество жизни.
ЗАКЛЮЧЕНИЕ
Представленный клинический случай пациентки с некомпактным миокардом левого желудочка демонстрирует прогредиентный (прогрессирующий) вариант развития заболевания — от дебюта до необходимости трансплантации сердца в течение 4 лет.
Клиницистам и специалистам по функциональной диагностике следует помнить о наличии редких форм кардиомиопатий (в том числе протекающих бессимптомно или с невыраженной клинической картиной) для своевременной диагностики и адекватной терапии.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Вклад авторов. Л.С. Киселева — лечение и обследование пациента; Л.С. Киселева , Е.Ю. Есина , И.В. Македонская — поисково-аналитическая работа, обработка и обсуждение результатов исследования, написание текста статьи. Все авторы одобрили рукопись (версию для публикации), а также согласились нести ответственность за все аспекты работы, гарантируя надлежащее рассмотрение и решение вопросов, связанных с точностью и добросовестностью любой её части.
Согласие на публикацию. Авторы получили письменное информированное добровольное согласие пациента на публикацию персональных данных, в том числе фотографий (с закрытием лица), в научном журнале, включая его электронную версию (дата подписания 19.08.2019). Объём публикуемых данных с пациентом согласован.
Источники финансирования. Исследование и публикация статьи осуществлены на личные средства авторского коллектива.
Раскрытие интересов. Авторы подтвердили отсутствие конфликта интересов, связанных с публикацией настоящей статьи.
Оригинальность. При проведении исследования и создании настоящей работы авторы не использовали ранее опубликованные сведения (текст, иллюстрации, данные).
Доступ к данным. Редакционная политика в отношении совместного использования данных к настоящей работе неприменима, данные могут быть опубликованы в открытом доступе.
Генеративный искусственный интеллект. При создании настоящей статьи технологии генеративного искусственного интеллекта не использовали.
ADDITIONAL INFORMATION
Author contributions: L.S. Kiseleva, treatment and examination of the patient; L.С. Kiseleva , Е.Yu. Esina , I.V. Makedonskaya, search and analytical procedures, processing and discussion of the research results, manuscript writing. Thereby, all authors provided approval of the version to be published and agree to be accountable for all aspects of the work in ensuring that questions related to the accuracy or integrity of any part of the work are appropriately investigated and resolved.
Consent for publication: The authors received written informed voluntary consent from the patient to publish personal data, including photographs (with the face covered), in a scientific journal, including its electronic version (signed on 2019 Aug 19). The volume of published data was agreed upon with the patient.
Funding source: The study had no sponsorship.
Disclosure of interests: The authors declare that they have no competing interests.
Statement of originality: The authors did not use previously published information (text, illustrations, data) while conducting this work.
Data availability statement: The editorial policy regarding data sharing does not apply to this work, data can be published as open access.
Generative AI: Generative AI technologies were not used for this article creation.


