Непосредственные результаты хирургического лечения аневризмы восходящей аорты в сочетании со стенотическим поражением аортального клапана
Автор: Козлов Б.Н., Панфилов Д.С., Базарбекова Б.А., Сондуев Э.Л., Бойко А.М.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 3 т.38, 2023 года.
Бесплатный доступ
Введение. Аневризма восходящей аорты (АВА) при двустворчатом (ДАК) и трехстворчатом аортальном клапане (ТАК) имеет совершенно разную природу происхождения. Существует большое количество исследований о негативном влиянии ДАК на прогноз данного заболевания, однако разработки в отношении влияния ТАК на АВА встречаются крайне редко.Цель работы: провести сравнительный анализ ранних результатов лечения пациентов с ТАК и ДАК.Материал и методы. В ретроспективное исследование были включены 73 пациента со стенозом аортального клапана (АоК) в сочетании с АВА, которые были разделены на 2 группы: 1-я группа - пациенты с АВА и ДАК (АВА + ДАК, n = 54), 2-я группа - пациенты с АВА и ТАК (АВА + ТАК, n = 19). Всем исследуемым больным в плановом порядке было выполнено протезирование АоК с одномоментным протезированием восходящей аорты. Оценка эхокардиографических (ЭхоКГ) показателей и мультиспиральная компьютерная аортография проводились до и после операции.Результаты. Обсуждаемые пациенты были сопоставимы по исходным характеристикам. В 1-й и 2-й группах частота острого нарушения мозгового кровообращения, дыхательной недостаточности, требующей продленной респираторной поддержки, острого повреждения почек и кровотечений, потребовавших реоперации, составила 3,7 и 0% (p = 0,918); 1,9 и 0% (p = 0,492); 1,9 и 0% (p = 0,492); 0 и 5,3% (p = 0,128) соответственно. В обеих исследуемых группах госпитальная летальность отсутствовала. В раннем послеоперационном периоде дисфункции протезов АоК не было.Заключение. Реконструктивные операции при аневризме восходящего отдела аорты с одномоментным протезированием ТАК характеризуются удовлетворительными непосредственными клиническими результатами, сопоставимыми с пациентами при ДАК.
Аортальный клапан, восходящая аорта, аневризма, протезирование аорты, двустворчатый аортальный клапан, трехстворчатый аортальный клапан
Короткий адрес: https://sciup.org/149143634
IDR: 149143634 | УДК: 616.135-007.64:616.126.52.421]-089.168 | DOI: 10.29001/2073-8552-2022-424
The immediate results of surgical treatment of an ascending aortic aneurysm in conjunction with a stenotic lesion of the aortic valve
Introduction. Ascending aortic aneurysms with bicuspid and tricuspid aortic valves have completely diff erent nature of origin. There is a large number of studies focusing on the negative effect of bicuspid aortic valve on the prognosis of this disease. However, studies regarding the impact of tricuspid aortic valve on ascending aortic aneurysms are extremely rare. In this regard, the purpose of our work was.Aim: To analyze the early results of simultaneous surgical treatment.Material and Methods. The retrospective study included 73 patients with aortic valve stenosis in combination with ascending aortic aneurysm. Patients were divided into two groups: group 1 comprised patients with bicuspid aortic valve and aortic aneurysm; group 2 comprised patients with tricuspid aortic valve and aortic aneurysm. All the examined patients underwent prosthetics of the aortic valve with simultaneous prosthetics of the ascending aorta as planned. Echocardiographic parameters and multispiral computed aortography were evaluated before and after surgery.Results. The patients were comparable in baseline characteristics. The incidence rates of acute cerebrovascular accident, respiratory failure requiring prolonged respiratory support, acute kidney injury, and bleeding requiring re-operation were 3.7 vs. 0% (p = 0.918), 1.9 vs. 0% (p = 0.492), 1.9% vs. 0% (p = 0.492), and 0% vs. 5.3% (p = 0.128) in groups 1 and 2, respectively. There was no hospital mortality in any of study groups. There was no aortic valve prosthesis dysfunction in the early postoperative period.Conclusion. Reconstructive surgeries for ascending aortic aneurysm with simultaneous prosthetics of the tricuspid aortic valve were characterized by satisfactory immediate clinical results comparable to patients with a bicuspid aortic valve.
Текст научной статьи Непосредственные результаты хирургического лечения аневризмы восходящей аорты в сочетании со стенотическим поражением аортального клапана
Стенотические пороки аортального клапана (АоК) являются одной из самых частых причин инвалидизации и преждевременной смерти пациентов во всем мире. Стоит отметить, что в последние десятилетия наблюдается тенденция к увеличению продолжительности жизни населения в целом, в связи с чем количество пациентов с патологией АоК возрастает [1].
Для патологии АоК характерно сочетание с аневризмой аорты, особенно у пациентов с двустворчатым аортальным клапаном (ДАК), что, в свою очередь, усугубляет тяжесть основного заболевания и, как следствие, увеличивает риск развития осложнений [2].
Известно, что аневризма восходящей аорты (АВА) при ДАК и трехстворчатом аортальном клапане (ТАК) имеет совершенно разную природу. Одной из причин формирования аневризмы при ДАК считается изменение направления потока струи крови из-за неправильной конфигурации клапана, вследствие чего возникает аномальная гемодинамическая нагрузка на стенку восходящей аорты, провоцирующая ее дилатацию [3]. Наряду с гемодинамической теорией рассматривается и генетическая, согласно которой предрасположенность аортальной стенки к растяжению является дефектом развития, ассоциированным с наличием ДАК [4]. В этиологии АВА при стенозе ТАК ведущую роль играет комбинация таких факторов, как артериальная гипертензия и дегенерация медии, обусловленная возрастными изменениями организма [5].
В настоящее время проблема хирургического лечения сочетанного стенотического поражения ТАК и АВА мало изучена и требует дополнительного исследования.
Цель настоящего исследования: анализ ранних результатов одномоментного хирургического лечения по поводу стеноза ТАК и АВА.
Материал и методы
Исследование проведено при одобрении локального этического комитета, выполнено в соответствии со стандартами надлежащей клинической практики (Good Clinical Practice) и принципами Хельсинкской декларации. У всех пациентов было получено письменное информированное согласие.
В период с 2014 по 2021 гг. были прооперированы 73 пациента по поводу стеноза АоК в сочетании с АВА. В соответствии с морфологией АоК все пациенты были разделены на 2 группы: 1-я группа – пациенты с АВА и ДАК (АВА + ДАК, n = 54), 2-я группа – пациенты с АВА и ТАК (АВА + ТАК, n = 19). Дооперационные демографические и клинические характеристики пациентов представлены в таблице 1.
Таблица 1. Дооперационная характеристика пациентов
Table 1. Baseline patient characteristics
|
Параметры Parameter |
АВА + ДАК ( n = 54) AsAA + BAV ( n = 54) |
АВА + ТАК ( n = 19) AsAA + TAV ( n = 19) |
Уровень p p -value |
|
|
Возраст, лет Age, y |
57,5 [46; 63] |
57 [54; 64] |
0,39 |
|
|
Мужской пол, n (%) Men, n (%) |
38 (70,4) |
10 (52,6) |
0,73 |
|
|
ИБС, n (%) CHD, n (%) |
15 (27,7) |
3 (15,8) |
0,14 |
|
|
АГ, n (%) AH, n (%) |
32 (59,3) |
13 (68,4) |
0,68 |
|
|
ФП, n (%) AF, n (%) |
3 (5,5) |
5 (26,3) |
0,08 |
|
|
ХОБЛ, n (%) COPD, n (%) |
7 (12,9) |
2 (10,5) |
0,56 |
|
|
СКФ, мл/мин/1,73 м2 GFR, mL/min/1.73 m2 |
80,5 [67; 99] |
89,5 [74; 106] |
0,26 |
|
|
ФК СН (NYHA), n (%) HF FC (NYHA), n (%) |
I |
21 (38,9) |
3 (15,8) |
0,07 |
|
II |
22 (40,7) |
9 (47,4) |
0,34 |
|
|
III |
11 (20,4) |
7 (36,8) |
0,18 |
|
|
IV |
– |
– |
– |
|
Данные эхокардиографии Echocardiography
|
ФВ ЛЖ, % LVEF, % |
64 [57; 66] |
64 [62; 66] |
0,70 |
|
КДО, мл EDV, mL |
122 [98; 156] |
114 [98; 139] |
0,58 |
|
КСО, мл ESV, mL |
46 [33; 73] |
40 [34; 55] |
0,54 |
|
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
61,5 [48; 71] |
57,0 [43; 88] |
0,72 |
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
34 [26; 41] |
34 [23; 50] |
0,59 |
Примечание. ИБС – ишемическая болезнь сердца, АГ – артериальная гипертензия, ФП – фибрилляция предсердий, ХОБЛ – хроническая обструктивная болезнь легких, СКФ – скорость клубочковой фильтрации, ФК СН (NYHA) – функциональный класс сердечной недостаточности (New York Heart Association), ФВ ЛЖ – фракция выброса левого желудочка, КДО – конечный диастолический объем, КСО – конечный систолический объем.
Note: CHD – coronary heart disease, AH – arterial hypertension, AF – atrial fibrillation, COPD – chronic obstructive pulmonary disease, GFR – glomerular filtration rate, HF FC (NYHA) – heart failure functional class (New York Heart Association), LVEF – left ventricular ejection fraction, EDV – end-diastolic volume, ESV – end-systolic volume.
Группы пациентов до операции не различались по основным параметрам. Возраст в группах АВА + ДАК и АВА + ТАК составил 57,5 [46; 63] и 57 [54; 64] лет соответственно. В обеих исследуемых группах преобладали пациенты мужского пола – 38 (70,4%) и 10 (52,6%) соответственно ( p = 0,73). Наиболее часто встречающейся сопутствующей патологией в анализируемых группах была артериальная гипертензия, которая была выявлена у 59,3% пациентов с ДАК и у 68,4% пациентов с ТАК ( p = 0,68).
Критериями исключения из исследования были недостаточность АоК, АВА, в том числе в сочетании с поражением АоК, а также предшествующие операции на АоК.
Всем пациентам в плановом порядке было выполнено одномоментное протезирование АоК и восходящей аорты. Во всех случаях при реконструкции восходящей аорты осуществляли ее расширенную резекцию (процедура «hemi-arch») [6]. Протезирование АоК выполняли с использованием механических и биологических протезов по показаниям и выбору пациента.
До операции всем пациентам проводили эхокардиографическое исследование (ЭхоКГ) с оценкой размеров и морфологии АоК, значений трансклапанного градиента, а также объемных и линейных показателей левого желудочка (КДО, КСО, ФВ). Контрольная ЭхоКГ проводилась всем пациентам после операции (перед выпиской) с целью оценки функции ЛЖ и гемодинамических характеристик имплантированных протезов.
Основным методом инструментальной диагностики патологии аорты являлась мультиспиральная компьютерная томография (МСКТ) аорты с ЭКГ-синхронизацией в бесконтрастном и контрастном режиме от уровня угла нижней челюсти до тазобедренного сустава на 64-срезовом сканере GE Discovery NM/CT 570С (General Electrics Healthcare, Milwaukee, WI, USA). Изображения были реконструированы с толщиной среза 1,25 мм.
Пациентам старше 40 лет и с указанием в анамнезе на стенокардию выполняли коронарографию.
Статистическая обработка данных проводилась в программе STATISTICA 10.0. Нормальность распределения количественных показателей проверяли с помощью критерия Шапиро – Уилка. Количественные показатели представлены медианой ( Me ) и интерквартильным промежутком [ Q 25; Q 75]. Качественные данные описаны абсолютной и относительной (в %) частотой встречаемости. Для проверки статистической значимости различий количественных показателей в группах использовался критерий Манна – Уитни. При сравнении категориальных показателей применялся χ2 – критерий Пирсона. Критический уровень статистической значимости результатов p = 0,05.
Результаты
С учетом результатов дооперационной ЭхоКГ пациенты не имели различий по исходному градиенту на АоК. В группе АВА + ДАК пиковый и средний градиенты составили 61,5 [48; 71] и 34 [26; 41] мм рт. ст., а в группе АВА + ТАК – 57 [43; 88] и 34 [23; 50] мм рт. ст. соответственно.
Анализ дооперационных размеров аорты не выявил значимых различий между пациентами исследуемых групп на всех уровнях измерения аорты (табл. 2).
Продолжительность искусственного кровообращения, а также периоды сердечного и циркуляторного ареста были сопоставимы у пациентов обеих групп (табл. 3).
Таблица 2. Дооперационные размеры аорты
Table 2. Preoperative aortic size
|
Уровень измерения Measurement level |
АВА + ДАК ( n = 54) AsAA + BAV ( n = 54) |
АВА + ТАК ( n = 19) AsAA + TAV ( n = 19) |
Уровень p p -value |
|
Фиброзное кольцо аортального клапана Aortic valve annulus size |
25 [23; 27] |
24 [23; 27] |
1,0 |
|
Синусы Вальсальвы Sinus of Valsalva |
42,5 [38; 46] |
41,5 [39; 46] |
0,77 |
|
Сино-тубулярное соединение Sinotubular junction |
40,5 [36; 45] |
38,5 [36; 45] |
0,68 |
|
Восходящая аорта Ascending aorta |
52,0 [49; 55] |
52,0 [50; 55] |
0,72 |
|
Дуга аорты Aortic arch |
40 [36; 44] |
43,5 [39; 46] |
0,08 |
Таблица 3. Интраоперационный период
Table 3. Intraoperative period
|
Параметры Parameter |
АВА + ДАК ( n = 54) AsAA + BAV ( n = 54) |
АВА + ТАК ( n = 19) AsAA + TAV ( n = 19) |
Уровень p p -value |
|
Время искусственного кровообращения Cardiopulmonary bypass time |
110 [99; 130] |
120 [82; 220] |
0,72 |
|
Время сердечного ареста Cardiac arrest time |
85 [75; 100] |
80 [72; 90] |
0,24 |
Время циркуляторного ареста 15 [14; 19] 15 [14; 19] 0,71
Circulatory arrest time
По результатам ЭхоКГ, выполненной до и после операции, не было выявлено статистически значимых различий по показателю ФВ ЛЖ между пациентами с ДАК и ТАК (табл. 4). При этом следует отметить, что после операции объемные показатели ЛЖ (КДО и КСО) в исследуемых группах статистически значимо уменьшились в сравнении с дооперационными показателями (см. табл. 4).
Таблица 4. Динамика изменения анализируемых параметров левого желудочка у пациентов с ДАК и ТАК
Table 4. Dynamics of changes in the left ventricle in patients with BAV and TAV
|
Параметры Parameter |
До операции Before surgery |
После операции After surgery |
||||
|
АВА + ДАК AsAA + BAV |
АВА + ТАК AsAA + TAV |
Уровень p p -value |
АВА + ДАК AsAA + BAV |
АВА + ТАК AsAA + TAV |
Уровень p p -value |
|
|
ФВ ЛЖ, % LVEF, % |
64 [57; 66] |
64 [62; 66] |
0,70 |
63 [57; 65] |
63 [57; 66] |
0,43 |
|
КДО, мл EDV, mL |
122 [98; 156] |
114 [98; 139] |
0,58 |
114,5 [91,5; 138] |
108 [88; 140] |
0,88 |
|
КСО, мл ESV, mL |
46 [33; 73] |
45 [27; 51] |
0,54 |
45 [32; 58] |
40 [34; 55] |
0,94 |
|
Параметры Parameter |
АВА + ДАК AsAA + BAV |
АВА + ТАК AsAA + TAV |
||||
|
До операции Before surgery |
После операции After surgery |
Уровень p p -value |
До операции Before surgery |
После операции After surgery |
Уровень p p -value |
|
|
ФВ ЛЖ, % LVEF, % |
64 [57; 66] |
63 [57; 65] |
0,42 |
64 [62; 66] |
63 [57; 66] |
0,28 |
|
КДО, мл EDV, mL |
122 [98; 156] |
114,5 [91,5; 138] |
< 0,001 |
114 [98; 139] |
108 [88; 140] |
0,01 |
|
КСО, мл ESV, mL |
46 [33; 73] |
45 [32; 58] |
0,01 |
45 [27; 51] |
40 [34; 55] |
0,02 |
Примечание: ФВ ЛЖ – фракция выброса левого желудочка, КДО – конечный диастолический объем, КСО – конечный систолический объем.
Note: LVEF – left ventricular ejection fraction, EDV – end-diastolic volume, ESV – end-systolic volume.
В ходе операции 55 (75,03%) пациентам были имплантированы механические протезы АоК, в том числе 41 (75,9%) пациенту с ДАК и 14 (73,7%) пациентам с ТАК.
Биологические протезы были установлены 18 (24,7%) пациентам, из которых у 13 (24,1%) пациентов был диагностирован ДАК, у 5 (26,3%) пациентов – ТАК. Структура имплантированных протезов по размерам представлена в рисунках 1, 2.
В сравниваемых группах после операции наблюдалось уменьшение пикового и среднего градиентов как механических, так и биологических протезов АоК пропорционально увеличению размеров клапанных протезов (табл. 5).
На рисунке 3 приведены результаты раннего послеоперационного периода. В группе АВА + ДАК острое на- рушение мозгового кровообращения (инсульт), продленная респираторная поддержка вследствие дыхательной недостаточности и острое почечное повреждение, требующее проведения заместительной почечной терапии, были отмечены в 2 (3,7%), 1 (1,9%) и 1 (1,9%) случае соответственно. В группе АВА + ТАК подобных осложнений не было. У пациентов группы АВА + ДАК не было случаев кровотечения, потребовавших реоперации, а в группе АВА + ТАК проведение данного вмешательства потребовалось в 1 (5,3%) случае. Стоит отметить, что статистически значимых межгрупповых различий по анализируемым параметрам не было. Не было случаев инфекционно-раневых и кардиальных осложнений среди всех пациентов. Госпитальной летальности не было.
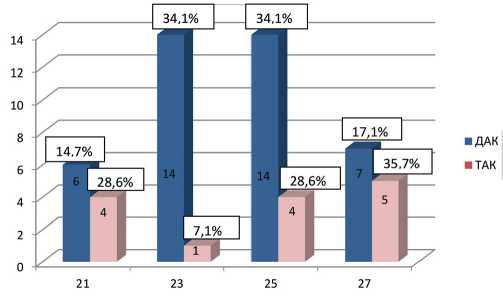
Рис. 1. Структура имплантированных механических протезов Fig. 1. Implanted mechanical prostheses
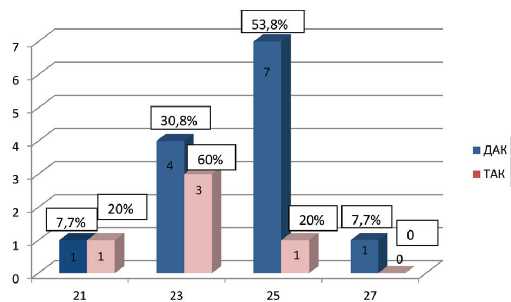
Рис. 2. Структура имплантированных биологических протезов Fig. 2. Implanted biological prostheses
Таблица 5. Сравнение гемодинамических показателей механических и биологических протезов у пациентов с ДАК и ТАК
Table 5. Comparison of hemodynamic parameters of mechanical and biological prostheses in patients with BAV and TAV
|
Группы Groups |
Размер протеза АоК Aortic valve prosthesis size |
Градиент Gradient |
Механический протез Mechanical prosthesis ( n = 55) |
Биологический протез Biological prostheses ( n = 18) |
|
АВА + ДАК AsAA + BAV ( n = 54) |
21 |
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
28 [20; 29] |
50 [50; 50] |
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
14 [10; 14] |
24 [24; 24] |
||
|
23 |
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
25 [21; 29] |
35 [30; 40] |
|
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
11,5 [11; 14] |
17 [14; 20,5] |
||
|
25 |
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
23,5 [21; 32] |
29 [25; 31] |
|
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
12 [11; 15] |
15 [11; 17] |
||
|
27 |
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
17 [17; 20] |
27 [27; 27] |
|
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
9 [8; 10] |
13 [13; 13] |
||
|
АВА + ТАК AsAA + TAV ( n = 19) |
21 |
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
31,5 [19,5; 44] |
48 [48; 48] |
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
15,0 [9,5; 22] |
24 [24; 24] |
||
|
23 |
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
57 [57; 57] |
32 [26; 35] |
|
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
32 [32; 32] |
18 [12; 20] |
||
|
25 |
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
22 [20,5; 25,5] |
38 [38; 38] |
|
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
11 [10; 13] |
19 [19; 19] |
||
|
27 |
Пиковый градиент, мм рт. ст. Peak gradient, mmHg |
16 [16; 21] |
– |
|
|
Средний градиент, мм рт. ст. Mean gradient, mmHg |
7 [7; 11] |
– |
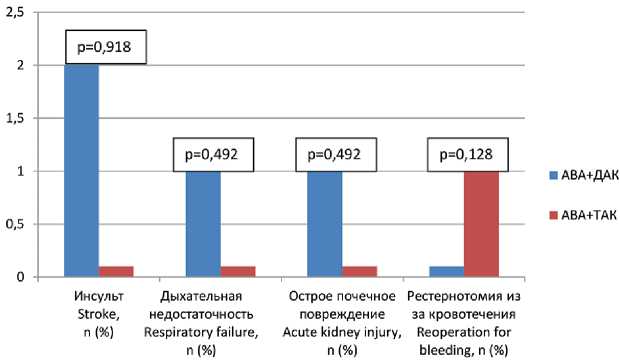
Рис. 3. Характеристика осложнений раннего послеоперационного периода
Fig. 3. Early postoperative period
Обсуждение
Стеноз АоК считается наиболее распространенным заболеванием среди приобретенных пороков сердца и представляет собой патологию с прогрессирующим течением, существенно ухудшающим качество жизни и прогноз пациентов. Частота и степень поражения АоК возрастает пропорционально возрасту пациентов, а единственным эффективным вариантом лечения по данным современных рекомендаций по лечению клапанной болезни сердца является протезирование АоК [7].
Прогноз пациентов при аортальном стенозе без оперативного вмешательства крайне неблагоприятный. По некоторым данным, пятилетняя выживаемость у больных с аортальным стенозом без операции снижается до 15% [8].
У ряда пациентов порок АоК сочетается с АВА, которая негативно влияет на прогноз заболевания и, в свою очередь, еще больше увеличивает риск возникновения фатальных осложнений при отсутствии оперативного вмешательства [2]. Однако одновременное оперативное вмешательство на АоК и расширенной восходящей аорте может сопровождаться увеличением риска как периоперационных осложнений, так и летальности [9]. В то же время отказ от хирургической коррекции одной из патологий может привести к тяжелым последствиям в отдаленном послеоперационном периоде.
На сегодняшний день многие авторы сходятся во мнении о необходимости протезирования аорты при ДАК вследствие того, что для данной категории пациентов характерна более высокая скорость роста восходящей аорты за счет извращенного потока крови (0,4 мм/год) по сравнению с пациентами с ТАК (0,2 мм/год) [10, 11]. Кроме того, следует учитывать и тот факт, что пациенты с ДАК имеют исходно увеличенные размеры аорты относительно пациентов с трикуспидальной морфологией даже в младенческом и детском возрасте [10].
В отношении ДАК опубликованы данные C.F. Russo и соавт. [12], которые указывают на то, что после изолированного протезирования АоК у пациентов при ДАК в сроки до 19,5 ± 3,9 лет у 30% из них требуется проведение аортального вмешательства по поводу аневризмы аорты (6%), острого расслоения аорты (10%) и ее разрыва (14%).
Учитывая генетическую общность аортопатии при ДАК, выдвигается предположение о том, что одномоментное протезирование аорты и ДАК является обоснованным хирургическим подходом [13].
Однако в отношении ТАК на сегодняшний день обоснованность сочетанного протезирования АВА и стенозированного трикуспидального клапана не определена. Возможными негативными факторами комплексного подхода у этой категории пациентов являются возраст, коморбид-ный статус пациентов, высокие градации артериальной гипертензии, потенциально снижающие общую эффективность сочетанной хирургической стратегии [14, 15].
В то же время имеются данные о том, что сочетанное вмешательство на трикуспидальном АоК и восходящей аорте не усугубляет результаты операции. Так, Ю.В. Белов и соавт., проанализировав результаты изолированного протезирования трикуспидального АоК и сочетанного вмешательства с протезированием восходящей аорты, пришли к выводу, что увеличение продолжительности операции, объема кровопотери и длительности искусственного кровообращения не влияет на частоту осложнений в раннем послеоперационном периоде [16]. Отсутствие увеличения рисков ранней и среднесрочной летальности после протезирования АоК даже в сочетании с расширенной резекцией восходящей аорты также было продемонстрировано другой группой отечественных ученых [13].
Проведенный в настоящей работе сравнительный анализ пациентов в анализируемых группах не выявил статистически значимых различий по частоте неврологических, дыхательных, почечных, геморрагических осложнений и госпитальной летальности. В то же время R.K. Milewski и соавт. [17] опубликовали результаты сочетанной операции на восходящей аорте и АоК, отличные от полученных в данной работе. Так, по данным авторов, в послеоперационном периоде инсульт и потребность в продленной дыхательной поддержке (> 24 ч) чаще были диагностированы у пациентов с ТАК (3,4 против 0,8%, p = 0,046) и (28,7 против 10,6%, p < 0,001) соответственно. Стоит отметить, что госпитальная летальность у пациентов с ТАК также была выше, чем у пациентов с ДАК (5,2 против 1,6%, p = 0,033). Напротив, в исследовании E. Girdauskas и соавт. [18] было продемонстрировано, что течение послеоперационного периода у пациентов с ТАК было неосложненным по сравнению с пациентами с ДАК. Так, после сочетанного протезирования аорты и ДАК авторы диагностировали в 2,1% случаев инсульт, а уровень госпитальной летальности составил 0,5%. При этом у больных после одномоментного вмешательства на восходящей аорте и трикуспидальном АоК подобных исходов не было.
Заключение
Реконструктивные операции при АВА с одномоментным протезированием трикуспидального АоК характеризуются удовлетворительными непосредственными клиническими результатами, сопоставимыми с послеоперационными исходами у пациентов с сочетанным поражением бикуспидального АоК и АВА. Необходимо получение отдаленных результатов для оценки долгосрочной эффективности сочетанной операции.
Список литературы Непосредственные результаты хирургического лечения аневризмы восходящей аорты в сочетании со стенотическим поражением аортального клапана
- Yadgir S., Johnson C.O., Aboyans V., Adebayo O.M., Adedoyin R.A., Afarideh M. et al. Global, regional, and national burden of calcifi c aortic valve and degenerative mitral valve diseases, 1990–2017. Circulation. 2020;141(21):1670–1680. DOI: 10.1161/CIRCULATIONAHA.119.043391.
- Keane M.G., Wiegers S.E., Plappert T., Pochettino A., Bavaria J.E., Sutton M.G. Bicuspid aortic valves are associated with aortic dilatation out of proportion to coexistent valvular lesions. Circulation. 2000;102(19–3):III35– III39. DOI: 10.1161/01.cir.102.suppl_3.iii-35.
- Girdauskas E., Rouman M., Disha K., Fey B., Dubslaff G., von Kodolitsch Y. et al. Morphologic and functional markers of aortopathy in patients with bicuspid aortic valve insuffi ciency versus stenosis. Ann. Thorac. Surg. 2017;103(1):49–57. DOI: 10.1016/j.athoracsur. 2016.05.085.
- Pees C., Michel-Behnke I. Morphology of the bicuspid aortic valve and elasticity of the adjacent aorta in children. Am. J. Cardiol. 2012;110(9):1354–1360. DOI: 10.1016/j.amjcard.2012.06.043.
- Balistreri C.R., Pisano C., Candore G., Maresi E., Codispoti M., Ruvolo G. Focus on the unique mechanisms involved in thoracic aortic aneurysm formation in bicuspid aortic valve versus tricuspid aortic valve patients: clinical implications of a pilot study. Eur. J. Cardiothorac. Surg. 2013;43(6):e180–e186. DOI: 10.1093/ejcts/ezs630.
- Козлов Б.Н., Панфилов Д.С., Горохов А.С., Кузнецов М.С., Насрашвили Г.Г., Шипулин В.М. и др. Результаты радикальной реконструкции аневризм грудной аорты по методике hemi-arch. Кардиология и сердечно-сосудистая хирургия. 2016;9(1):42–46. [Kozlov B.N., Panfilov D.S., Gorokhov A.S., Kuznetsov M.S., Nasrashvili G.G., Shipulin V.M. Results of radical reconstruction of thoracic aortic aneurysms using hemi-arch technique. Kardiologiya i Serdechno-Sosudistaya Khirurgiya. 2016;9(1):42–46. (In Russ.)]. DOI: 10.17116/kardio20169142-46.
- Otto C.M., Nishimura R.A., Bonow R.O., Carabello B.A., Erwin J.P., Gentile F. et al. 2020 ACC/AHA guideline for the management of patients with valvular heart disease: Executive summary: A report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2021;143(5):35–71. DOI: 10.1161/CIR.0000000000000932.
- Rosenhek R., Zilberszac R., Schemper M., Czerny M., Mundigler G., Graf S. et al. Natural history of very severe aortic stenosis. Circulation. 2010;121(1):151–156. DOI: 10.1161/CIRCULA-TI0NAHA.109.894170.
- Zajc P., Plewka M., Rogowski W., Kasprzak J.D. Ascending aortic dilatation as a late complication after implantation of a mechanical aortic valve performed 37 years earlier. Kardiochir. Torakochirurgia Pol. 2014;11(4):437–440. DOI: 10.5114/kitp.2014.47348.
- Beroukhim R.S., Kruzick T.L., Taylor A.L., Gao D., Yetman A.T. Progression of aortic dilation in children with a functionally normal bicuspid aortic valve. Am. J. Cardiol. 2006;98(6):828–830. DOI: 10.1016/j.amjcard.2006.04.022.
- Oladokun D., Patterson B.O., Sobocinski J., Karthikesalingam A., Loftus I., Thompson M.M. et al. Systematic review of the growth rates and influencing factors in thoracic aortic aneurysms. Eur. J. Vasc. Endovasc. Surg. 2016;51(5):674–681. DOI: 10.1016/j.ejvs.2016.01.017.
- Russo C.F., Mazzetti S., Garatti A., Ribera E., Milazzo A., Bruschi G. et al. Aortic complications after bicuspid aortic valve replacement: longterm results. Ann. Thorac. Surg. 2002;74(5):1773–1776. DOI: 10.1016/s0003-4975(02)04261-3.
- Козлов Б.Н., Панфилов Д.С., Сондуев Э.Л., Лукинов В.Л. Сравнение радикального и ограниченного протезирования аорты при аневризме восходящего отдела: propensity score matching анализ. Российский кардиологический журнал. 2020;25(10):179–187. [Kozlov B.N., Panfilov D.S., Sonduev E.L., Lukinov V.L. Ascending aortic aneurysm: Propensity score matching analysis of hemiarch and non-hemiarch replacement. Russian Journal of Cardiology. 2020;25(10):179–187. (In Russ.)]. DOI: 10.15829/1560-4071-2020-3887.
- Mateos-Cáceres P.J., Zamorano-León J.J., Rodríguez-Sierra P., Macaya C., López-Farré A.J. New and old mechanisms associated with hypertension in the elderly. Int. J. Hypertens. 2012;2012:150107. DOI: 10.1155/2012/150107.
- Balistreri C.R., Pisano C., Merlo D., Fattouch K., Caruso M., Incalcaterra E. et al. Is the mean blood leukocyte telomere length a predictor for sporadic thoracic aortic aneurysm? Data from a preliminary study. Rejuvenation Res. 2012;15(2):170–173. DOI: 10.1089/rej.2011.1273.
- Белов Ю.В., Рыбаков К.Н., Губарев И.А., Салех А.З., Винокуров И.А. Ближайшие результаты лечения пациентов с пороком аортального клапана в сочетании с постстенотическим расширением восходящей аорты менее 5 см. Новости хирургии. 2020;28(4):370–376. [Belov Yu.V., Rybakov K.N., Gubarev I.A., Salekh A.Z., Vinokurov I.A. Immediate treatment results of patients with aortic valve disease in combination with poststenotic dilation of the ascending aorta less than 5 cm. Novosti Khirurgii. 2020;28(4):370–376. (In Russ.)]. DOI: 10.18484/2305-0047.2020.4.370.
- Milewski R.K., Habertheuer A., Bavaria J.E., Siki M., Szeto W.Y., Krause E. et al. Fate of remnant sinuses of Valsalva in patients with bicuspid and trileaflet valves undergoing aortic valve, ascending aorta, and aortic arch replacement. J. Thorac. Cardiovasc. Surg. 2017;154(2):421–432. DOI: 10.1016/j.jtcvs.2017.03.150.
- Girdauskas E., Rouman M., Disha K., Key B., Dubslaff G., Theis B. et al. Functional aortic root parameters and expression of aortopathy in bicuspid versus tricuspid aortic valve stenosis. J. Am. Coll. Cardiol. 2016;67(15):1786–1796. DOI: 10.1016/j.jacc.2016.02.015.


