Непосредственные результаты хирургического лечения пациентов старшей возрастной группы (старше 65 лет) с сочетанной патологией клапанов сердца и ИБС. Предикторы летальных исходов
Автор: Зыбин Д.И.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 2 (30), 2013 года.
Бесплатный доступ
Представлены результаты исследования 73 пациентов старшей возрастной группы (старше 65 лет) с сочетанной патологией клапанов сердца и ИБС. По результатам исследования выявлены независимые предикторы летальных исходов: хроническая сердечная недостаточность IV функциональный класс по NYHA, недостаточность кровообращения 2Б стадии, поражение ствола левой коронарной артерии и IV функциональный класс стенокардии напряжения, а также необходимость вмешательства на 2-х клапанах и более и одномоментном шунтировании более 2 артерий. Полученные данные позволяют заранее определять оптимальную тактику оперативного лечения больных старшей возрастной группы с сочетанной патологией с целью улучшения результатов хирургического вмешательства.
Сочетанная патология, клапаны сердца, шунтирование коронарных артерий
Короткий адрес: https://sciup.org/142211075
IDR: 142211075 | УДК: 616.126:616.13-089
Текст научной статьи Непосредственные результаты хирургического лечения пациентов старшей возрастной группы (старше 65 лет) с сочетанной патологией клапанов сердца и ИБС. Предикторы летальных исходов
По данным литературы у возрастных пациентов с сочетанной патологией госпитальная летальность продолжает оставаться довольно высокой и составляет от 13% до 25%. При сочетании пороков аортального клапана с ИБС она варьирует от 6 до 11% и от 10 до 25% при сочетании пороков митрального клапана с ИБС [6,9]. В исследовании, проведенном Американским обществом торакальных хирургов, отношение шансов (OR) летального исхода у больных старшей возрастной группы по сравнению с более молодыми пациентами составляет в среднем 1,9 при поражении аортального клапана и ИБС и 2,7 при заболевании митрального клапана и ИБС [9].
Как показывает практика, одномоментные операции на клапанах сердца и коронарных артериях технически не различаются в разных возрастных категориях. В то же время выявляемые причины летальных исходов также не различаются в данных группах. Выбор тактики оперативного вмешательства, мы считаем, должен строиться на анализе предоперационных факторов риска. В настоящее время нет единого мнения о значимости тех или иных факторов риска и их влиянии на ближайшие и отдаленные результаты операций.
Целью нашего исследования являлась оценка результатов хирургического лечения больных старшей возрастной группы с сочетанной патологией и выявление предикторов летального исхода.
Материалы и методы
В основу работы лег материал 73 пациентов, прооперированных в отделении сердечной хирургии и вспомогательного кровообращения ФГУ «ФНЦ Трансплантологии и искусственных органов им. академика В.И. Шумакова» за период 2000–2011 гг. Среди обследованных пациентов 30% (n=22) принадлежало к женскому полу и 70% (n=51) к мужскому. Средний возраст составил 69 лет: у женщин – 68,9 лет, у мужчин – 69,2 лет. Постинфарктный кардиосклероз имели 30% (n=22) пациентов. Средний функциональный класс хронической сердечной недостаточности (ХСН) по NYHA составил 2,93±0,71, стенокардии напряжения – 2,87±0,59. 16 (21,9%) пациентов находились в IV ФК сердечной недостаточности по NYHA и 9 (12,3%) больных имели IV ФК стенокардии напряжения. Недостаточность кровообращения 1 стадии по классификации Стражеско–Василенко была у 13 (17,8%) больных, 2А стадии – у 47 (64,3%) и 2Б стадии – у 13 (17,8%) пациентов. Средняя фракция выброса по данным Эхо-КГ составила 58,4±10,9%.
По этиологии заболевания клапанов сердца больные были распределены в следующие группы: у пациентов старшей возрастной группы чаще всего преобладает атероскле- ротическое поражение клапанов сердца – 37 наблюдений (50,6%), далее следует ревматизм – 20 (27,3%), дегенерация створок – 13,7%, ишемическое повреждение – 5 (10,1%) и инфекционный эндокардит – 1 (1,36%).
У больных старшей возрастной группы в основном преобладает многососудистое поражение коронарного русла (83,6%). Поражение одного клапана в сочетании с ИБС у пациентов старше 65 лет встретилось в 50 (69,8%) наблюдениях. При этом изолированное поражение аортального клапана имели 37 (50,6%) пациентов, митрального – 13 (17,1%). Многоклапанная дисфункция составила 22 (30,2%) наблюдения. У двух пациентов (2,7%) была аневризма ЛЖ.
Все пациенты прооперированы в условиях гипотермического искусственного кровообращения (ИК) и фармакохолодовой кардиоплегии. ИК проводили с перфузионным индексом 2,4–2,6 л/мин·м2 и гипотермией 30–34oС. Защита миокарда осуществлялась кардиоплегическими растворами Консол и Кустодиол. При многоклапанном и многососудистом поражении предпочтение отдавалось последнему. Кардиоплегический раствор в большинстве случаев вводился антеградно: либо в корень аорты, либо в устья коронарных артерий. Так же проводилось «наружное охлаждение сердца» льдом.
У всех пациентов доступом к сердцу являлась срединная стернотомия. Далее выделялась левая внутренняя грудная артерия (ЛВГА) и производился забор большой подкожной вены. Первым этапом накладывались дистальные анастомозы аутовенозных шунтов. После этого выполнялось вмешательство на клапанах сердца. Аортальный и митральный клапаны во всех случаях протезировали. На ТК во всех наблюдениях проводились пластические операции. Во всех случаях протезирования использовались механические протезы. После окончания операции на клапанах выполнялось наложение анастомоза ЛВГА с ПМЖВ. В нашем исследовании было несколько пациентов, у которых, помимо поражения коронарных артерий и клапанов сердца, была постинфарктная аневризма ЛЖ. Всем этим пациентам выполнялась резекция аневризмы с эндовентрикулопластикой по Дору.
Для выявления предикторов летальных исходов проводился многофакторный корреляционно-регрессионный анализ. Достоверность всех характеристик корреляционной связи и уравнения регрессии проверяли, используя критерий достоверности Фишера или Стьюдента (p<0,05).Для проверки некоторых данных мы также использовали критерий «хи-квадрат» (также «критерий согласия Пирсона»). Мы использовали его для проверки нулевой гипотезы о подчинении наблюдаемой случайной величины определенному теоретическому закону распределения. Критерий Хи-квадрат позволял сравнивать распределения частот вне зависимости от того, распределены они нормально или нет.
Результаты
Среднее время искусственного кровообращения и пережатия аорты составило 146,6±50,48 и 97,27±31,17 минут соответственно. Индекс реваскуляризации миокарда составил 3. Применение высоких доз кардиотонической поддержки (адреналин 0,05–0,1 мкг/кг/мин, допамин 8–10 мкг/ кг/мин) по поводу развившейся в интра- и раннем послеоперационном периоде миокардиальной недостаточности потребовалось у 20 (27,3%) пациентов. Пролонгированная кардиотоническая поддержка (более 3-х дней) наблюдалась в 33(45,2%) случаях. У 12 (16,5%) пациентов в связи с развившейся в раннем послеоперационном периоде пост-кардиотомной сердечной недостаточности использовали внутриаортальную баллонную контрпульсацию. Послеоперационная летальность составила 23,2%. Причинами летальных исходов явились: миокардиальная недостаточность в 11 случаях (64,7%) и синдром полиорганной недостаточности в 6 (35,3%) эпизодах.
Основным направлением нашего научного исследования являлся поиск предикторов летальных исходов. Нами было проанализировано 34 предполагаемых факторов риска, представленных в таблице №1.
Анализ факторов риска проводился с помощью корреляционно-регрессионного анализа. На первом этапе – однофакторный, на втором – многофакторный. В результате проведения однофакторного анализа нами было выявлено, что достоверно повышает летальность наличие у больных следующих факторов риска: IV функциональный класс сердечной недостаточности по NYHA, поражение ствола левой коронарной артерии, недостаточность кровообращения 2Б стадии по классификации Стражеско–Василенко, IV функциональный класс стенокардии напряжения. Все эти факторы риска значимо (p<0,05) увеличивают летальность у пациентов старшей возрастной группы. На рисунках 1-4 представлено графическое взаимодействие факторов риска с исходом операции, где 0 – отсутствие фактора риска и летальности и 1 – наличие летальности и фактора риска. Летальность у больных с IVФК ХСН по NYHA составила 68,75%; у пациентов со стенокардий напряжения IV ФК – 55,5%; при наличии НК 2Б – 69,2% и при поражении ствола ЛКА – 46,15%. Средняя летальность пациентов при наличии одного предиктора равнялась 60%. При проведении многофакторного анализа получены схожие данные (табл. №2). При комбинации двух предикторов летальность достигала 80%. При этом при сочетании трех и более предикторов летальность составила 100%.
Отдельно нами был рассмотрен такой интраоперационный фактор риска, как длительность ИК. Общеизвестно, что использование ИК сопряжено с развитием системной воспалительной реакции, которая представляет собой массивное поступление в кровяное русло различных медиато-
Таблица 1
Предполагаемые факторы риска хирургического лечения сочетанной патологии клапанов сердца и ИБС у пациентов старшей возрастной группы
|
Группа |
Фактор риска |
|
Пол |
|
|
Класс ХСН по NYHA |
|
|
ФК стенокардии напряжения |
|
|
Недостаточность кровообращения |
|
|
ПИКС |
9) Да |
|
Сахарный диабет 2 типа |
10) Да |
|
Кальциноз АК |
|
|
Легочная гипертензия |
13) 2–3 степени |
|
Постоянная форма ФП |
14) Да |
|
ФВ <50% |
15) Да |
|
КДО > 150 |
16) Да |
|
Многососудистое поражение КА |
17) Да |
|
Поражение ствола ЛКА |
18) Да |
|
Наличие умеренного порока клапана |
19) Да |
|
Этиология |
|
|
Вид порока |
|
|
Аневризма ЛЖ |
31) Да |
|
Нестабильная стенокардия |
32) Да |
|
Хроническая почечная недостаточность |
33) Да |
|
Предшествующие операции на сердце |
34) Да |
Таблица 2
Результаты многофакторного анализа
Дальнейшей целью стало выявление «критического» времени искусственного кровообращения, при котором риск неблагоприятного исхода значимо повышался. Проанализировав данные, мы пришли к выводу, что длительность ИК более 125 минут в 35,7% случаев приводит к неблагоприятному исходу. Проверив взаимосвязь по таблице распределения Пирсона (Хи-квадрат), можно утверждать, что увеличение времени искусственного кровообращения более 125 минут значимо приводит к увеличению летальности с достоверностью на уровне р<0,025.
Рассмотрим, какие из предоперационных факторов риска влияют на длительность ИК и, следовательно, на летальность. Безусловно, это поражение 2-х и более клапанов сердца, многососудистое поражение коронарных артерий, поражение ствола ЛКА, повторные операции на сердце и наличие аневризмы ЛЖ. Из-за частого сочетания этих факторов друг с другом не представляется возможным вычислить среднее время длительности ИК при наличии каждого из этих факторов по отдельности. Однако тщательный анализ показал, что при необходимости вмешательства на 2-х клапанах и более и одномоментном шунтировании более 2 артерий средняя длительность ИК составила 169±28,9 минут. В нашем исследовании было 6 таких пациентов, 3 (50%) из них имели летальный исход. Таким образом, больных с комбинацией таких факторов риска, как поражение двух и более клапанов с многососудистым поражением КА или поражением ствола ЛКА, следует также относить к группе высокого риска. В заключение важно отметить, что леталь- ность у пациентов без выявленных предикторов летального исхода составила всего 5,2% (2 пациента), что сравнимо с результатами оперативного вмешательства при изолированном АКШ или хирургическом вмешательстве на клапанах сердца.
Обсуждение
Хирургическое лечение пациентов с сочетанной патологией клапанов сердца и ишемической болезнью сердца является одной из основных проблем кардиохирургии. Пациенты старшей возрастной группы с каждым годом занимают все большую долю в данной когорте больных. Это связано, в первую очередь, с расширением показаний к операции у больных старшей возрастной категории. Если на заре кардиохирургии возраст пациентов являлся противопоказанием к оперативному вмешательству, то сейчас эти ограничения сняты. Полученные данные свидетельствуют о том, что доля пациентов старшей возрастной группы с сочетанной патологией в последнее время составляет не менее 35%. Данная группа пациентов должна относиться к группе высокого риска оперативного лечения, так как и в нашем исследовании, и в исследованиях других авторов она сопровождается значимо более высокой летальностью. В то же время причины госпитальной летальности у возрастных пациентов не отличаются от таковых у пациентов более молодого возраста. Мы считаем, что основные направления научных исследований должны быть нацелены на выявление основных предикторов летального исхода оперативного лечения. В своей работе мы выявили следующие предикторы летального исхода сочетанной операции у больных старшей возрастной группы: ХСН IV ФК по NYHA, НК 2Б, поражение ствола левой коронарной артерии и IV функциональный класс стенокардии напряжения. В многофакторном анализе также ведущую роль играют данные предоперационные факторы риска. Анализ литературы показал, что многие авторы сходятся с нами во
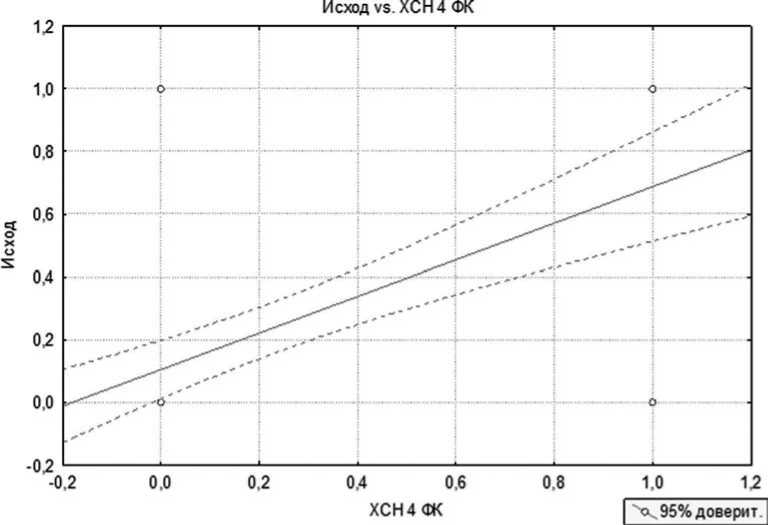
Рис. 1. Влияние ХСН IV ФК на исход оперативного лечения
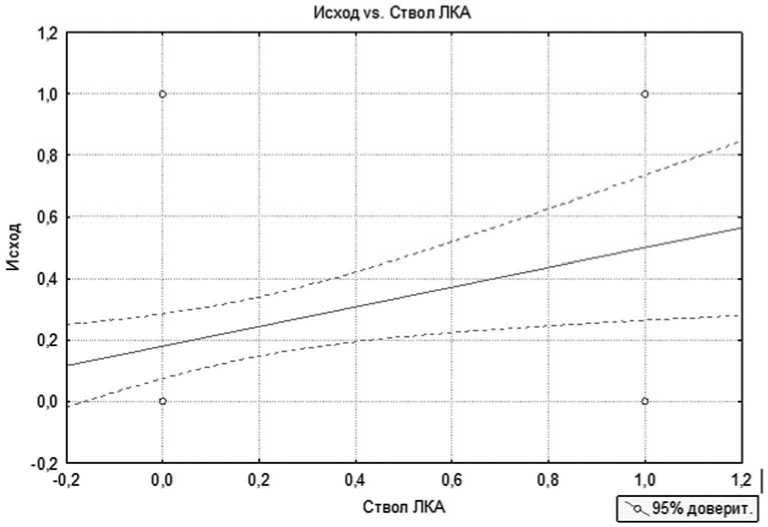
Рис. 2. Влияние поражения ствола ЛКА на исход оперативного лечения
мнении. Так, например, David Shavian et al. в своем исследовании на более чем 78000 пациентов показали, что 4 функциональный класс хронической сердечной недостаточности по NYHA в 1,5 раза увеличивает риск оперативного лечения [9]. С ними также согласны Birol Yamak et al., проопериро-
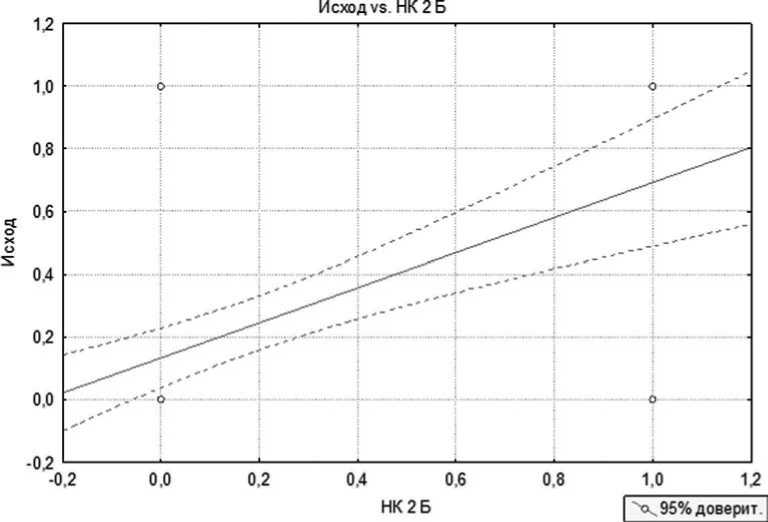
Рис. 3. Влияние НК 2Б стадии на исход оперативного лечения
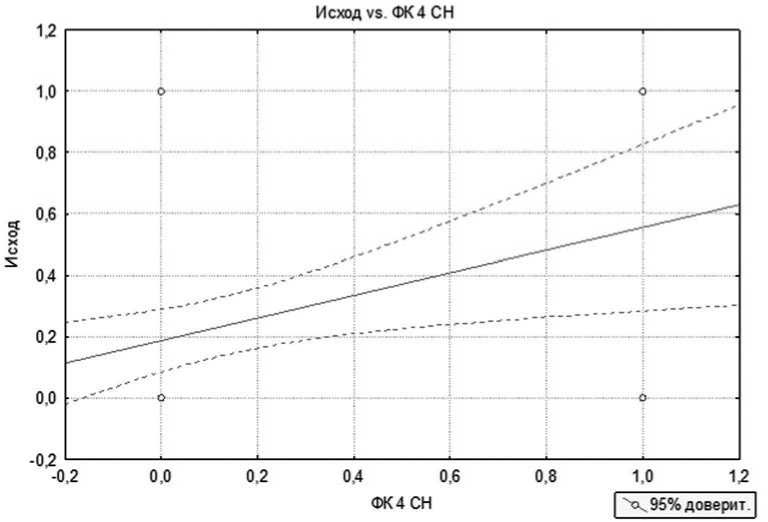
Рис. 4. Влияние ФК IV СН на исход оперативного лечения
вавшие 147 пациентов с сочетанной патологией и пришедшие к выводу, что ФК IV ХСН по NYHA, а также высокая легочная гипертензия значимо увеличивают летальность [2]. Jack Curtis et al. провели наблюдение 5665 пациентов. В старшей возрастной группе оказалось 668 человек. Из них 552 человек имели 4 функциональный класс стенокардии напряжения и 165 стеноз ствола левой коронарной артерии. Анализ показал достоверное увеличение летальности у пациентов с этими факторами риска на уровне р<0,008 [4]. В работе Kimiyoshi Kobayashi et al., проведенной на 387 пациентах с сочетанной патологией аортального клапана и ИБС, выявлена четкая связь летальности с высоким функциональным классом сердечной недостаточности. По OR (oddsratio) наличие ФК IV ХСН в 7 раз увеличивает риск операции [8]. В отечественной литературе в исследовании И.Е. Олофинской с соавт. также показана высокая связь (р<0,05) IV ФК ХСН с летальностью и влияние на нее таких факторов риска, как низкая фракция выброса левого желудочка и сахарный диабет [1]. У других авторов получены схожие результаты [5, 7]. Таким образом влияние данных факторов риска не вызывает сомнения, и их, безусловно, следует относить к предикторам летального исхода. В то же время нельзя не учитывать такой фактор, как длительность искусственного кровообращения на прогноз оперативного вмешательства. В своем исследовании мы показали, что «критическим» временем ИК является 125 минут, превышение этого лимита приводит к возрастанию летальности. Сочетание таких факторов риска, как многоклапанное протезирование и многососудистое поражение коронарных артерий несет за собой увеличение времени ИК выше этого времени. Схожие данные получены в работе W. Flamenеt et al. Авторы пришли к выводу, что увеличение ИК более 130 минут приводит к возрастанию послеоперационной летальности [3]. Таким образом, выявленные предикторы не вызывают сомнения в их влиянии на послеоперационную летальность.
Заключение
Одномоментное вмешательство на клапанах сердца и коронарных сосудах у пациентов старшей возрастной группы сопровождается высоким риском послеоперационной летальности. В то же время в проведенном исследовании определены основные предикторы летального исхода хирургического лечения данной категории пациентов. Учитывая выявленные предикторы, можно заранее планировать оптимальную тактику хирургического вмешательства у данной категории пациентов, что позволит снизить риск оперативного лечения.
al. Determinants of Early and Late Results of
Combined Valve Operations and Coronary
Artery Bypass Grafting // Ann. Thorac. Surg. 1996. Vol. 61. P. 621– 628.
Список литературы Непосредственные результаты хирургического лечения пациентов старшей возрастной группы (старше 65 лет) с сочетанной патологией клапанов сердца и ИБС. Предикторы летальных исходов
- Олофинская И.Е. Результаты хирургического лечения приобретенных пороков сердца у больных пожилого возраста; факторы риска, прогноз. Дис..докт. мед. наук. М., 2009.
- Birol Yamak, A. Tulga Ulus, S. Fehmi Katircioglu et al. Surgery for CombinedRheumatic Valve and Coronary ArteryDisease//Asian Cardiovasc. Thorac. Ann.1999. Vol.7. P. 33-36.
- Flament W.J., Herijgers P., Szecsi J. et al. Determinants of Early and Late Results ofCombined Valve Operations and CoronaryArtery Bypass Grafting//Ann. Thorac. Surg. 1996. Vol. 61. P. 621-628.
- Jack J. Curtis, Joseph T. Walls, Theresa M. Boley et al. Coronary revascularization in the elderly: Determinants of operative mortality//Ann. Thorac. Surg. 1994. Vol. 58. P. 1069-1072.
- Jamieson W.R., Fred H. Edwards, Marc Schwartz et al. Risks tratification for cardiac valve replacement. National Cardiac Surgery Database//Ann. Thorac. Surg. 1999. Vol. 67. P. 943-951.
- Jensen H., Jensen M.O., Smerup M.H. et al. Ischemic Mitral Regurgitation?//The journal of Heart Valve Disease. 2010. Vol. 19.P. 420-426.
- Kasimir M.T., Bialy J., Moidl R. et al. EuroSCORE predicts mid-term outcome after combined valve and coronary bypass surgery//j.Heart. Valvе Dis. 2004. Vol. 13. P. 439-443.
- Kobayashi K.J., Qilliams J.A.,Nwakanma L. et al. Aortic valve replacement and concomitant coronary artery bypass: assessing the impact of multiple grafts//Ann. Thorac. Surg. 2007. Vol. 83. P. 969-978.
- Shahian D.M., O'brien S.M., Filardo G. et al. The Society ofThoracic Surgeons 2008 cardiac surgery risk models: part 3-valve pluscoronary artery bypass grafting surgery//Ann. Thorac. Surg. 2009. Vol.88 (Suppl. 1). P. 43-62.


