Непосредственные результаты хирургического лечения рака легкого
Автор: Аксарин А.А., Колесников С.Д., Копейка С.М.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 3 (31), 2013 года.
Бесплатный доступ
В статье проведен анализ результатов хирургического лечения 700 больных раком легкого с применением систематической лимфодиссекции (СЛД). При выполнении СЛД частота развития послеоперационных осложнений составила 17,2%, послеоперационной летальности - 3,5%. Радикальные операции с СЛД увеличили 5- и 10-летнюю общую выживаемость - 60% и 47% соответственно.
Рак легкого, хирургическое лечение, систематическая лимфодиссекция
Короткий адрес: https://sciup.org/142211088
IDR: 142211088 | УДК: 616.24-006.6-089
Текст научной статьи Непосредственные результаты хирургического лечения рака легкого
Рак легкого – наиболее распространенное злокачественное новообразование как в мире, так и в России [1]. В России диагностировано 56985 первичных случаев в 2010 г. [2]. Рак легкого занимает первое место в структуре заболеваемости ЗНО мужского населения России. Летальность после радикальных оперативных вмешательств составляет от 3,2 до 4,8% [3–8]. С увеличением возраста оперированных возрастает и послеоперационная летальность. Частота послеоперационных осложнений достигает 18–26,4% [3, 5] и зависит от объема оперативного вмешательства. До сих пор остаются дискутабельными объемы оперативного вмешательства на легком и лимфатическом коллекторе при раке легкого. Пятилетняя выживаемость в России составляет в среднем 30% и не имеет тенденции к повышению [2].
Цель исследования: изучить непосредственные результаты хирургического лечения больных раком легкого.
Материалы и методы
– 108 (15,4%), соотношение 5,5 : 1. Пациенты как мужского, так и женского пола чаще всего оперировались в активном трудоспособном возрасте (молодом и среднем) до 60 лет, что составило 427 (61,0%) и 79 (11,3%) пациента соответственно. Самому молодому пациенту было 22 года. Самому старому – 79 лет. Средний возраст составил 54,9 года.
Распространенность процесса (шестое издание международной классификации злокачественных опухолей по системе TNM) в возрастных группах среди оперированных представлена в табл. 2.
Чаще всего пациенты оперировались в IA, IB и IIIA стадиях (соответственно 21,0%, 32,3%, 21,9%). Статистически значимых возрастных отличий в зависимости от распространенности процесса не наблюдалось.
Анализируемые операции по объему хирургического вмешательства на легочной ткани составили: 248 (35,4%) пневмонэктомий, 386 (55,2%) лобэктомий и 66 (9,4%) билобэктомий (табл. 3). При центральном раке преобладали пневмонэктомии 205 (66,8%), в то время как при периферическом – лобэктомии 310 (78,9%).
Клинический материл для исследования составили 700 больных раком легкого, которым были выполнены радикальные операции в лечебных онкологических учреждениях Югры в период с 1999 по 2009 гг., и наблюдавшиеся до 1.01.2011 г. Специального отбора больных для выполнения исследования не проводилось.
Распределение больных по полу и возрасту, согласно классификации ВОЗ (1982), представлено в табл. 1.
Среди пациентов преобладали представители мужского пола 592 (84,6%) над женским полом
Результаты и обсуждение
Нами проведена сравнительная оценка непосредственных и отдаленных результатов операций при раке легкого с
Таблица 1
Распределение больных с раком легкого по полу и возрасту
|
Пол |
Возраст больных |
Всего |
|||
|
до 44 лет |
45–59 лет |
60–74 лет |
75 и более |
||
|
Мужской |
49 |
378 |
159 |
6 |
592 (84,6%) |
|
Женский |
23 |
56 |
28 |
1 |
108 (15,4%) |
|
Всего (%) |
72 (10,3%) |
434 (62,0%) |
187 (26,7%) |
7 (1,0%) |
700 |
Таблица 2
Распространенность процесса в возрастных группах среди оперированных
|
Стадии |
Число наблюдений |
Из них в возрастных группах: |
|||
|
до 44 лет |
45–59 лет |
60–74 лет |
75 и более |
||
|
Стадия I А |
147 (21,0%) |
18 (25,0%) |
90 (20,7%) |
39 (20,9%) |
– |
|
Стадия I В |
226 (32,3%) |
20 (27,8%) |
143 (33,0%) |
61 (32,6%) |
2 (28,6%) |
|
Стадия II А |
31 (4,4%) |
1 (1,4%) |
20 (4,6%) |
9 (4,8%) |
1 (14,2%) |
|
Стадия II В |
106 (15,1%) |
9 (12,5%) |
66 (15,2%) |
29 (15,5%) |
2 (28,6%) |
|
Стадия IIIA |
153 (21,9%) |
20 (27,8%) |
92 (21,2%) |
39 (20,9%) |
2 (28,6%) |
|
Стадия IIIB |
37 (5,3%) |
4 (5,5%) |
23 (5,3%) |
10 (5,3%) |
– |
|
Всего: |
700 |
72 (10,3%) |
434 (62,0%) |
187 (26,7%) |
7 (1,0%) |
Таблица 3
Объем оперативных вмешательств на легком
-
1. Медиастинальная лимфодиссекция не выполнялась.
-
2. Системная биопсия (удалялись только пораженные лимфоузлы или трахеобронхиальные лимфоузлы).
-
3. Систематическая лимфодиссекция (ипсилатеральная радикальная лимфодиссекция – 1–10 группы лимфоузлов по классификации T. Naruke).
Сравнение проводилось в группах пациентов с одинаковой распространенностью опухоли, соответствующей критериям Т, N и М. При сравнении общей выживаемости последняя была статистически значимо выше после операций с систематической лимфодиссекцией (р<0,05, log rank test) (рис. 1).
Так, 5-летняя общая кумулятивная выживаемость после операций с систематической лимфодиссекцией составила 60%, а десятилетняя – 47%. После других вариантов 5-летняя – 47–48%, десятилетняя – 32–34%. Медиана выживаемости после операций с систематической лимфодиссекцией была 87 месяцев. Тогда как медиана выживаемости при системной биопсии была 54 месяца, а при отсутствии таковой – 49 месяцев. Повышение выживаемости после удаления внешне нормальных лимфоузлов обусловлено присутствием в них опухолей, которые невозможно выявить при обычном гистопатологическом исследовании.
Наши результаты соответствуют данным, полученным в рандомизированном исследовании Wu Y. et al., которое продемонстрировало повышение общей выживаемости после систематической лимфодиссекции (СЛД), независимо от рТNМ для всех стадий заболевания [9]. В этом исследовании у 471 больного выполнили СЛД или селективное ограниченное удаление средостенных узлов. В группе СЛД выживаемость достоверно была выше (43,8% и 36,9%, р<0,001).
Однако проспективное рандомизированное исследование, проведенное Cerfolio R.J. et al., несмотря на то, что выполнение СЛД по сравнению с выборочной медиастинальной лимфодиссекцией увеличивает частоту выявления метастазов в медиастинальные лимфоузлы, не выявило влияния объема лимфодиссекции на выживаемость [10].
Характер осложнений и их зависимость от объема лим-фодиссекции приведены в таблице 4.
Различные осложнения зарегистрированы у 121 (17,3%) пациента. Общее число осложнений, нередко сочетанных, со-
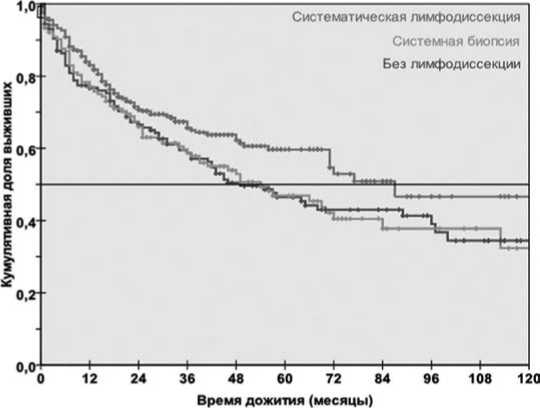
Рис. 1. Актуриальная общая выживаемость после различных вариантов лимфодиссекции ставило 143. Из них 53,1% было «хирургических» и 46,9% – «терапевтических». Как видно из таблицы, статистически достоверной разницы в количестве и характере послеоперационных осложнений в зависимости от объема оперативного вмешательства на лимфатическом коллекторе выявлено не было.
Наибольшее число и тяжесть осложнений отмечено после пневмонэктомий (33,1%). Высокий уровень несостоятельности швов бронха – 12,5%, сердечно-сосудистых осложнений – 7,2% и эмпиемы плевры без НШБ – 4,8%. Достоверной разницы в количестве осложнений при выполнении различного объема лимфодиссекции при пневмонэктомии выявлено не было.
Лоб- и билобэктомии достоверно сопровождались меньшим количеством осложнений – 8,6% (у 39 из 452) (р<0,05). Чаще всего после резекций легкого встретились: пневмония
– 3,1%, сердечно-сосудистые осложнения – 2,1%, нагноение послеоперационной раны – 1,3%, несостоятельность швов бронха – 1,1%, дыхательная недостаточность – 1,1%. Достоверной разницы в количестве осложнений при выполнении различного объема лимфодиссекции при резекциях легкого выявлено не было.
«Терапевтические» осложнения представлены в основном острой дыхательной недостаточностью (n = 20), пневмонией (n = 18) и различными сердечно-сосудистыми нарушениями (n = 28). Это закономерно, учитывая исходные сопутствующие заболевания и функциональные показатели большинства оперированных.
Развитие «хирургических» послеоперационных осложнений, прежде всего, связано с дефектами оперативной техники и неправильной оценкой интраоперационной кар-
Таблица 4
Послеоперационные осложнения в зависимости от объема лимфодиссекции
Отражением общего возросшего уровня хирургии рака легких является послеоперационная летальность.
По материалам Ginsberg R. et al. (1983), по кооперированным исследованиям по изучению летальности в первые 30 дней после операции по поводу рака легкого, проведенные в семи ведущих клиниках США (Lung Cancer Stady Group – LCSG), показали, что летальность в среднем составила 3,7% (6,2% – после пневмонэктомий и 2,9% – после лобэктомий).
По данным РОНЦ им. Н.Н. Блохина, в 1980–1992 гг. летальность составила 3,7% после всех операций на легких; и 4,2% – после лоб- и пневмонэктомий. Более высокой она оставалась после пневмонэктомий – 6,9%, чем после лобэктомий – 2,0% [3].
По данным МНИОИ им. П.А. Герцена, представленным А.Х. Трахтенбергом, В.И. Чиссовым, послеоперационная летальность при хирургическом лечении рака легкого в 1960–2007 гг. составила 3,2% (после пневмонэктомий – 5,3%, после лобэктомий – 2,0%) [5].
Наши данные показали, что после радикальных операций при раке легкого послеоперационная летальность составила 3,9% (27 из 700). После пневмонэктомий она составила 8,1% (20 из 248). А после лобэктомий – 1,5% (7 из 452). Объем оперативного вмешательства на лимфатическом коллекторе средостения не оказал влияния на послеоперационную летальность.
Выводы
Выполнение систематической лимфодиссекции статистически значимо (р<0,05, log rank test) увеличило пятилетнюю (60%) и десятилетнюю выживаемость (47%). Медиана выживаемости после операций с систематической лимфодиссекцией составила 87 месяцев. Тогда как медиана выживаемости при системной биопсии была 54 месяца, а при отсутствии таковой – 49 месяцев. Выполнение СЛД не повлияло на частоту послеоперационных осложнений по сравнению с системной биопсией или отсутствием лимфо-диссекции (17,2%, 19,4% и 15,3% соответственно). Объем хирургического вмешательства оказал влияние на послеоперационную летальность (3,9%). Из всех умерших 74,1% перенесли пневмонэктомию и только 25,9% – лобэктомию. В то же время более половины (59,3%) умерли от «терапевтических» осложнений. Из «хирургических» опасны для жизни несостоятельность швов бронха и послеоперационные кровотечения. Следует отметить, что после пневмонэктомии половина (50,0%), а после резекции легкого – подавляющая часть (85,7%) умерли от «терапевтических» осложнений. По отношению ко всем указанным операциям летальность от хирургических осложнений при этих операциях составила 4,0% и 0,2% соответственно. Выполнение СЛД не повлияло на увеличение послеоперационной летальности.
Таким образом, радикальная операция при любой стадии рака легкого должна быть выполнена с обязательной СЛД. Данный объем оперативного лечения позволяет повысить радикализм, оценить внутригрудную распространенность опухоли и достоверно улучшить результаты хирургического лечения больных раком легкого. Расширение объема оперативного пособия на лимфатическом коллекторе не влияет на увеличение послеоперационных осложнений и летальности.
Список литературы Непосредственные результаты хирургического лечения рака легкого
- Давыдов М.И., Ганцев Ш.Х. Атлас по онкологии. М.: ООО «Медицинское информационное агентство», 2008. С. 181-207.
- Состояние онкологической помощи населению Ханты-Мансийского автономного округа в 2011 году. Ханты-Мансийск, 2011. С. 2.
- Полоцкий Б.Е. Хирургическое лечение немелкоклеточного рака легкого. Автореферат дис.. д-ра мед. наук. М., 1995. 52 с.
- Стилиди И.С., Тер-Ованесов М.Д. Хирургическое лечение рака легкого//Практическая онкология. 2000. № 3. С. 21-23.
- Трахтенберг А.Х., Чиссов В.И. Рак легкого: руководство, атлас. М.: ГЭОТАР-Медиа, 2009. С. 251-372.
- Черных А.В. Расширение хирургического объема в лечении рака легкого//Сибирский онкологический журнал. 2009. №1. С. 48-50.
- Spaggiari L., Tessitore A., Casiraghi M. et al. Survival after extended resection for mediastinal advanced lung cancer: lessons learned on 167 consecutive cases//Ann. Thorac. Surg. 2013. Vol. 95, № 5. P. 1717-1725.
- Strand T.E., Bartnes K., Rostad H. National trends in lung cancer surgery//European Journal of Cardio-Thoracic Surgery. 2012. Vol. 42, № 2. P. 355-358.
- Wu Y., Huang Z., Wang S. et al. A randomised trial of systematic nodal dissection in resectable non small cell Lung Cancer//Lung Cancer. 2002. Vol. 36. P. 1-6.
- Cerfolio R.J., Bryant A.S., Minnich D.J. Complete Thoracic Mediastinal Lymphadenectomy Leads to a Higher Rate of Pathologically Proven N2 Disease in Patients With Non-Small Cell Lung Cancer.//Ann. Thorac. Surg. 2012. Vol. 94, № 3. P. 902-906.


