Нежелательные лекарственные явления и качество жизни больных шизофренией, сочетанной с хроническим вирусным гепатитом
Автор: Задорожная Ольга Валерьевна
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Психосоматика
Статья в выпуске: 1 (86), 2015 года.
Бесплатный доступ
В статье рассматривается динамика нежелательных лекарственных явлений на фоне проводимой в стационаре психофармакотерапии у пациентов, страдающих шизофренией в сочетании с хроническим вирусным гепатитом. Выявлены корреляционные связи между развитием нежелательных лекарственных явлений и показателями качества жизни больных шизофренией, имеющих сопутствующий вирусный гепатит.
Шизофрения, гепатит, качество жизни, нежелательные лекарственные явления, психофармакотерапия
Короткий адрес: https://sciup.org/14295793
IDR: 14295793 | УДК: 616.895.8-0036.8:615.065+616.36-002.2
Adverse drug reactions as a factor affecting quality of life in schizophrenic patients with concomitant chronic viral hepatitis
This article deals with dynamic pattern of adverse drug reactions in the setting of hospital psychopharmacotherapy in schizophrenic patients with concomitant chronic viral hepatitis. Correlation relationships between development of adverse drug reactions and quality of life indicators in schizophrenic patients with concomitant chronic viral hepatitis have been identified.
Текст научной статьи Нежелательные лекарственные явления и качество жизни больных шизофренией, сочетанной с хроническим вирусным гепатитом
При этом в силу особенностей течения ряда психических заболеваний пациенты зачастую вынуждены длительно принимать поддерживающую психофармакотерапию. По мнению многих исследователей, психотропные препараты относятся к числу наиболее опасных в отношении развития побочных явлений, выраженность которых может варьировать от сравнительно легких до более серьезных и угрожающих жизни [8]. Говоря о лекарственном поражении печени, важно подчеркнуть, что на его развитие, помимо пола, возраста больного, дозы и длительности приема препарата, большое влияние оказывает наличие фонового заболевания печени. Изменение метаболизма лекарственных препаратов вследствие нарушения детоксицирующей функции печени, а также высокая частота коморбидных состояний создают дополнительные сложности при курации психически больных, страдающих хроническим гепатитом.
На современном этапе целями психофармакотерапии стали не только симптоматический контроль, но и обеспечение приемлемого уровня социального функционирования и улучшение качества жизни психически больных [9, 10]. Актуальной задачей, таким образом, становится изучение качества жизни психически больных с сопутствующим вирусным гепатитом в контексте проводимой в стационаре психофармакотерапии.
Цель исследования – изучение нежелательных лекарственных явлений, возникающих на фоне психофармакотерапии, как фактора, влияющего на качество жизни больных шизофренией, страдающих хроническим вирусным гепатитом и находящихся на стационарном лечении.
Материал исследования. Исследование проводилось на базе пяти комплексных отделений БУЗ Омской области «Клиническая психиатрическая больница им. Н. Н. Солоднико-ва». В основную группу было включено 112 пациентов, поступивших в стационар в период с 2009 по 2011 г. У всех пациентов имелись диагнозы параноидной и приступообразной шизофрении (F20.0; F25), достоверно верифицированные на основании критериев МКБ-10. Помимо того, пациенты имели хронический вирусный гепатит В, С либо микст-гепатит (В+С). Группу сравнения составили 52 пациента с параноидной и приступообразной формами шизофрении без сопутствующего поражения печени вирусной этиологии.
Методы исследования . В исследовании применялись клинико-психопатологический метод, психометрическое шкалирование, включавшее оценку побочных эффектов по шкале UKU [11] и оценку качества жизни по опроснику С. Ю. Масловского и В. Л. Козловского (2009) [12].
Кроме того, в работе использовали клиниколабораторные (общий анализ крови, общий анализ мочи, биохимический анализ крови) методы и статистический анализ полученных данных. Все пациенты осматривались терапевтом и инфекционистом. Лабораторные показатели были проанализированы в динамике с интервалом в 10 дней. Для оценки значимости различий количественных ненормально распределенных признаков были использованы непараметрический критерий для несвязанных выборок (критерий U Вилкоксона-Манна-Уитни); критерий согласия хи-квадрат (χ2) для расчета однородности двух независимых выборок, критерий знаков. Корреляционный анализ проводили с использованием коэффициента корреляции рангов Спирмена. Во всех процедурах статистического анализа уровень значимости (p) принимался равным 0,05. Статистическую обработку полученных результатов проводили с использованием статистических прикладных пакетов Microsoft Excel и Statistica 5.0 (StatSoft, Inc.).
Результаты и их обсуждение. Из 112 участников исследования, вошедших в основную группу, 51,0 % составляли женщины (n=57), 49,0 % – мужчины (n=55). Возраст больных составил от 22 до 67 лет (средний возраст 38,6±10,2 года). Длительность психического заболевания варьировала от 1 года до 36 лет, в среднем составила 12,6±8,53 года (среднее количество госпитализаций в анамнезе 8,9±6,0). В группе сравнения из 52 участников 54,0 % составляли женщины (n=28), 46 % составили мужчины (n=24). Возраст больных составил от 18 до 64 лет (средний возраст 40,5±13,0 года). Длительность психического заболевания варьировала от 1 года до 38 лет, в среднем составила 12,5±10,1 года (среднее число госпитализаций в анамнезе 6,5±5,4).
При анализе общей этиологической структуры заболеваемости установлено, что в основной группе преобладали пациенты с хроническим гепатитом С, который был верифицирован у 86 больных, что составило 77,0 % от всей выборки. Гепатит В имели 19 пациентов (17,0 %), меньший удельный вес пришелся на сочетанную форму гепатита В+С – 7 пациентов (6,0 %).
Важным фактором, определяющим удовлетворенность пациентов лечением, качество жизни, а в дальнейшем и уровень адаптации, является психофармакотерапия, проводимая в условиях стационара, и возникающие на ее фоне те или иные нежелательные лекарственные явления. У 67 (61,7 %) пациентов, страдающих шизофренией в сочетании с хроническим вирусным гепатитом, за период нахождения в стационаре отмечались те или иные нежелательные лекарственные явления.
В группе сравнения нежелательные лекарственные явления наблюдались у 30 больных (57,7 %), все они расценивались как легкие либо умеренно выраженные (по шкале UKU). Статистически значимых различий по общей частоте возникновения нежелательных лекарственных явлений между группами выявлено не было. Поэтому можно говорить лишь о тенденции к более частому возникновению нежелательных лекарственных явлений у пациентов с хроническим вирусным гепатитом. Различия оказались значимы лишь для психических побочных эффектов, а также для сочетания нескольких нежелательных лекарственных явлений к 30-му дню терапии.
На рисунке 1 показана структура нежелательных лекарственных явлений по шкале UKU в группе пациентов с шизофренией и сопутствующим вирусным гепатитом и в группе сравнения.
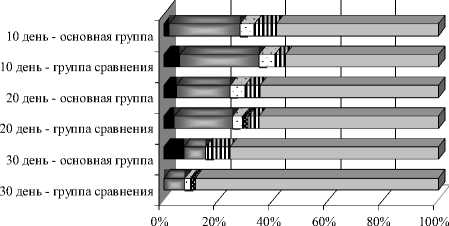
■ Психические
□ Вегетативные п Несколько побочных эффектов
□ Неврологические и Другие
□ Побочные эффекты не наблюдались
Рис. 1 . Структура нежелательных лекарственных явлений (по шкале UKU) в группе пациентов с шизофренией и сопутствующим вирусным гепатитом и в группе сравнения (%)
Психические побочные эффекты на 10-й день терапии отмечались у 2 пациентов (1,8 %), на 20-й день – у 5 (4,5 %), на 30-й день – у 8 больных (χ2=3,9, p<0,05) основной группы. В группе сравнения аналогичные нежелательные лекарственные явления наблюдались у 3 пациентов на 10-й день (5,8 %), у 2 пациентов (3,8 %) – на 20-й день, а на 30-й день таковые не выявлялись ни у одного пациента. Наиболее часто встречался такой побочный эффект, как чрезмерная седация. Таким образом, наибольшая выраженность психических побочных эффектов психофармакотерапии у пациентов с хроническим вирусным гепатитом наблюдалась через 20 дней и 1 месяц от начала лечения. У больных шизофренией без сопутствующего поражения печени, напротив, выраженность психических побочных эффектов через месяц от начала лечения была минимальной.
Неврологические побочные эффекты в основной группе на 10-й день терапии отмечались у 29 (25,9 %), на 20-й день – у 22 (19,6 %), на 30-й день – у 12 (10,7 %) больных, являясь, таким образом, наиболее часто встречающимися нежелательными лекарственными явлениями. Наиболее часто встречались гипокинезия, тремор, акатизия. У пациентов группы сравнения наблюдалась аналогичная тенденция: неврологические побочные эффекты зарегистрированы на 10-й день терапии у 15 (28,8 %), на 20-й – у 11 (21,1 %) и на 30-й день – у 4 (7,7 %) больных.
Вегетативные побочные эффекты фиксировались значительно реже. На 10-й день терапии они отмечались у 6 (5,3 %), на 20-й – у 6 (5,4 %) больных основной группы. На 30-й день вегетативные побочные эффекты у пациентов основной группы отсутствовали. В группе сравнения они наблюдались у 3 больных (5,8 %) на 10-й день, у 2 – на 20-й (3,8 %), у 1 пациента (1,9 %) – на 30-й день лечения. Среди вегетативных побочных эффектов наиболее часто встречались сухость во рту, задержка мочеиспускания, запоры. Другие побочные эффекты (такие как аллергические реакции и т. д.) наблюдались лишь у 1 пациента из группы сравнения на 20-й и 30-й дни терапии.
Кроме того, у некоторых пациентов как в основной группе, так и в группе сравнения регистрировалось несколько нежелательных лекарственных явлений. Наиболее часто сочетались неврологические и психические либо вегетативные побочные эффекты различной степени выраженности. У пациентов с хроническим вирусным гепатитом сочетание различных побочных эффектов наблюдалось в 9 случаях (8 %) на 10-й день, в 6 (5,4 %) – на 20-й день, в 10 случаях (8,9 %) – на 30-й день терапии. В группе сравнения сочетания побочных эффектов регистрировались у 2 пациентов (3,8 %) на 10-й и на 20-й день лечения.
В целом в обеих группах наблюдалась тенденция к снижению частоты нежелательных лекарственных явлений к 30-му дню лечения, а также смягчению их выраженности. Это обусловлено подбором оптимальных препаратов в сочетании с необходимой сопутствующей терапией, включавшей в ряде случаев и гепато-протекторы. Однако психические побочные эффекты, а также сочетание нескольких нежелательных лекарственных явлений, наоборот, встречались у пациентов основной группы к 30му дню терапии чаще, чем в группе сравнения, достигая статистически значимых различий (p<0,05).
Повышение активности трансаминаз в сыворотке крови, отмечавшееся у многих пациентов в процессе лечения, в большинстве случаев оставалось на субклиническом уровне, не достигая выраженности синдрома цитолиза.
При поступлении 8 больных шизофренией с сопутствующим вирусным гепатитом имели место повышение АлАТ в сыворотке крови более чем в 3 раза, а у 11 пациентов отмечено повышение АсАТ более чем в 3 раза. В дальнейшем на фоне лечения повышение АлАТ в 3 раза и более у 9 пациентов обнаружено на 10-й день, у 10 – на 20-й день, у 9 – на 30-й день терапии. Повышение АсАТ в 3 раза и более наблюдалось у 3 пациентов на 10-й день терапии, у 5 – на 20-й день, у 4 – на 30-й день.
При этом данные изменения лабораторных показателей были наиболее выражены и сопровождались клиническими проявлениями у 8 пациентов на 10-й день терапии, что потребовало отмены психотропных препаратов и назначения гепатопротекторов. В период с 20-го по 30-й день терапии в стационаре отменялось основное лечение и назначались гепатопротек-торы 5 пациентам. После 30-го дня лечения лишь 3 пациентам дополнительно назначались гепатопротекторы без отмены психофармакотерапии. Следует отметить, что среди пациентов с шизофренией без сопутствующего гепатита также отмечался трехкратный и более подъем АлАТ: при поступлении – у 1 больного, на 10-й день терапии – у 1, на 20-й день – у 2, на 30-й день эти изменения сохранялись у 1 пациента. Активность АсАТ в сыворотке крови повышалась более чем в 3 раза у 2 пациентов группы сравнения при поступлении и у 2 пациентов на 10-й день терапии. Дополнительные мероприятия в виде отмены психофармакотерапии и назначения гепатопротекторов потребовались 2 больным с 10-го по 20-й день стационарного лечения, с 20-го по 30-й день – 1 пациенту.
В процессе проведения сравнительного анализа в группе больных шизофренией с сопутствующим вирусным гепатитом и группе сравнения с использованием критерия Манна-Уитни выявлены статистически значимые различия по следующим критериям: уровень АлАТ и АсАТ при поступлении (U=2115,5; Z=2,81; p=0,004; U=2142; Z=2,72; p=0,006), уровень АлАТ на 20-й (U=2331; Z=2,05; p=0,04) и на 30-й (U=2351,5; Z=1,98; p=0,04) дни госпитализации. Данные показатели оказались достоверно выше в основной группе.
С целью выявления связей между развитием тех или иных нежелательных лекарственных реакций, уровнем трансаминаз в сыворотке крови и качеством жизни больных был проведен корреляционный анализ. При расчете коэффициента корреляции Спирмена в основной группе были найдены отрицательные корреляционные связи между нежелательными лекарственными явлениями, наблюдавшимися в течение госпитализации, и некоторыми субсферами качества жизни (табл. 1).
Таблица 1
Значения коэффициента корреляции (r) при проведении корреляционного анализа в основной группе, отражающие связи между показателями качества жизни и побочными эффектами
|
Побочные эффекты |
Субсфера качества жизни |
||
|
Познавательные функции |
Способность к работе |
Возможность отдыха и развлечений |
|
|
Вегетативные побочные эффекты на 10-й день терапии |
-0,19 |
-0,29** |
-0,20 |
|
Неврологические побочные эффекты на 20-й день терапии |
-0,07 |
-0,17 |
-0,33** |
|
Психические побочные эффекты на 30-й день терапии |
-0,27** |
-0,31** |
-0,10 |
Примечание . ** – Достоверность различий p<0,01.
Данные, представленные в таблице 1, свидетельствуют о том, что отрицательные корреляционные связи установлены между вегетативными побочными эффектами на 10-й день терапии и субсферой «способность к работе» (r=–0,29), между неврологическими побочными эффектами на 20-й день и субсферой «возможности для отдыха и развлечений» (r=–0,33), между психическими пробочными эффектами на 30-й день терапии и субсферами «познавательные функции» (r=–0,27) и «способность к работе» (r=–0,31).
Заключение. Таким образом, анализ современных литературных источников, посвященных вопросам качества жизни больных шизофренией, сочетанной с соматическими заболеваниями, в частности с хроническим вирусным гепатитом, позволил нам выявить ряд положений, требующих дальнейшего комплексного исследования. Следует констатировать, что необходимо детальное рассмотрение таких аспектов, как особенности адаптационных возможностей и качества жизни больных шизофренией, страдающих хроническим вирусным гепатитом, а также уточнение взаимосвязи качества жизни и наличия нежелательных явлений.
Результаты проведенного собственного исследования позволили выявить отрицательное влияние на показатели качества жизни пациентов, страдающих шизофренией в сочетании с хроническим вирусным гепатитом, ряда побочных эффектов, наблюдающихся на фоне терапии в стационаре. Выявленные закономерности подтверждают мнение о сложности кура-ции данной группы пациентов, а также указывают на необходимость разработки индивидуальных реабилитационных программ с целью улучшения качества жизни пациентов с шизофренией, имеющих сопутствующий хронический вирусный гепатит.
Список литературы Нежелательные лекарственные явления и качество жизни больных шизофренией, сочетанной с хроническим вирусным гепатитом
- Семке А.В., Мальцева Ю.Л. Соматические расстройства при шизофрении. -Томск: Изд-во «Иван Федоров», 2009. -180 с.
- Robson D., Gray R. Serious mental illness and physical health problems: a discussion paper//Int. J. Nurs. Stud. -2007. -Vol. 44 (3). -P. 457-466.
- Campos L.N., Guimaraes M.D., Carmo R.A. et al. HIV, syphilis, and hepatitis B and C prevalence among patients with mental illness: a review of the literature//Cad. Saude Publica. -2008. -Vol. 24. -Suppl. 4. -P. 607-620.
- Carey M., Ravi V., Chandra P. et al. Prevalence of HIV, hepatitis B, syphilis, and Chlamydia among adults seeking treatment for a mental disorder in Southern India//AIDS Behav. -2007. -Vol. 11. -P. 289-297.
- Klinkenberg W.D., Caslyn R.J., Morse G.A. et al. Prevalence of human immunodeficiency virus, hepatitis B, and hepatitis C among homeless persons with co-occurring severe mental illness and substance use disorders//Compr. Psychiatry. -2003. -Vol. 44 (4). -P. 293-302.
- Freudenreich O., Gandhi R.T., Walsh J.P. et al. Hepatitis C in schizophrenia: screening experience in a community-dwelling clozapine cohort//Psychosomatics. -2007. -Vol. 48 (5). -P. 405-411.
- Tabibian J.H., Wirshing D.A., Pierre J.M. et al. Hepatitis B and C among veterans on a psychiatric ward//Dig. Dis. Sci. -2008. -Vol. 53, № 6. -P. 1693-1698.
- Smith F.A., Wittmann C.W., Stern T.A. Medical complications of psychiatric treatment//Crit. Care. Clin. -2008. -V. 24 (4). -P. 635-656.
- Семке А.В., Ветлугина Т.П., Рахмазова Л.Д., Гуткевич Е.В., Кусков М.В. Клиникобиологические и социально-психологические основы адаптации у больных шизофренией//Сибирский вестник психиатрии и наркологии. -2003. -№ 3. -С. 16-20.
- Семке В.Я., Костин А.К. Психическое и соматическое в развитии представлений о природе болезни//Современные проблемы психических и соматических расстройств: грани соприкосновения: тезисы докладов II Региональной конференции молодых ученых и специалистов. -Томск: Изд-во «Иван Федоров», 2010. -С. 5-11.
- Lingjaerde O., Ahlfors U.G., Bech P. et al. The UKU side effect rating scale. A new comprehensive rating scale for psychotropic drugs and a cross-sectional study of side effects in neuroleptic-treated patients//Acta. Psychiatr. Scand. Suppl. -1987. -№ 334. -P. 1-100.
- Масловский С.Ю., Козловский В.Л. Измерение качества жизни больных шизофренией при проведении поддерживающей терапии//Обозрение психиатрии и медицинской психологии имени В.М. Бехтерева. -2009. -№ 3. -С. 29-32.


