Новые малоинвазивные технологии лечения рака предстательной железы
Автор: Алексеев Б.Я.
Журнал: Экспериментальная и клиническая урология @ecuro
Рубрика: Рак предстательной железы, рак почки
Статья в выпуске: 2-3, 2011 года.
Бесплатный доступ
Рак предстательной железы, отсроченное лечение, фдт, кибер-нож
Короткий адрес: https://sciup.org/142187838
IDR: 142187838
New less invasive techniques for prostate cancer treatment
Текст статьи Новые малоинвазивные технологии лечения рака предстательной железы
Московский научно-исследовательский онкологический институт им. П.А. Герцена, Москва ак предстательной железы (РПЖ) сегодня в Россий-И7 ской Федерации относится к числу самых быстрорастущих злокачественных новообразований. С каждым годом растет число больных с локализованным РПЖ - в прошлом году их было 44% от числа всех пациентов с впервые выявленным диагнозом опухоли предстательной железы (Чиссов В.И., 2010). К основным или стандартным методам лечения сегодня относятся радикальная простатэктомия (РПЭ), брахитерапия (БТ), дистанционная лучевая терапия (ДЛТ), гормональная терапия (ГТ). Известны как хорошие отдаленные результаты этих методов, так и те осложнения, которые имеет каждый из этих методов: • возможные осложнения РПЭ:
недержание мочи, импотенция, стриктуры уретры, тромбоэмболические осложнения, лимфо-стаз и др.;
-
• возможные осложнения ДЛТ: ректиты, циститы, энтероколиты, стриктуры, импотенция, недержание мочи и др.;
-
• возможные осложнения БТ: ир-ритативные симптомы, стриктуры уретры, кишечные симптомы, импотенция и др.;
-
• возможные осложнения ГТ:
приливы, импотенция, гинекомастия, остеопороз, сахарный диабет, кардиоваскулярные, гастроинтестинальные осложнения и др.
НОВЫЕ ВЗГЛЯДЫ НА ЛЕЧЕНИЕ РПЖ
В связи с наличием осложнений лечения именно у больных локализованным РПЖ с низким риском прогрессирования достаточно популярна – пока не в России, а за рубежом – тактика отсроченного лечения или тщательного наблюдения. Отсроченное лечение (Wirth M. et al., 2010) возможно при:
-
• ПСА ≤ 10 нг/мл;
-
• показателе Глисона ≤ 6;
-
• сТ1с-Т2а;
-
• числе позитивных биоптатов ≤ 2;
-
• ≤ 50% опухоли в биопсийном столбике.
Однако, риск прогрессирования заболевания, который иногда сложно оценить, несмотря на существующие номограммы, таблицы и группы прогноза, и психологический дискомфорт пациента с установленным диагнозом, но не получающим лечения, серьезно затрудняют применение этого метода в клинической практике.
При проведении динамического наблюдения очень сложно
New less invasive techniques for prostate cancer treatment
-
B . Alekseev
определить момент, когда следует переключиться с активного наблюдения на активное лечение. Перед урологом встают трудные вопросы: надо ли учитывать период удвоения ПСА менее 3 лет, снижение степени дифференцировки, увеличение градации по Глисону более 6 при повторных биопсиях, появление симптоматики (Wirth M. et al., 2010). Не всем из этих больных можно в последующем применить радикальное лечение ввиду пожилого возраста и наличия сопутствующих заболеваний. После применения методов радикального лечения (РПЭ и ДЛТ) у части больных может развиться местный рецидив заболевания.
По нашему мнению, именно в этих двух группах пациентов с локализованным процессом и низким риском прогрессирования, и у больных с местным рецидивом опухоли после радикального местного лечения, показаны методы фокальной (аблятивной) терапии.
Применение методов фокальной терапии обеспечивает и ра- a
онкоурология g■И■КIЛIИНИIЧIЕСКIАЯ УРОIЛОГИIЯ №2-3 2011 w дикальное излечение, и минимизацию побочных эффектов, которыми характеризуются стандартные радикальные методики, а именно – РПЭ и лучевая терапия (Lecornet et al., 2010).
ФОТОДИНАМИЧЕСКАЯ ТЕРАПИЯ РАКА ПРЕДСТАТЕЛЬНОЙ ЖЕЛЕЗЫ
В основе метода фотодинамической терапии лежит применение фотосенсибилизаторов, с последующим проведением светового облучения ткани предстательной железы через оптические световоды. Под воздействием лазерного излучения фотосенсибилизатор, введенный в ткань предстательной железы, вызывает ряд реакций, которые ведут к активизации процесса перекисного окисления, что, в свою очередь, приводит к:
-
• прямому некрозу опухолевых клеток за счет высвобождения свободных радикалов кислорода;
-
• нарушению микроциркуляции в капиллярах и развитию ишемического некроза;
-
• развитию местного иммунного воспаления, которое также потенциально может приводить в последующем к эффекту абляции опухоли (Moore CM et al., 2008).
В таблице 1 приведено несколько клинических наблюдений по проведению фотодинамической терапии у больных РПЖ.
Первое поколение фотосенсибилизаторов отличалось длительным периодом экспозиции. Механизм действия второго поколения сенсибилизаторов, которые применяются в настоящее время, основан на сосудистых эффектах, поэтому время экспозиции исчисляется минутами. В разных исследованиях лазерному облучению подвергался различный объем (половина, вся железа, ре-
Таблица 1. Клинические наблюдения по проведению фотодинамической терапии у больных раком предстательной железы
|
Автор, год |
Moore et al., 2006 |
Zaak et al., 2003 |
Pintus et al., Verigos et al., Patel et al., 2008 |
Weersink et al., 2005 Trachtenberg et al., 2008 Haider et al., 2007 |
|
Препарат, доза |
Temoporfin (0,5 мг/кг, в/в) |
ALA-inducted protoporfirin IX (20 мг/кг, в/в) |
Motexafin-Lutetium (0,50 или 2,0 мг/кг, в/в) |
Padoporfin (0,10-2,0 мг/кг, в/в) |
|
Время экспозиции ФС |
2-5 дней |
4 часа |
3,6 или 24 часа |
10 мин. |
|
Зоны облучения |
> 50% объема всей ПЖ |
50-100% объема ПЖ |
Весь объем ПЖ |
Весь объем ПЖ |
|
Характеристика больных |
Глисон 3+3, ПСА 1,9-15 нг/мл, 6 больных – первичное лечение, 4 больных – повторное лечения |
Глисон 5-8, уровень ПСА 4,910,6 нг/мл, первичные больные |
После ЛТ 8 больных ДЛТ, 9 больных – после брахитерапии |
Рецидив после ДЛТ |
|
Количество больных |
6 |
6 |
17 |
24 больных – с 2 волокнами 28 больных – до 6 волокон |
|
Результат биопсии, ПСА |
До 51 см3 некроза Некроз и фиброз при биопсии Снижение ПСА в 8 из 10 лечений |
Некроз после РПЭ Снижение уровня ПСА до 55% |
Негативная биопсия у 3 из 14 больных, снижение уровня ПСА после высоких доз ФДТ |
Полный ответ на лечение при МРТ и биопсии в 60% у больных в группе высоких доз препарата Снижение уровня ПСА у 8 больных, у которых была отрицательная биопсия через 6 мес. |
|
Осложнения |
Сепсис (n = 1) Дизурия (n = 6) Недержание мочи (т = 1) Ухудшение эректильной функции (n = 1) |
Не было |
Необходимость катетеризации (n = 14) Дизурия |
Ректоуретральный свищ (n = 2) Интраоперационная гипотензия (n = 1) Дизурические явления до 6 месяцев (n = 10) |
Moore CM et al. (2008) Photodynamic therapy for prostate cancer—a review of current status and future promise
зидуальные ткани после ТУР) предстательной железы. Период наблюдения в этих работах очень небольшой, в основном, авторы исследовали токсичность данного метода, переносимость различных доз вводимых препаратов и доз мощности подводимого лазерного излучения.
Несмотря на то, что в некоторых публикациях осложнений вообще не наблюдалось (Zaak, 2003), у ряда авторов описаны достаточно серьезные осложнения, вплоть до развития ректоуре-тральных свищей, острой задержки мочеиспускания, и даже сепсиса (Weersink, 2005, Trachtenberg, 2008). Такие различия связаны с применением различных доз препаратов и мощности светового воздействия.
СОБСТВЕННЫЙ ОПЫТ
Методика фотодинамической терапии состоит во введении фотосенсибилизатора за несколько часов или за несколько минут до
ЭКСПЕРИМЕНТАЛЬНАЯ И КЛИНИЧЕСКАЯ УРОЛОГИЯ №2-3 2011
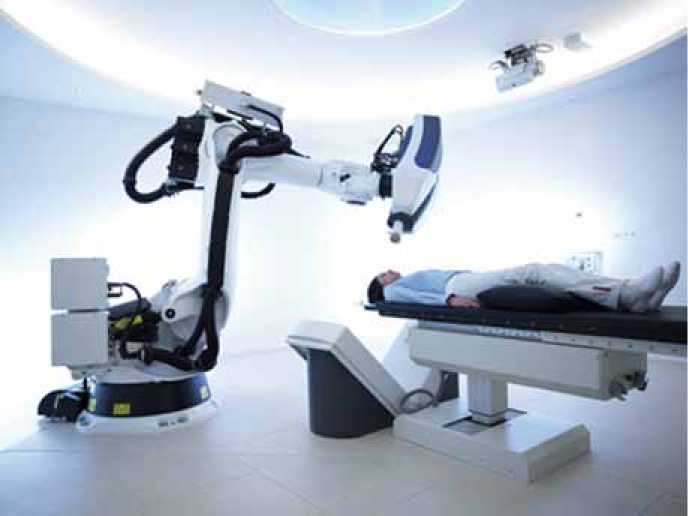
Рисунок 1. Кибер-нож
сеанса. Обезболивание – спинальная анестезия или краткосрочный внутривенный наркоз. После планирования проводится размещение световодов путем введения игл через промежность под контролем ТРУЗИ, после чего выполняется интерстициальное облучение ткани предстательной железы. Положение больного на операционном столе такое же, как при брахитерапии. Количество игл зависит от объема предстательной железы. Для проведения ФДТ мы используем лазерный прибор «Биоспектр», который позволяет размещать в ткани предстательной железы сразу несколько световодов, что существенно уменьшает время лазерного воздействия и время процедуры. Лазерное облучение можно проводить последовательно или синхронно.
Мы проводили фотодинамическую терапию больным, которым в последующем выполняли радикальную простатэктомию.
Наш опыт включает 16 пациентов, из которых у 6 наблюдался местный верифицированный рецидив после ДЛТ или брахитерапии. У 10 пациентов это был впер- вые выявленный локализованный РПЖ с низким риском прогрессирования. Характеристика пациентов включенных в исследование.
-
• Больные с рецидивами после лучевых методов – 6 (37,5%), 3 – после брахитерапии, 3 – после ДЛТ. Средний уровень ПСА: 7,5 ± 5,2 нг/мл.
-
• Первичные больные локализованным РПЖ с низким риском прогрессирования (сТ < Т2с, Глисон <7) – 10 (62,5%), возраст: 68,1 ± 8,1 лет (57-78 лет), средний уровень ПСА: 5,8 ± 4,5 нг/мл (0,5-15нг/мл), объем предстательной железы: 29,6 ± 22,3 cм³ (10-85).
Мы применяли три типа фотосенсибилизаторов. Среднее время проведения сеанса 26 минут. Для внедрения световодов использовали от четырех до восьми игл. Через каждую иглу световод размещался в несколько позиций. Число точек воздействия, таким образом, было от 4 до 16, в зависимости от объема предстательной железы. Пациенты пребывали в клинике не больше 2-3 дней. Уретральный катетер во всех случаях удалялся на следующий день по- сле операции. Интра- и послеоперационных осложнений зафиксировано не было. Дозы, которые мы использовали, пока еще, наверное, не достигли оптимальных значений.
Снижение уровня ПСА больше чем на 50% отмечено у 10 больных – по 5 в каждой группе при рецидивных опухолях и при первично выявленных. Средний уровень ПСА до начала лечения составлял 7,5 нг/мл, через шесть месяцев после фотодинамической терапии средний уровень был 3,4 нг/мл, через год – 3,1 нг/мл; медиана – чуть больше 2-х лет наблюдения.
Ремиссия, которая определяется в виде отсутствия признаков как клинического, так и биохимического прогрессирования, наблюдалась у 37,5% больных. Биохимический рецидив или биохимическое прогрессирование диагностировано нами у 50% больных, но этих больных мы пока наблюдаем, т.к. скорость удвоения ПСА у них небольшая, имеется только биохимическое прогрессирование без развития клинического рецидива, и поэтому немедленную гормональную терапию мы пока не назначаем. Клинический рецидив, выявленный методами лучевой диагностики, диагностирован только у 2-х пациентов. Один пациент умер от неопухолевой патологии.
Эффект совеременных ФДТ-препаратов основан на сосудистом воздействии, то есть на формировании микротромбов. В частности, это препарат «Ту-кад», механизм действия которого заключается в освобождении молекул оксида азота, расширяющих сосуды. Впоследствии наблюдается быстрое повреждение сосудистой стенки, формирование микротромбов в капиллярном русле и зоны ишемического некроза (Egeblad M. et al., 2010). Сегодня сосудисто-направленная фото- в
ЭКСПЕРИМЕНТАЛЬНАЯ И КЛИНИЧЕСКАЯ УРОЛОГИЯ №2-3 2011 динамическая терапия считается одним из самых перспективных направлений в этой области.
Интересны результаты исследования II фазы PCM203, в котором приняли участие 85 пациентов. Лечение заключалось во внутривенной инфузии «Тукад» в дозе 4 мг/кг, трансперинеальном введении световодов и проведении сеанса ФДТ с мощностью излучения 200 Дж. Через 6 месяцев после сеанса пациентам выполняли биопсию, которая у 80% была негативной. Процент осложнений составил 6,2% (простатит, гематурия, орхит, стриктура уретры) (Azzouzi A. et al., 2011). Все эти осложнения достаточно быстро купировались в раннем послеоперационном периоде. Объем аваскулярной зоны, полученной в результате сеанса, был прямо пропорционален дозе облучения. Поэтому мы надеемся, что результаты ФДТ будут улучшены именно за счет увеличения дозы излучения.
Таким образом, сегодня фотодинамическая терапия является перспективным малоинвазивным методом лечения, который может быть проведен как у больных с низким риском прогрессирования, так и с местным рецидивом после лучевой терапии. Необходимы дальнейшие исследования токсичности и эффективности этой методики для более точного позиционирования ее в клинической практике.
ДРУГИЕМЕТОДЫ ЛЕЧЕНИЯ РПЖ
Кибер-нож. Это высокоточная радиохирургическая система, которая представляет собой
Таблица 2. Распределение больных раком предстательной железы по стадии (ТNM), дифференцировки опухоли и степени прогноза
|
Стадия |
Т1с |
Т2а-b |
T2c |
|
n |
23 (41,8%) |
17 (30,9%) |
15 (27,3%) |
|
Глисон |
4-5 |
6 |
7 (3 + 4) |
|
n |
4 (7,2%) |
44 (80%) |
7 (12,8%) |
|
Группа риска (по D’Amico) |
низкий |
промежуточный |
|
|
n |
4 (7,2%) |
44 (80%) |
|
компактный линейный ускоритель с системой позиционирования и контроля изображения, что позволяет подводить более высокие дозы на минимальные объемы ткани. Сегодня этот аппарат используется, в основном, для лучевой терапии опухолей головного мозга – как первичных, так и метастатических (рисунок 1). Клинических данных по применению этого метода у больных РПЖ пока очень мало, они недостаточно изучены и отдаленные онкологические результаты отсутствуют.
Тем не менее, в 2011 г. опубликованы данные исследования, в которое включены 67 больных локализованным РПЖ. При применении методики Кибер-ножа к опухоли подводилась большая доза излучения – пять фракций по 36 грей – всего 180 грей. Медиана наблюдения пока составляет 2,7 года – (King C., 2011). В конце 2,5-годичного периода наблюдения средний уровень ПСA составил всего лишь 0,5 нг/мл. Таким образом, безрецидивная выживаемость равнялась 94%.
Еще одна работа, с включением 55 больных локализованным РПЖ (Т1с-Т2с), касающаяся Кибер-ножа, была опубликована в 2011 г. (таблица 2).
Однако в данном исследовании токсичность второй степени встречалась чаще, а токсичность третьей степени (те реакции, которые заставляют прибегать к интервенции) наблюдалась реже.
Радиочастотная абляция ( РЧА) - пока является экспериментальным методом лечения РПЖ (рисунок 3). Мы рекомендуем его применение только в эксперименте и только в крупных центрах. В 2005 г. опубликовано исследование, в котором участвовали 11 больных, которым проводили РЧА предстательной железы трансперитонеально. Период наблюдения составил 20 месяцев. Были получены неплохие результаты – у 90% пациентов было отмечено снижение уровня PSA более чем на 50%. Более чем у 50% больных биопсия через 1 год показала отрицательные результаты. Однако, были получены неудовлетворительные результаты по числу осложнений (Shariat S. et al., 2005), которые были обусловлены трудностями контроля температуры вне зоны воздействия. Сомнительные онкологические результаты, высокий риск осложнений сдерживают наше отношение к этому методу у больных РПЖ, хотя, вероятно, его изучение продолжится.


