Оценка тромборезистентности эндотелия как потенциального фактора риска повторных сердечно-сосудистых событий у молодых пациентов, перенесших инфаркт миокарда
Автор: Новикова И.А., Некрутенко Л.А., Лебедева Т.М., Хачатрян А.В.
Журнал: Анализ риска здоровью @journal-fcrisk
Рубрика: Оценка риска в организации здравоохранения
Статья в выпуске: 2 (30), 2020 года.
Бесплатный доступ
Несмотря на то что инфаркт миокарда считается болезнью пожилых людей, до 10 % всех инфарктов миокарда случаются в молодом возрасте. Инфаркт миокарда влечет за собой серьезные последствия как для психического здоровья, так и для дальнейшей трудоспособности таких больных. Около 15 % пациентов после инфаркта миокарда переносят повторное сердечно-сосудистое событие, в основе которого лежит тромбообразование, несмотря на проводимую терапию. Оценены показатели эндотелиального гемостаза у пациентов, перенесших инфаркт миокарда и получающих двойную антитромбоцитарную терапию на амбулаторном этапе реабилитации, и выявлены потенциальные риски повторных сердечно-сосудистых событий. Было обследовано 25 человек в возрасте от 18 до 45 лет, перенесших инфаркт миокарда и подвергшихся инвазивному лечению ишемической болезни сердца в виде экстренного чрескожного коронарного вмешательства и стентирования коронарных артерий в Пермском клиническом кардиологическом диспансере в период с сентября 2018 г...
Инфаркт миокарда, молодые пациенты, повторные сердечно-сосудистые события, факторы риска, эндотелиальный гемостаз, гиперкоагуляция, тромбоз
Короткий адрес: https://sciup.org/142224425
IDR: 142224425 | УДК: 616.127-005.8-053.7-059: | DOI: 10.21668/health.risk/2020.2.13
Assessing endothelium resistance to thrombus formation as a potential risk factor causing recurrent cardiovascular events in young patients after cardiac infarction
Cardiac infarction is considered a disease more common for elderly people; despite that, up to 10 % of all cardiac infarctions occur at a young age. Cardiac infarction has grave consequences both for mental health and future working capability of patients who had it. Approximately 15 % patients who have had cardiac infarction have to face a recurrent cardiovascular event based on thrombus formation in spite of therapy. Our research goal was to assess endothelium homeostasis in patients after cardiac infarction being treated with double anti-thrombocyte therapy during out-patient rehabilitation and to reveal potential risks that could cause recurrent cardiovascular diseases. Overall, we examined 25 people aged from 18 to 45 who had cardiac infarction and were treated with invasive therapy aimed at eliminating ischemic heart disease. The therapy was emergency percutaneous coronary intervention and coronary artery stenting performed at Perm Clinical Cardiologic Clinic during a period from September 2018 to March 2019...
Текст научной статьи Оценка тромборезистентности эндотелия как потенциального фактора риска повторных сердечно-сосудистых событий у молодых пациентов, перенесших инфаркт миокарда
Сердечно-сосудистые заболевания остаются ведущей причиной смертности в мире. Прогнозируется, что к 2030 г. ишемическая болезнь сердца (ИБС) останется на первой позиции среди 15 основных причин смертности населения [1]. Инфаркт миокарда (ИМ) – одно из самых тяжелых проявлений ИБС, которое может привести к внезапной сердечной смерти.
До 10 % всех инфарктов происходят в молодом возрасте, хотя ИМ считается болезнью пожилых людей [2, 3]. Случившись в молодом возрасте, ИМ влечет за собой серьезные последствия как для психического здоровья, так и для дальнейшей трудоспособности таких больных. Риск смертности увеличивается в 74 раза по сравнению с возможностью такового у здоровых молодых людей [4].
Новикова Ирина Александровна – соискатель кафедры госпитальной терапии (e-mail: ; тел.: 8 (342) 239-31-88; ORCID: .
Некрутенко Людмила Александровна – доктор медицинских наук, профессор кафедры госпитальной терапии (e-mail: ; тел.: 8 (342) 239-31-88; ORCID: .
Лебедева Татьяна Михайловна – доктор медицинских наук, профессор кафедры общественного здоровья и здравоохранения (e-mail: ; тел.: 8 (342) 236-12-56; ORCID: .
Хачатрян Арменуи Варужановна – аспирант кафедры госпитальной терапии (e-mail: ; тел.: 8 (342) 239-31-88; ORCID: .
За последние годы в ведении пациентов с ИМ достигнут большой прогресс. Благодаря широкому внедрению чрескожных коронарных вмешательств (ЧКВ), мероприятий вторичной профилактики, включающих двойную антитромбоцитарную терапию, удалось значительно снизить смертность от данной патологии. Тем не менее риск повторных сердечнососудистых событий у пациентов, однажды перенесших ИМ, повышается в шесть раз по сравнению с таковыми у больных, не имеющих в анамнезе этого заболевания [5]. Около 15 % пациентов с ИМ переносят повторное сердечно-сосудистое событие, в основе которого лежит тромбообразование, несмотря на проводимую терапию [6].
Произойдет острое тромботическое событие или нет, зависит от баланса между склонностью к тромбообразованию и эффективностью эндогенных тромболитических процессов. Так, нарушение функции фибринолиза влечет за собой увеличение риска тромбоза [7]. И наоборот, если фибринолитическая система уравновешивает действие тромбогенных факторов, то тромб может не образоваться вовсе или по крайней мере не вызвать длительную окклюзию сосуда [8].
В норме эндотелий крупных сосудов подавляет адгезию и активацию тромбоцитов за счет различных механизмов – либо непосредственно, либо за счет деградации агонистов рецепторов тромбоцитов. Эндотелиоциты продуцируют вещества, обладающие антитромботическим потенциалом: оксид азота (NO), тромбомодулин, простаноиды, аденозин. Нарушение нормальной эндотелиальной функции, а именно потеря антиагрегационного потенциала, способствует развитию атеросклеротического процесса [9–12].
В настоящее время продолжают активно изучаться процессы, посредством которым тромбоциты взаимодействуют с интактной эндотелиальной поверхностью и принимают участие в развитии атеросклероза. Вовлечение тромбоцитов в процесс атеро-генеза может происходить из-за воздействия на клетки эндотелия гидродинамического стресса [13]. Классический путь включения тромбоцитов в процесс гемостаза – взаимодействие между компонентом GPIba тромбоцитарного рецепторного комплекса GPIb/IX/V и активным А1-доменом фактора Виллебранда [14]. Фактор Виллебранда – большой муль-тимерный гликопротеин, синтезируемый клетками эндотелия, субэндотелиальной соединительной тканью и в меньшем количестве тромбоцитами [15, 16]. Большое количество фактора Виллебранда после синтеза хранится в тельцах Вайбеля – Паладе и высвобождается из них после стимуляции эндотелиальной клетки, в частности в ответ на ее повреждение, что может служить проявлением эндотелиальной дисфункции [17]. Продукция фактора Виллебранда увеличивается при гипоксии и воздействии на эндотелий провоспалительных цитокинов [18, 19]. После связывания с фактором Виллебранда происходит активация тромбоцитов, в них запускается каскад реакций, который, в конечном счете, приводит к синтезу тромбоксана А2 и высвобождению аденозиндифосфата (АДФ). Тромбоксан А2 и АДФ инициируют полимеризацию талина и αIIbβ3, тем самым вызывая агрегацию тромбоцитов [20, 21]. Таким образом, фактор Виллебранда является ключевым звеном в процессе гемостаза. Агрегация тромбоцитов с кофактором фактора Виллебранда ристоцети-ном косвенно отражает количество фактора Виллебранда в плазме крови.
Активация системы эндогенного фибринолиза является одной из функций эндотелиальной клетки, которая препятствует локальному тромбообразова-нию. Нарушение фибринолитической активности ведет к увеличению риска тромбоза у пациентов с сердечно-сосудистыми заболеваниями [22]. Данные исследований говорят о том, что пациенты с семейным анамнезом ранних сердечно-сосудистых событий имеют более плотные и устойчивые к лизису фибриновые сгустки [23].
Фактор Хагемана (фактор XII) – гликопротеин, циркулирующий в плазме крови в виде зимогена, активация его происходит при контакте с отрицательно заряженной поверхностью. Фактор Хагемана структурно похож на другие белки с фибринолитической активностью, такие как плазминоген, активатор плазминогена тканевого (t-PA) и урокиназного типов (u-PA) [24]. Фактор XII запускает процесс фибринолиза, активируя прекалликреин, который, в свою очередь, расщепляет одноцепочечный u-PA в активный двухцепочечный u-PA. Образующийся при этом калликреин высвобождает брадикинин из высокомолекулярного кининогена. Калликреин и брадикинин способствуют высвобождению t-PA [25]. Фактор XII также может активировать плазминоген напрямую [7]. Нарушение Хагеман-зависимого фибринолиза способствует развитию тромботических событий.
Таким образом, для оценки процессов тромбо-образования необходимо определение реактивности тромбоцитов, эндотелиальной функции и активности эндогенных тромболитических процессов.
Тромборезистентности эндотелия в отдаленном периоде у молодых пациентов, перенесших ИМ, в литературе уделяется не так много внимания, как традиционным факторам риска. Большинство исследований оценивает параметры системы гемостаза лишь в остром периоде ИМ. Тем не менее определение индивидуального риска тромботических событий представляется перспективным направлением в ведении таких пациентов, так как позволит оптимизировать лечение путем целенаправленного подбора лекарственных средств и длительности терапии.
Цель исследования – оценить показатели эндотелиального гемостаза у пациентов, перенесших ИМ и получающих двойную антитромбоцитарную терапию, на амбулаторном этапе реабилитации и выявить потенциальные риски повторных сердечно-сосудистых событий.
Материалы и методы. В исследование было последовательно включено 25 человек в возрасте от 18 до 45 лет, перенесших ИМ и подвергшихся инвазивному лечению ИБС в виде экстренного чрескожного коронарного вмешательства и стентирования коронарных артерий в Пермском клиническом кардиологическом диспансере в период с сентября 2018 г. по март 2019 г. Всем пациентам была назначена адекватная двойная антитромбоцитарная терапия. Критериями исключения из исследования были системные заболевания, тяжелые нарушения функций печени и почек, обострение сопутствующих заболеваний, нарушение ритма сердца, сахарный диабет, уровень тромбоцитов менее 100·109/л, известное нарушение функции тромбоцитов. Группу контроля составили 15 практически здоровых добровольцев в возрасте от 18 до 45 лет.
Исходные характеристики участников исследования представлены в табл. 1.
Таблица 1
Клинико-демографическая характеристика участников исследования
|
Показатель |
Молодые пациенты с ИМ, n = 25 |
Группа контроля, n = 15 |
|
|
Средний возраст |
37,5 ± 7,1 |
36,3 ± 7,1 |
|
|
Пол, % |
мужчины |
84,0 16,0 |
80,0 20,0 |
|
женщины |
|||
|
Рост, м |
1,73 ± 0,08 |
1,75 ± 0,1 |
|
|
Вес, кг |
76,6 ± 14,3 |
72,4 ± 10,0 |
|
|
Индекс массы тела, кг/м² |
25,5 ± 3,3 |
23,6 ± 1,8 |
|
|
Табакокурение, % |
76,0 |
26,7 |
|
|
Артериальная гипертензия, % |
60,0 |
20,0 |
|
|
Отягощенная наследственность, % |
72,0 |
33,3 |
|
|
Общий холестерин, ммоль/л |
3,6 ± 0,8 |
4,5 ± 0,6 |
|
|
ЛПНП, ммоль/л |
2,0 ± 0,6 |
2,4 ± 0,7 |
|
Группы были сопоставимы по полу и возрасту. Среди пациентов молодого возраста, перенесших ИМ, преобладали мужчины. Избыточную массу тела имели 40 % пациентов, ожирение I степени – 8 %, в группе контроля избыточную массу тела имели 26,7 % участников исследования. Обращает на себя внимание большой процент курильщиков в группе пациентов с ИМ – более трех четвертей (в группе сравнения – одна четверть), а также большая распространенность артериальной гипертензии и отягощенного по ранним сердечно-сосудистым заболеваниям семейного анамнеза. 16 % пациентов уже перенесли ранее ИМ, причем 8 % имели в анамнезе два ИМ. Среди локализаций наиболее распространены переднебоковой и задний ИМ (рис. 1). ИМ с подъемом сегмента ST составил 70 % всех случаев, без подъема сегмента ST – 30 %.
V 40
-
■ Передний ■ Переднебоковой
-
□ Задний ■ Заднебоковой
Рис. 1. Локализация инфаркта миокарда, %
-
■ 1 12 3
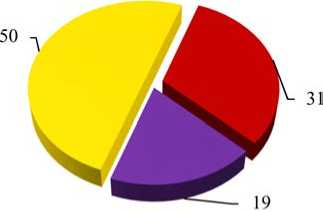
Рис. 2. Количество пораженных коронарных артерий, %
Всем пациентам было проведено первичное чрескожное коронарное вмешательство, в ходе выполнения которого у 69 % выявлено две и более коронарных артерии со стенозами более 50 % (рис. 2). У большинства больных симптомзави-симыми артериями были либо передняя межжелудочковая, либо правая коронарная артерии, являющиеся наиболее крупными среди коронарных артерий.
Стентирование было выполнено 71,4 % больных, из них в 40 % случаев установлены стенты с лекарственным покрытием. По данным ряда исследований, особенности выполнения процедуры стентирования, в частности такие параметры, как диаметр и общая длина стентов, оказывают влияние на риски последующих тромбозов [26]. В нашем исследовании диаметр стента менее 3 мм был у каждого третьего пациента, общая длина стентов более 18 мм практически у всех пациентов.
После выписки из стационара пациентам была рекомендована медикаментозная терапия согласно последним международным клиническим рекомендациям по ведению пациентов с ИМ. Так, ингибиторы ангиотензинпревращающего фермента (АПФ) /сартаны были назначены 80 % пациентов, бета-адреноблокаторы – 88 %, статины в максимальных дозах и двойная антитромбоцитарная терапия, включающая ацетилсалициловую кислоту и блокатор P2Y12-рецепторов тромбоцитов, – всем больным (табл. 2).
Таблица 2
Принимаемые лекарственные препараты
|
Группа лекарственных препаратов |
Действующее вещество |
Доля назначений, % |
|
Ингибиторы АПФ/сартаны |
Периндоприл |
70,0 |
|
Рамиприл |
10,0 |
|
|
Лозартан |
10,0 |
|
|
Валсартан |
5,0 |
|
|
Телмисартан |
5,0 |
|
|
Бета-адреноблокторы |
Бисопролол |
59,2 |
|
Метопролола сукцинат |
31,8 |
|
|
Карведилол |
4,5 |
|
|
Небиволол |
4,5 |
|
|
Ацетилсалициловая кислота |
Ацетилсалициловая кислота |
100,0 |
|
Блокатор P2Y12-рецепторов тромбоцитов |
Клопидогрел |
72,0 |
|
Тикагрелор |
24,0 |
|
|
Прасугрел |
4,0 |
|
|
Статины |
Аторвастатин |
84,0 |
|
Розувастатин |
16,0 |
Среди ингибиторов АПФ / сартанов преобладало назначение периндоприла, имеющего высокое сродство к тканевому АПФ, что обусловливает дополнительные органопротективные свойства данного препарата [27]. В группе бета-адреноблокаторов больший процент назначений пришелся на кардиоселективный бисопролол, в группе блокаторов P2Y12-рецепторов тромбоцитов – на клопи-догрел, в группе статинов – на аторвастатин. Приверженность к лечению в нашем исследовании приближалась к 100 %. Таким образом, все пациенты получили адекватную терапию, направленную на улучшение прогноза.
Протокол исследования был одобрен локальным этическим комитетом при Пермском государственном медицинском университете имени академика Е.А. Вагнера МЗ РФ в соответствии с Хельсинкской декларацией (2008). Все пациенты, включенные в исследование, подписали добровольное информированное согласие на участие в нем.
Диагноз ИМ устанавливался согласно «Четвертому универсальному определению инфаркта миокарда» [28]. В соответствии с классификацией Всемирной организации здравоохранения (ВОЗ) молодым считали возраст менее 45 лет. Оценка состояния эндотелиального гемостаза проводилась через 12 месяцев после ИМ. Забор крови у пациентов производился натощак из периферической вены в вакуумные системы, содержащие 3,2%-ный раствор безводного цитрата натрия в соотношении 1:10. Для определения агрегации тромбоцитов с ристоцетином образцы крови центрифугировали при 200g в течение 7 мин, затем собирали обогащенную тромбоцитами плазму. Агрегацию тромбоцитов исследовали по методу Борна с помощью лазерного анализатора агрегации тромбоцитов «Биола» АЛА-Т2. Фибринолитическую активность крови определяли с помощью Хагеман- зависимого фибринолиза по методике Г.Ф. Еремина, А.Г. Архипова (1981, 1982). Через 12 месяцев после ИМ оценивали частоту наступления комбинированной конечной точки, которая включала в сердечнососудистую смерть повторный ИМ и развитие нестабильной стенокардии.
Статистическая обработка данных проводилась на базе пакета прикладной программы Microsoft Excel и пакета прикладных статистических программ StatSoft Statistica 13.0. Количественные показатели представлены как среднее арифметическое ± стандартное отклонение, качественные – как частоты, выраженные в процентах. Статистически значимым считали уровень различий при p ≤ 0,05.
Результаты и их обсуждение. Результаты лабораторной оценки гемостаза через 12 месяцев после ИМ представлены в табл. 3.
Таблица 3
Показатели гемостаза участников исследования
|
Показатель |
Молодые пациенты с ИМ, n = 25 |
Группа контроля, n = 15 |
p |
|
АПТВ, с |
28,5 ± 2,8 |
33,3 ± 0,7 |
˂0,05 |
|
ПТВ, с |
13,7 ± 0,7 |
15,07 ± 0,1 |
˂0,05 |
|
ТВ, с |
16,0 ± 1,2 |
18,53 ± 1,0 |
˂0,05 |
|
Фибриноген, г/л |
3,2 ± 0,6 |
2,94 ± 0,1 |
˂0,05 |
|
Агрегация тромбоцитов с АДФ, с |
10,3 ± 0,4 |
14,9 ± 0,2 |
˂0,05 |
|
Агрегация тромбоцитов с ристоцети-ном, % |
66,2 ± 2,3 |
64,3 ± 3,1 |
˃0,05 |
|
ХЗФ, мин |
12,0 ± 3,6 |
9,6 ± 0,4 |
˂0,05 |
Пациенты после ИМ имели более выраженные изменения в системе коагуляционного гемостаза: укорочение активированного парциального тромбопластинового времени (АПТВ), протромбинового времени (ПТВ), тромбинового времени (ТВ), увеличение концентрации фибриногена.
Нарушение в системе гемостаза является важным фактором, оказывающим влияние на течение реабилитационного периода после ИМ. Так, в ряде исследований было показано, что повышение коагуляционной активности после ЧКВ связано с более высоким риском повторных сердечно-сосудистых событий, таких как рестеноз или повторный ИМ [29–31].
Исследование агрегационной функции тромбоцитов с АДФ выявило значимое повышение их активности в группе пациентов, перенесших ИМ, по сравнению со здоровыми лицами (ОШ = 4,4; 95%-ный ДИ 1,5–12,0; р ˂ 0,05). В нескольких проспективных исследованиях была обнаружена связь между агрегационной активностью тромбоцитов и развитием сердечно-сосудистых событий у пациентов с установленным диагнозом ИБС [32, 33]. Исследования TRITON TIMI 38 и PLATO показали, что эффективное ингибирование АДФ-рецепторов улучшает дол- госрочный прогноз выживаемости пациентов [34, 35]. Недавнее исследование ADAPT-DES продемонстрировало, что высокая остаточная реактивность тромбоцитов на адекватной терапии антагонистами P2Y12-рецепторов тромбоцитов ведет к увеличению риска тромбоза стента, повторного ИМ и смертности от всех причин [36].
В нашем исследовании значимой разницы по агрегационной активности тромбоцитов с ристоце-тином между двумя группами обнаружено не было (ОШ = 1,9; 95%-ный ДИ 0,2–20,2; р ˃ 0,05). Ряд исследований свидетельствует о повышении уровня фактора Виллебранда у пациентов с ИМ. Австрийские ученые пришли к выводу, что высокий уровень фактора Виллебранда у пациентов с ИМ увеличивает риск повторных ишемических событий [37]. A. Sambola et al. [38] обнаружили связь между повышением уровня фактора Виллебранда в плазме крови и устойчивостью тромбов к фибринолизу у пациентов с ИМ с подъемом сегмента ST. В свою очередь K. Ozawa et al. [39] показали, что увеличение содержания эндотелийассоциированного фактора Виллебранда замедляет восстановление кровотока в микроциркулярном русле после ИМ. Китайскими учеными был проведен крупный метаанализ, который оценивал кинетику фактора Виллебранда после ИМ. Выявлено, что самая высокая концентрация фактора Виллебранда наблюдается в первую неделю после ИМ, а затем она постепенно снижается. Установлено, что высокая концентрация фактора Виллебранда после ИМ имеет прогностическое значение и может использоваться для оценки краткосрочного прогноза [37].
Группа пациентов, перенесших ИМ, характеризовалась депрессией системы Хагеман-зависимо-го фибринолиза. По данному показателю была достигнута статистическая достоверность (ОШ = 6,6; 95%-ный ДИ 1,1–14,7; р ˂ 0,05). В работах последних лет снижение процессов эндогенного фибринолиза отмечалось в качестве неблагоприятного про- гностического маркера при остром коронарном синдроме [40, 41]. В исследовании M. Farag et al. [42] было показано, что у пациентов с высоким сердечнососудистым риском спустя 30 дней после ИМ функция эндогенного фибринолиза остается нарушенной, было высказано предположение, что оценка эндогенного фибринолиза после ИМ может помочь в выявлении пациентов, у которых сохраняется высокий сердечно-сосудистый риск несмотря на выполнение ЧКВ и применение двойной антитромботической терапии. В работах ученых пермской школы также отмечено, что ухудшение показателей системы фибринолиза у пациентов после ИМ имеет неблагоприятную прогностическую значимость [43]. Предполагается, что эндогенный фибринолиз может стать новой мишенью для медикаментозной терапии у пациентов высоким риском неблагоприятных событий [41].
Выводы. Через 12 месяцев после ИМ у молодых пациентов сохраняется высокий риск повторных сердечно-сосудистых событий. Наряду с традиционными факторами риска, такими как курение, дислипидемия, избыточная масса тела, отягощенный по ранним сердечно-сосудистым заболеваниям семейный анамнез, имеется высокий тромбогенный риск, который обусловлен тяжелым поражением коронарного русла, особенностями процедуры стентирования, а также выраженными изменениями в системе гемостаза. Косвенная оценка содержания фактора Виллебранда у пациентов, находящихся на адекватной двойной антитромботической терапии, позволяет говорить о нормализации данного показателя в реабилитационном периоде ИМ. Тем не менее наблюдается нарушение функциональной активности тромбоцитов, склонность к гиперкоагуляции и ухудшение процессов эндогенного фибринолиза.
Финансирование. Исследование не имело спонсорской поддержки.
Список литературы Оценка тромборезистентности эндотелия как потенциального фактора риска повторных сердечно-сосудистых событий у молодых пациентов, перенесших инфаркт миокарда
- Mathers C.D., Loncar D. Projections of global mortality and burden of disease from 2002 to 2030 // PLoS Med. - 2006. - Vol. 3, № 11. - P. 2011-2030. DOI: 10.1371/journal.pmed.0030442
- Acute myocardial infarction in the young - the University of Michigan experience / M. Doughty, R. Mehta, D. Bruckman, S. Das, D. Karavite, T. Tsai, K. Eagle // Am. Heart J. - 2002. - № 143. - P. 56-62. DOI: 10.1067/mhj.2002.120300
- Clinical and epidemiological characteristics of juvenile myocardial infarction in Italy: the GISSI experience / M. Imazio, M. Bobbio, S. Bergerone, S. Barlera, A.P. Maggioni // G. Ital. Cardiol. - 1998. - № 28. - P. 505-512.
- Prior myocardial infarction in the young: predisposes to a high relative risk but low absolute risk of a sudden cardiac death / B. Risgaard, J.B. Nielsen, R. Jabbari, S. Haunsø, A. Gaarsdal Holst, B.G. Winkel, J. Tfelt-Hansen // Europace. - 2013. - № 15. - P. 48-54. DOI: 10.1093/europace/eus190
- Cardiovascular diseases (CVDs) [Электронный ресурс] // World Health Organization. - 2017. - URL: http:// www.who.int/mediacentre/factsheets/fs317/en/ (дата обращения: 26.11.2019).
- Characterization of the average daily ischemic and bleeding risk after primary PCI for STEMI / G. Giustino, R. Mehran, G.D. Dangas, A.J. Kirtane, B. Redfors, P. Généreux, S.J. Brener, J. Prats [et al.] // J. Am. Coll. Cardiol. - 2017. - № 70. - P. 1846-1857.
- DOI: 10.1016/j.jacc.2017.08.018
- Okafor O., Gorog D. Endogenous fibrinolysis: an important mediator of thrombus formation and cardiovascular risk // J. Am. Coll. Cardiol. - 2015. - № 65. - P. 1683-1699.
- DOI: 10.1016/j.jacc.2015.02.040
- Impaired fibrinolytic capacity and increased fibrin formation associate with myocardial infarction / K. Leander, M. Blomback, H. Walle'n, S. He // Thromb. Haemost. - 2012. - № 107. - P. 1092-1099.
- DOI: 10.1160/TH11-11-0760
- Davignon J., Ganz P. Role of endothelial dysfunction in atherosclerosis // Circulation. - 2004. - № 109. - Р. 327-332.
- DOI: 10.1161/01.CIR.0000131515.03336.f8
- Borissoff J.I., Spronk H.M., Ten Cate H. The hemostatic system as a modulator of atherosclerosis // N. Engl. J. Med. - 2011. - Vol. 364, № 18. - P. 1746-1760.
- DOI: 10.1056/NEJMra1011670
- Van Gils J.M., Zwaginga J.J., Hordijk P.L. Molecular and functional interactions among monocytes, platelets, and endothelial cells and their relevance for cardiovascular diseases // J. Leukoc. Biol. - 2009. - Vol. 85, № 2. - Р. 195-204.
- DOI: 10.1189/jlb.0708400
- Jin R.C., Voetsch B., Loscalzo J. Endogenous mechanisms of inhibition of platelet function // Microcirculation. - 2005. - Vol. 12, № 3. - Р. 247-258.
- DOI: 10.1080/10739680590925493
- Platelet glycoprotein Ibalpha forms catch bonds with human WT vWF but not with type 2B von Willebrand disease vWF / T. Yago, J. Lou, T. Wu, J. Yang, J.J. Miner, L. Coburn, J.A. López, M.A. Cruz [et al.] // J. Clin. Invest. - 2008. - Vol. 118, № 9. - P. 3195-3207.
- DOI: 10.1172/JCI35754
- Ruggeri Z.M. Von Willebrand factor, platelets and endothelial cell interactions // J. Thromb. Haemost. - 2003. - Vol. 1, № 7. - Р. 1335-1342.
- DOI: 10.1046/j.1538-7836.2003.00260.x
- Contribution of platelet vs. endothelial VWF to platelet adhesion and hemostasis / S. Kanaji, S.A. Fahs, Q. Shi, S.L. Haberichter, R.R. Montgomery // J. Thromb. Haemost. - 2012. - № 10. - Р. 1646-1652.
- DOI: 10.1111/j.1538-7836.2012.04797.x
- Yee A., Kretz C.A. Von Willebrand factor: form for function // Semin. Thromb. Hemost. - 2014. - № 40. - Р. 17-27.
- DOI: 10.1055/s-0033-1363155
- Circulating endothelial cells and von Willebrand factor as indices of endothelial damage/dysfunction in coronary artery disease: a comparison of central vs. peripheral levels and effects of coronary angioplasty / C.J. Boos, R.J. Jaumdally, R.J. MacFadyen, C. Varma, G.Y.H. Lip // J. Thromb. Haemost. - 2007. - № 5. - Р. 630-632.
- DOI: 10.1111/j.1538-7836.2007.02341.x
- Hypoxia-induced exocytosis of endothelial cell Weibel-Palade bodies. A mechanism for rapid neutrophil recruitment after cardiac preservation / D.J. Pinsky, Y. Naka, H. Liao, M.C. Oz, D.D. Wagner, T.N. Mayadas, R.C. Johnson, R.O. Hynes [et al.] // J. Clin. Invest. - 1996. - № 97. - Р. 493-500.
- DOI: 10.1172/JCI118440
- Elevated plasma von Willebrand factor levels in patients with active ulcerative colitis reflect endothelial perturbation due to systemic inflammation / P. Zezos, G. Papaioannou, N. Nikolaidis, T. Vasiliadis, O. Giouleme, N. Evgenidis // World J. Gastroenterol. - 2005. - № 11. - Р. 7639-7645.
- DOI: 10.3748/wjg.v11.i48.7639
- Lenting P.J., Christophe O.D., Denis C.V. Von Willebrand factor biosynthesis, secretion, and clearance: connecting the far ends // Blood. - 2015. - Vol. 125, № 13. - Р. 2019-2028.
- DOI: 10.1182/blood-2014-06-528406
- Signaling during platelet adhesion and activation / Z. Li, M.K. Delaney, K.A. O'Brien, X. Du // Arterioscler. Thromb. Vasc. Biol. - 2010. - Vol. 30, № 12. - Р. 2341-2349.
- DOI: 10.1161/ATVBAHA.110.207522
- Altered fibrin architecture is associated with hypofibrinolysis and premature coronary atherothrombosis / J.P. Collet, Y. Allali, C. Lesty, M.L. Tanguy, J. Silvain, A. Ankri, B. Blanchet, R. Dumaine [et al.] // Arterioscler. Thromb. Vasc. Biol. - 2006 - Vol. 26. - Р. 2567-2573.
- DOI: 10.1161/01.ATV.0000241589.52950.4c
- McMullen B.A., Fujikawa K. Amino acid sequence of the heavy chain of human a-factor XIIa (activated Hageman factor) // J. Biol. Chem. - 1985. - № 260. - Р. 5328-5341.
- Binnema D.J., Dooijewaard G., Turion P.N.C. An analysis of the activators of single-chain urokinase-type plasminogen activator (scu-PA) in the dextran sulphate euglobulin fraction of normal plasma and of plasmas deficient in factor XII and prekallikrein // Thromb. Haemost. - 1991. - № 65. - Р. 144-148.
- DOI: 10.1055/s-0038-1647473
- FXII / G. Fuhrer, M.J. Gallimore, W. Heller, H.E. Hoffmeister // Blut. - 1990. - № 61. - Р. 258-266.
- DOI: 10.1007/BF01732874
- Причины тромбозов стентов коронарных артерий / В.И. Ганюков, А.А. Шилов, Н.С. Бохан, Г.В. Моисеенков, Л.С. Барбараш // Международный журнал интервенционной кардиоангиологии. - 2012. - № 28. - С. 29-34.
- Кукес В.Г. Клиническая фармакология. - М.: ГЭОТАР-Медиа, 2008. - С. 392-395.
- Fourth universal definition of myocardial infarction [Электронный ресурс] / K. Thygesen, J.S. Alpert, A.S. Jaffe, B.R. Chaitman, J.J. Bax, D.A. Morrow, H.D. White [et al.] // European Heart Journal. - 2018. - Vol. 13, № 138 (20). - P. e618-e651.
- DOI: 10.1161/CIR.0000000000000617
- The association of plasma fibrinogen with the extent and complexity of coronary lesions in patients with acute coronary syndromes / A. Kurtul, M. Yarlioglues, S.N. Murat, M. Duran, F. Oksuz, C. Koseoglu, I.E. Celik, A. Kilic [et al.] // Kardiol. Pol. - 2016. - № 74. - Р. 338-345.
- DOI: 10.5603/KP.a2015.0196
- Plasma fibrinogen levels and restenosis after primary percutaneous coronary intervention / A. Lupi, G.G. Secco, A. Rognoni, L. Rossi, M. Lazzero, F. Nardi, R. Rolla, G. Bellomo [et al.] // J. Thromb. Thrombolysis. - 2012. - № 33. - Р. 308-317.
- DOI: 10.1007/s11239-011-0628-z
- Elevated serum fibrinogen is associated with 12-month major adverse cardiovascular events following percutaneous coronary intervention / E. Mahmud, O. Behnamfar, F. Lin, R. Reeves, M. Patel, L. Ang [et al.] // J. Am. Coll. Cardiol. - 2016. - № 67. - Р. 2556-2557.
- DOI: 10.1016/j.jacc.2016.03.540
- Platelet hyperreactivity and prognosis in survivors of myocardial infarction / M.D. Trip, V.M. Cats, F.J. van Capelle, J. Vreeken // N. Engl. J. Med. - 1990. - № 322. - Р. 1549-1554.
- DOI: 10.1056/NEJM199005313222201
- Platelet function monitoring in patients with coronary artery disease / P.A. Gurbel, R.C. Becker, K.G. Mann, S.R. Steinhubl, A.D. Michelson // J. Am. Coll. Cardiol. - 2007. - № 50. - Р. 1822-1834.
- DOI: 10.1016/j.jacc.2007.07.051
- TRITON-TIMI 38 Investigators. Prasugel versus clopidogrel in patients with acute coronary syndromes / S.D. Wiviott, E. Braunwald, C.H. McCabe, G. Montalescot, W. Ruzyllo, S. Gottlieb, F.-J. Neumann, D. Ardissino [et al.] // N. Engl. J. Med. - 2007. - № 357. - Р. 2001-2015.
- DOI: 10.1056/NEJMoa0706482
- Ticagrelor versus clopidogrel in patients with acute coronary syndromes / L. Wallentin, R.C. Becker, A. Budaj, C.P. Cannon, H. Emanuelsson, C. Held, J. Horrow, S. Husted [et al.] // N. Engl. J. Med. - 2009. - № 361. - Р. 1045-1057.
- DOI: 10.1056/NEJMoa0904327
- Impact of aspirin and clopidogrel hyporesponsiveness in patients treated with drug-eluting stents: 2-year results of a prospective, multicenter registry study / T.D. Stuckey, A.J. Kirtane, B.R. Brodie, Bernhard Witzenbichler, C. Litherland, G. Weisz, M.J. Rinaldi, F.-J. Neumann [et al.] // JACC Cardiovasc. Interv. - 2017. - № 10. - Р. 1607-1617.
- DOI: 10.1016/j.jcin.2017.05.059
- Kinetics of plasma von Willebrand factor in acute myocardial infarction patients: a meta-analysis / X. Wang, J. Zhao, Y. Zhang, X. Xue, J. Yin, L. Liao, C. Xu, Y. Hou [et al.] // Oncotarget. - 2017. - Vol. 8, № 52. - Р. 90371-90379.
- DOI: 10.18632/oncotarget.20091
- Increased von Willebrand factor, P-selectin and fibrin content in occlusive thrombus resistant to lytic therapy / A. Sambola, B. García Del Blanco, M. Ruiz-Meana, J. Francisco, J.A. Barrabés, J. Figueras, J. Bañeras, I. Otaegui [et al.]. // Thromb. Haemost. - 2016. - Vol. 115, № 6. - Р. 1129-1137.
- DOI: 10.1160/TH15-12-0985
- Molecular Imaging of VWF (von Willebrand Factor) and Platelet Adhesion in Postischemic Impaired Microvascular Reflow / K. Ozawa, W. Packwood, O. Varlamov, Y. Qi, A. Xie, M.D. Wu, Z. Ruggeri, J. López [et al.] // Circ. Cardiovasc. Imaging. - 2018. - Vol. 11, № 11. - Р. 1-9.
- DOI: 10.1161/CIRCIMAGING.118.007913
- Impaired endogenous thrombolysis in acute coronary syndrome patients predicts cardiovascular death and nonfatal myocardial infarction / S. Saraf, C. Christopoulos, I.B. Salha, D.J. Stott, D.A. Gorog // J. Am. Coll. Cardiol. - 2010. - Vol. 55, № 19. - Р. 2107-2115.
- DOI: 10.1016/j.jacc.2010.01.033
- Impaired thrombolytic status predicts adverse cardiac events in patients undergoing primary percutaneous coronary intervention / C. Christopoulos, M. Farag, K. Sullivan, D. Wellsted, D.A. Gorog // Thromb. Haemost. - 2017. - Vol. 117, № 3. - Р. 457-470.
- DOI: 10.1160/TH16-09-0712
- Impaired endogenous fibrinolysis in ST-segment elevation myocardial infarction patients undergoing primary percutaneous coronary intervention is a predictor of recurrent cardiovascular events: the RISK PPCI study / М. Farag, N. Spinthakis, Y.X. Gue, M. Srinivasan, K. Sullivan, D. Wellsted, D.A. Gorog // European Heart Journal. - 2019. - Vol. 40, № 3. - Р. 295-305.
- DOI: 10.1093/eurheartj/ehy656
- Рямзина И.Н, Глебова С.А. Показатели гемостаза и липидного профиля как предикторы сердечно-сосудистой смерти у больных, перенесших инфаркт миокарда // Пермский медицинский журнал. - 2003. - Т. 20, № 2. - С. 73-77.


