Оценка вероятности и частоты наличия перенесенных “немых” инсультов у пациентов с гипертонической болезнью на фоне сахарного диабета 2-го типа и без него
Автор: Тюкалова Людмила Ивановна, Лукьянова Мария Александровна, Заутнер Наталья Александровна, Гарганеева Наталья Петровна
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: В помощь практическому врачу
Статья в выпуске: 3 т.29, 2014 года.
Бесплатный доступ
Получены результаты клинического определения вероятности и частоты наличия амбулаторных “немых” инсультов у пациентов с гипертонической болезнью (ГБ) на фоне сахарного диабета (СД) 2-го типа или без него. Также получены данные о том, что амбулаторные “немые” инсульты у пациентов с артериальной гипертонией (АГ) на фоне СД случаются в 8 раз чаще, чем у пациентов с АГ без СД. Результаты оценки клинического определения вероятности и частоты “немых” инсультов были следующие: пациенты с АГ имели 10% высокой вероятности наличия перенесенного “немого” инсульта, 40% умеренной вероятности и 50% низкой вероятности наличия перенесенного “немого” инсульта, в то время как пациенты с АГ на фоне СД имели 60% высокой вероятности наличия перенесенного “немого” инсульта, 30% умеренной вероятности и 10% низкой вероятности наличия перенесенного “немого” инсульта. Полученные данные свидетельствуют о том, что наличие у пациентов СД чаще способствует развитию “немых” инсультов, а определение клинической вероятности наличия перенесенного амбулаторного “немого” инсульта предложенным способом позволит своевременно направить пациентов с умеренной или высокой вероятностью наличия амбулаторных инсультов на проведение наиболее адекватных и своевременных диагностических и лечебно-профилактических мероприятий.
Артериальная гипертония, сахарный диабет, инсульт, артериальное давление, гипергликемия
Короткий адрес: https://sciup.org/14919972
IDR: 14919972 | УДК: 616.379-008.64-06:616.12-008.331.1]-02:616.831-005.1-039.4
Evaluation of likelihood and frequency of “silent” strokes in hypertensive patients with or without type 2 diabetes mellitus
The study presents data on clinical evaluation of the likelihood and frequency of “silent” strokes in ambulatory hypertensive patients with or without type 2 diabetes mellitus (T2DM). The results of the study showed that “silent” strokes occurred 8 times more often in hypertensive patients with T2DM compared with patients without T2DM. Results of the clinical evaluation of the likelihood and frequency of “silent” strokes showed that 10%, 40%, and 50% of T2DM-free hypertensive patients had high, moderate, and low chances of past “silent” strokes, respectively, whereas 60%, 30%, and 10% of hypertensive patients with T2DM had high, moderate, and low probabilities of past silent strokes, respectively. Our data suggested that the presence of T2DM contributed to more frequent development of “silent” strokes. Evaluation of clinical probability of the ambulatory “silent” strokes by the proposed method will contribute to timely referral of ambulatory patients with moderate or high stroke likelihood to the most appropriate diagnostic, medical, and preventive services.
Текст научной статьи Оценка вероятности и частоты наличия перенесенных “немых” инсультов у пациентов с гипертонической болезнью на фоне сахарного диабета 2-го типа и без него
Сосудистые поражения мозга в экономически развитых странах к концу нашего столетия выдвинулись в число ведущих причин смертности населения, составляя в ее структуре около 14%. Мозговой инсульт определяет более 30% всех случаев смерти от сердечно-сосудистых заболеваний [1]. В первую очередь, это связано с постарением населения, т.к. сосудистые заболевания являются преимущественно заболеваниями пожилого и старческого возраста.
Эпидемиологические исследования показали роль и значимость в развитии сосудистой патологии мозга так называемых факторов риска, т.е. таких особенностей внешней среды или самого организма, которые увеличивают риск возникновения заболевания [9]. К основным факторам риска относятся: возраст старше 40 лет; наследственно-семейная предрасположенность; ожирение (нередко сопровождающееся гиперхолестеринемией); недостаточная физическая активность и психоэмоциональ- ное перенапряжение; курение и систематическое употребление алкоголя; алиментарные факторы (избыточное потребление животного жира, поваренной соли) [3].
Одним из главных факторов риска является СД, форсирующий развитие атеросклероза. Важно, что даже незначительное повышение содержания сахара в крови способствует учащению инсультов. Нам не встретилось работ, в которых бы оценивалась вероятность и частота “немых” инсультов у пациентов с ГБ на фоне СД. Этот факт явился предпосылкой проведения данных исследований [6].
Наличие СД 2-го типа достоверно повышает риск развития инсульта в 2–6 раз, при этом уровень смертности от сердечно-сосудистых заболеваний в целом и от острых нарушений мозгового кровообращения (ОНМК) в частности более чем в 2–4 раза выше у пациентов с СД 2-го типа [4]. Течение расстройств мозгового кровообращения у таких больных тяжелое, поскольку более грубые нарушения углеводного обмена ассоциированы с более высоким уровнем летальности и инвалидизацией. По данным масштабного исследования UKPDS установлено, что уровень HbA1c тесно связан с вероятностью наступления летального исхода вследствие острого инфаркта и инсульта: повышение его концентрации на 1% сопровождалось 17%-ным увеличением частоты инсульта. Важно, что не только тяжелые формы СД 2-го типа, но и инсулино-резистентность также ассоциирована с повышением риска ОНМК [9]. Роль СД как фактора риска возникновения первого инсульта была продемонстрирована в популяции 55–84 лет на основе десятилетнего наблюдения, проводившегося во Фремингеме (США).
Так, выявлено, что у людей старше 40 лет ОНМК возникают на фоне СД в полтора-два раза чаще, чем у лиц, не страдающих этим заболеванием, а в возрасте до 40 лет – в три-четыре раза чаще, причем среди заболевших со значительным перевесом преобладают женщины [10]. В возрасте до 40 лет в случае непродолжительного течения СД при гипогликемической коме развивается крово- излияние в мозг, а при длительном (более 15–20 лет) – ИМ. Нередко, особенно у больных с инсультом пожилого возраста СД своевременно не диагностируется, хотя может встречаться у 50% пациентов [5]. Уровень летальности при инсульте существенно выше среди людей, страдающих СД.
До сих пор до конца не установлено соотношение заболеваемости ишемическим и геморрагическим инсультом у больных СД. Так, по данным патологоанатомических исследований, этот показатель практически не отличается от среднепопуляционного – ИМ при СД наблюдается в 3–4 раза чаще, чем кровоизлияние [11]. В то же время, по клиническим данным, ИМ у больных СД развивается в 5–6 раз чаще, чем кровоизлияние.
Первостепенную роль имеет повышение артериального давления. Общеизвестно, что у лиц с АГ инсульты встречаются значительно чаще, чем у “нормотоников” [8]. Систематическое лечение и стойкое снижение артериального давления значительно уменьшают риск церебральных поражений.
Таблица 1
Клиническая характеристика пациентов
|
Признаки |
Количество пациентов, имеющих данный признак в первой группе |
Количество пациентов, имеющих данный признак во второй группе |
Количество пациентов, имеющих данный признак в обеих группах |
|
Возраст |
63±1,5 |
69±1,5 |
66±1,5 |
|
Мужчины |
5 |
4 |
9 |
|
Женщины |
5 |
6 |
11 |
|
АГ I степень |
0 |
0 |
0 |
|
АГ II степень |
0 |
2 |
2 |
|
АГ III степень |
10 |
8 |
18 |
|
АГ <5 лет |
1 |
1 |
2 |
|
АГ 5–10 лет |
2 |
5 |
7 |
|
АГ >10 лет |
7 |
4 |
11 |
|
Наличие СД без тяжелых осложнений и/или риска тяжелой гипогликемии, молодой возраст (целевой уровень HbA1c <6,5%) |
0 |
0 |
0 |
|
Наличие СД без тяжелых осложнений и/или риска тяжелой гипогликемии, средний возраст (целевой уровень HbA1c <7,0%) |
0 |
0 |
9 |
|
Наличие СД без тяжелых осложнений и/или риска тяжелой гипогликемии, пожилой возраст (целевой уровень HbA1c <7,5) |
0 |
9 |
9 |
|
Наличие СД и тяжелые осложнения и/или риск тяжелой гипогликемии, молодой возраст (целевой уровень HbA1c <7,0%) |
0 |
0 |
0 |
|
Наличие СД и тяжелые осложнения и/или риск тяжелой гипогликемии, средний возраст (целевой уровень HbA1c <7,5%) |
0 |
0 |
0 |
|
Наличие СД и тяжелые осложнения и/или риск тяжелой гипогликемии, пожилой возраст (целевой уровень HbA1c <8,0%) |
0 |
1 |
1 |
|
ИБС: СН ФК I |
0 |
0 |
0 |
|
ИБС: СН ФК II |
3 |
4 |
8 |
|
ИБС: СН ФК III |
0 |
0 |
0 |
|
ИБС: СН ФК IV |
0 |
0 |
0 |
|
ИБС <5 лет |
2 |
0 |
2 |
|
ИБС 5–10 лет |
0 |
1 |
1 |
|
ИБС >10 лет |
1 |
3 |
4 |
|
ИМ <5 лет |
0 |
1 |
1 |
|
ИМ >5 лет |
1 |
0 |
1 |
|
Курение <10 лет |
0 |
0 |
0 |
|
Курение 10–20 лет |
0 |
2 |
2 |
|
Курение >20 лет |
5 |
3 |
8 |
В настоящее время мы можем действительно активно развернуть работу по диагностике и лечению ранних форм мозговой сосудистой патологии, что позволит существенно снизить количество острых нарушений мозгового кровообращения (инсультов) и затормозить клиническую эволюцию хронических форм нарушения мозговой гемодинамики (так называемые дисциркуляторные энцефалопатии).
Нередко у больных СД 2-го типа инсульт не диагностируется, т.к. проходит без клинических проявлений, соответственно остается без адекватного лечения, что ведет в свою очередь к повторному инсульту и повышает уровень летальности [4]. Проведение компьютерной томографии с целью скрининга обнаружения наличия перенесенного инсульта невозможно, т.к. данное обследование не только дорогостоящее, но и имеет ограничение частого его использования для пациентов, связанное с рентгенологическим облучением. Нами предложен более простой и менее затратный метод определения вероятности перенесенного амбулаторного инсульта у пациентов с СД 2-го типа, с помощью которого уже на амбулаторно-поликлиническом этапе можно определить степень вероятности наличия амбулаторного инсульта и вовремя направить пациента на необходимое обследование, назначить адекватное лечение, что, возможно, продлит жизнь пациента [6].
Материал и методы
В исследование было включено 20 больных, мужчин и женщин в возрасте от 55 до 85 лет, средний возраст пациентов – 65±5 лет. Пациенты поступали в неврологическое отделение ОГАУЗ “Томская областная клиническая больница” с подозрением на ОНМК. В исследование включались больные ГБ, ассоциированной с СД 2-го типа или без него, с ишемической болезнью сердца (ИБС) или без нее. Обязательным условием включения больных в исследование являлось подписанное каждым пациентом информированное согласие, подтвержденное положительным решением локального этического комитета СибГМУ. Пациенты были разделены на 2 группы: в первой группе пациенты с ГБ имели вторую или третью степень повышения уровня артериального давления. Во второй группе пациенты с ГБ имели вторую или третью степень повышения уровня артериального давления на фоне СД 2-го типа. У 75% из них ГБ ассоциировалась с ИБС, больные имели довольно высокую частоту сопутствующих заболеваний и факторов риска, осложняющих течение АГ. Клиническая характеристика пациентов представлена в таблице 1.
Всем пациентам при поступлении проводились общеклинические исследования. Учитывались следующие параметры: уровень артериального давления, уровень глюкозы крови (исследовалась цельная плазма, натощак), данные компьютерной томографии, неврологической осмотр.
Компьютерная томография проводилась с целью выявления ОНМК, а также с целью выявления очагов перенесенного инсульта (наличие характерных постинсультных кист). Для определения этиологии кисты (посттрав- матическая или постинсультная) использовалась методика морфометрических параметров и интенсивности МР-сигнала [2].
Для клинического определения вероятности и частоты наличия амбулаторных “немых” инсультов у пациентов с ГБ на фоне СД или без него проводили оценку каждого из признаков в баллах соответственно от 1 до 3 баллов с последующим определением частоты амбулаторных инсультов по их сумме. При этом дополнительно определяли наличие следующих клинических признаков: наличие АГ – 1 балл, АГ I стадии –1 балл, II – 2 балла, III – 3 балла. Продолжительность АГ: до 5 лет – 1 балл, 5–10 лет – 2 балла, 10 лет и более – 3 балла.
Наличие СД – 1 балл: нет тяжелых осложнений и/или риска тяжелой гипогликемии, молодой возраст (целевой уровень HbA1c <6,5%) – 1 балл, нет тяжелых осложнений и/или риска тяжелой гипогликемии, средний возраст (целевой уровень HbA1c <7,0%) – 2 балла, нет тяжелых осложнений и/или риска тяжелой гипогликемии, пожилой возраст (целевой уровень HbA1c <7,5) – 3 балла, есть тяжелые осложнения и/или риск тяжелой гипогликемии, молодой возраст (целевой уровень HbA1c <7,0%) – 2 балла, есть тяжелые осложнения и/или риск тяжелой гипогликемии, средний возраст (целевой уровень HbA1c <7,5%) – 3 балла, есть тяжелые осложнения и/или риск тяжелой гипогликемии, пожилой возраст (целевой уровень HbA1c <8,0%) – 3 балла. Продолжительность СД: до 5 лет – 1 балл, 5–10 лет – 2 балла, 10 лет и более – 3 балла.
Наличие ИБС – 1 балл, стенокардия напряжения: функциональный класс I – 1 балл, II – 2 балла, III – 2,5 балла, IV – 3 балла. Продолжительность ИБС: до 5 лет – 1 балл, 5–10 лет – 2 балла, 10 лет и более – 3 балла.
Возраст пациентов: до 55 лет – 1 балл, от 55 до 65 – 2 балла, старше 65 – 3 балла.
Приверженность к лечению: постоянный прием препаратов – 1 балл, непостоянный прием препаратов – 2 балла, отсутствие приема препаратов – 3 балла. Наличие в анамнезе ИМ – 1 балл: более 5 лет – 2 балла, менее 5 лет – 3 балла. Курение – 1 балл: до 10 лет – 1 балл, 10–20 лет – 2 балла, 30 лет и более – 3 балла.
При сумме баллов более 22 определяют соответственно высокую, при сумме баллов от 15 до 21 – умеренную и при сумме баллов менее 14 – низкую вероятность наличия перенесенного амбулаторного “немого” инсульта. Критериями исключения являлись больные симптоматической АГ, СД 1-го типа, а также пациенты, ранее переносившие ОНМК.
Результаты
После проведения компьютерной томографии и обработки данных получены следующие результаты: в пер-
Таблица 2
Количество пациентов, перенесших “немой” инсульт (n=12)
|
Пациенты с АГ |
Пациенты с сочетанием АГ и СД |
p |
|
|
n% |
n |
% |
|
|
2 16,7 |
10 |
83,4 |
p=0,004 (c2=8,14) |
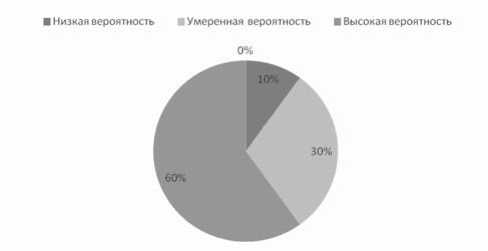
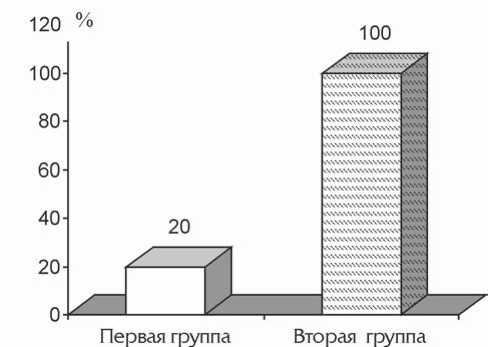
Рис. 1. Доля (%) пациентов, перенесших амбулаторный инсульт
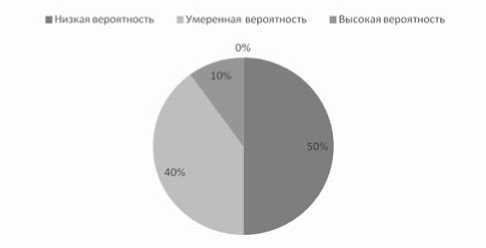
Рис. 2. Вероятность наличия перенесенного амбулаторного инсульта у пациентов первой группы
Рис. 3. Вероятность наличия перенесенного амбулаторного инсульта у пациентов второй группы вой группе (пациенты с АГ) два человека (20%) имели характерные постинсультные кисты, следовательно, перенесли амбулаторный инсульт. Во второй группе (пациенты с АГ на фоне СД) все пациенты (100%) имели характерные постинсультные кисты (рис. 1).
Следовательно, у пациентов, страдающих АГ на фоне СД 2-го типа, “немые” инсульты происходят значительно чаще. Это положение подтверждают данные, приведенные в таблице 2.
Результаты оценки клинического определения вероятности и частоты амбулаторных инсультов в зависимости от уровня вероятности были следующие: в первой
Таблица 3
Количество пациентов, перенесших “немой” инсульт, в зависимости от уровня вероятности его возникновения, n=10
Во второй группе высокую вероятность наличия перенесенного амбулаторного инсульта имели 6 человек (60%), умеренную – 3 человека (30%), низкую вероятность – 1 человек (10%), рисунок 3.
На основании полученных данных, мы можем утверждать, что пациенты с АГна фоне СД 2-го типа значительно чаще – на 50% (p ≤ 0,001) – имеют высокую вероятность наличия перенесенного “немого” инсульта, чем пациенты с АГ без СД (табл. 3).
Таким образом, на основании данных, полученных в ходе исследования, можно сделать вывод, что “немые” инсульты у пациентов с АГ на фоне СД 2-го типа случаются в 8 раз чаще, чем у пациентов с АГ без СД. Также пациенты с диабетом имеют на 50% чаще высокий уровень наличия перенесенных “немых” инсультов.
Предлагаемый способ клинического определения амбулаторного инсульта позволяет с наибольшей точностью прогнозировать клиническую вероятность наличия перенесенного амбулаторного “немого” инсульта у больных АГ на фоне СД 2-го типа или без него, что является важным для проведения наиболее адекватных и своевременных диагностических и лечебно-профилактических мероприятий.
Список литературы Оценка вероятности и частоты наличия перенесенных “немых” инсультов у пациентов с гипертонической болезнью на фоне сахарного диабета 2-го типа и без него
- Виленский Б.С. Современная тактика борьбы с инсультом. -СПб.: Фолиант, 2005. -288 с.
- Волченко С.Н., Лаптев В.Я., Лишманов Ю.Б. Морфометрическая оценка ликворосодержащих структур головного мозга при внутримозговых кистах различного генеза по данным МР-томографии//Сибирский медицинский журнал (Томск). -2008. -№ 4, вып. 2. -С. 107-110.
- Гусев Е.И., Скворцова В.И. Ишемия головного мозга. -М.: Медицина, 2001. -328 с.
- Очерки ангионеврологии/под ред. чл.-корр. РАМН З.А. Суслиной. -М.: Атмосфера, 2005. -359 с.
- Снижение заболеваемости, смертности и инвалидности от инсультов в Российской Федерации/под ред. В.И. Скворцовой. -М.: Литтерра, 2008. -192 с.
- Способ клинического определения вероятности наличия перенесенного “немого” инсульта у пациентов с артериальной гипертонией: приоритетная справка № 2013137008 от 6 августа 2013 г./Обладатель СибГМУ совместно с авторами: Л.И. Тюкалова, М.А. Лукьянова, Н.А. Заутнер.
- Girerd X., Giral P. Risk stratification for the prevention of cardiovascular complications of Hypertension//Curr. Med. Res. Opin. -2004. -Vol. 20(7). -P. 1137-1142.
- Hacke W., Kaste M., Olsen T.S., Orgogozo J.-M. et al. European Stroke Initiative recommendations for stroke management. Organization of stroke care//J. Neurol. -2000. -P. 732-748.
- Haffner S.M. Obesity and the metabolic syndrome: the San Antonio Heart Study//Br. J. Nutr. -2000. -Vol. 83, suppl. 1. -P. 67-70.
- Leonardi-Bee J., Bath P., Phillips S.J., Sandercock P. Blood pressure and clinical outcomes in the International Stroke Trial//Stroke. -2002. -Vol. 33. -P. 1315-1320.
- Wong E., Hachinski V. Closing remarks: on stroke prevention guidelines, organization of care and future perspectives//Stroke Prevention/ed. by B. Gorelick. -Oxford, 2002. -P. 255-257.


