Оценка значимости эритроцитарных индексов в качестве маркеров формирования метаболических и микрососудистых осложнений у пациентов с сахарным диабетом 1-го и 2-го типов
Автор: Костицына Я.А., Мусина Н.Н., Аржаник М.Б., Саприна Т.В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Клинические исследования
Статья в выпуске: 3 т.36, 2021 года.
Бесплатный доступ
Морфология эритроцита - отражение как физиологических, так и патологических реакций, происходящих в организме пациентов с сахарным диабетом (СД) (гипергликемия, дисфункция жировой ткани, дислипидемия, перекисное окисление липидов, ангиопатии, в т. ч. диабетическая нефропатия и т. д.). В литературе отсутствуют данные, которые бы характеризовали постепенное и проградиентное изменение морфологии системы эритрона у пациентов с СД, тем более, анализа взаимосвязи их с патогенетическими факторами, влияющими на них.Цель: оценить характер взаимосвязи эритроцитарных индексов с сосудистыми и метаболическими осложнениями СД 1-го и 2-го типов. Основная задача исследования: определение изменений эритроцитарных индексов на разных стадиях диабетических микроангиопатий и при разных показателях метаболического контроля.Материал и методы. Проведено одномоментное сравнительное, контролируемое, одноцентровое исследование, в которое включены 122 пациента. Все участвовавшие в исследовании пациенты были разделены на группы: первая - пациенты с СД 1-го типа (n = 41), вторая - пациенты с СД 2-го типа (n = 67), третья - группа контроля (n = 14). Статистическая обработка результатов осуществлялась с использованием программы SPSS STATISTICS 20.Результаты. При СД происходит качественное изменение системы эритрона, выражающееся в изменении эритроцитарных индексов. В ходе исследования выявлены значимые ассоциации изменений системы эритрона (эритроцитарных индексов) с различными фенотипическими особенностями пациентов с СД 1-го и 2-го типов: длительность диабета - более 10 лет, СД 2-го типа в сочетании с ожирением, наличие у пациента дислипидемии, диабетической ретинопатии (ДР), а также плохо контролируемого СД при уровне гликированного гемоглобина 8% с последующим увеличением на каждый 1%.Заключение. Требуются дополнительные исследования по использованию данных маркеров как факторов риска неблагоприятного прогноза (риска развития различных осложнений СД), в частности индекса ширины распределения эритроцитов по объему (RDW).
Ритроцитарные индексы, ширина распределения эритроцитов, дислипидемия, сахарный диабет, диабетическая ретинопатия
Короткий адрес: https://sciup.org/149139357
IDR: 149139357 | УДК: 616.379-008.64-06:616.155.1-07:616.1:616-008.9 | DOI: 10.29001/2073-8552-2021-36-3-87-96
Assessment of significance of erythrocyte indices as metabolic and microvascular complications markers in patients with type 1 and type 2 diabetes mellitus
Erythrocyte morphology is a reflection of both physiological and pathological reactions occurring in the body of patients with diabetes mellitus (hyperglycemia, adipose tissue dysfunction, dyslipidemia, lipid peroxidation, angiopathy, diabetic nephropathy, etc.). There are no available data in the literature that would characterize gradual and progressive changes in the morphology of the erythron system in patients with diabetes mellitus, the more so any analysis of the relationships with pathogenetic factors affecting them.Aim. The aim of the study was to evaluate the nature of erythrocyte index relationships with vascular and metabolic complications of type 1 and type 2 diabetes mellitus. The main objective of the study was to determine the changes in red blood cell indices at different stages of diabetic microangiopathies and in the presence of different indicators of metabolic control.Material and Methods. A total of 122 patients were enrolled in a single-stage, single-center, comparative, controlled study. Patients were assigned to three groups: group 1 comprised patients with type 1 diabetes mellitus (n = 41); group 2 comprised patients with type 2 diabetes mellitus (n = 67); and group 3 comprised control patients (n = 14). Statistical processing of the results was performed using the SPSS Statistics 20 software.Results. Patients with diabetes mellitus are characterized by qualitative changes in the erythron system manifesting as changes in red blood cell indices.The study identified the significant associations between the changes in erythron system (erythrocyte indices) and various phenotypic features of patients with type 1 and type 2 diabetes mellitus, namely: the duration of diabetes of over 10 years, type 2 diabetes mellitus in combination with obesity, and the presence of dyslipidemia, diabetic retinopathy, and poorly controlled diabetes mellitus if glycated hemoglobin exceeded 8% with a subsequent corresponding increase per each 1%.Conclusion. Additional studies are required to implement these markers, in particular, a red cell distribution width, as risk factors for unfavorable prognosis i.e. the risk of developing various diabetes mellitus complications.
Текст научной статьи Оценка значимости эритроцитарных индексов в качестве маркеров формирования метаболических и микрососудистых осложнений у пациентов с сахарным диабетом 1-го и 2-го типов
Теоретическое обоснование
Недавно опубликованное исследование «Red Blood Cell Width Predicts Hip Fracture Risk» (2020) показало взаимосвязь увеличения показателя индекса ширины распределения эритроцитов по объему (RDW – анизоцитоза эритроцитов) и риска перелома шейки бедра. Авторы статьи считают, что RDW также может являться предиктором других возраст-ассоциированных заболеваний [1]. Сейчас появляется все больше исследований, в которых эритроцитарные индексы рассматриваются, в том числе, как маркеры неблагоприятного прогноза, в частности летального исхода [2, 3]. Однако механизмы этих ассоциаций до конца не изучены. Поэтому можно предположить, что эритроцитарные индексы могут иметь потенциальную ценность и в прогнозировании развития сосудистых и метаболических осложнений сахарного диабета (СД) 1-го и 2-го типов.
На данный момент можно выделить несколько патогенетических механизмов, описанных в литературе, которые приводят к изменениям феррокинетики и системы эритрона у пациентов с СД 1-го и 2-го типов, имеют место как общие для обоих типов СД нарушения, так и специфичные для каждого типа диабета изменения феррокинетики.
Для СД 2-го типа важное место имеет обмен гепси-дина. Гепсидин по своей природе является пептидным соединением, которое ингибирует ферропортин путем ограничения транспорта железа в клетку энтероцитов, а также блокирует выход железа из макрофагов. Тем самым он способствует нарушению обмена железа, приводя к железодефициту и развитию анемии. Имеются данные, подтверждающие, что снижение продукции гепсидина вызывает синдром перегрузки железом, запуская каскад реакций, ведущих к развитию инсулинорезистентности, компенсаторной гиперинсулинемии и, в конечном итоге, к еще большему усугублению снижения секреции гепси-дина. Повышение синтеза гепсидина сопровождается развитием анемии хронических заболеваний, что в свою очередь, приводит к уменьшению концентрации гликированного гемоглобина за счет укорочения средней продолжительности жизни эритроцитов [4].
Для обоих типов СД факторами, влияющими на параметры феррокинетики и морфологии эритроцита, являются следующие: алиментарный дефицит железа, дисбаланс цитокинов, окислительный стресс, формирование стеатогепатоза/гепатита и диабетической нефропатии.
На картину крови влияет железодефицит, как истинный, так и развивающийся при увеличении продукции гепсидина. В этом случае происходит «запирание» железа в гепатоцитах, вследствие чего оно уже не используется в моноцитарно-макрофагальной системе печени и, соответственно, не участвует в эритрогенезе и гемопоэзе. У таких пациентов развивается железодефицитная анемия, в крови – картина микроцитоза (изменение MCV, MCH, MCHC). Дефицит железа у пациентов с СД может возникнуть также вследствие недостаточного получения железа с пищей, хронической кровопотери (обильные длительные менструации, кровотечение из геморроидальных узлов и т. д.), а также дефектов всасывания железа в двенадцатиперстной кишке.
Послужить причиной развития анемии может и хроническое воспаление в организме при СД вследствие продукции провоспалительных цитокинов (ФНО-альфа, ИЛ-1, ИЛ-6, СРБ) [5].
При СД развивается такое осложнение, как диабетическая нефропатия, сопровождающееся снижением почечных функций, в том числе развивающимся дефицитом эритропоэтина, что опять же приводит к развитию анемии.
Также окислительный стресс приводит к увеличению концентрации свободных радикалов и продуктов ненаправленного протеолиза, что ведет к дестабилизации мембран эритроцитов. Это, в свою очередь, способствует изменению морфологии эритроцитов на микроструктурном уровне и также может привести к изменению ряда эритроцитарных индексов [6].
Кроме того, развитие неалкогольной жировой болезни печени (стеатоза, стеатогепатита) может влиять на динамическое изменение эритроцитарных индексов за счет развивающегося при данном осложнении накопления продуктов перекисного окисления липидов, развития оксидативного стресса, активации синтеза белков острой фазы (СРБ, фибриноген и т. д.) [7].
В итоге, в результате этих и многих других патогенетических реакций в той или иной мере могут изменяться эритроцитарные индексы (MCH, MCHC, MCV, RDW-SD, RDW-CV), характеризующие гемоглобинизацию эритроцитов и позволяющие оценить степень и тяжесть развившегося патологического состояния.
Актуальность
Таким образом, на сегодняшний день представляет значительный научный интерес взаимосвязь нарушений феррокинетики (отражающихся в изменении ряда эритроцитарных индексов) с метаболическими и сосудистыми нарушениями при СД.
Цель: оценить характер взаимосвязи ряда эритроцитарных индексов с сосудистыми и метаболическими осложнениями СД. Для реализации поставленной цели необходимо решить основную задачу - установить наиболее значимые ассоциации между эритроцитарными индексами, с одной стороны, спектром и выраженностью осложнений СД, с другой.
Научная новизна и степень изученности
В литературе отсутствуют данные, которые бы отражали постепенное и проградиентное изменение морфологии системы эритрона у пациентов с СД, а также изучение патогенетических факторов, влияющих на них. В связи с этим нами предпринята попытка определения эритроцитарных индексов разных стадий диабетических микроангиопатий и при разных показателях метаболического контроля.
Материал и методы
Проведено одномоментное сравнительное, контролируемое, одноцентровое исследование, которое проводилось на базе ФГБОУ ВО СибГМУ Минздрава России (Томск). В исследование включались пациенты, находящиеся на плановой госпитализации в эндокринологическом отделении.
Критериями включения являлись: документально подтвержденный диагноз СД 1-го или 2-го типов, возраст пациента от 18 до 70 лет, длительность заболевания от 5 до 30 лет, уровень гликированного гемоглобина более 6,5%; хроническая болезнь почек (ХБП) 14б, А1А3 стадии, а также подписанное информированное согласие на участие в исследовании. Критерии невключения в исследование: инфекционные заболевания в стадии обострения, специфические инфекционные заболевания, такие как ВИЧ/СПИД, вирусные гепатиты с любой степенью активности, цирроз печени вирусной и аутоиммунной этиологии, туберкулез любой локализации, системные аутоиммунные заболевания и лица, получающую нестероидные и стероидные противовоспалительные препараты, иммуносупрессивную и биологическую терапию, онкологические заболевания, гемотрансфузии в период 1 мес. до включения в исследование и в настоящий момент, пред- и постоперационный период, острая почечная, печеночная и сердечная недостаточность, декомпенсация СД с наличием кетоацидоза или осмотической дегидратации, отказ пациента от участия в исследовании, неподписанное информированное согласие.
Всем пациентам была проведена оценка антропометрических данных, исследование гликозилированного гемоглобина (основной параметр оценки компенсации углеводного обмена), уровня креатинина с расчетом
СКФ по формуле CKD-EPI. Также оценивались основные показатели красной крови (количество эритроцитов, концентрация гемоглобина, уровень гематокрита, эритроцитарные индексы) с использованием гематологического анализатора Sysmex. Кроме того, среди всех включенных пациентов проводилась оценка маркеров воспаления – скорость оседания эритроцитов (СОЭ); параметров липидного спектра – общего холестерина (ОХС), липопротеидов низкой плотности (ЛПНП), триглицеридов (ТГ), липопротеидов высокой плотности (ЛПВП). Для оценки функционального состояния почек, кроме подсчета скорости клубочковой фильтрации (СКФ) проводилось количественное определение микроальбуминурии (МАУ).
Все включенные в исследование пациенты были разделены на три группы: первая группа – пациенты с СД 1-го типа, вторая – пациенты с СД 2-го типа, третья – группа контроля (добровольцы без нарушения углеводного обмена). Дальнейшее деление на подгруппы проводилось для выявления ассоциированных изменений с различными осложнениями и клиническими признаками у пациентов с СД в целом.
Пациенты, включенные в исследование, подписали добровольное информированное согласие. Протокол клинического исследования был одобрен локальным эти- ческим комитетом ФГБОУ ВО СибГМУ Минздрава России (№ 5596 от 6.11.2017 г.).
Статистическая обработка результатов осуществлялась с использованием пакета SPSS STATISTICS 20. Проверка нормальности распределения проводилась по критерию Шапиро – Уилка. Возраст, СОЭ, MCH, RDW-CV, МАУ, ХС, ЛПНП, ТГ не подчинялись нормальному закону распределения и были представлены в виде медианы ( Me ) и межквартильного диапазона ( Me [ Q1 – Q3 ]) или интервала ( Q1; Q3 ). Длительность СД, индекс массы тела, гликированный гемоглобин, СКФ, MCV, MCHC, RDW-SD подчинялись нормальному закону распределения и были представлены в виде среднего и стандартного отклонения. Для выявления значимых различий показателей между двумя независимыми группами применялись критерий Манна – Уитни при отсутствии нормальности показателя хотя бы в одной из сравниваемых групп и критерий Стьюдента, когда в обеих группах показатели имели нормальное распределение. Корреляцию между признаками оценивали с помощью коэффициента корреляции Спирмена. Критический уровень значимости был принят равным 0,05.
Результаты исследования
Клиническая характеристика участников исследования представлена в таблице 1.
Таблица 1. Клиническая характеристика участников исследования
Table 1. Clinical characteristics of study participants
|
Признаки Characteristics |
Сахарный диабет Diabetes mellitus |
P |
Группа контроля Control group |
P ** |
|
|
1-го типа ( n = 41) Type 1 |
2-го типа ( n = 67) Type 2 |
( n = 14) |
|||
|
Возраст, лет Age, years |
33 [25,5–51] |
58,24 [37–70] |
0,001* |
42,0 [32–60,25] |
0,003* |
|
Пол Gender |
16 – м.; 25 – ж. |
19 – м; 48 – ж |
0,255 |
3 – м., 11 – ж. |
0,289 |
|
ИМТ, кг/м2 BMI, kg/m2 |
24,27 ± 4,55 |
34,83 ± 6,94 |
0,001* |
25,03 ± 2,95 |
0,001* |
|
Длительность диабета, лет Duration of diabetes, years |
11,06 ± 8,47 |
11,89 ± 6,77 |
0,573 |
– |
– |
|
Параметры липидного спектра: Lipid spectrum parameters: – ХС, ммоль/л |
4,95 [4,38–5,63] |
5,41 [4,47–6,4] |
0,330 |
4,9 [4,48–5,57] |
0,041* |
|
– Cholesterol, mmol/L – ЛПНП, ммоль/л |
2,89 [2,53–3,25] |
3,28 [2,28–4] |
0,426 |
3 [2,56–3,39] |
0,050* |
|
– Low-density lipoproteins, mmol/L – ЛПВП, ммоль/л – High-density lipoproteins, mmol/L – Триглицериды, ммоль/л |
1,51 ± 0,36 |
1,14 ± 0,37 |
0,001* |
1,59 ± 0,34 |
0,059 |
|
– Triglycerides, mmol/L |
1,1 [0,78–1,73] |
2,27 [1,54–2,7] |
0,011* |
0,95 [0,77–1,425] |
0,044* |
|
СКФ, мл/мин/1,73 м2 Glomerular filtration rate, mL/min/1.73 m2 |
92,67 ± 32,87 |
81,74 ± 19,45 |
0,033* |
98,82 ± 11,23 |
0,112 |
|
МАУ, мг/сут Microalbuminuria, mg/day |
24 [14–57] |
15,5 [10,25–37,5] |
0,168 |
– |
– |
|
HbA1c, % |
8,95 ± 2,54 |
9,48 ± 2,35 |
0,277 |
5,39 ± 0,57 |
0,001* |
|
RDW-SD, fL |
40,91 ± 2,89 |
41,92 ± 4,24 |
0,181 |
42,14 ± 3,25 |
0,293 |
|
RDW-CV, % |
12,6 [12,05–13,7] |
13 [12,2–13,6] |
0,234 |
12,95 [12,37–13,27] |
0,301 |
|
MCV, fL |
86,75 ± 5,65 |
86,72 ± 5,26 |
0,981 |
89,09 ± 4,49 |
0,057 |
|
MCH, pg |
29,5 [28,05–30,65] |
29 [27,5–30,2] |
0,454 |
30,05 [28,67–31,3] |
0,331 |
|
MCHC, g/L |
334,12 ± 14,33 |
329,94 ± 15,27 |
0,160 |
335,43 ± 8,96 |
0,149 |
|
СОЭ, мм/ч Erythrocyte sedimentation rate, mm/h |
14,5 [5–20,75] |
16,5 [8,25 – 26,75] |
0,887 |
7 [5–10,5] |
0,235 |
Примечание: RDW-SD – стандартное отклонение ширины распределения эритроцитов по объему, RDW-CV – процентное распределение ширины распределения эритроцитов по объему, MCV – средний объем эритроцита, MCH – среднее содержание гемоглобина в эритроците, MCHC – средняя концентрация гемоглобина в эритроците, * – p < 0,05;** – сравнение между группой контроля и пациентами с сахарным диабетом без деления на типы.
Note: RDW-SD – standard deviation of red blood cell distribution width; RDW-CV – percentage of erythrocyte volume distribution width; MCV – mean corpuscular volume; MCH – mean corpuscular hemoglobin; MCHC – mean corpuscular hemoglobin concentration; * – p <0.05; ** – comparison between control group and diabetic patients without specifying diabetes types.
В исследование включены 122 пациента в возрасте от 18 до 70 лет (средний возраст – 49,05 ± 15,41 лет), из них имеют СД 1-го типа 41 пациент, 2-го типа – 67 пациентов. Группа контроля, то есть добровольцы, не имеющие нарушений углеводного обмена, составила 14 пациентов. Гендерное распределение исследуемых: 38 участников исследования (31,15%) – мужчины, 84 (68,85%) – женщины. Средняя длительность СД – 11,6 ± 7,43 лет. У 89 (83,2%) пациентов развились осложнения в виде диабетической ретинопатии (ДР), у 59 (48,6%) – диабетическая нефропатия.
Средний уровень гликированного гемоглобина среди пациентов с СД 1-го и 2-го типов составил 9,28 ± 2,42%, среднее значение ИМТ – 30,82 ± 8 кг/м2.
Пациенты с СД 2-го типа имели значимо более высокий уровень ИМТ ( p = 0,001), средний ИМТ находился на уровне 34,83 ± 6,94 кг/м2. Уровень гликированного гемоглобина у данной группы пациентов составил 9,48 ± 2,35%. Средний уровень гликированного гемоглобина у пациентов с СД 1-го типа составил 8,85 ± 2,54%, средний ИМТ – 24,27 ± 4,55 кг/м2. По уровню гликемического контроля пациенты с СД 1-го и 2-го типов были сопоставимы ( p = 0,277).
Ряд параметров статистически значимо различался у пациентов с СД 1-го и 2-го типов (возраст и ИМТ, уровень ЛПВП и ТГ), что является ожидаемым за счет различий в фенотипе и механизмах развития СД 1-го и 2-го типов (см. табл. 1). Также средняя СКФ статистически значимо различалась в группе пациентов с СД 1-го и 2-го типов. Тем не менее данные различия не являлись клинически значимыми, поскольку соответствовали уровню СКФ при ХБП 1–2-й стадии, что без наличия в мочевом осадке МАУ и протеинурии является нормой, т. е. свидетельствует об отсутствии диабетической нефропатии. МАУ в среднем была выше у пациентов с СД 1-го типа, но различия не были статистически значимы (р = 0,168).
Cтатистически значимо различались между сравниваемыми группами параметры липидного спектра, такие как ЛПВП ( р = 0,001), ТГ ( р = 0,01).
В ходе статистического анализа эритроцитарных индексов в группе контроля и группе, включающей пациентов с СД без разделения на типы, значимых различий получено не было. Параметры красной крови (гемоглобин, количество эритроцитов, гематокрит, эритроцитарные индексы) также значимо не различались у пациентов с СД 1-го и 2-го типов. В связи с этим в дальнейшем проводился анализ изучаемых параметров у пациентов с СД в зависимости от ИМТ, длительности диабета, спектра и степени тяжести диабетических микроангиопатий, ряда метаболических параметров без деления на типы СД, в группе пациентов с СД в целом.
Характеристика эритроцитарных индексов у пациентов с сахарным диабетом 1-го и 2-го типов
При статистическом анализе в группах пациентов с СД без разделения на типы по ИМТ не было получено статистически значимых различий у пациентов с нормальным ИМТ (< 25 кг/м2) и избытком массы тела (табл. 2).
Таблица 2. Различия эритроцитарных индексов по параметру индекса массы тела
Table 2. Differences in red blood cell indices by body mass index
|
Показатели красной крови Indicators of red blood |
ИМТ, кг/м2 BMI, kg/m2 |
|||||
|
< 25 ( n = 16) |
> 25 ( n = 63) |
р |
< 30 ( n = 33) |
> 30 ( n = 46) |
р |
|
|
RDW-SD, fL |
41,844 ± 5,251 |
41,721 ± 3,659 |
0,913 |
41,352 ± 3,854 |
42,028 ± 4,109 |
0,398 |
|
RDW-CV, % |
13,025 ± 1,670 |
13,349 ± 1,647 |
0,485 |
12,991 ± 1,413 |
13,493 ± 1,779 |
0,197 |
|
MCV, fL |
88,269 ± 5,854 |
86,405 ± 5,536 |
0,238 |
87,400 ± 5,248 |
86,339 ± 5,880 |
0,557 |
|
MCH, pg |
29,625 ± 2,715 |
28,608 ± 2,680 |
0,180 |
29,179 ± 2,507 |
28,552 ± 2,831 |
0,424 |
|
MCHC, g/L |
335,250 ± 14,861 |
330,587 ± 15,160 |
0,274 |
333,424 ± 14,181 |
330,174 ± 15,776 |
0,406 |
|
RBC, 10^12/L |
4,560 ± 0,797 |
4,865 ± 0,575 |
0,085 |
4,702 ± 0,632 |
4,876 ± 0,631 |
0,318 |
Примечание: данные представлены в виде средних значений. RDW-SD – стандартное отклонение ширины распределения эритроцитов по объему, RDW-CV – процентное распределение ширины распределения эритроцитов по объему, MCV – средний объем эритроцита, MCH – среднее содержание гемоглобина в эритроците, MCHC – средняя концентрация гемоглобина в эритроците.
Note: data are presented as mean ± standard deviation. RDW-SD – standard deviation of red blood cell distribution width; RDW-CV – percentage of erythrocyte volume distribution width; MCV – mean corpuscular volume; MCH – mean corpuscular hemoglobin; MCHC – mean corpuscular hemoglobin concentration.
При анализе эритроцитарных индексов у пациентов с СД 1-го и 2-го типов с ожирением и без него были получены статистически значимые различия RDW-SD ( p = 0,035), RDW-CV ( p = 0,007), MCHC ( p = 0,029) у пациентов с СД 2-го типа при наличии ожирения (табл. 3).
При анализе длительности СД в общей выборке пациентов без разделения на типы диабета было получено статистически значимое различие концентрации гемоглобина в эритроците между группами пациентов с длительностью СД менее и более 10 лет ( р = 0,029), рисунок 1.
При оценке эритроцитарных индексов по уровню гликированного гемоглобина нашей задачей было узнать, на каком уровне данного показателя уже будут статистически значимые различия эритроцитарных индексов. В результате получили различия MCH и MCV, начиная от уровня гликированного гемоглобина 8% и выше (табл. 4).
Для анализа наличия ассоциации между изменениями эритроцитарных индексов (спектром и выраженностью сосудистых осложнений СД) группы пациентов с ДР были разделены следующим образом: 1-я группа – нормальное сосудистое дно и непролиферативная ретинопатия (отсутствие ДР); 2-я группа, 3-я группа – пре-пролиферативная и пролиферативная стадии ретинопатии соответственно (наличие ДР). В результате были получены статистически значимые различия RDW-SD ( p = 0,025), количества эритроцитов ( р = 0,003) и гемоглобина ( р = 0,017) между пациентами без ДР и наличием данного осложнения (рис. 2).
Таблица 3. Значения эритроцитарных индексов в зависимости от наличия ожирения и типа диабета
Table 3. The values of red blood cell indices depending on the presence of obesity and the type of diabetes
|
Параметры Parameter |
Диабет 1-го типа Type 1 diabetes mellitus |
Диабет 2-го типа Type 2 diabetes mellitus |
||||
|
без ожирения ( n = 37) no obesity |
ожирение ( n = 4) obesity |
p |
без ожирения ( n = 17) no obesity |
ожирение ( n = 50) obesity |
р |
|
|
RBC, 10^12/L |
4,69 (4,41; 5,06) |
4,86 (4,5; 5,165) |
0,676 |
4,865 (4,355; 5) |
4,77 (4,39; 5,22) |
0,551 |
|
HGB, g/L |
139 (121; 149) |
142,5(131,5; 154,5) |
0,454 |
142,5 (131,5; 145,5) |
140 (125; 151) |
0,842 |
|
HCT, % |
41,1 (37,1; 43,6) |
41,5 (39,15; 45,4) |
0,708 |
41,9 (39,15; 43,8) |
42,8 (38; 45) |
0,740 |
|
MCV, fL |
87,9 (83,8; 90) |
87,85 (84,5; 90,55) |
0,826 |
87,6 (85,75; 89,75) |
86,7 (83,2; 90,7) |
0,622 |
|
MCH, pg |
29,4 (28,3; 30,6) |
29,95 (28,75; 30,45) |
0,628 |
29,6 (28,15; 30,7) |
28,8 (27,1; 30,2) |
0,147 |
|
MCHC, g/L |
336 (328; 341) |
335,5 (333; 343) |
0,724 |
337,5 (330,5; 341,5) |
330 (320; 336) |
0,029* |
|
RDW-SD, fL |
41 (39,2; 42,2) |
41,7 (39,8; 44,05) |
0,356 |
39,8 (38,15; 41,1) |
41,9 (38,7; 44,3) |
0,035* |
|
RDW-CV, % |
12,6 (12,1; 13,4) |
13,15 (12,5; 13,8) |
0,441 |
12,25 (11,95; 13,05) |
13,1 (12,4; 13,8) |
0,007* |
Примечание: данные представлены в виде медианы и межквартильного интервала, * р < 0,05, RDW-SD – стандартное отклонение ширины распределения эритроцитов по объему, RDW-CV – процентное распределение ширины распределения эритроцитов по объему, MCV – средний объем эритроцита, MCH – среднее содержание гемоглобина в эритроците, MCHC – средняя концентрация гемоглобина в эритроците.
Note: data are presented as mean ± standard deviation. RDW-SD – standard deviation of red blood cell distribution width; RDW-CV – percentage of erythrocyte volume distribution width; MCV – mean corpuscular volume; MCH – mean corpuscular hemoglobin; MCHC – mean corpuscular hemoglobin concentration.
Таблица 4. Значение эритроцитарных индексов в зависимости от уровня гликированного гемоглобина у пациентов с сахарным диабетом 1-го и 2-го типов
Table 4. Erythrocyte index values depending on the level of glycated hemoglobin in patients with type 1 and type 2 diabetes mellitus
|
Параметры Parameters |
HbA1c, % |
|||
|
< 7; >7 ( n = 30; 84) |
< 8; > 8 ( n = 42; 72) |
< 9; > 9 ( n = 62; 52) |
< 10; > 10 ( n = 76; 38) |
|
|
RDW-SD, fL |
41,613 ± 3,241; 41,465 ± 3,899 р = 0,853 |
41,652 ± 3,219; 41,418 ± 4,008 p = 0,747 |
41,571 ± 3,213; 41,579 ± 4,124 p = 0,991 |
41,661 ± 4,035; 41,353 ± 3,034 p = 0,671 |
|
RDW-CV, % |
13,163 ± 1,848; 13,256 ± 1,581 р = 0,793 |
13,038 ± 1,601; 13,344 ± 1,675 p = 0,341 |
13,038 ± 1,533; 13,425 ± 1,770 p = 0,172 |
13,082 ± 1,596; 13,486 ± 1,750 p = 0,192 |
|
MCV, fL |
87,383 ± 6,679; 86,299 ± 5,369 p = 0,122 |
88,036 ± 6,223; 85,738 ± 5,287 p = 0,019* |
87,630 ± 5,911; 85,731 ± 5,444 p = 0,043* |
87,553 ± 5,599; 85,083 ± 5,770 p = 0,018* |
|
MCH, pg |
29,157 ± 3,057; 28,621 ± 2,721 p = 0,132 |
29,431 ± 2,832; 29,372 ± 2,741 p = 0,015* |
29,249 ± 2,706; 28,352 ± 2,901 p = 0,035* |
29,165 ± 2,620; 28,167 ± 3,101 p = 0,035* |
|
MCHC, g/L |
333,033 ± 14,758; 331,119 ± 15,998 p = 0,343 |
334,211 ± 13,861; 330,351 ± 16,541 p = 0,256 |
333,395 ± 13,758; 330,058 ± 16,679 p = 0,220 |
332,739 ± 14,479; 330,25 ± 17,818 p = 0,403 |
|
RBC, 10^12/L |
4,67; 4,85 p = 0,094 |
4,712 ± 0,515; 4,834 ± 0,640 p = 0,295 |
4,744 ± 0,517; 4,846 ± 0,682 p = 0,330 |
4,772 ± 0,558; 4,811 ± 0,678 p = 0,666 |
Примечание: данные представлены в виде средних значений, RDW-SD – стандартное отклонение ширины распределения эритроцитов по объему, RDW-CV – процентное распределение ширины распределения эритроцитов по объему, MCV – средний объем эритроцита, MCH – среднее содержание гемоглобина в эритроците, MCHC – средняя концентрация гемоглобина в эритроците.
Note: data are presented as mean ± standard deviation. RDW-SD – standard deviation of red blood cell distribution width; RDW-CV – percentage of erythrocyte volume distribution width; MCV – mean corpuscular volume; MCH – mean corpuscular hemoglobin; MCHC – mean corpuscular hemoglobin concentration.
Длительность диабета Duration of diabets
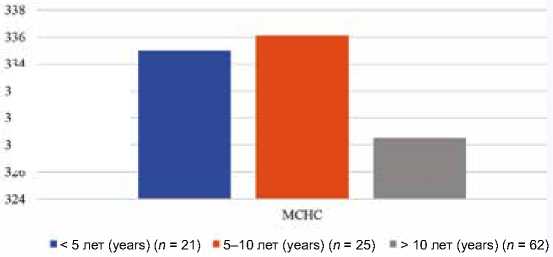

Рис. 1. График изменения концентрации гемоглобина в эритроците в зависимости от длительности сахарного диабета
Примечание: MCHC – средняя концентрация гемоглобина в эритроците (г/л).
Fig. 1. Changes in hemoglobin concentration per red blood cell depending on the duration of diabetes mellitus
Note: MCHC – mean corpuscular hemoglobin concentration (g/L).
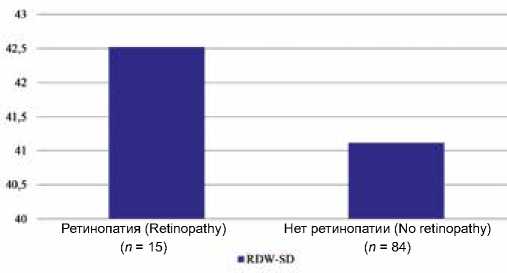
Рис. 2. Средние значения ширины распределения эритроцитов по объему у пациентов с сахарным диабетом, осложненным ретинопатией Примечание: RDW-SD – ширина распределения эритроцитов.
Fig. 2. Mean values of red blood cell distribution width in patients with diabetes mellitus complicated by retinopathy
Note: RDW-SD – standard deviation of red blood cell distribution width.
При оценке взаимосвязи эритроцитарных индексов с наличием диабетической нефропатии был произведен анализ по показателю МАУ, являющийся маркером поражения клубочков почек, при этом пациенты были условно разделены на 2 группы: А1 – нормоальбуминурия ( n = 78) и отсутствие изменений функции почек, А2 и А3 ( n = 30) – МАУ, нарушение функции. Однако в результате анализа в группах не было получено статистически значимых различий.
Следующим показателем для оценки почечной функции была выбрана СКФ, рассчитанная по формуле CKD-EPI. Группы пациентов были разделены следующим образом: 1-й и 2-й стадии ХБП по классификации KDIGO (2013) условно считались пациенты с сохранной почечной функцией и, соответственно, отсутствием диабетической нефропатии, пациенты с 3–5-й стадиями ХБП – с почечной недостаточностью и наличием диабетической нефропатии (табл. 5). Были получены различия количества эритроцитов ( р = 0,007) и гемоглобина ( р = 0,008).
Таблица 5. Изменение картины красной крови в зависимости от наличия диабетической нефропатии у пациентов с сахарным диабетом 1-го и 2-го типов
Table 5. Changes in the red blood picture depending on the presence of diabetic nephropathy in patients with type 1 and type 2 diabetes
|
Показатели Parameters |
Диабетическая нефропатия Diabetic nephropathy |
p |
|
|
Нет ( n = 107) No diabetic nephropathy |
Есть ( n = 12) Diabetic nephropathy |
||
|
RDW-SD, fL |
41,473 ± 3,782 |
41,567 ± 2,979 |
0,934 |
|
RDW-CV, % |
13,236 ±1,698 |
13,092 ± 0,882 |
0,774 |
|
MCV, fL |
86,567 ± 5,877 |
86,983 ± 3,189 |
0,811 |
|
MCH, pg |
28,809 ± 2,911 |
28,633 ± 0,939 |
0,836 |
|
MCHC, g/L |
332,168 ± 16,116 |
329,250 ± 6,579 |
0,537 |
|
RBC, 10^12/L |
4,862 ± 0,515 |
4,229 ± 0,880 |
0,007* |
|
Hb, g/L |
139,738 ± 17,898 |
121,001 ± 24,793 |
0,008* |
Примечание: данные представлены в виде средних значений, RDW-SD – стандартное отклонение ширины распределения эритроцитов по объему, RDW-CV – процентное распределение ширины распределения эритроцитов по объему, MCV – средний объем эритроцита, MCH – среднее содержание гемоглобина в эритроците, MCHC – средняя концентрация гемоглобина в эритроците.
Note: data are presented as mean ± standard deviation. RDW-SD – standard deviation of red blood cell distribution width; RDW-CV – percentage of erythrocyte volume distribution width; MCV – mean corpuscular volume; MCH – mean corpuscular hemoglobin; MCHC – mean corpuscular hemoglobin concentration.
Для оценки липидного спектра, в частности ЛПНП, было выбрано несколько контрольных точек (табл. 6). Были получены изменения RDW-SD ( p = 0,034) при уровне ЛПНП 2,6 ммоль/л и более; также были значимые изменения количества эритроцитов при уровне ЛПНП 3,3 ммоль/л и более. При уровне ЛПНП 4 ммоль/л и более также были получены статистически значимые изменения RDW-SD ( p = 0,037) и RDW-CV ( p = 0,021). При уровне ЛПНП 4,4 и 5,2 ммоль/л статистически значимых различий получено не было.
Таблица 6. Изменение эритрона в зависимости от концентрации липопротеидов низкой плотности у пациентов с сахарным диабетом 1-го и 2-го типов
Table 6. Erythron changes depending on low Low-density lipoprotein concentration in patients with type 1 and type 2 diabetes mellitus
|
Параметры Parameters |
ЛПНП, ммоль/л Low-density lipoproteins, mmol/L |
||
|
< 2,6; > 2,6 ( n = 36; 87) |
< 3,3; > 3,3 ( n = 77; 46) |
< 4; > 4 ( n = 99; 24) |
|
|
RDW-SD, fL |
40,497 ± 2,287; 42,05 ± 3,955 р = 0,034* |
41,192 ± 3,003; 42,320 ± 4,422 p = 0,137 |
41,209 ± 2,997; 42,833 ± 4,930 p = 0,037* |
|
RDW-CV, % |
12,828 ± 1,017; 13,333 ± 1,733 р = 0,128 |
13,105 ± 1,554; 13,324 ± 1,608 p = 0,452 |
13,046 ± 1,489; 13,617 ± 1,757 p = 0,021* |
|
MCV, fL |
86,736 ± 5,330; 87,068 ± 5,712 p = 0,707 |
86,731 ± 6,030; 87,387 ± 4,746 p = 0,791 |
87,034 ± 5,774; 86,773 ± 5,030 p = 0,682 |
|
MCH, pg |
29,044 ± 2,538; 28,930 ± 2,765 p = 0,888 |
29,004 ± 2,905; 28,89 ± 2,300 p = 0,830 |
29,112 ± 2,829; 28,503 ± 2,186 p = 0,320 |
|
MCHC, g/L |
334,444 ± 14,082; 331,713 ± 15,537 p = 0,385 |
333,234 ± 16,128; 331,304 ± 13,345 p = 0,496 |
333,882 ± 15,747; 328,267 ± 12,264 p = 0,073 |
|
RBC, 10^12/L |
4,807 ± 0,492; 4,795 ± 0,611 p = 0,692 |
4,72 ± 0,561; 4,93 ± 0,585 p = 0,045* |
4,754 ± 0,548; 4,937 ± 0,648 p = 0,153 |
|
Hb, g/L |
139,194 ± 15,203; 138,448 ± 20,241 p = 0,684 |
136,48 ± 18,911; 142,32 ± 18,141 p = 0,096 |
138,140 ± 19,089; 140,300 ± 18,294 p = 0,548 |
Примечание: данные представлены в виде средних значений, RDW-SD – стандартное отклонение ширины распределения эритроцитов по объему, RDW-CV – процентное распределение ширины распределения эритроцитов по объему, MCV – средний объем эритроцита, MCH – среднее содержание гемоглобина в эритроците, MCHC – средняя концентрация гемоглобина в эритроците.
Note: data are presented as mean ± standard deviation. RDW-SD – standard deviation of red blood cell distribution width; RDW-CV – percentage of erythrocyte volume distribution width; MCV – mean corpuscular volume; MCH – mean corpuscular hemoglobin; MCHC – mean corpuscular hemoglobin concentration.
При анализе эритроцитарных индексов по одному из параметров азотистого баланса (мочевине) контрольной точкой был выбран уровень мочевины, равный 7,5 ммоль/л (верхняя граница нормы). Были получены статистически значимые различия гемоглобина (р = 0,0001) и количества эритроцитов ( р = 0,0001).
Был проведен парный корреляционный анализ в общей выборке пациентов. В результате была выявлена положительная корреляционная связь длительности СД с ретинопатией ( r = 0,303; p = 0,001), RDW-SD ( r = 0,173; р = 0,05), МСV ( r = 0,44; р = 0,01), отрицательно коррелировали с количеством эритроцитов ( r = –0,217; р = 0,024), количеством гемоглобина ( r = –0,228; р = 0,018), СКФ ( r = –355; p = 0,0001).
Отмечалась положительная корреляция ИМТ с количеством эритроцитов ( r = 0,27; р = 0,01), RDW-SD ( r = 0,269; p = 0,01), RDW-CV ( r = 0,450; p = 0,0001), отрицательная корреляционная связь с MCV ( r = -0,228; р = 0,031), MCH ( r = -0,293; p = 0,005), MCHC ( r = -0,311; p = 0,003).
Уровень гликированного гемоглобина отрицательно коррелировал с СКФ ( r = -0,239; p = 0,008), MCV ( r = -0,244; p = 0,005), MCH ( r = -0,242; p = 0,006), положительно с ХБП ( r = 0,286; р = 0,001), уровнем СОЭ ( r = 0,244; р = 0,006).
Кроме того, отмечалась отрицательная корреляционная связь уровня СОЭ и RBC ( r = -0,551; p = 0,0001), содержания гемоглобина ( r = -0,587; р = 0,0001), MCHC ( r = -0,227; p = 0,01) и положительная корреляция с RDW-SD ( r = 0,175; p = 0,047) и RDW-CV ( r = 0,193; p = 0,029).
Таким образом, были получены следующие результаты:
-
1. У пациентов с плохо контролируемым СД, начиная с уровня гликированного гемоглобина более 8% и с каждым его увеличением на 1% происходит изменение показателей МСH и MCV в сторону их уменьшения.
-
2. У пациентов с СД 2-го типа с ожирением происходит изменение ширины распределения эритроцитов как показателя, отражающего стандартное отклонение (RDW-SD), так и коэффициента вариации (RDW-CV) в сторону увеличения, концентрация гемоглобина в эритроците (MCHC) имеет тенденцию к снижению по сравнению с пациентами с СД 2-го типа с нормальным ИМТ.
-
3. Наличие у пациентов с СД 1-го и 2-го типов дислипидемии ассоциировано с изменением системы эритроцитарных индексов в отношении увеличения показателей ширины распределения эритроцитов (RDW-SD и RDW-CV).
-
4. Длительность СД как 1-го, так и 2-го типов более 10 лет взаимосвязана с уменьшением показателя концентрации гемоглобина в эритроците (MCHC).
-
5. У пациентов с СД 1-го и 2-го типов развитие ДР сопряжено с увеличением ширины распределения эритроцита (RDW-SD) и наличием анемии.
Обсуждение
В результате проведенного исследования выявлены значимые ассоциации изменения системы эритрона (эритроцитарных индексов) с различными фенотипическими особенностями пациентов с СД 1-го и 2-го типов. Во-первых, наличие у пациента с СД 2-го типа ожирения сопровождается изменением эритроцитарных индексов, таких как ширина распределения эритроцитов (RDW) и снижение концентрация гемоглобина в эритроците (MCHC). Данные изменения, вероятно, связаны с наличием повышенных маркеров воспаления, которые продуцируются жировой тканью, а также более выраженной дислипидемией, чем у пациентов с СД 1-го типа. Сходные результаты были отражены в исследовании, в котором происходил анализ изменения эритроцитарных индексов у пациентов с ожирением до и после операции гастрошунтирования, направленного на снижение массы тела. В послеоперационных результатах отмечают снижение веса, которое коррелировало с уменьшением ширины распределения эритроцитов [8].
Следующий критерий касается длительности диабета. В нашем исследовании была выявлена положительная корреляционная связь между длительностью СД и шириной распределения эритроцитов. С увеличением ширины распределения эритроцитов были ассоциированы наличие дислипидемии, увеличение ИМТ, СОЭ, ведь данные патогенетические механизмы накапливаются при увеличении длительности СД, в результате этого являющегося более неблагоприятным в плане течения и прогноза. Аналогичные результаты были получены в исследовании, проводимом в Греции (2020) [9]. Однако нами была получена контрольная точка длительности СД (>10 лет), после которой происходят качественные изменения в эритроне, выражающиеся еще и в уменьшении показателя концентрации гемоглобина в эритроците.
Одним из параметров, способствующих повышению риска осложненного течения СД, является повышение гликированного гемоглобина. Нами также был получен порог значения гликированного гемоглобина (HbA1c > 8%), выше которого отмечаются изменения эритроцитарных индексов, в частности среднего объема эритроцитов и среднего содержания гемоглобина в эритроците в сторону их уменьшения, что говорит о наличии микроцитоза. Предполагаемая природа микроцитоза - истинная железодефицитная анемия или анемия хронических заболеваний, которые, в свою очередь, сопряжены с истинным или латентным дефицитом железа. Однако при анализе не было выявлено статистически значимых изменений уровня гемоглобина и количества эритроцитов по тем же контрольным точкам. Поэтому можно сделать вывод, что анемизация произошла при HbA1c более 10%, а пациенты на момент исследования находятся в фазе латентного дефицита железа, и анемия у них возникнет позже.
В ходе корреляционного анализа была установлена отрицательная связь гликированного гемоглобина со средним содержанием гемоглобина в эритроците. Эти изменения, вероятно, связаны с длительной гипергликемией и гликозилированием белков мембраны эритроцитов, что приводит к сокращению продолжительности жизни эритроцитов за счет снижения деформируемости и повышению их осмотической хрупкости. Аналогично полученным данным, в исследовании, проведенном в 2019 г., показана положительная корреляция RDW и MCHC с концентрацией глюкозы и уровнем гликированного гемоглобина [10].
Комплексный анализ эритроцитарных индексов при диабетических микроангиопатиях показал большее количество значимых ассоциаций именно с ДР. Вероятно, данные изменения у пациентов с СД связаны с хронической гипергликемией, приводящей к изменениям сосудистой стенки и ишемии сетчатки, а со стороны морфологии эритроцитов - с повышением хрупкости, изменением де-формабельности, замедлением продвижения и образованием микротромбов в сетчатке. Подобные результаты были получены и у исследователей в 2019 г. [11].
С диабетической нефропатией значимых изменений эритроцитарных индексов нами зафиксировано не было. С развитием данного осложнения было ассоциировано только уменьшение количества эритроцитов и гемоглобина, что отражает только лишь прогрессирующую ане-мизацию.
В целом, стоит отметить, что в настоящее время как в России, так и за рубежом опубликовано малое количество работ, посвященных изучению структуры изменений эритроцитарных индексов в зависимости от стадий осложнений СД. Однако такие исследования в перспективе могут позволить пересмотреть диагностические алгоритмы, в которых в качестве ранних признаков неблагопри- ятного течения СД будут выступать эритроцитарные индексы (в большей степени RDW). Этого можно достичь с помощью рутинного исследования гемограммы, а обнаружение начавшегося ухудшения состояния на ранней стадии его развития позволит вовремя начать коррекцию метаболических параметров, поэтому здесь имеется экономическая целесообразность развития данного направления диагностики.
Выводы
На морфологические параметры эритроцитов при СД 1-го и 2-го типов влияют ожирение, длительность СД, наличие диабетических микроангиопатий.
С развитием сосудистых осложнений, а именно ДР, происходит статистически значимое увеличение величины стандартного отклонения ширины распределения эритроцита по объему (RDW-SD).
Список литературы Оценка значимости эритроцитарных индексов в качестве маркеров формирования метаболических и микрососудистых осложнений у пациентов с сахарным диабетом 1-го и 2-го типов
- Kim K.M., Lui L.Y., Cauley J.A., Ensrud K.E., Orwoll E.S., Schousboe J.T. et al. Red сell distribution width is a risk factor for hip fracture in elderly men without anemia. J. Bone Miner Res. 2020;35(5):869-874. DOI: 10.1002/jbmr.3963.
- Krishna V., Pillai G., Velickakathu Sukumaran S. Red сell distribution width as a predictor of mortality in patients with sepsis. Cureus. 2021;13(1):e12912. DOI: 10.7759/cureus.12912.
- Lee J.J., Montazerin S.M., Jamil A., Jamil U., Marszalek J., Chuang M.L. et al. Association between red blood cell distribution width and mortality and severity among patients with COVID-19: A systematic review and meta-analysis. J. Med. Virol. 2021;93(4):2513-2522. DOI: 10.1002/ jmv.26797.
- Саприна Т.В., Зима А.П., Мусина Н.Н., Прохоренко Т.С., Латыпо-ва А.В., Шахманова Н.С. и др. Патогенетические аспекты нарушения метаболизма гепсидина и феррокинетики при патологии углеводного обмена. Сахарный диабет. 2018;21(6):506-512. DOI: 10.14341/DM9378.
- Шварц В. Воспаление жировой ткани. Часть 2. Патогенетическая роль при сахарном диабете 2-го типа. Проблемы эндокринологии. 2009;55(4):43-48. DOI: 10.14341/probl200955543-48.
- Древаль В.И. Изменение липидного и белкового компонентов плаз матических мембран тимуса при перекисном окислении липидов. Биохимия. 1986;51(9):1562-1569.
- Панькив В.И. Сахарный диабет 2-го типа и неалкогольная жировая болезнь печени. Эффекты метформина. Международный эндокринологический журнал. 2013;53(5):55-62.
- Zhou L., Lin S., Zhang F., Ma Y., Fu Z., Gong Y. et al. The correlation between RDW, MPV and weight indices after metabolic surgery in patients with obesity and DM/IGR: Follow-up observation at 12 months. Diabetes Ther. 2020;11(10):2269-2281. DOI: 10.1007/s13300-020-00897-9.
- Roumeliotis S., Stamou A., Roumeliotis A., Theodoridis M., Leivaditis K., Panagoutsos S. et al. Red blood cell distribution width is associated with deterioration of renal function and cardiovascular morbidity and mortality in patients with diabetic kidney disease. Life (Basel). 2020;10(11):301. DOI: 10.3390/life10110301.
- Van Ta T., Bich Thi Nguyen H., Thanh Tran H., The Pham H. Evaluating the association of red blood cell parameters and glycemic control in type 2 diabetic patients at Tien Giang General Hospital. Arch. Pharma Pract. 2019;10(4):153-159.
- Blaslov K., Kruljac I., Mirosevic G., Gacina P., Kolonic S.O., Vrkljan M. The prognostic value of red blood cell characteristics on diabetic retinopathy development and progression in type 2 diabetes mellitus. Clin. Hemorheol. Microcirc. 2019;71(4):475-481. DOI: 10.3233/CH-180422.


