Оценки нуждаемости в долговременном уходе: опыт Франции и России
Автор: Корчагина Ирина Ивановна, Прокофьева Лидия Михайловна
Журнал: Народонаселение @narodonaselenie
Рубрика: Проблемы здравоохранения и социального обслуживания
Статья в выпуске: 3 т.23, 2020 года.
Бесплатный доступ
Общемировая тенденция организации ухода за пожилыми и инвалидами направлена на максимально долгое сохранение автономности в привычной для них среде. Для улучшения качества жизни таких людей в мире активно развиваются системы долговременного ухода (СДУ), которые предоставляют услуги по уходу и медико-социальное обслуживание с учетом потребностей пожилых людей. В настоящее время во многих странах ОЭСР от половины до трех четвертей пожилых людей получают долговременный уход на дому. Франция является одной из тех стран, в которых последние 20 лет проблеме социальной поддержки пожилых с потерей автономности уделяется большое внимание. В России уход за пожилыми и инвалидами в основном ложиться на плечи расширенной семьи. Страна делает только первые шаги в направлении развития современных форм организации социальных услуг населению, поэтому при разработке и внедрении СДУ важно учитывать опыт стран, которые уже прошли определенные этапы становления системы специализированного социального обслуживания пожилых людей с потерей автономности. Важным элементом новой для России системы СДУ будет специальная шкала определения уровня нуждаемости в долговременном уходе, которая помогает более дифференцировано подходить к формированию программы ухода с учетом индивидуальных потребностей каждого пожилого человека или инвалида. Данная статья носит информационный характер. В ней анализируются методики определения уровня нуждаемости в долговременном уходе, используемые во Франции и в России, приведена доступная статистика и описываются достоинства и недостатки этих методов.
Социальное обслуживание, долговременный уход, система долговременного ухода, оценка нуждаемости в долговременном уходе
Короткий адрес: https://sciup.org/143173516
IDR: 143173516 | DOI: 10.19181/population.2020.23.3.6
Long-term care needs assessments: French and Russian experience
Social support of older people is given a very great attention. In many countries, older people receive long-term care at home. The long-term care (LTC) is actively developed worldwide over the past 20 years. LTC improves the life quality of older people and people with disabilities. Such system includes medical and social services. Currently, in many OECD countries, from a half to three quarters of older people receive long-term care at home. France is one of those countries in which the social support of older people is given a very great attention. In Russia, long-term care is a task of family. Our country is taking first steps in creation of a long-term care system. It is important to take into account the experience of countries that already have specialized social services for older people with loss of autonomy. A new and important element of the LTC system will be a special scale for determining the level of need for long-term care. Such scale helps to differentiate the needs of each elderly person or person with a disability. This paper analyses the methods of determining the level of need for long-term care, used in France and in Russia and describes the advantages and disadvantages of these methods.
Текст научной статьи Оценки нуждаемости в долговременном уходе: опыт Франции и России
социальное обслуживание, долговременный уход, система долговременного
ухода, оценка нуждаемости в долговременном уходе.
Мировая тенденция старения населения заставляет государства обращать внимание на развитие системы поддержки пожилого населения, и особенно, граждан с потерей автономности или способности к самообслуживанию. Для улучшения качества жизни пожилых людей и инвалидов в мире активно развиваются системы долговременного ухода, которые объединяют услуги по уходу и медико-социальное обслуживание. В докладе Всемирной организации здравоохранения «О старении и здоровье», утверждается, что в XXI веке ни одна страна не может позволить себе не иметь скоординированную систему долговременной (долгосрочной) помощи. Цель долговременного ухода, согласно определению ВОЗ, состоит в обеспечении каждого человека, не полностью справляющегося с самостоятельным уходом, системой поддержки самого высокого качества жизни с наиболее высоким возможным уровнем независимости, автономии, участия в деятельности, самореализации и человеческого достоинства. Создание системы долговременного ухода за гражданами пожилого возраста и инвалидами в развитых странах мира началось в конце 1990-х годов. В настоящее время во многих странах ОЭСР от половины до трех четвертей пожилых людей получают долгосрочную помощь на дому [1].
В России социальные услуги по уходу за пожилыми гражданами оказываются в рамках системы социального обслуживания, однако эта помощь слабо дифференцирована и практически все клиенты получают одинаковый небольшой набор услуг независимо от нуждаемости (в среднем на дому предоставляется 2–3 услуги на человека) [2]. В основном это услуги по покупке и доставке товаров, продуктов и медикаментов, содействие в решении вопросов оплаты ЖКУ и содействие в уборке помещений. Однако пожилые люди остро нуждаются и в других социально-бытовых услугах, и особенно в социально-медицинских. Например, по данным социологических обследований1, почти половина респондентов старших возрастов зая- вили, что им не хватает помощи в получении услуг здравоохранения, а также социально-медицинских и санитарно-гигиенических услуг на дому, в то время как факт получения таких услуг фиксируется только у каждого десятого клиента системы социального обслуживания [2].
Пристальное внимание к решению проблем, связанных со старением населения в нашей стране, возникло в связи с задачей повышения ожидаемой продолжительности жизни к 2030 г. до 80 лет, поставленной в Указе Президента Российской Федерации № 204 от 7 мая 2018 г. «О национальных целях и стратегических задачах развития РФ на период до 2024 года»2. Решение такой задачи невозможно без совершенствования системы социального обслуживания населения, внедрения системы долговременного ухода за пожилыми гражданами.
Разработка и внедрение системы долговременного ухода за пожилыми и инвалидами (СДУ) в России началась в 2018 г., когда Министерство труда и социальной защиты совместно с Фондом «Старость в радость» начали реализацию пилотного проекта в шести регионах с постепенным распространением на другие субъекты РФ с целью охвата этой системой к 2024 г. всех населенных пунктов страны3. Создание СДУ финансируется в рамках реализации Федерального проекта «Старшее поколение» национального проекта «Демография».
Преимущество системы СДУ заключается в том, что помощь всем нуждающимся предоставляется дифференцированно с учетом ин- дивидуальных потребностей. Очевидно, что общая тенденция ухудшения состояния здоровья с возрастом наблюдается практически у всех пожилых людей, однако степень такой потери на разных этапах жизни каждого человека разная, а значит, возникает разный уровень зависимости от посторонней помощи, что и обусловливает потребность в разном объеме социальных и медицинских услуг.
Оценка зависимости от посторонней помощи определяется по результатам опросов как окружающих пожилого человека людей (родственников, обслуживающего персонала), так и самого нуждающегося в уходе. Опыт использования самооценки пожилого человека для определения уровня ухода по пятибалльной шкале (Manual Care Dependency Scale) получен, например, в исследованиях Ассоциации медицинских научно-исследовательских и лечебных учреждений Нидерландов и Великобритании4. Основная цель применения шкалы — установить степень потери автономности и более точно определить потребность в социально-бытовой помощи и социально-медицинском уходе.
Все методики определения объема помощи в зависимости от индивидуальной возможности гражданина осуществлять самообслуживание основаны на оценке разной степени нарушений автономности у пожилых людей. Наиболее известными методиками оценки степени потери способности человека к самообслуживанию являются шкалы Бартела, Лоутона и Катца, однако многие страны для оценки нуждаемости в долговременном уходе разрабатывают собственные более сложные методики [3]. Поскольку Россия делает только первые шаги в направлении развития современных форм организации социальных услуг населению, к которым относится СДУ, важно учитывать опыт стран, которые уже прошли определенные этапы становления системы специализированного социального обслуживания пожи- лых людей с потерей автономности, к числу которых принадлежит Франция.
Методика оценки уровня нуждаемости в долговременном уходе во Франции
К числу стран, где последние 20 лет проблеме социальной поддержки пожилых с потерей автономности уделяется большое внимание, относится Франция. Особый интерес к французской системе связан с существующим там разнообразием служб и специализированных организаций, как государственного, так и частного уровня, занимающихся оказанием социальной и социально-медицинской помощи пожилым людям на дому, а также с существованием единой национальной системы оценки уровня потери автономности, от которой зависит как материальная поддержка пожилых, так и набор услуг для них. На социальную поддержку пожилых с потерей автономности тратится 1,6% ВВП, куда включаются расходы на поддержание здоровья, поддержку при потере автономности на дому и содержание специальных домов для пожилых людей с потерей автономности.
По данным масштабного опроса «Степень автономности, помощь и ресурсы пожилых людей» (CARE), проведенного в 2015 г. Национальным управлением по вопросам исследований, оценки и статистики социальных министерств Франции (DREES), до 1,5 млн. пожилых людей во Франции имели статус лиц с потерей автономности. По данным обследований института статистики Франции 64% населения старше 60 лет указывают на проблемы со здоровьем. При этом 40% респондентов отметили, что имеют функциональные ограничения (физиологические, сенсорные, когнитивные, поведенческие), а 31% имеет ограничения в совершении самых простых физических действий на бытовом уровне, вследствие инвалидизирующих заболеваний. Такие люди не могут самостоятельно выполнить необходимые действия в повседневной жизни и нуждаются в посторонней помощи [4].
Во Франции, начиная с 1994 г., для граждан старше 60 лет используется единая для всех медицинских и социальных служб страны оценка нуждаемости в посторонней помощи по с стеме AGGIR (Auto omie gérontologique groupe iso-ressources) Оценка зависимости от посторонней помощи основана на степени ограничения в повседневной жизнедеятельности которая определяется по шестибалльной шкале (группы GIR).
Для определения степени утраты автономности ожилого человека и присвоени ему той или иной группы (GIR) формируется медико-социальная группа, которая состоит из спец и тов р зл чно о р ф с циаль-ный работник, врач, медсестра, административные работники и так далее. Оценка зависи-мос и пожило о елове а и его по ребностей происходит в ходе визита к нему домой одного из представителей группы, при котором фиксируются все отклонения в возможностях самообслуживания пожилого человека. Оценивается физическая и умственная степень активности пожилого человека, возможности ориентироваться в пространстве и во времени: самостоятельно готовить и принимать пищу принимать лекарства, управлять собственными финансами, использовать средства дистан-ционнй связ чтобы общать я или передать сигнал тревоги при необходимости, передвигаться вне жилища и пользоваться транспорто и так а ее (ри . 1) [5]
Каждая физическая или ментальная активность оценивается с точки зрения возможности пожилого человека выполнять действие, во-первых, самостоятельно,
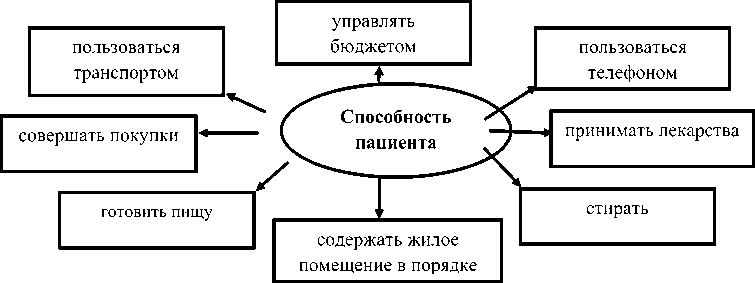
Рис. 1. Схема оценки действий повседневной жизни, на основании которой определяется степень потери автономности человека
Fig. 1. Scheme for evaluating the actions of everyday life to determine the degree of human autonomy loss Источник: [5].
во-вторых, в полной мере, и, в-третьих, правильно и корректно. Затем каждому действию присваивается рейтинг A, B, или C по следующему алгоритму: А — пожилой человек выполняет действие (1) самостоятельно, (2) полностью и (3) правильно (корректно); С — пожилой человек выполняет действие не самостоятельно, не полностью и не верно; В — промежуточное состояние. Результирующий балл формируется по определенному алгоритму, в котором для каждого вида деятельности определен специальный коэф- фициент в суммарной оценке, что позволяет добиться высокой дифференциации и объективности измерения.
По результатам тестирования пожилого человека относят к одной из шести групп (GIR), соответствующей уровню его самостоятельности и потребности в помощи.
Группа 1 (GIR1) включает лиц, прикованных к постели или к инвалидному креслу, утративших умственную, телесную, двигательную и социальную независимость и нуждающихся в постоянном присутствии третьих лиц.
Группа 2 (GIR2) включает две подгруппы, нуждающихся в ежедневной помощи третьих лиц: с одной стороны, лица, прикованные к постели или к инвалидному креслу, но сохранившие интеллектуальные способности; с другой стороны, лица, интеллектуальные способности которых изменились, но они не утратили полностью способности двигаться.
Группа 3 (GIR3) включает лиц, которые сохранили интеллектуальные способности и частично двигательную способность, но они ежедневно нуждаются в помощи третьего лица.
Группа 4 (GIR4) включает лиц, которые могут самостоятельно передвигаться в пределах своего жилья, но они нуждаются в помощи в ведении домашнего хозяйства, проведении гигиенических процедур и одевании.
Группа 5 (GIR5) включает лиц, которые довольно самостоятельны в пределах своего жилья, но они могут нуждаться в ограниченной помощи при приготовлении пищи и ведении домашнего хозяйства.
Группа 6 (GIR6) включает лиц, которые не утратили своей самостоятельности в различных действиях, необходимых в быту и повседневной жизни.
По данным Национального управления по вопросам исследований, оценки и статистики социальных министерств Франции (DREES), на начало 2018 г. 7,6% пожилых в возрасте 60 лет и старше имели высокую потерю автономности (группы 1–4 по индикатору GIR). Эта доля существенно зависит от возраста пожилого человека: от 0,5% в группе 60–64 года до 48% в группе 90–94 года, а в группе самых пожилых (95 лет и старше) потеря автономности отмечается у 78% лиц этого возраста [6]. В силу высокой зависимости от посторонней помощи большая часть представителей GIR1 и 2 пребывает в учреждениях: среди лиц с самым высоким уровнем потери автономности 1 только 20% остаются дома, а 80% живут в специальных учреждениях, в то время, как только 20% пожилых с уровнем GIR4 находятся в специальных учреждениях.
Из числа всех престарелых с потерей автономности менее 10% относится к лицам с самым высоким уровнем зависимости от посторонней помощи, а 44% имеют относительно более легкую форму (таблица 1) [7].
Таблица 1
Распределение пожилых с потерей автономности, получающих услуги на дому или живущих в специальных учреждениях, по группам GIR, %
Table 1
Distribution of the elderly with autonomy loss who receive services at home or live in special institutions by GIR group, %
|
Группы зависимости (группы Gir) |
Все пожилые с потерей автономности |
В том числе получающие помощь: |
|
|
На дому |
В специальных учреждениях |
||
|
Gir 1 |
9 |
3 |
18 |
|
Gir 2 |
27 |
16 |
41 |
|
Gir 3 |
20 |
22 |
18 |
|
Gir 4 |
44 |
59 |
23 |
|
Всего |
100 |
100 |
100 |
Источник: [7].
Таблица 2
Объем помощи в зависимости от принадлежности к группе GIR, минут
Table 2
Volume of support depending on the GIR group, minutes
|
Группы GIR |
Объем помощи, минут в день |
|
1 |
210 |
|
2 |
176 |
|
3 |
139 |
|
4 |
88 |
|
5 |
53 |
|
6 |
15 |
Источник: [7].
Принадлежность к одной из групп GIR позволяет человеку претендовать на определенный объем помощи, предоставляемой в виде различных услуг и измеряемой в часах. Объем помощи в день для каждого уровня GIR представлен в таблице 2, и колеблется от 0,4 часов в день для наиболее мобильных граждан до 3,5 часов в день для самых зависимых (Gir 1).
Определив степень потери автономности, медико-социальная группа при участии самого человека составляет индивидуальную программу помощи, дает рекомендации относительно служб, которые предоставляют услуги на дому и способов оплаты этих услуг. Исходя из требуемого объема помощи, устанавливается размер пособия от государства, который идет на оплату таких услуг. Пересмотр программы помощи и ее изменение в случае необходимости происходит один раз в год или чаще, если этого требует состояние здоровья клиента.
Наиболее зависимые от посторонней помощи граждане (GIR от 1 до 4) имеют право на индивидуальное пособие автономности (Allocation personnalisée d’autonomie, далее — APA) 5, которое идет на оплату помощника по дому или оплату пребывания в учреждении. Закон также разрешает нанимать для оказания услуг члена семьи, за исключением супруга или партнера. Необходимо отметить, что данное пособие также может на- правляться на оплату работ по адаптации жилища маломобильных граждан к их потребностям и оборудованию жилья различными вспомогательными средствами для комфортного проживания (например, автоматические жалюзи, светящиеся дорожки, приспособления для использования ванны или душа). Граждане, с невысокой степенью потери автономии (GIR5 или GIR6), не могут получить пособие APA, поскольку они считаются способными без посторенней помощи осуществлять все действия по самообслуживанию. Но, в то же время, в случае потребности в социальных услугах, для этих людей может быть назначено специальное пособие для оплаты помощника по хозяйству.
Открытие права на пособие АРА не зависит от уровня доходов, но как только доходы получателей превышают установленный порог, который периодически пересматривается, то от получателя помощи требуется определенное финансовое участие. Размер пособия дифференцирован в зависимости от группы GIR. Чем выше уровень зависимости человека, тем выше затраты на реализацию программы поддержки и, следовательно, выше размер пособия. Максимальный размер пособия (в 2018 г. это 1719,93€) выплачивается наиболее зависимым от посторонней помощи гражданам (таблица 3).
Таблица 3
Максимальный размер ежемесячного пособия по потере автономности (АРА), евро
Table 3
The maximum monthly allowance for autonomy loss (APA), €
|
Группы GIR |
Максимальный размер пособия APA |
||
|
на 1 января 2008 г. |
с января 2015 г. |
с января 2018 г. |
|
|
Gir 1 |
1 312,67 |
1 714,79 |
1 719,93 |
|
Gir 2 |
1 125,14 |
1 376,91 |
1 381,04 |
|
Gir 3 |
843,86 |
994,87 |
997,85 |
|
Gir 4 |
562,57 |
663,61 |
665,60 |
Источники: [6; 7].
В 2015 г. произошло существенное увеличение размера пособия в связи с принятием Закона «Об адаптации общества к старению», и вследствие этого максимальный размер пособия по сравнению с 2008 г. вырос на 20–30% в зависимости от группы GIR. В дальнейшем размер пособия менялся мало [6; 7].
Несмотря на то, что право на пособия по потере автономности имеют все граждане старше 60 лет, при определении платы за оказанные социальные услуги учитывается доход получателя: чем он выше, тем больше размер «участия». Так, в настоящее время человек с доходом свыше 2957€ в месяц оплачивает 90% стоимости программы социальной помо- щи, а если доход не превышает 802,93€ в месяц, то человек получает социальные услуги бесплатно. Для остальных (с доходом от 802,93€ до 2957€) доплата дифференцируется от 0% до 90% стоимости социальной программы.
Численность получателей пособия по потери автономности во Франции постоянно растет. В 2002 г. (год старта программы АРА) только 399 тыс. человек получали пособие, но уже в следующем году их численность почти удвоилась (712 тыс.). Все последующие годы численность получателей регулярно увеличивалась, и в настоящее время индивидуальное пособие APA получают более 1,3 млн человек или 1,9% населения Франции (таблица 4).
Таблица 4
Динамика численности получателей ежемесячного пособия по потере автономности АРА, тыс. человек
Table 4
Dynamics in the number of recipients of monthly allowance for autonomy loss APA, thousand people
|
Показатель |
2002 |
2003 |
2007 |
2011 |
2015 |
2016 |
2017 |
2018 |
|
Численность получателей пособия АРА |
399 |
712 |
1048 |
1202 |
1265 |
1286 |
1310 |
1326 |
Источники: [6; 7].
Используемая во Франции методика оценки степени утраты автономности имеет как преимущества, так и недостатки. К преимуществам такой методики можно отнести, прежде всего, то, что она более точно определяет потребность в посторонних услугах в зависимости от состояния здоровья пожилого человека, а значит, уровень автономно- сти оценивается достаточно объективно и не зависит только от медицинского диагноза пациента. Кроме того, эта методика дает расширенную информацию для разработки индивидуального плана помощи пожилому человеку, поскольку более детально дифференцирует его зависимости и потребности.
Сложность методики заключается в необходимости подключения специалистов к оценке зависимости пожилого человека и его потребностей в каждом конкретном случае. Поэтому на практике группа GIR часто присваивается на основе записей социального работника, который, несмотря на существование специальных инструкций, тем не менее, оценивает ситуацию, исходя из собственного опыта и опираясь на собственные представления о потребностях пожилых людей, таким образом, существует опасность высокой доли субъективизма при оценке степени потери автономности.
Определение уровня нуждаемости в долговременном уходе в России
В России в настоящее время активно проводится работа по повышению доступности услуг по уходу и социально-медицинских услуг пожилым и инвалидам. Система долговременного ухода пилотируется в нескольких регионах, и в ближайшее время будет разработана целостная концепция организации и финансирования ухода за пожилыми и инвалидами. Оценка потребности в уходе граждан пожилого возраста должна проводиться по единой методике для всех нуждающихся граждан, как проживающих дома, так и для находящихся в медицинских или социальных стационарных учреждениях, что будет способствовать оптимальной работе всей системы долговременного ухода и позволит более дифференцировано подходить к формированию пакета социальных и социально-медицинских услуг.
Показанием к включению человека в систему долговременного ухода, и, следовательно, к проведению оценки потребности в долгосрочной помощи является потеря здоровья (в том числе в связи с преклонным возрастом), приводящая к снижению функциональности и ограничению жизнедеятельности, что вызывает потребность в услугах по уходу. При этом для выявления граждан, нуждающихся в долгосрочной социально-бытовой поддержке и уходе, будет использоваться проактивный принцип, предполагающий получение информации о нуждающемся из медицинских учреждений (из поликлиники или больницы), от соседей, знакомых, служащих муниципальных служб, от волонтерских организаций [8].
Методику определения потребности в уходе, разработку критериев и методических рекомендаций по определению потребности и объема долгосрочной социально– бытовой и медицинской помощи для граждан с ограничениями или отсутствием возможностей к передвижению и самообслуживанию разработали специалисты Российского геронтологического научно-клинического центра Медицинского Университета им. Н. И. Пирогова, ориентируясь на известные в мире инструменты оценки степени утраты автономности пожилого человека.
При создании методики определения потребности в уходе разработчики опирались на зарубежный опыт использования шкал оценки возможности выполнения пожилыми людьми элементарных и сложных действий в повседневной жизни. Так, для каждого действия в части двигательной или ментальной активности предусмотрен определенный балл в зависимости от возможностей человека. Например, при проверке мобильности выставляется 0, если человек самостоятелен при ходьбе (возможно с использованием подручных средств); 1,5 балла, если он нуждается в постоянной помощи при передвижении и вставании; и 7 баллов, если полностью зависим при передвижении, прикован к креслу-каталке или лежачий. В случае оценки возможностей соблюдения личной гигиены ставится 0, если человек принимает душ без посторонней помощи; 0,5 баллов, если требуется присутствие другого человека при купании; и 1,5 — нуждается в максимальной помощи при гигиене лица и тела. Также оценивается способность к самостоятельному одеванию, самостоятельному питанию, пользованию туалетом. При оценке когнитивного статуса ставится 0 баллов, если у человек сохранена способность к общению, он хорошо ориентируется во времени и в знакомом пространстве; 3 балла, если такие навыки потеряны. Далее баллы суммируются, а сумма баллов по всем показателям соотносится со шкалой уровня зави- симости от посторонней помощи. Очевидно, чем больше баллов набирает клиент, тем выше у него зависимость от третьих лиц.
Российская система выделяет 5 степеней зависимостей и потребности в уходе, но в отличие от французской системы максимальному нарушению автономности присваивается и максимальное значение шкалы: группа 1, в которую входят люди с незначительными нарушениями автономности, и нуждающиеся в ограниченной помощи для ведения домашнего хозяйства, а группа 5 — люди с тяжелыми нарушениями автономности, которые прикованы к кровати или к креслу, их психические функции сильно нарушены, и они нуждаются в постоянном присутствии помощников. Соответственно, группы 2–4 являются промежуточными между этими крайними группами.
Потеря автономности указывает на потребность в социально-бытовой помощи и уходе. В таблице 5 представлены рекомендуемые часы ухода в зависимости от степени потери автономности. Чем выше степень зависимости человека от посторонней помощи, тем выше у него дефицит самообслуживания: пожилые люди, относящиеся к первой группе, нуждаются в незначительной помощи со стороны другого человека — не более двух часов в неделю (например, доставка продуктов, оплата счетов), в то время как люди, прикованные к постели, имеют прак- тически полную зависимость от посторонней помощи, и нуждаются в более чем десятикратном объеме ухода.
Поскольку порог, после которого пожилой человек, не нуждавшийся в существенной помощи, начинает нуждаться в более активном уходе, не всегда явно определяется, то рекомендуемые часы ухода имеют определенный разброс, а физические и ментальные возможности пожилых людей периодически должны тестироваться на степень зависимости от посторонней помощи и объема требуемой помощи. Нестабильность функционального статуса пожилого человека может быть связана с изменениями социального и материального положения, поэтому периодический пересмотр оценки потребности в уходе и объеме долговременной помощи планируется проводить раз в 1–1,5года: (для уровней 1, 2, 5–1 раз в 1,5 года, а для уровней 3 и 4–1 раз в год). Также возможна внеплановая переоценка потребности в посторонней помощи, которая связана с резким изменением ситуации из-за ухудшения состояния, развития острого заболевания, после госпитализации, изменения жилищной ситуации и так далее.
Кроме того, при определении индивидуальной программы долговременного ухода рекомендуется каждую конкретную ситуацию анализировать комплексно: оценивается не только физическое и ментальное состо-
Таблица 5
Потребность в социально-бытовой помощи и уходе в зависимости от степени потери автономности
Table 5
Need for everyday services and care depending on the degree of autonomy loss
|
Уровни зависимости от посторонней помощи |
Суммарный индекс |
Часы ухода, в неделю |
|
Уровень 1 |
0,5–1,5 балла |
1–2 |
|
Уровень 2 |
2–4 балла |
4–6 |
|
Уровень 3 |
4,5–7,0 |
12–16 |
|
Уровень 4 |
7,5–9 баллов |
18–20 |
|
Уровень 5 |
9,5 баллов и более |
25–28 |
Источник: Система долговременного ухода: определение потребности и объема долгосрочной социально-бытовой и медицинской помощи для граждан 65 лет и старше. Методические рекомендации.— Российский геронтологический научно-клинический центр РНИМУ им. Н. И. Пирогова Минздрава России, 2018.
яние обследуемого, но и условия проживания в квартире и доме (наличие перил, ступенек, лифта в многоэтажном доме и т.д.) и наличие жизненно важных учреждений в районе проживания (поликлиники, аптеки, больницы, магазины, почтовые отделения).
Заметим, что отдельные субъекты РФ уже имеют опыт разработки похожих шкал, и предоставляют социальные услуги в рамках социального обслуживания дифференцированно в зависимости от нуждаемости пожилого человека6. Между тем важно, чтобы во всех субъектах РФ использовалась единая методика, что позволило бы, с одной стороны, добиться единообразия в методологическом аспекте при предоставлении социальных услуг в стране и определять социальную помощь в зависимости от потребностей клиента; а с другой, снизить дифференциацию, неизбежно возникающую на региональном уровне, когда люди, в равной степени нуждающиеся в социальной помощи, получают ее в разных объемах.
По данным специалистов, за два года работы пилотного проекта оценка потребности в долгосрочной помощи была проведена примерно для 95 тыс. человек, что составило 6% всех получателей социальных услуг на дому в России. Структура обследованного населения по группам зависимости была следующей: к группе 1 было отнесено 32%, группы 2 и 3 включали по 27%, группа 4–9%, а группа 5–5% 7.
Таким образом, доля наиболее зависимых (группы 4 и 5) оказалась около 15%. Это люди, которые не могут свободно передвигаться, часть из них прикована к кровати, а остальные нуждаются в помощи при одевании, приеме пищи и гигиенических процедурах. Многим из них требуется не только соци- ально-бытовая помощь, но и социально-медицинская. В рамках системы долгосрочного ухода пожилые люди с высокой степенью зависимости в среднем стали получать больше услуг за счет включения социально-медицинской составляющей. Количество оказываемых услуг на дому выросло в среднем с 2,6 услуги на одного получателя (ранее преобладали социально-бытовые услуги — 85%) до 10–12 услуг на одного получателя с высокой степенью зависимости.
Если сравнивать французскую и российскую методики оценки нуждаемости в долговременном уходе на дому, то можно отметить, что доля наиболее зависимых (для российской методики — группы 4 и 5, а для французской — 1 и 2) оказалась на уровне 15–19%, а в программах помощи в обеих моделях заложен приблизительно одинаковый временной интервал оказываемой помощи: для самой зависимой группы (в российской модели это группа 5, а во французской — группа 1) российские специалисты рекомендуют максимально 214–240 минут, во французской — 210 минут.
В заключении отметим, что общемировая тенденция развития социального обслуживания направлена на максимально долгое сохранение навыков автономности пожилых людей в привычной для них среде. В рамках долговременного ухода это может быть обеспечено за счет развития различных форм стационарозамещающих технологий (родственный уход, приемные семьи, госпиталь на дому и так далее). Для реализации этого направления необходима помощь в адаптации жилища маломобильных граждан к их потребностям и оборудование жилья различными вспомогательными средствами для комфортного проживания, а также обеспечение социального общения пожилых людей посредством различных программ в центрах дневного пребывания, но, к сожалению, их число в рамках оптимизации системы социального обслуживания в последние годы сокращается.
Список литературы Оценки нуждаемости в долговременном уходе: опыт Франции и России
- Всемирный доклад о старении и здоровье. Всемирная организация здравоохранения, 2016. [Электронный ресурс]. - Режим доступа: https://www.who.int/ageing/publications/world-report-2015/ru/ (дата обращения: 05.04.2020).
- Vsemirnyy doklad o starenii i zdorov'ye [World Report on Ageing and Health]. Vsemirnaya organizatsiya zdravookhraneniya [World Health Organization]. 2016. Available at: https://www.who.int/ageing/publications/world-report-2015/ru/ (Accessed: 5 April 2020).
- Современная система социального обслуживания как инструмент политики активного долголетия в книге "Национальные цели социального развития: вызовы и решения", доклад к XX Апрельской международной научной конференции по проблемам развития экономики и общества, Москва, 9-12 апреля 2019 г., М.: Издательский дом НИУ ВШЭ, 2019, стр. 89-10
- Sovremennaya sistema sotsial'nogo obsluzhivaniya kak instrument politiki aktivnogo dolgoletiya [Modern system of social services as an instrument of the active longevity policy]. Natsional'nyje tseli sotsial'nogo razvitiya: vyzovy i resheniya. Dokl. к XX Apr. mezhdunar. nauch. konf. po problemam razvitiya ekonomiki i obshchestva [National Goals of Social Development: Challenges and Solutions. Proceedings of the XX April scientific and practical conference. Moscow, 9-12 Apr. 2019]. Moscow. NIU HShE [Higher School of Economics]. 2019. P. 89-10 (in Russ.)
- Roedl K. J., Wilson L. S., Fine J. A Systematic Review and Comparison of Functional Assessments of Community-dwelling Elderly Patients // Journal of the American Association of Nurse Practitioners. 2016. Vol. 28(3). P. 160-169.
- Roedl K. J., Wilson L. S., Fine J. A systematic review and comparison of functional assessments of community-dwelling elderly patients. Journal of the American Association of Nurse Practitioners. 2016. Vol. 28 (3). P. 160-169.
- Brunei M., Carrere A. Les personnes agees dependantes vivant a domicile en 2015. Premiers resultats de l'enquete CARE " menages ". DREES // Etudes et Resultats, 2017, 1029 septembre.
- Brunel M., Carrere A. Les personnes agees dependantes vivant a domicile en 2015. Premiers resultats de l'enquete CARE " menages ". DREES. Etudes et Resultats. 2017. 1029 septembre
- Carrere A., Dubost C.-L. Eclairage - Etat de sante et dependance des seniors. France Portrait Social, Insee References, edition 2018.
- Carrere A., Dubost C.-L. Eclairage - Etat de sante et dependance des seniors. France Portrait Social. Insee References. 2018.
- L'aide et l'action sociales en France. Perte d'autonomie, handicap, protection de l'enfance et insertion, 2019. Panorama de la DREES.
- L'aide et l'action sociales en France. Perte d'autonomie, handicap, protection de l'enfance et insertion. Panorama de la DREES. 2019.
- L'aide et l'action sociales en France. Perte d'autonomie, handicap, protection de l'enfance et insertion, 201 Panorama de la DREES.
- L'aide et l'action sociales en France. Perte d'autonomie, handicap, protection de l'enfance et insertion. Panorama de la DREES. 2017
- Ahasic A.M., Van Ness P.H, Murphy T.E., Araujo K.L., Pisani M.A. Functional status after critical illness: agreement between patient and proxy assessments. Age Ageing. 2015; 44(3):506-10
- Ahasic A. M, Van Ness P. H, Murphy T. E, Araujo K. L, Pisani M. A. Functional status after critical illness: agreement between patient and proxy assessments. Age Ageing. 2015. No. 44(3). P. 506-10.


