Одномоментное хирургическое лечение аневризмы восходящего отдела аорты и ишемической болезни сердца
Автор: Зотов А.С., Ильин М.В., Чилингарян В.С., Багунц М.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.8, 2013 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188225
IDR: 140188225 | УДК: 616.12-005.4:
One-stage surgical treatment aneurysm of the ascending aorta and coronary heart disease
Текст статьи Одномоментное хирургическое лечение аневризмы восходящего отдела аорты и ишемической болезни сердца
Аневризмы восходящей аорты с сопутствующей недостаточностью аортального клапана – одна из самых тяжелых патологий сердечно-сосудистой системы. Высокая летальность при естественном течении, абсолютная бесперспективность консервативной терапии обуславливают необходимость хирургической коррекции этого тяжелого заболевания [4, 5, 7].
Хирургическое лечение аневризм восходящей аорты с сопутствующей аортальной недостаточностью остается одной из самых актуальных в современной сердечнососудистой хирургии. Только ранняя диагностика и своевременное хирургическое лечение могут уменьшить частоту осложнений и летальность при этом заболевании [1, 2, 3, 5, 6, 8].
Частота госпитальной летальности при хирургическом лечении аневризм восходящего отдела аорты зависит от возраста, исходной тяжести состояния пациентов, длительности искусственного кровообращения (ИК), объема хирургического вмешательства [5].
Приводим свой первый опыт успешного одномоментного хирургического лечения пациента с аневризмой восходящего отдела аорты и ишемической болезни сердца. Пациент С. 1951 года рождения отметил ухудшения самочувствия в феврале 2012 года в виде появления болей давящего характера за грудиной. Ранее ангинозные боли не беспокоили. 12.02.2012 года бригадой СМП (скорой медицинской помощи) был госпитализирован в больницу по месту жительства с диагнозом: ИБС, острый крупноочаговый передне–распространенный инфаркт миокарда. При поступлении в стационар была проведена тромболитическая терапия.
27.02.2012 года для дальнейшего лечения пациент был переведен в Ярославскую Областную Клиническую Больницу, в отделение неотложной кардиологии, где была выполнена коронарография (КАГ). По данным КАГ: тип кровотока – сбалансированный; главный ствол ЛКА – норма, TIMI 3; бассейн ПМЖА – стеноз проксимального сегмента с переходом на средний сегмент на протяжении до 85%, TIMI 2; бассейн ОА – стеноз проксимального сегмента 40%, TIMI 3; бассейн ПКА – критический стеноз среднего сегмента 90%, TIMI 2, коллатерального кровотока нет. При проведении эхокардиографии (ЭхоКГ) диагностирована крупная аневризма верхушки левого желудочка; ФВ 31% (по Симпсону). Пациент переведен в отделение кардиохирургии для оперативного лечения.
При переводе пациент предъявляет жалобы на боли давящего характера за грудиной, одышку, возникающие при минимальной физической нагрузке (ходьба до 50 метров), купирующиеся нитроспреем в течение 5–10 минут. Состояние средней степени тяжести. Кожные покровы бледные, высыпаний нет. Тургор кожи сохранен. Дыхание в легких жесткое, проводится во все отделы, ЧДД 18 минуту. Тоны сердца приглушены, ритмичны, АД 140/80 мм.рт.ст. PS = ЧСС = 72 в минуту. При аускультации выслушивается слабый диастолический шум во втором межреберье справа от грудины. Живот мягкий, безболезненный, печень по краю реберной дуги. Симптом поколачивания отрицательный с обеих сторон. Мочеиспускание свободное, безболезненное. Отеков нет. Пульсация на артериях нижних конечностей определяется на всех уровнях.
При поступлении назначена следующая терапия: β – адреноблокаторы, ингибиторы АПФ, нитраты, гепари-нотерапия. Данные лабораторных методов исследования представлены в таблице 1 и 2.
По данным ЭКГ ритм синусовый, ЧСС 74 в минуту, электрическая ось сердца отклонена влево, трансмуральные постинфарктные изменения в передне-боковой стенки левого желудочка. По данным рентгенологического исследования органов грудной полости отмечается выраженный сосудистый и интерстициальный рисунок, корни дифференцированы, левый желудочек сердца увеличен. При проведении повторной ЭхоКГ диагностирована аневризма восходящего отдела и корня аорты с аортальной недостаточность 1–2 ст. Перикардиальный выпот: со всех сторон 9–14 мм, однородный. Аорта на уровне синусов 60мм, восходящий отдел 50–55 мм, стенки уплотнены, утолщены. Аневризма верхушки левого желудочка, толщина стенки 4,5 мм. Гиперкинез непораженных сегментов. Данные ЭхоКГ представлены в таблице 3.
Табл. 3. Данные ЭхоКГ
|
ФВ, % |
ЛП, мм |
МЖП, мм |
КСРЛЖ, мм |
КДРЛЖ, мм |
КСОЛЖ, мл |
КДОЛЖ, мл |
р ЛА мм.рт.ст |
|
31 (Сим-пс) |
56 х 48 |
12 |
37 |
62 |
148 |
195 |
37 |

Табл. 1. Общий анализ крови
|
Эр 1012/л |
Нв, г/л |
Le 109/л |
Тр-ы 109/л |
С/я |
Б |
П/я |
Э |
Л |
М |
СОЭ, мм/ч |
|
5,19 |
145 |
4,5 |
123 |
63 |
– |
– |
– |
31 |
6 |
9 |
Табл. 2. Биохимический анализ крови
|
об.белок |
62 |
билирубин |
10 |
натрий |
143 |
|
глюкоза |
4,8 |
амилаза |
80 |
калий |
3,0 |
|
АСТ |
0,21 |
мочевина |
– |
хлориды |
|
|
АЛТ |
0,26 |
креатинин |
82 |
МНО |
1,44 |
После прохождения всех необходимых обследований пациенту выполнена операция: супракоронарное протезирование восходящего отдела аорты синтетическим протезом «Васкутек № 30», пластика постинфарктной аневризмы левого желудочка по методу Кули; маммарокоронарное шунтирование передней нисходящей артерии, протезокоронарное аутовенозное шунтирование правой коронарной артерии. Операция проводилась в условиях гипотермического искусственного кровообращения и фармакохолодовой кардиоплегии раствором «Консол» в устья коронарных артерий.
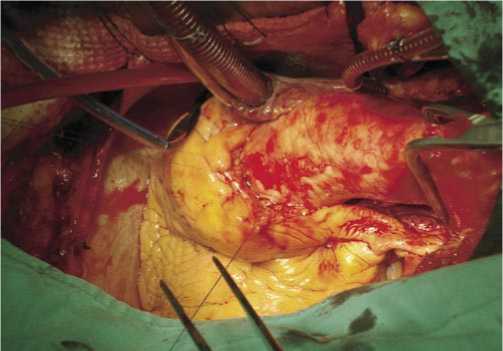
Интероперационно: при ревизии отмечается аннулоаортальная эктазия и расширение восходящей аорты до 5,5–6 см (рис. 1), имеются атеросклеротические изменения в передней нисходящей, правой коронарной артерии. При ревизии имеется аневризма передне-верхушечнобоковой стенки левого желудочка (рис. 2), с умеренным спаечным процессом. После наложения зажима на аорту выполнена аортотомия и введена кардиоплегия в устья коронарных артерий.
Аневризма левого желудочка вскрыта продольным разрезом параллельно ПНА, на протяжении 5,5 см. Тромбов нет. Выполнена пластика аневризмы ЛЖ по методу Кули (рис. 3), с последующим формированием аутовенозного анастомоза с правой коронарной артерией и маммарокоронарным шунтированием передней нисходящей артерии.
При ревизии аорты расслоения нет. Выполнена резекция расширенной восходящей аорты. Аортальный клапан сформирован как трехстворчатый. Коаптация створок нарушена за счет расширения на уровне синотубулярного гребня. Выполнена ресуспензия комиссур при помощи 3-х отдельных П-образных швов. Следующим этапом выполнено протезирование
Рис. 1. Аннулоаортальная эктазия и расширение восходящего отдела аорты
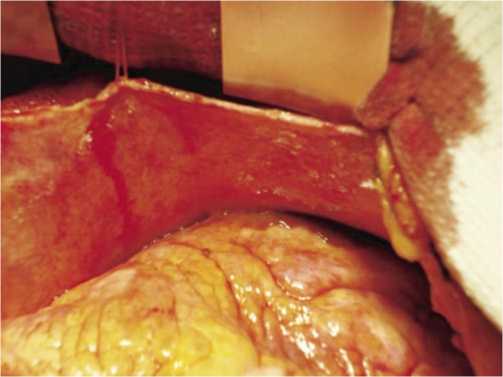
Рис. 2. Ревизия левого желудочка и спаечный процесс в проекции аневризмы ЛЖ
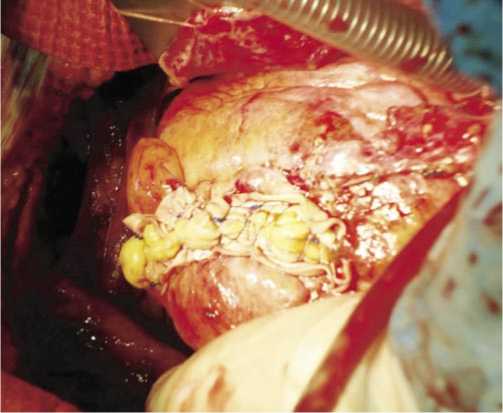
Рис. 3. Вид левого желудочка после пластики аневризмы по методу Кули

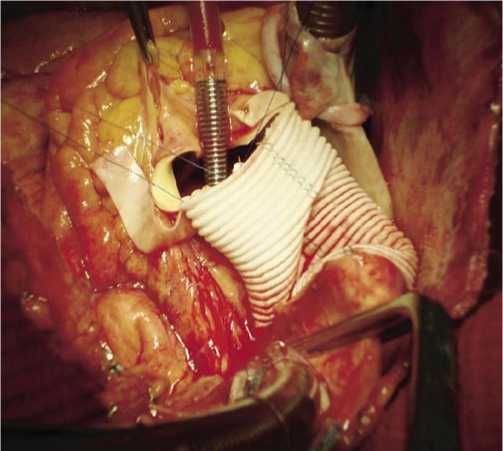
Рис. 4. Формирование анастомоза между корнем аорты и синтетическим протезом
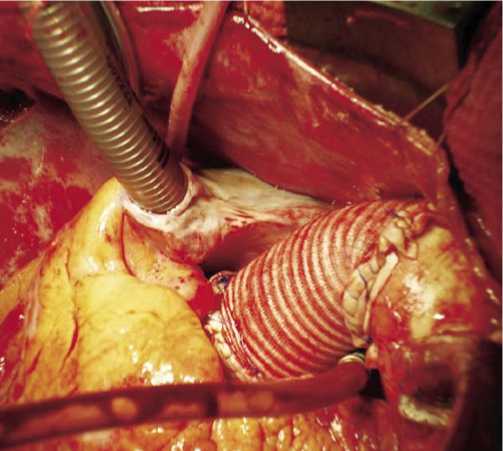
Рис. 5. Окончательный вид протезированной аорты
восходящего отдела аорты синтетическим протезом № 30 непрерывным обвивным швом с применением ксенозаплаты (рис. 4).
После протезирования восходящего отдела аорты анастомозы обработаны биологическим клеем, после чего был снят зажим с аорты (рис. 5).
Далее сформирован проксимальный анастомоз между протезом восходящей аортой и изолированным шунтом от ПКА (протезокоронарное шунтирование) (рис. 6). Общее время окклюзии аорты составило 100 мин.
После проведения операции в палате кардиореанимации проводилась продленная ИВЛ с целью стабилизации гемодинамики до оценки неврологического статуса. Общий объем отделяемого по дренажам составил 520 мл. Перевод в отделение на 2 сутки после операции. Послеоперационный период протекал без осложнений, на 7 сутки после операции пациент выписан из стационара для дальнейшего амбулаторного лечения по месту жительства.
На протяжении первого послеоперационного года пациент регулярно наблюдался на амбулаторном поликлиническом этапе. 14.01.2013 года пациент был госпитализирован в отделение кардиохирургии для прохождения контрольного обследования. При поступлении пациент жалоб не предъявляет. Состояние удовлетворительное. Кожные покровы телесного цвета. Дыхание проводится с обеих сторон, ЧДД 17 в минуту. Тоны сердца ясные, ритмичные, АД 130/80 мм.рт.ст. По данным ЭКГ ритм синусовый, электрическая ось сердца отклонена влево, рубцовые изменения миокарда в переднее-боковой стенке левого желудочка. При проведении ЭхоКГ состояние после протезирования восходящего отдела аорты, аортальная недостаточность 0–1 ст, незначимая, ФВ 42% (Симпсон), акинез верхушки левого желудочка (в
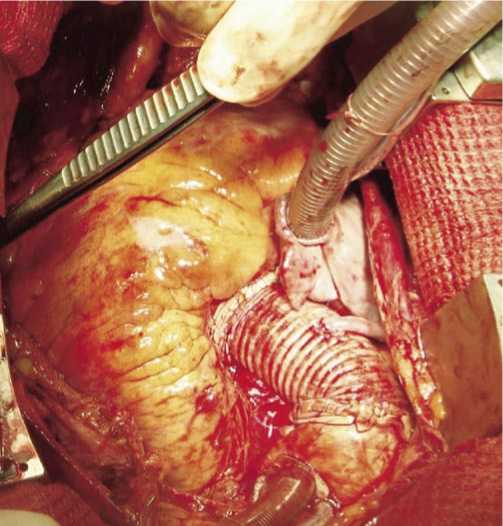
Рис. 6. Сформированный анастомоз между протезом аорты и аутовенозным шунтом от правой коронарной артерии области шва), перикардиального выпота нет. Пациент выписан на 3 сутки, под наблюдение кардиолога по месту жительства.
Данное клиническое наблюдение иллюстрирует возможность успешной коррекции подобной сочетанной патологии на базе специализированного отделения. Успех оперативного лечения зависит от многих факторов, как относящихся к самому пациенту, так и сугубо медицинских, которые характерны для каждого конкретного

медицинского учреждения: опыт хирургической бригады, анестезиологической и реанимационной службы, обеспечения операционного блока, и развитой службы по заготовке крови и ее компонентов.
Список литературы Одномоментное хирургическое лечение аневризмы восходящего отдела аорты и ишемической болезни сердца
- Белов Ю.В., Чарчян Э.Р. Клапаносохраняющие операции у больных с аневризмой восходящего отдела аорты с аортальной недостаточностью//Грудная и сердечно-сосудистая хирургия. 2004. № 1. С. 59-64.
- Бокерия Л.А., Малашенков А.И., Русанов Н.И., и соавт.//Анналы хирургии. 2001. № 3. С. 36-43.
- Малашенков А.И., Русанов Н.И., Паджаев М.А. и др.//Грудная и сердечно-сосудистая хирургия. 2003. № 4. С. 48-56.
- Мовсесян Р.А.//Анналы хирургии. 1998. № 3. С. 7-13.
- Цукерман Г.И., Малашенков А.И.//Грудная и сердечно-сосудистая хирургия. 1996. № 3. С. 68-72.
- Crawford E.S., Svenson L.D., Coselli J.S. et al.//Ibit. 1989. Vol. 98. P. 659-674.
- Gott V.L., Laschinder J.C., Cameran D.E. et.al.//Eur. J. cardio-thorac. Surg. 1996. Vol. 10. P. 149-158.
- Harringer W., Pethig K., Hagl Ch. Ascending aortic replacement with aortic valve reimplantation.//Circulation. 1999. Vol. 100 [suppl II]. P. 24-28.


