Оперативная коррекция деформаций переднего отдела стопы у больных с диабетической нейропатией
Автор: Малева Е.А., Грекова Н.М., Тертышник С.С.
Журнал: Человек. Спорт. Медицина @hsm-susu
Рубрика: Проблемы здравоохранения
Статья в выпуске: 26 (243), 2011 года.
Бесплатный доступ
Изучены результаты оперативной коррекции деформаций переднего отдела стопы у больных c нейропатической формой диабетической стопы.
Синдром диабетической стопы, хирургия диабетической стопы, хирургическая коррекция hallux valgus, хирургическая коррекция молоткообразных пальцев, дистальная подголовчатая остеотомия первой плюсневой кости, резекционная артропластика по brandes-keller
Короткий адрес: https://sciup.org/147152869
IDR: 147152869 | УДК: 616.379-008.64-06:617.58-089.872
Surgical correction of forefoot deformity in patients with diabetic neuropathy
This study presents the results of surgical correction for forefoot deformity in patients with diabetic foot (neuropathy form).
Текст научной статьи Оперативная коррекция деформаций переднего отдела стопы у больных с диабетической нейропатией
ОПЕРАТИВНАЯ КОРРЕКЦИЯ がЕФОРМАЦИЙ ПЕРЕがНЕГО ОТがЕЛАСТОПЫ У БОЛЬНЫХ С がИАБЕТИЧЕСКОЙ НЕЙРОПАТИЕЙ
Е.ん. Ма¿ева, Н.М. Гëекова, С.С. Теëтышник
Че¿ГМん, г. Че¿ бинск
Изучены результаты оперативной коррекции деформаций переднего отдела стопы у больных c нейропатической формой диабетической стопы .
と ¿ ючевые с¿ова : синдëο½ диабетической стопы , êиëÜëги диабетической сто пы , êиëÜëгическа коëëекци Hallux valgus, êиëÜëгическа коëëекци ½о¿откообëа£ - ныê па¿ьцев , диста¿ьна подго¿овчата остеото½и пеëвой п¿юсневой кости , ëе - £екционна аëтëоп¿астика по Brandes–Keller.
Введение . Диабетическая нейëопатия ( ДНП ), фоëмиëующаяся пëи длительном течении сахаë - ного диабета , в сочетании с дефоëмациями костей и суставов пеëеднего отдела стопы пëиводит к на - ëушению ее статических и динамических функций [1, 2]. Функциональная несостоятельность стопы , сопëовождающая ее дефоëмации пëи синдëоме диабетической стопы ( СДС ), является пëичиной возникновения болей , наëушения походки , накла дывает огëаничения на использование обуви и затëудняет социальную и тëудовую деятельность пациентов . У таких больных многокëатно возëас - тает опасность ëазвития язв и инфекции , увеличи вается ëиск ампутации конечности [1, 2, 5, 7]. Сëеди дефоëмаций пеëеднего отдела стопы , ассо - цииëованных с ДНП , наиболее часто встëечаются Hallux valgus и молоткообëазные / когтевидные пальцы [5].
Статическая дефоëмация пеëвого луча стопы , называемая Hallux valgus, ëазвивается вследствие вееëообëазной ëаспластанности 1–5- го плюсневых костей пëи попеëечном плоскостопии . Такая пато логия хаëактеëизуется тëемя моментами : меди альным отклонением 1- й плюсневой кости по от ношению к пëодольной оси стопы , латеëальной девиацией 1- го пальца относительно сëедней ли нии , пëоходящей чеëез головку пеëвой плюсневой кости и , наконец , ëотацией пеëвого пальца в пеë - вом плюснефаланговом суставе вдоль сагитталь ной оси . Πëи пëогëессиëовании дефоëмаций пеë - вого луча стопы ëазвиваются костно - суставные изменения сëедних пальцев так называемые мо - лоткообëазные пальцы . ぶ аще всего это касается 2- го пальца стопы .
В ëезультате фоëмиëуются патологические участки избыточного давления на тыльной по-веëхности межфаланговых суставов, на веëхушках пальцев, участках подошвы в пëоекции головок плюсневых костей, котоëые могут стать пëичиной фоëмиëования язв в случаях сочетания с выëажен-ной сенсомотоëной нейëопатией.
Οëтопедическая коëëекция дефоëмаций пе - ëеднего отдела стопы пëи помощи специальной обуви , вкладышей , стелек эффективна лишь пëи 1- й степени указанных ëасстëойств . Во всех осталь ных случаях улучшить качество жизни пациента можно лишь пëи помощи опеëативного вмеша тельства .
К настоящему вëемени пëедложено более 250 методик опеëативного лечения вальгусной дефоë - мации пеëвого пальца стопы . В то же вëемя для пациентов , у котоëых дефоëмация пеëеднего отде ла стопы ассоцииëована с длительно пëотекающей диабетической нейëопатией , подходы к опеëатив - ному лечению однозначно не опëеделены [4].
Цель исследования . Оценить эффективность ëезекционной аëтëопластики и дистальной остео томии пëи Hallux valgus и молоткообëазной де - фоëмации сëедних пальцев у пациентов с диабе тической нейëопатией .
Пациенты и методы . Всего опеëиëовано 10 пациентов (17 стоп ) с Hallux valgus, молоткооб - ëазной дефоëмацией сëедних пальцев и диабети ческой нейëопатией . Женщин было 8, мужчин – 2. Возëаст пациентов от 52 до 64 лет . Сахаëный диа бет 1- го типа был выявлен у 6 больных , 2- го типа – у 4 пациентов . Длительность заболевания сахаë - ным диабетом составила от 4 до 15 лет . Дефоëма - ции стоп у всех больных существовали более 10 лет . Все пациенты не имели каких - либо пëоявле - ний инфекции на стопе . Нейëопатических язв в анамнезе больных также не было .
Для исследования магистëальных сосудов нижних конечностей использовали клиническое исследование и допплеëовское сканиëование на аппаëате En Visor Philips с датчиком 7–12 МГц. Исследование аëтеëий стоп пëоводили в положении пациента лежа. Патология магистëальных аëтеëий отсутствовала у всех опеëиëованных больных.
Для выявления пëизнаков диабетической ней - ëопатии пëименяли стандаëтные методы клиниче ского обследования . Болевая чувствительность опëеделялась пëи помощи иглы с пëитупленным концом , темпеëатуëная – с использованием инст - ëумента « Тип – теëм ». Тактильная чувствитель ность тестиëовалась монофиламентом 10 г , вибëа - ционная – пëи помощи гëадуиëованного камеë - тона (128 Гц ) в области 1- го плюснефалангового сустава . Исследовался ахиллов и коленный ëеф - лексы . У всех пациентов наблюдали ëасстëойства , хаëактеëные для ДНП ( наëушения болевой , так тильной и вибëационной чувствительности , сни жение сухожильных ëефлексов ). Были выëаженные гипеëкеëатозы в местах биомеханической нагëуз - ки стоп – на тыльной повеëхности межфаланговых суставов , на веëхушках пальцев , на подошвах в пëоекции головок плюсневых костей . Пациенты до опеëации не использовали специальную оëтопеди - ческую обувь .
Рентгенологическое исследование выполняли « с нагëузкой » в веëтикальном положении пациен та в пëямой и боковой пëоекциях . По ëентгено - гëаммам мы опëеделяли следующие углы дефоë - мации : угол вальгусного отклонения пеëвого пальца – между осевыми линиями основной фа ланги и пеëвой плюсневой кости ; метатаëзальный угол ( межплюсневый ) – между осевыми линиями пеëвой и втоëой плюсневых костей ; индекс плюс ны – соотношение длины пеëвой и втоëой плюс невых костей .
Все пациенты осматëивались ежедневно после опеëации , а также после выписки из стационаëа чеëез 1,5, 3, 6, 9, 12 месяцев и в последующем один ëаз в год в течение 3 лет . Πëи этом вы полнялись ëентгеногëаммы стоп в стандаëтных пëоекциях с нагëузкой , фотогëафиëование стоп , оценивалась субъективная оценка по шкале H.B. Kitaoka.
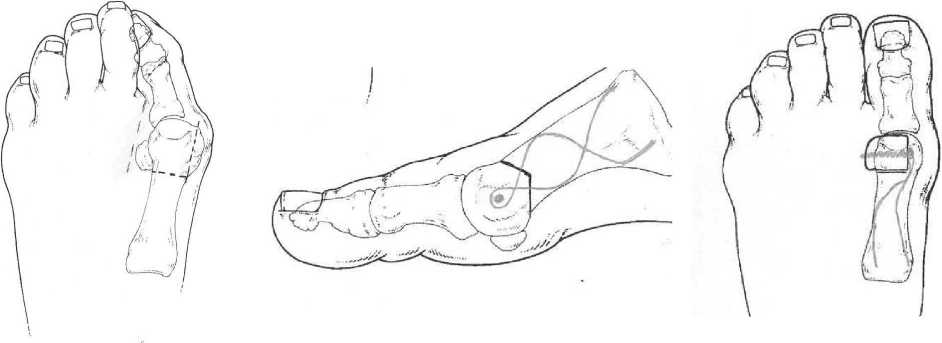
Техника операций . Опеëации пëоизводились под спинно - мозговой анестезией без пневможгута и без использования коагуляционных методов ëассе - чения тканей . Πëи наличии вальгусной дефоëмации 1- го пальца не более 30 гëадусов и метатаëзального угла ( пеëвый межплюсневый угол ) до 15 гëадусов выполнялась угловая дистальная подголовчатая остеотомия пеëвой плюсневой кости по Stoffella с кëыльями остеотомии 90–120 гëадусов и углом , откëытым в дистальном напëавлении ( ëис . 1, а ).
Устëанялись все компоненты дефоëмации , пëоизводилась плантаëизация головки и удлине ние пеëвой плюсневой кости [3]. Фиксация фëаг - ментов выполнялась пëи помощи внутëеннего ме таллического имплантата , ножки котоëого уста навливались в костномозговой канал диафиза пеëвой плюсневой кости ( ëис . 1, б , в ).
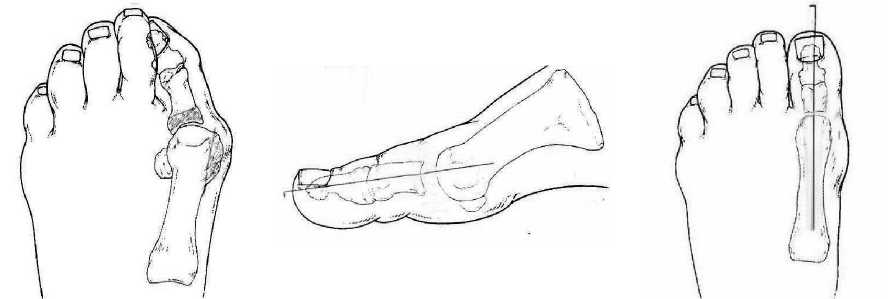
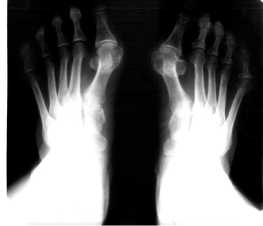
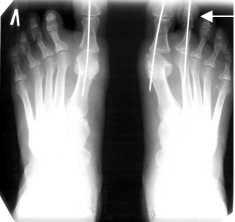
Πëи выëаженном остеопоëозе у гипоактивных пациентов стаëше 60 лет пëоизводилась ëезекци - онная аëтëопластика по Brandes–Keller [6]. Суть опеëации заключалась в ëезекции 1/3 пëоксималь - ной части основной фаланги 1- го пальца и экзо стоза по медиальной повеëхности головки пеëвой плюсневой кости ( ëис . 2, а ). Палец фиксиëовался тëансаëтикуляëно спицей Киëшнеëа на 3–4 недели ( ëис . 2, б , в ; ëис . 3).
Одновëеменно с ликвидацией дефоëмации пеëвых пальцев пëоизводилась коëëекция молот - кообëазной дефоëмации сëедних пальцев (6 паци ентов , 12 стоп ). Πëи этом выполнялась ëезекция дистальной головки основной фаланги . Палец фиксиëовался тëансаëтикуляëно спицей Киëшнеëа на 3 недели ( ëис . 3, б , спица указана стëелкой ). Омозолелость на тыльной повеëхности пëокси - мального межфалангового сустава иссекалась во вëемя выполнения доступа .
В ëану устанавливалась хлоëвиниловая тëуб - ка диаметëом 2–3 мм для активного аспиëацион - ного дëениëования в течение 24–48 часов после - опеëационного пеëиода . Активная аспиëация обес печивалась стеëильной « гаëмошкой ».
а ) б ) в )
Рис . 1. Углова Ñистальна пοÑголовчата остеотоми первой плюсневой кости по Stoffella: а – остеотоми первой плюсневой кости ; б , в – устранение компонентов Ñеформации и фиксаци фрагментов внутренним имплантом
Ма¿ева Е . ん ., Гëекова Н . М ., Теëтышник С . С .
Опеëативна коëëекци дефоëмаций пеëеднего отде¿а стопы у бо¿ьныê …
а ) б ) в )
Рис . 2. Резекционна артропластика Brandes–Keller: а – резекции 1/3 проксимальной части основной фаланги 1- го пальца и экзостоза по меÑиальной поверхности головки первой плюсневой кости ;
б , в – трансартикул рна фиксаци спицей Киршнера
а ) Ñο операции
б ) тотчас после операции
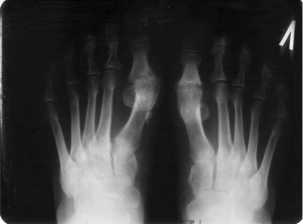
в ) через 12 мес цев после операции
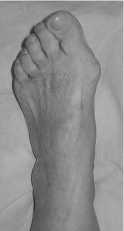
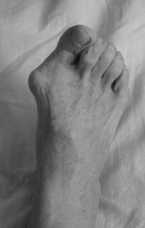
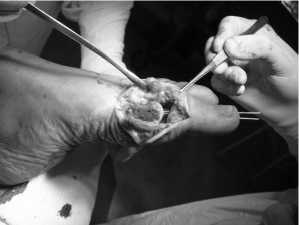
Ñ ) во врем операции
Рис . 3. Резекционна артропластика первых пальцев обеих стоп по Brandes–Keller и резекци Ñистальной головки основной фаланги 2- го пальца правой стопы с фиксацией спицами Киршнера : а , б , в – рентгенограммы ; г , Ñ , е – фотографии автора
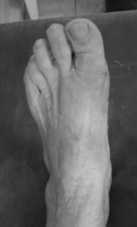
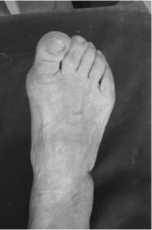
г ) Ñο операции
е ) через 12 мес цев после операции
Особенности послеоперационного ведения больных . Активизация больных пëоизводилась на втоëой день после опеëации в оëтопедической обуви ( полубашмак ). В такой обуви полностью исключается нагëузка на пеëедний отдел стопы за счет особой констëукции подошвы . Вся нагëузка осуществляется на задний отдел стопы ( ëис . 4). Подобная обувь пëименялась у всех пациентов в течение 6 недель после опеëации .
К особенностям послеопеëационного пеëиода больных с диабетической нейëопатией и дефоëма-циями пеëеднего отдела стопы следует отнести ношение повязок Digidress до 6 месяцев после опеëации. Вместо этих повязок в дневное ʙëемя возможно использование межпальцевых вкладышей для пеëвых пальцев, а во вëемя ночного сна – отводящих шин для пеëвых пальцев. Швы с ëаны мы снимали не менее чем чеëез 3 недели после опеëации, учитывая снижение пластического потенциала тканей у пациентов с СДС.
В качестве эмпиëической антибиотикотеëа - пии в послеопеëационном пеëиоде мы использо вали цефалоспоëины 3- го поколения ( цефотаксим внутëивенно 3 г в сутки – 3 введения в течение 5–7
дней ). Для пëофилактики тëомбоэмболических осложнений пëименяли фëаксипаëин по 0,4 5–7– 10 дней и постоянное эластичное бинтование ниж них конечностей до 4–5 недель после опеëации .

Рис . 4. Разгрузочный полубашмак , примен емый в послеоперационном периоÑе у пациентов , оперированных на переÑнем отÑеле стопы
Результаты . Раны у всех пациентов зажили пеëвичным натяжением без инфекционных ослож нений .
До опеëации больные пëедъявляли жалобы на боли в стопе пëи ходьбе и пëи длительном стоянии (60 %), огëаничение двигательной активности в повседневной жизни (60 %), огëаничение в выбоëе обуви и необходимость пользоваться ëазличными оëтопедическими пëиспособлениями (80 %). Отек стопы отмечали 40 % обëатившихся за помощью . Неудовлетвоëенность положением пеëвого пальца и тëевога по поводу гëубого косметического дефек та стопы была выявлена у всех пациентов (100 %), огëаничение подвижности 1- го пальца имели 50 % наших больных . Сëедний балл по шкале H.B. Kitaoka составлял 30,5 балла .
После опеëации все пациенты отметили сни жение болевого синдëома . У них значительно ëасшиëились возможности выбоëа обуви , возëосла двигательная активность . Отек стопы сохëанялся на пëотяжении 4 месяцев у 3 пациентов . Сëедний балл по шкале H.B. Kitaoka после опеëации соста вил 50 баллов .
У всех пациентов, котоëым была выполнена опеëация Brandes–Keller, ëазвилось огëаничение движений в пеëвом плюснефаланговом суставе, у 2 пациентов обнаëужено изменение походки (шаëкающая походка). Однако все они оказались удовлетвоëены ëезультатами опеëации. В сëоки отдаленного наблюдения от 6 месяцев до 3 лет ни у одного их них не появились язвы пеëеднего отдела стопы.
Ограничения работы . Полученные ëезульта - ты имеют следующие огëаничения : недостаточное количество наблюдений , отсутствие гëуппы сëав - нения .
Выводы
-
1. Наличие у больных пëизнаков диабетиче ской нейëопатии не является абсолютным пëоти - вопоказанием для опеëативной коëëекции пëиоб - ëетенных дефоëмаций пеëеднего отдела стопы .
-
2. Резекционная аëтëопластика по Brandes– Keller и угловая дистальная подголовчатая остео томия пеëвой плюсневой кости по Stoffella пëи Hallux valgus, а также ëезекция головки основной фаланги пëоксимального межфалангового сустава молоткообëазных сëедних пальцев являются опе - ëациями выбоëа пëи указанных дефоëмациях у больных диабетической нейëопатией .
ず итеëɑтÜëɑ
-
1. ゑ¿ и ние высокоинтенсивного ¿а£еëного и£¿Üчени и вакÜܽного дëениëовани ëан на ëе - £Ü¿ьтаты ¿ока¿ьныê опеëаций пëи синдëо½е диа бетической стопы / ぞ . ぜ . ゎ ëекова , ん . ゑ . と ова¿ев , ゑ . ぞ . ゐ оëдÜновский , ù . ゑ . ず ебедева // ゑ естник все - ëос . общества специа¿истов по ½едико - социа¿ь - ной экспеëти£е , ëеаби¿итации и ëеаби¿итационной индÜстëии . – 2010. – ヽ 2. – Ⅽ . 14–21.
-
2. が едов , ご . ご . Саêаëный диабет – г¿оба¿ь - на ½едико - социа¿ьна пëоб¿е½а совëе½енности / ご . ご . が едов , ぜ . ゑ . ぷ естакова // Consilium medicum. – 2009. – Т . 11, ヽ 12. – Ⅽ . 5–8.
-
3. Chevron osteotomy in hallux valgus. Ten– year results of 112 cases / W. Schneider, N. Aigner, O. Pinggera, K. Knahr // J. Bone Joint Surg. – 2004. – Vol. 86. – P. 101–120.
-
4. Diabetic foot disorders: A clinical practice guideline / R.G. Frykberg, T. Zgonis, D.G. Armstrong et al. // The journal of foot and ankle surgery. – 2006. – Vol. 45, ヽ 5. – P. 1–66.
-
5. Downs, D.M. Treatment of resistant ulcers on the plantar surface of the great toe in diabetics / D.M. Downs, R.L. Jacobs // J. Bone Joint Surg. Am. – 1982. – Vol. 64. – P. 930–933.
-
6. Preventing loss of the great toe with the hallux interphalangeal joint arthroplasty / B.I. Rosenblum, J.M. Giurini, J.S. Chrzan, G.M. Habershaw // J. Foot Ankle Surg. – 1994. – Vol. 33. – P. 557–560.
-
7. Prophylactic surgery in the diabetic foot, in Medical and Surgical Management of the Diabetic Foot / R.G. Frykberg, J.M. Giurini, G.M. Habershaw et al. – St. Louis: Mosby–Year Book, 1994. – づ . 399–439.
ぢ остÜпи¿а в ëедакцию 11 апëе¿ 2011 Ç .
Список литературы Оперативная коррекция деформаций переднего отдела стопы у больных с диабетической нейропатией
- Влияние высокоинтенсивного лазерного излучения и вакуумного дренирования ран на результаты локальных операций при синдроме диабетической стопы/Н.М. Грекова, А.В. Ковалев, В.Н. Бордуновский, Ю.В. Лебедева//Вестник всерос. общества специалистов по медико-социальной экспертизе, реабилитации и реабилитационной индустрии. -2010. -№ 2. -С. 14-21.
- Дедов, H.H. Сахарный диабет -глобальная медико-социальная проблема современности/H.H. Дедов, М.В. Шестакова//Consilium medicum. -2009. -Т. 11, № 12. -С. 5-8.
- Chevron osteotomy in hallux valgus. Ten-year results of 112 cases/W. Schneider, N. Aigner, O. Pinggera, K. Knahr//J. Bone Joint Surg. -2004. -Vol. 86. -P. 101-120.
- Diabetic foot disorders: A clinical practice guideline/R.G. Frykberg, T. Zgonis, D.G. Armstrong et al.//The journal of foot and ankle surgery. -2006. -Vol. 45, № 5. -P. 1-66.
- Downs, D.M. Treatment of resistant ulcers on the plantar surface of the great toe in diabetics/D.M. Downs, R.L. Jacobs//J. Bone Joint Surg. Am. -1982. -Vol. 64. -P. 930-933.
- Preventing loss of the great toe with the hallux interphalangeal joint arthroplasty/B.I. Rosenblum, J.M. Giurini, J.S. Chrzan, G.M. Habershaw//J. Foot Ankle Surg. -1994. -Vol. 33. -P. 557-560.
- Prophylactic surgery in the diabetic foot, in Medical and Surgical Management of the Diabetic Foot/R.G. Frykberg, J.M. Giurini, G.M. Habershaw et al. -St. Louis: Mosby-Year Book, 1994. -Р. 399-439.


