Оптимальный хирургический доступ при восстановлении ахиллова сухожилия
Автор: Кисель Д. А., Файн А. М., Светлов К. В., Власов А. П., Лазарев М. П., Акимов Р. Н., Чемянов И. Г.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 6 т.13, 2023 года.
Бесплатный доступ
Введение. Несмотря на множество описанных в литературе доступов для открытого восстановления ахиллова сухожилия, доказательств о преимуществах того или иного доступа, подтверждённых клиническими наблюдениями нет.Цель: определить и обосновать оптимальный доступ при открытом восстановлении ахиллова сухожилия.Материал и методы. В статье отражён результат анализа данных литературного поиска, экспериментальной работы на 12 нижних конечностях 6 кадаверов, клинического исследования основанном на ретро-проспективном анализе лечения 128 человек в отделении неотложной травматологии опорно-двигательного аппарата НИИ СП им. Н.В. Склифосовского с 2014 по 2022 годы. В группу сравнения ретроспективно были включены 47 пациентов (36,7 %) с повреждением ахиллова сухожилия, которым с 2014 по 2017 гг. был выполнен шов ахиллова сухожилия из S и Z-образных доступов. В основную группу проспективно включены 81 пациент (63,3 %) за 2018-2022 гг., которым осуществляли медиальный околосухожильный доступ.Результаты. Анализ результатов ретроспективного исследования показал, что у 3 пациентов из группы сравнения c травмой ахиллова сухожилия в послеоперационном периоде отмечалась ишемия краёв раны с последующим формированием некроза и дефекта покровных тканей; у 1 пациента сформировался гипертрофический болезненный рубец, изъязвляющийся при постоянной травматизации его задником обуви (общее количество осложнений составило 8,5 %). Осложнений у пациентов основной группы в послеоперационном периоде не отмечено ни в одном случае.Заключение. Медиальный околосухожильный доступ, по нашему мнению, является оптимальным, поскольку исключает осложнения со стороны покровных тканей и приводит к улучшению функциональных результатов.
Травма ахиллова сухожилия, разрыв ахиллова сухожилия, оперативное лечение ахиллова сухожилия
Короткий адрес: https://sciup.org/143181095
IDR: 143181095 | УДК: 616.748.54-018.38 | DOI: 10.20340/vmi-rvz.2023.6.CLIN.15
Optimal access for Achilles tendon repair
Background. Despite the many accesses described in the literature for open Achilles tendon repair, there is no evidence of the benefits of this or that access confirmed by clinical observations.The aim is to determine and justify optimal access during open Achilles tendon repair.Material and methods. The article shows the result of the analysis of data from a literary search, experimental work on 12 lower limbs of 6 cadavers, a clinical study based on a retro-prospective analysis of the treatment of 128 people in the Department of Emergency Traumatology N.V. Sklifosovsky Research Institute from 2014 to 2022. The comparison group retrospectively included 47 patients (36.7%) with Achilles tendon injury, who underwent suture of the Achilles tendon from S and Z-shaped accesses from 2014 to 2017. The main group prospectively included 81 patients (63.3%) for 2018-2022, who underwent paramedial tendon access.Results. The analysis of a retrospective study showed that 3 patients from the comparison group with Achilles tendon injury in the postoperative period had ischemia of the wound edges with subsequent formation of necrosis and skin defect; 1 patient had a hypertrophic painful scar, which ulcerated from the constant traumatization of his shoe back (the total number of complications was 8.5%). In the patients of the main group, there were no complications in the postoperative period in any case.
Текст научной статьи Оптимальный хирургический доступ при восстановлении ахиллова сухожилия
ОРИГИНАЛЬНАЯ СТАТЬЯ ORIGINAL ARTICLE УДК 616.748.54-018.38
В настоящее время на фоне увеличения продолжительности жизни и физической активности населения, а также роста популярности занятий любительским спортом, частота разрывов ахиллова сухожилия не имеет тенденции к уменьшению [1–3]. Методы восстановления вызывают дискуссии [4–7]. По данной проблеме нами изучена литература за последние 50 лет. Множество доступов для открытого восстановления ахиллова сухожилия описанных в литературе имеют свои недостатки, а доказательств о преимуществах того или иного доступа нет. Нам не удалось найти работ, которые бы помогли врачу определить оптимальный доступ. По данным зарубежных и отечественных авторов, формирование краевых некрозов с несостоятельностью швов послеоперационной раны после открытого восстановления ахиллова сухожилия составляет от 3 до 35 %, а частота инфекционных осложнений от 2,5 до 4 % [8–12]. До недавнего времени на принципиальную значимость того или иного доступа для восстановления ахиллова сухожилия не акцентировали внимания. Однако морфологические исследования зарубежных коллег доказали, что сосудистая сеть покровных тканей области ахиллова сухожилия имеет особенную архитектонику, которая заключается в наличии латеральной и медиальной зон с интенсивным и задней зоны с бедным кровоснабжением [13–18]. Это заставило нас пересмотреть подходы и, с учётом новых данных, провести своё собственное исследование на предмет определения оптимального доступа.
Цель и задачи: определить и обосновать оптимальный доступ при открытом восстановлении ахиллова сухожилия. Задача экспериментальной части – на основании изучения кровоснабжения покровных тканей нижней трети голени с учетом теории ангиосом, провести анализ применяемых доступов и определить оптимальный для восстановления ахиллового сухожилия. Задача клинической части – на основании ретро-проспективного анализа оценить результат лечения пациентов с повреждением ахиллова сухожилия.
Материал и методы
Исследование состояло из двух частей, кадаверного и клинического. В кадаверном исследовании нижних конечностей мы использовали латексный краситель, который вводили в подколенную артерию с последующим препарированием тканей голени. Результат кадаверного исследования включал данные экспериментальной работы на 12 нижних конечностях 6 кадаверов. Результат клинического исследования основан на анализе лечения 128 человек (90 мужчин, 38 женщин) в отделении неотложной травматологии опорно-двигательного аппарата НИИ СП им. Н.В. Склифосовского с 2014 по 2022 годы. Из них 84 пациента со свежим (в сроки до 72 часов после травмы), 39 пациентов с несвежим (более 72 часов после травмы) и 5 пациентов с застарелым повреждением ахиллова сухожилия (более 4 недель после травмы). Возраст пациентов – от 29 до 77 лет. Все пациенты были разделены на две группы – основную и сравнения. Основные статистические показатели групп – пол, возраст, сроки после травмы – были сопоставимы. Послеоперационное ведение пациентов в группах не отличалось: швы снимали на 12–14 день после операции, выполняли иммобилизацию стопы в эквинусном положении на три недели в гипсовой лонгете, с последующим выведением стопы в среднефизиологическое положение в шарнирном ортезе. Общее время иммобилизации составляло 6-7 недель.
В группу сравнения было включено 47 пациентов (36,7 %) в период с 2014 по 2017 гг., которым выполнен шов ахиллова сухожилия из S- и Z-образных доступов.
Основную группу составили 81 пациент (63,3 %), прооперированные в период с 2018 по 2022 г. с использованием медиального околосухожильного доступа. Разрез осуществляли со значительным отступом от края сухожилия на 1,5 см – зона безопасного доступа, внепроекци-онно, с учётом плотности сосудистой сети в покровных тканях нижней трети голени за счёт перфорантных сосудов бассейна задней большеберцовой артерии (рис. 1). Доступ выполнялся с идентификацией фасции голени, формированием комбинированных кожно-фасциальных лоскутов с включением паратенона; послойное ушивание раны с восстановлением фасции и паратенона (рис. 2). Соблюдение этих принципов позволяет закрыть шов ахиллова сухожилия полносоставным кожно-фасциальным лоскутом с хорошим кровоснабжением.
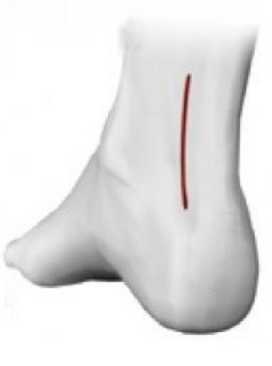
Рисунок 1. Схема выполнения медиального внепроекционного околосухожильного разреза
Figure 1. Design of the paramedial tendon access
Разрез при несвежем и застарелом повреждении сухожилия был заведомо больше, чем у пациентов со свежей травмой, в среднем составлял 12–15 см для лучшей ретракции мышцы и до 20–23 см при выполнении пластики сухожилия. Во всех случаях во время операции, с целью сохранения сосудистой сети диссекцию кожно-фасциального лоскута проводили с вовлечением в него паратенона. При ушивании раны обращали внимание на цвет краёв кожи, их натяжение, капиллярную реакцию. Пациентов обеих групп мы наблюдали до прекращения иммобилизации, в течении 6–7 недель. Дальнейшее наблюдение до 6 месяцев с момента операции осуществлялось травматологом по месту жительства.
Результаты
По результатам кадаверного исследования и анализа плотности сосудистой сети нижней трети голени покровные ткани над ахилловым сухожилием представлены тонкой кожей практически лишённой клетчатки, слабо выраженной фасцией, паратеноном и самим сухожилием (рис. 3).
Хорошо развитая сосудистая сеть паратенона из ветвей задней большеберцовой и малоберцовой артерий осуществляет основную перфузию ахиллова сухожилия за счёт анастомозов с внутрисухожильной сосудистой сетью в слое эндотенона. Паратенон является единственным источником питания разорванных концов сухожилия после травмы. Медиальная и латеральная от ахиллового сухожилия зоны имеют постоянную перфузию тканей за счёт 3–4 перфорантных артерий бассейнов задней большеберцовой, малоберцовой артерий. Задняя зона, располагающаяся непосредственно над ахилловым сухожилием, имеет бедное кровоснабжение за счёт анастомозов сосудистой сети медиальной и латеральной зон. Изучение осо- бенностей кровоснабжения тканей области ахиллова сухожилия позволило нам выделить преимущества медиального околосухожильного доступа перед S- и Z-образными доступами, что нашло подтверждение в клинической части работы.
Анализ результатов ретроспективного исследования показал, что у 3 пациентов c травмой ахиллова сухожилия в послеоперационном периоде отмечалась ишемия краёв раны с последующим формированием некроза и дефекта покровных тканей; у 1 пациента сформировался гипертрофический болезненный рубец, изъязвляющийся при постоянной травматизации его задником обуви (общее количество осложнений составило 8,5 %). У этих пациентов в двух случаях для замещения дефектов покровных тканей использовали кожно-фасциальные суральные лоскуты (рис. 4, a, b), в одном случае кожно-жировой лоскут на перфоранте задней большеберцовой артерии (рис. 5, a, b) и в одном случае путём перемещения кожно-фасциального лоскута на перфорантах малоберцовой артерии (рис. 6, a, b, c).
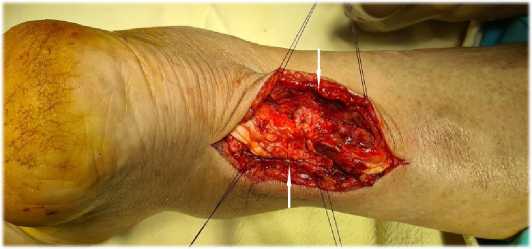
Рисунок 2. Интраоперационная фотография. Доступ к сухожилию с формированием комбинированных кожно-фасциальных лоскутов с включением паратенона ( ↑↓ )
Figure 2. Access to the Achilles tendon. The rise of the skin-fascial flaps with included paratenon ( ↑↓ )
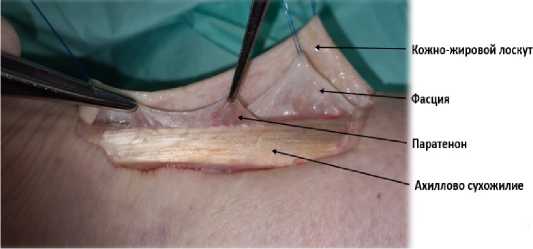
Рисунок 3. Кадаверное исследование покровных тканей области ахиллова сухожилия
Figure 3. Cadaveric examination of integumentary tissues Achilles tendon
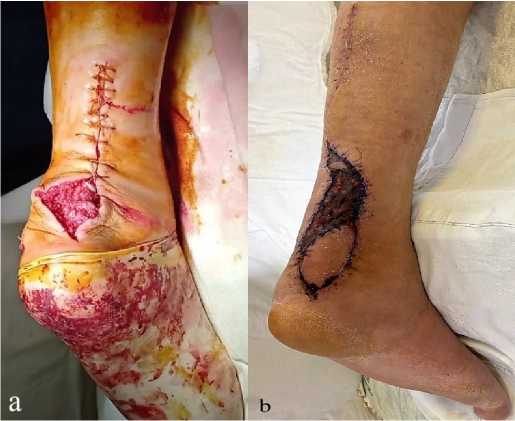
Рисунок 4. Интраоперационная и послеоперационная фотографии замещения дефекта покровных тканей нижней трети левой голени кожно-фасциальным суральным лоскутом: a – дефект покровных тканей после наложения швов на кожу; b – результат через 14 дней после пересадки лоскута и аутодермопластики
Figure 4. Pictures closure skin defect left heel area with a sural flap: a – skin defect after suturing the skin; b – the result 14 days after grafting the flap and autodermoplasty
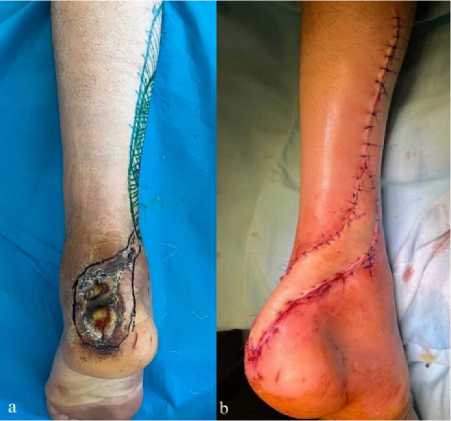
Рисунок 5. Фотографии замещения дефекта покровных тканей нижней трети левой голени кожно-жировым лоскутом на перфорантном кровотоке: a – до операции; b – результат через 7 дней после операции
Figure 5. Pictures of closure skin defect left heel area with a flap on the perforant vessels: a – preoperative picture; b – result 7 days after the operation
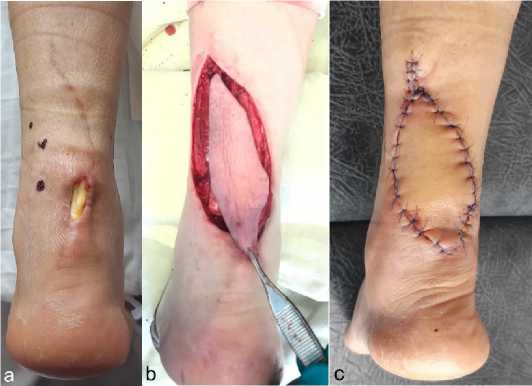
Рисунок 6. Фотографии замещения дефекта покровных тканей нижней трети левой голени кожно-фасциальным лоскутом на перфорантах малоберцовой артерии: a – до операции; b – транспозиция лоскута; c – результат через 7 дней после операции
Figure 6. Pictures of closure skin defect lower third left leg with a flap on the perforant vessels peroneal artery: a – preoperative picture; b – flap transposition; c – result 7 days after the operation
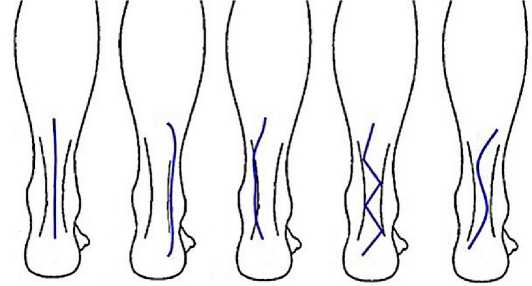
Рисунок 7. Варианты доступов для восстановления ахиллова сухожилия
Figure 7. Accesses used to repair the Achilles tendon
Осложнений у пациентов основной группы в виде краевого некроза тканей, несостоятельности швов с последующим формированием дефекта покровных тканей, изъязвляющихся гипертрофических послеоперационных рубцов в послеоперационном периоде не отмечено ни в одном случае.
Медиальный околосухожильный доступ, применяемый нами для восстановления ахиллова сухожилия, не исключает проблему избыточного натяжения кожи вследствие отёка при ушивании раны. Мобилизация краёв раны субфасциально (рис. 3) может решить эту проблему, но оптимальным решением для восполнения дефицита покровных тканей, на наш взгляд, может быть использование кожно-фасциального лоскута на перфорантах малоберцовой артерии (рис. 6, b, c).
Обсуждение
Все представленные в литературе доступы к ахиллову сухожилию так или иначе осуществляются по задней поверхности, что с учётом особенностей анатомии данной области, отсутствия запаса, малой мобильности покровных тканей этих зон может привести к развитию осложнений (рис. 7).
В случае манипуляций по мобилизации тканей возникает выраженный отёк, дополняющий имеющееся исходное посттравматическое напряжение мягких тканей. Все эти факторы являются предпосылками к возникновению натяжения кожи, что в свою очередь может стать причиной ишемии и развития краевого некроза.
Доступы, выполняемые по задней поверхности нижней трети голени непосредственно над ахилловым сухожилием, по нашему мнению, не являются оптимальными, потому что в нашем наблюдении вызвали вышеописанные осложнения в 8,5 % случаев наблюдения в группе сравнения. Экспериментальная часть нашей работы подтвердила, что планирование хирургического доступа к ахиллову сухожилию должно обязательно учитывать ангио-сомы, это играет большую роль в успехе открытого восстановления сухожилия. В клинической практике использование медиального околосухожильного доступа позволило полностью исключить осложнения со стороны покровных тканей.
Заключение
На основании результатов нашего исследования для восстановления ахиллова сухожилия медиальный около-сухожильный доступ является оптимальным, поскольку доступ выполняется в области с хорошим кровоснабжением, разрез проходит вне проекции сухожилия, что даёт возможность укрытия шва ахиллова сухожилия полносоставным кожно-фасциальным лоскутом в зоне с плохим кровоснабжением. При необходимости, в продолжении медиального околосухожильного доступа, мы можем выделить и переместить кожно-фасциальный лоскут для восполнения дефицита тканей.
Список литературы Оптимальный хирургический доступ при восстановлении ахиллова сухожилия
- Huttunen TT, Kannus P, Rolf C, Fellander-Tsai L, Mattila VM. Acute achilles tendon ruptures: incidence of injury and surgery in Sweden between 2001 and 2012. Am J Sports Med. 2014;42(10):2419-23. PMID: 25056989 https://doi.org/10.1177/0363546514540599
- Lantto I, Heikkinen J, Flinkkila T, Ohtonen P, Leppilahti J. Epidemiology of Achilles tendon ruptures: increasing incidence over a 33-year period. Scand J Med Sci Sports. 2015;25(1):e133-8. PMID: 24862178 https://doi.org/10.1111/sms.12253
- Järvinen AH, Kannus P, Maffulli N, Khan K.M. Achilles tendon disorders: etiology and epidemiology. Foot Ankle Clin. 2005;10(2):255-66. PMID: 15922917 https://doi.org/10.1016/j.fcl.2005.01.013
- Patel MS, Kadakia AR. Minimally Invasive Treatments of Acute Achilles Tendon Ruptures. Foot Ankle Clin. 2019;24(3):399-424. PMID: 31370993 https://doi.org/10.1016Zj.fcl.2019.05.002
- Attia AK, Mahmoud K, d'Hooghe P, Bariteau J, Labib SA, Myerson MS. Outcomes and Complications of Open Versus Minimally Invasive Repair of Acute Achilles Tendon Ruptures: A Systematic Review and Meta-analysis of Randomized Controlled Trials. Am J Sports Med. 2023;51(3):825-36. PMID: 34908499 https://doi.org/10.1177/03635465211053619
- Järvinen TA, Kannus P, Paavola M, Järvinen TL, Jozsa L, Järvinen M. Achilles tendon injuries. Curr Opin Rheumatol. 2001;13(2):150-5. PMID: 11224740 https://doi.org/10.1097/00002281-200103000-00009
- Krueger H, Shannon D. The Effectiveness of Open Repair Versus Percutaneous Repair for an Acute Achilles Tendon Rupture. J Sport Rehabil. 2016;25(4):404-10. PMID: 27632845 https://doi.org/10.1123/jsr.2015-0024
- Кесян Г.А., Берченко Г.Н., Уразгильдеев Р.З., Мурадян Д.Р., Дан И.М., Анисимов Е.С. и др. Лечение повреждений ахиллова сухожилия: историческая справка. Гений ортопедии. 2011;4:132-7. [Kesyan GA, Berchenko GN, Urazgildeev RZ, Muradyan DR, Dan IM, Anisi-mov ES et al. Treatment of damages of the achilles tendon: the historical inquiry. Geniy ortopedii. 2011;4:132-7. (In Russ)].
- Saxena A, Maffulli N, Nguyen A, Li A. Wound complications from surgeries pertaining to the Achilles tendon: an analysis of 219 surgeries. J Am Podiatr Med Assoc. 2008;98(2):95-101. PMID: 18347116 https://doi.org/10.7547/0980095
- Redaelli C, Niederhäuser U, Carrel T, Meier U, Trentz O. Rupture of the Achilles tendon-fibrin gluing or suture? Chirurg. 1992;63(7):572-6. PMID: 1505266
- Molloy A, Wood EV. Complications of the treatment of Achilles tendon ruptures. Foot Ankle Clin. 2009;14(4):745-59. PMID: 19857846 https://doi.org/10.1016/j.fcl.2009.07.004
- Young JS, Kumta SM, Maffulli N. Achilles Tendon Rupture and Tendinopathy: Management of Complications. FootAnkle Clin. 2005;10(2):371-82. PMID: 15922925 https://doi.org/10.1016/j.fcl.2005.01.004
- Chen TM, Rozen WM, Pan WR, Ashton MW, Richardson MD, Taylor GI. The arterial anatomy of the Achilles tendon: anatomical study and clinical implications. Clin Anat. 2009;22(3):377-85. PMID: 19173244 https://doi.org/10.1002/ca.20758
- Zantop T, Tillmann B, Petersen W. Quantitative assessment of blood vessels of the human Achilles tendon: an immunohistochemical cadaver study. Arch Orthop Trauma Surg. 2003;123(9):501-4. PMID: 12712360 https://doi.org/10.1007/s00402-003-0491-2
- Graf J, Schneider U, Niethard FU. Microcirculation of the Achilles tendon and significance of the paratenon. A study with the plastination method. Handchir Mikrochir Plast Chir. 1990;22(3):163-6. PMID: 2198202
- Carr AJ, Norris SH. The blood supply of the calcaneal tendon. J Bone Joint Surg Br. 1989;71(1):100-1. PMID: 2914976 https://doi.org/10.1302/0301 -620X.71 B1.2914976
- Wladimirov B, Andreeff I. Microvascularization of the achilles tendon. AnatAnz. 1973;133(1):12-9. PMID: 4716398
- Yepes H, Tang M, Geddes C, Glazebrook M, Morris SF, Stanish WD. Digital Vascular Mapping of the Integument About the Achilles Tendon. J Bone Joint Surg Am. 2010;92(5):1215-20. PMID: 20439668 https://doi.org/10.2106/JBJS.L00743


