Оптимизация лечения больных эпителиальным копчиковым ходом
Автор: Лаврешин П.М., Муравьев А.В., Ефимов А.В., Гобеджишвили В.К., Кораблина С.С., Гобеджишвили В.В., Жерносенко А.О.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Статья в выпуске: 1 т.9, 2014 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188274
IDR: 140188274
Текст статьи Оптимизация лечения больных эпителиальным копчиковым ходом
Эпителиальный копчиковый ход (ЭКХ) встречается в практике хирурга и колопроктолога. При массовом обследовании здорового населения он выявляется в 3–5% случаев [1, 2, 4, 7]. В проктологических стационарах ЭКХ и его осложнения занимают четвертое место в структуре всех заболеваний после геморроя, парапроктита и анальной трещины. Актуальность изучения патологии объясняется и тем, что заболевание проявляется в наиболее активном трудовом возрасте. Более половины больных оперируются в возрасте до 30 лет. Несмотря на большое количество исследований, посвященных изучаемой патологии, у 13–23% пациентов возникают рецидивы заболевания, у 13–24% больных – послеоперационные осложнения [3, 5, 4, 6, 8]. Подавляющее большинство исследований рассматривает причину осложнений в наличии воспалительного процесса в зоне хирургического вмешательства и погрешностей в методике операции, но не изучаются другие факторы. Поэтому выявление прогностических факторов, влияющих на развитие послеоперационных осложнений и разработка лечебных мероприятий, направленных на их профилактику, являются актуальными.
Цель работы
Путем оптимизации лечебной тактики, разработки и внедрения новых модификаций операций улучшить результаты лечения больных ЭКХ.
Материал и методы
В исследование включены 267 больных эпителиальным копчиковым ходом, находивших на стационарном лечении в колопроктологическом отделении МБУЗ «2-я городская клиническая больница» г. Ставрополя в период с 2011 по 2013 годы. Из них были сформированы две группы, пациентам которых проводились разные методы исследований и лечения ЭКХ. В контрольную группу включены 140 (52,4%) больных ЭКХ, леченных традиционными методами, во вторую (основную) – 127 (47,6%) пациентов ЭКХ лечившихся там же, с применением дифференцированного подхода. Наибольшую группу пациентов составили больные ЭКХ в стадии хронического воспаления – 161 (60,3%), в стадии ремиссии было 67 (25,1%) пациентов, меньше всего – в стадии без воспаления (без клинических проявлений) – 39 (14,6%). У изучаемой группы больных чаще встречалась средняя конфигурация ягодиц – 120 (44,9%), реже низкая – 92 (34,5%), еще реже – высокая – 55 (20,6%). Обследование пациентов ЭКХ включало, кроме сбора субъективных и объективных данных, использование специальных методов исследования: изучение топографо-анатомических параметров ягодично-крестцово-копчиковой области; пальцевое исследование прямой кишки; зондирование и прокрашивание свищевых ходов антисептиком из группы красителей – 1% спиртовым раствором бриллиантового зеленого. Некоторым пациентам, по показаниям, выполняли УЗИ мягких тканей крестцово-копчиковой области, рентгенологическое исследование крестца и копчика, фистулогра-фию. Все 127 пациентов основной группы в предоперационном периоде были обследованы с целью выявления у них предрасположенности к патологическому рубцеобразованию. Для этого использовали диагностический алгоритм, разработанный сотрудниками кафедры общей хирургии СтГМУ А.Б. Хутовым (2006) и дополненный О.В. Владимировой (2011). Для пациентов с повышенной склонностью к патологическому рубцеванию характерно наличие быстрой ацетиля-торной активности, превалирование заболеваний желудочно-кишечного тракта, аутоиммунных заболеваний, аллергии.
Регистрация клинических данных, их статистическая обработка и графическое исполнение выполнены с использованием программ «Biostat», SPSS 17.0. и Epi Info и пакета программ «Microsoft Office». Различия между сравниваемыми средними значениями оценивалась с использованием величин стандартного отклонения и считались достоверными по критерию Стьюдента p < 0,05 и по критерию Фишера p < 0,05.
Результаты исследования
Предоперационная подготовка 140 больных контрольной группы включала бритье операционного поля, санацию свищей растворами антисептиков.
При выборе операции у них учитывали выраженность и распространенность воспалительного процесса и топографо-анатомические взаимоотношения в ягодично-крестцово-копчиковой области. Радикальное хирургическое вмешательство включало иссечение ЭКХ в пределах здоровых тканей. Закрытие образовавшейся послеоперационной раны осуществляли по-разному.
Операция иссечение ЭКХ с глухим швом раны выполнена 31 (22,1%) больному с низкой конфигурацией ягодиц: 17 (12,1%) без клинических проявлений, 14 (10,0%) – в стадии ремиссии. Операция иссечение ЭКХ с подшиванием краев раны к ее дну выполнена 18 (12,9%) пациентам с низкой конфигурацией ягодиц в стадии хронического воспаления. У 63 (45,0%) пациентов с различными клиническими формами ЭКХ со средней конфигурацией ягодиц выполняли иссечение ЭКХ с подшиванием кожных краев раны к ее дну в модификации НИИ проктологии МЗ РФ. Высокую конфигурацию ягодиц имели 28 (20%) пациентов: 5(3,8%) пациентов с ЭКХ в стадии ремиссии и 23 (16,2%) больных в стадии хронического воспаления. Для закрытия ран после иссечения ЭКХ у них применяли кожную пластику на питающей ножке смещенным лоскутом. При этом края раны мобилизовывали с обеих сторон и без натяжения низводили и подшивали к дну раны.
У больных ЭКХ, леченных традиционными методами, послеоперационные осложнения отмечены в 18 (12,9%) случаях: нагноение раны у 7 (5%); отхождение краев раны от ее дна – у 5 (3,6%); их краевой некроз – у 3 (2,2%); воспалительный инфильтрат – у 2 (1,4%) и гематома – у 1 (0,7%).
Больные ЭКХ в стадии хронического воспаления лечились стационарно в

среднем 13,3 ± 0,27 койко-дней, ремиссии – 10,4 ± 0,35 койко-дней, без воспаления – 9,6 ± 0,19 койко-дней.
Рецидив заболевания выявлен у 10 (8,1%) больных, явления дискомфорта в крестцово-копчиковой области – у 24 (19,4%), грубая рубцовая деформация в месте хирургического вмегатель-ства – у 27 (21,8%) пациентов.
У больных основной группы определяли предрасположенность к патологическому рубцеобразованию Для определения типа ацетилирования изучена активность фермента N-ацетилтрансферазы. Оказалось, что экскреция с мочой менее 10% изониазида в сутки наблюдалась у 91 (71,7%) пациента, более 10% – у 36 (%) больных. Таким образом, быстрый тип ацетилирования установлен у 91 пациента с активностью N-ацетилтрансферазы – 7,1 ± 0,23%, медленный – у 36 активностью N-ацетилтрансферазы – 48,3,1 ± 3,51% (рис. 1).
Для подтверждения индивидуальной предрасположенности к избыточному рубцеобразования также изучены сопутствующие заболевания отдельно у больных с разным типом ацетилирования. Оказалось, что у 27 (29,7%) пациентов с высокой ацетиляторной активностью других факторов риска развития избыточного рубцеобразования выявлено не было, что свидетельствовало об отсутствии у них склонности к его развитию. Еще у 13 (14,3%) больных ЭКХ, имевших быстрый тип ацетилирования, при осмотре обнаружены патологические рубцы после перенесенных ранее операций и травм. Поэтому другие факторы риска развития избыточного рубцео-бразования изучали только у 51 (40,2%) пациента с экскрецией изониазада в моче менее 10%. У 51 (40,2%) больного с быстрым типом ацетилирования выявлено в совокупности 97 факторов риска развития избыточного рубцевания, тогда как у 36 пациентов с медленным типом – 24. В большинстве случаев у больных с высокой ацетиляторной активностью имелось по 2–3 фактора риска. У пациентов с высокой ацетиляторной активностью заболевания желудочно-кишечного тракта (гастрит, язвенная болезнь желудка и 12-перстной кишки, хронический холецистит, панкреатит, гепатит) встречались в 3,5 раза; аллергия (пищевая и медикаментозная) – в 4,8 раза; аутоиммунные заболевания (неспецифический ревматоидный артрит, ревматизм, красная волчанка, васкулит) – в 4 раз чаще, чем в группе больных с медленным типом ацетилирования.
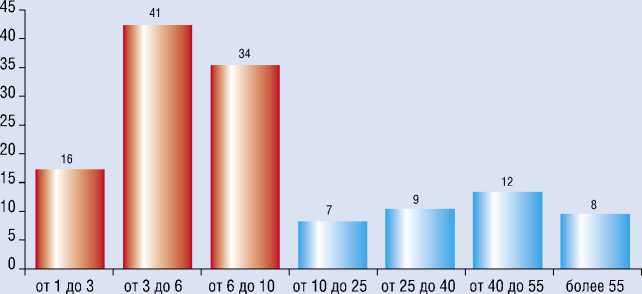
Рис. 1. Ацетиляторная активность больных ЭКХ основной группы
По результатам проведенного обследования была сформирована группа риска по развитию избыточного рубце-образования, включающая 51 пациента ЭКХ, которым показана противоруб-цовая терапия в послеоперационном периоде.
Подготовку кожи в области оперативного вмешательства осуществляли у больных основной группы эпиляцией восковыми полосками (холодный воск) фирмы Daen® или использованием эпилятора Remington EP7030. с последующей обработкой кожи крестцово-копчиковой области 0,5% спиртовым раствором хлоргексидина. После процедур волосы не появлялись в течение 4 недель.
Больным ЭКХ в стадии хронического воспаления в течение 2–4 суток в условиях «Центра амбулаторной коло-проктологии» при МБУЗ «2-я городская клиническая больница» г. Ставрополя дополнительно 2 раза в сутки назначали сидячие ванночки раствором КMgO4 в разведении 1:2000, санацию свищевых ходов осуществляли их последовательным промыванием 3% раствором перекиси водорода и 0,5% спиртовым раствором хлоргексидина с последующей обработкой их и прилежащих к ним тканей среднечастотным ультразвуком от аппарата УЗT 301 Г в непрерывном режиме в течение 10 минут мощностью 0,5 Вт/см2 № 2–4. При выраженном воспалительном процессе для подготовки операционного поля использовали облучение кожи в течение 3 суток субэритемными дозами УФО по нарастающей методике (1/2–1–1,5 дозы). Подготовку кишечника проводили очистительными клизмами. Выбор обезболивания осуществлялся индивидуально у каждого больного. У подавляющего большинства пациентов – 119 (93,7%) операция выполнена под спинно- мозговой анестезией; только в 8 (6,3%) применен внутривенный наркоз.
Радикальное хирургическое пособие у пациентов ЭКХ основной группы, как и контрольной, включало иссечение в пределах здоровых тканей, как самого хода, так и свищевых ходов. Закрытие же образовавшего дефекта осуществляли другими способами с использованием интрадермальных швов (табл. 1).
Радикальная операция иссечение ЭКХ с глухим интрадермальным швом раны выполнена 14 (11,0%) больным с низкой конфигурацией ягодиц: 6 (4,7%) без клинических проявлений, 8 (6,3%) – в стадии ремиссии.
Тщательная обработка операционного поля. Для уточнения протяженности и распространенности ЭКХ проводится его зондирование. Через первичное или свищевые отверстия ЭКХ осуществляется его прокрашивание 1% спиртовым раствором бриллиантового зеленого с помощью специальной иглы. Кожа и подкожная клетчатка рассекаются электроножом (Сургитрон) двумя полуовальными разрезами (по типу листообразного) отступя от межъягодичной складки на 0,5–1,0 см и на 2–3 см выше и ниже первичного отверстия хода с захватом вторичных свищевых ходом без вскрытия их просвета. Иссекается, без повреждения надкостницы, патологический очаг в пределах здоровых тканей таким образом, что в средней его части глубина иссечения максимальная, в верхнем и нижнем краях разреза – минимальная. Рана приобретает ладьевидную форму. Контроль гемостаза. Санация раны 3% раствором перекиси водорода, озонированным физиологическим раствором в концентрации 2,5 мг/л. Рана ушиваниется интрадермальным швом наглухо с формированием межъягодичной складки.

Табл. 1. Характер оперативных вмешательств у больных ЭКХ
|
Иссечение ЭКХ с |
Высота стояния ягодиц |
|||||
|
низкая |
средняя |
высокая |
||||
|
абс. |
% |
абс. |
% |
абс. |
% |
|
|
глухим интрадермальным швом раны |
14 |
11,0 |
– |
– |
||
|
подшиванием краев раны к ее дну интрадермальным швом |
29 |
22,8 |
– |
– |
||
|
ушиванием по методике клиники № 1 |
– |
18 |
14,2 |
– |
||
|
ушиванием по методике клиники № 2 |
– |
39 |
30,7 |
– |
||
|
ушиванием по методике клиники № 3 |
– |
– |
19 |
15,0 |
||
|
ушиванием по методике клиники № 4 |
– |
– |
8 |
6,3 |
||
|
Итого: |
43 |
57 |
27 |
|||
У 29 (22,8%) пациентов ЭКХ с низкой конфигурацией ягодиц в стадии хронического воспаления после иссечения ЭКХ, свищей в пределах здоровых тканей ушивание раны осуществляли подшиванием кожных краев к ее дну. После иссечения патологического очага в пределах здоровых тканей ушивание образовавшейся раны снизу вверх проводили следующим образом: узловыми интрадермальными швами кожные края поочередно с обеих сторон, с шагом 1,5–1,8 см, подшиваются к дну раны таким образом, чтобы после завязывания лигатур сформировать дорожку в виде узкой полоски, шириной до 0,5 см, обеспечивающей адекватный отток раневого отделяемого.
У 18 (14,2%) пациентов со средней конфигурацией ягодиц в стадиях без воспаления и ремиссии рану, образовавшуюся после иссечения ЭКХ, в пределах здоровых тканей ушивали по нашей методике №1. После иссечения патологического очага в пределах здоровых тканей ушивание образовавшейся раны снизу вверх проводили следующим образом: подкожную клетчатку на 1/2 глубины раны ушивали узловыми швами рассасывающейся синтетической нитью; затем одним из концов нити узла накладывали интрадермальный шов на кожный край с обеих сторон раны, после чего нити связывали между собой, вворачивая кожный край раны внутрь к ее дну. Эту манипуляцию повторяли с нитями всех узловых швов, причем кожные края захватывали поочередно, с шагом 1,5–1,8 см, образуя межъягодичную складку. Радикальная операция иссечение ЭКХ с ушиванием раны по этой методике выполнена больным со средней конфигурацией ягодиц: по 9 (7,1%) пациентов без клинических проявлений и в стадии ремиссии.
У 39 (30,8%) пациентов со средней конфигурацией ягодиц в стадии хронического воспаления, у которых первичные и вторичные свищи отстояли недалеко друг от друга и на расстоянии менее 3 см от межъягодичной складки, после иссечения ЭКХ в пределах здоровых тканей ушивание раны осуществляли по нашей методике №2 . После иссечения патологического очага в пределах здоровых тканей ушивание образовавшейся раны снизу вверх проводили следующим образом: подкожная клетчатка на 1/2 глубины раны прошивается двойной синтетической рассасывающейся нитью, завязываются узловые швы; затем концами первой нити с обеих сторон внутрикожно захватываются края раны, которые низводятся и фиксируются к дну частично ушитой раны путем связывания первой нити с концами второй нити. Эта манипуляция повторяется с нитями всех узловых швов, что позволяет сформировать межъягодичную складку и дорожку в виде узкой полоски, шириной до 0,5 см, обеспечивающей адекватный отток раневого отделяемого.
У 19 (15%) пациентов с высокой конфигурацией ягодиц в стадиях без воспаления и ремиссии рану, образовавшуюся после иссечения ЭКХ в пределах здоровых тканей ушивали по нашей методике №3, которая отличалась от методики №2 тем, что подкожная клетчатка ушивалась на 2/3 глубины раны. Такая операция выполнена 4 (3,2%) пациентам без клинических проявлений и 15 (11,8%) – в стадии ремиссии.
У 8 (6,3%) пациентов с высокой конфигурацией ягодиц в стадии хронического воспаления, у которых первичные и вторичные свищи отстояли недалеко друг от друга и на расстоянии менее 3 см от межъягодичной складки, после иссечения ЭКХ в пределах здоровых тканей ушивание раны осуществляли по нашей методике № 4, при которой, в отличие от методики № 2, подкожную клетчатку ушивали при этом на 2/3 глубины раны.
Ведение двух групп больных в послеоперационном периоде было различным. У 76 (59,8%) пациентов, не имевших склонность к развитию патологического рубцеобразования, назначали постельный режим сроком на 1 сутки. Пациенты получали адекватное обезболивание. На 4–5 сутки, при отсутствии стула, выполняли очистительную клизму. В первые двое суток с интервалом 12 часов производили перевязки: рану промывали озонированным физиологическим раствором в концентрации 2,5 мг/л, накладывали спирт-фурациллиновые салфеток. С 3суток на рану накладывали мазевую повязку с серебром Атрауман АГ (Atrauman® AG), обладающую не только превосходными бактерицидными свойствами, но и низкой цитотоксичностью. Сетчатая повязка с серебром менялась каждые три дня.
Прооперированным больных ЭКХ в стадии хронического воспаления дополнительно для профилактики гнойно-воспалительных осложнений осуществляли кавитацию тканей в области хирургического вмешательства среднечастотным ультразвуком по лабильной методике через ланолин от аппарата УЗТ 301.Г № 3–5.
У 51 (40,2%) пациентов, у которых была выявлена склонность к избыточному рубцеобразованию, в послеоперационном периоде проводили противоруб-цовую терапию, которая включала: в/м введение 1 раз в 4 дня Лонгидазы № 10; местно с 8 суток мазь Эгаллохит на фоне системной десенсибилизирующей терапии; ультрафонофорез геляКонтратубекс (при наступлении эпителизации) № 10; электрофорез Карипазима 350 ПЕ из раствора – № 10 (после геля Контратубекс), лазеротерапия с 14 суток № 5.
В качестве диагностического теста, позволяющего судить об изменениях, указывающих на развитие патологического рубцевания по динамике ауто-антителообразования к антигенному рубцовому комплексу (АРК), использовали диагностическую магноиммуно-сорбентную тест-систему, предложенную О.В. Владимировой (2011) [3]. Антитела сыворотки крови больных вступают в реакцию агглютинации с АРК, иммобилизованном на магносорбенте. По количеству положительных реакций агглютинации антиген + антитело мы судили о происходящем процессе (рис. 2).
Оказалось, что для этой группы больных, по мере увеличения сроков послеоперационного периода, характерно пропорциональное снижение количества реакций с низким титром антител. Такая динамика аутоантителообразова-ния свидетельствует о положительном
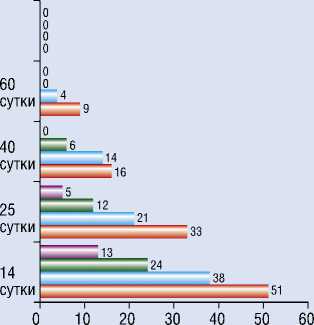
I ■ 1 к 640 1 к 160
I ■ 1 к 320 I ■ 1 к 80
Рис. 2. Динамика аутоантителообразования у больных ЭКХ, не имеющих склонности к избыточному рубцеобразованию эффекте проводимого противорубцо-вого лечения.
Среди больных основной группы осложнения в раннем послеоперационном периоде отмечены в 8 (6,3%) случаях. На первом месте по частоте встречаемости стоит нагноение раны, которое наблюдалось у 3 (2,4%) больных ЭКХ. Среди 29 (22,8%) больных ЭКХ, у которых операция завершена подшиванием краев раны к ее дну, только у 2 (1,6%) имелось отхождение кожных краев от дна раны. Еще у 1 (0,8%) пациента ЭКХ в стадии хронического воспаления имелся краевой некроз кожных краев раны в месте их фиксации швами к дну раны. Развитие воспалительного инфильтрата у 1 (0,8%) больного ЭКХ в стадии без воспаления при ушивании раны глухим интрадермальным швом было обусловлено нарушением асептики в ходе выполнения хирургического вмешательства. Развитие гематомы в зоне оперативного вмешательства у 1 (0,8%) больного ЭКХ в стадии хронического воспаления было вызвано ранним вторичным кровотечением вследствие резкого повышения артериального давления в первые часы после операции. Чаще всего осложнения имели место после хирургических вмешательств у больных ЭКХ с высокой конфигурацией ягодиц – 3,2% случаев, реже у больных со средней конфигурацией ягодиц – 1,8% и еще реже при наличии низкой конфигурации ягодиц 0,8%.
Больные ЭКХ в стадии хронического воспаления находились на стационарном лечении в среднем 11,6 ± 0,13 койкодней, ремиссии – 8,3 ± 0,21 койко-дней, без воспаления – 7,2 ± 0,19 койко-дней.
Из 124 (97,6%) пациентов, у которых изучены отдаленные результаты лечения, рецидив заболевания выявлен у 3 (2,4%) больных. Возникновение болей, периодически чувства зуда в крестцово-копчиковой области зафиксировано у 11 (8,9%) пациентов. Грубая рубцовая деформация в крестцово-копчиковой области выявлена у 9 (7,3%) обследованных, имевших склонность к патологическому рубцеобразованию.
Сопоставление непосредственных и отдаленных результатов лечения пациентов двух изучаемых групп показало, что у больных, которым применен дифференцированный подход к лечению, показатели заметно лучше: снижено количество рецидивов с 8,1% до 2,4%; явлений дискомфорта с 19,4% до 8,9%; грубой рубцовой деформации в крестцово-копчиковой области с 21,8% до 7,3%. Количество больных со стойким выздоровлением увеличилось с 91,9% до 95,3%. В то же время зарегистрировано уменьшение времени стационарного лечения у больных основной группы в среднем: в стадии без воспаления на 1,7 к/дня; в стадии ремиссии – на 2,1 к/ дня; в стадии хронического воспаления – на 2,6 к/дней.
Выводы
Предложенный комплекс диагностических и лечебных мероприятий у больных ЭКХ позволил значительно уменьшить количество послеоперационных осложнений, рецидивов заболевания, улучшить функциональные результаты лечения.
Список литературы Оптимизация лечения больных эпителиальным копчиковым ходом
- Ан В.К. Неотложная проктология/В.К. Ан, В.Л. Ривкин. -Иркутск: Медпрактика -М., 2003. -144 с.
- Балицкий В.В. Хирургическое лечение эпителиального копчикового хода/В.В. Балицкий, Н.А. Янчук, В.В. Керничный//Матер. II съезда колопроктологов стран СНГ, III съезда колопроктологов Украины с участием стран Центральной и Восточной Европы. -Одесса, 2011. -С. 384-386.
- Лаврешин П.М., Гобеджишвили В.К., Владимирова О.В. и соавт. Опыт ранней профилактики избыточного рубцеобразования на стационарном этапе лечения. -Матер. науч. конф. анестезиологов-реаниматологов и хирургов СКФО с международным участием. Беслан-Владикавказ, 2011. -С. 77-8.
- Помазкин В.И. Анализ результатов лечения эпителиального копчикового хода при дифференцированном выборе операции/В.И. Помазкин//Уральский медицинский журнал. -2010. -№ 4. -С. 36-39.
- Русак О.Б. Комплексное хирургическое лечение осложненных форм эпителиальных копчиковых ходов: автореф. дис.. канд. мед. наук/О.Б. Русак. -Тернополь, 2010. -18 с.
- Хутов А.Б. Прогнозирование избыточного коллагенообразования в области оперативного вмешательства/Хутов А.Б., Гобеджишвили В.К., Тотаркулов А.Ш.//Актуальные проблемы клинической медицины. Ставрополь, 2006. -С. 129-133.
- A new technique in management of pilonidal sinus, a university teaching hospital experience/S. M. Alda-qal, A.A. Kensarah, M. Alhabboubi //Int. Surg. -2013. -Vol. 98, № 4. -P. 304-306.
- Soll, C. Sinusectomy for primary pilonidal sinus: less no more/C. Soll, D. Dindo, D. Steinmann//Surgery. -2011. -Vol. 150, № 5. -P. 996-1001.


