Оптимизация организационных мероприятий по совершенствованию оказания онкологической помощи больным с новообразованиями шейки матки в Курской области
Автор: Ельникова В.О., Куденцова Г.В.
Журнал: Сибирский журнал клинической и экспериментальной медицины @cardiotomsk
Рубрика: Организация здравоохранения и общественное здоровье
Статья в выпуске: 1 т.27, 2012 года.
Бесплатный доступ
В статье представлен анализ показателей состояния онкологической помощи 614 больным с раком шейки матки в Курской области, впервые обратившимся в Курский областной онкологический диспансер с 2005 по 2009 гг.; фоновых и предраковых заболеваний шейки матки, вовлеченных в проявление рака шейки матки (РШМ) в различные возрастные этапы жизни женщин за тот же период. Расчет деятельности онкологической помощи области определялся на основе данных государственной статистики в соответствии с методическими рекомендациями ФГУ МНИОИ им. П.А. Герцена Росмедтехнологий. Выявлен рост заболеваемости РШМ с 20,28 на 100 тыс. населения в 2005 г. до 21,62 на 100 тыс. населения в 2009 г. Высокие показатели заболеваемости РШМ обусловлены значительной заболеваемостью в 30-59 лет. Выделены фоновые и предраковые состояния, влияющие на развитие РШМ. Предложена организационнофункциональная модель скрининга рака шейки матки.
Заболеваемость раком шейки матки, онкологическая помощь больным с раком шейки матки, фоновые заболевания шейки матки, предраковые заболевания шейки матки, скрининг рака шейки матки
Короткий адрес: https://sciup.org/14919691
IDR: 14919691 | УДК: 618.14-006(072)(470.325)
Optimization of organizational actions for perfection of rendering oncological help to the patients with new growths of the uterine cervix in Kursk region
The article presents the analysis of condition of the oncologic help indicators of 614 patients with cancer of uterine cervix in Kursk region, who sought medical attention in the Kursk regional oncological clinic in the period since 2005 to 2009; the analysis of baseline and precancerous diseases of uterine cervix, and of those who experienced cervical canceer during various age periods of women for the same time frame. Calculation of the cancer care facilities in this area was defined on the basis of the data of the state statistics according to the methodical references of Moscow Oncological Institute n.a. P.A. Herzen Rosmedtehnology. Growth of morbidity of vesical cervix from 20,28 on 100 thousand people in 2005 to 21,62 on 100 thousand in 2009 is registered. High indicators of morbidity of cervical cancer are caused by the high morbidity rate in the age range 30-59 years. New baseline and precancerous conditions influencing development of morbidity of cervical cancer were singled out. The organizationalfunctional model of screening of cervical cancer is offered.
Текст научной статьи Оптимизация организационных мероприятий по совершенствованию оказания онкологической помощи больным с новообразованиями шейки матки в Курской области
Главным приоритетом современного здравоохранения является развитие профилактики и формирование “моды” на здоровье, особенно среди подрастающего поколения, внедрение системы медицинского обслуживания здоровых и практически здоровых граждан [4].
По данным Международного агентства по изучению рака (МАИР), в мире в 2007 г. зарегистрировано 555100 заболевших раком шейки матки (РШМ) женщин. Более чем в 80% случаев РШМ встречается в развивающихся странах. Самая высокая заболеваемость наблюдается в Центральной и Южной Америке, Карибском бассейне, Африканском районе Сахары и Южной Азии. Самые низкие показатели – на Ближнем Востоке, большей части Китая и Австралии [12]. Рак шейки матки – третья глав- ная причина смерти от рака у женщин во всем мире. Около 83% ежегодных смертельных случаев от рака шейки матки наблюдается в странах с низким уровнем дохода. Непропорциональное бремя рака шейки матки обусловлено, главным образом, дефицитом скринирующих обследований женщин [12].
По официальным статистическим данным, доля РШМ в структуре онкологической заболеваемости женского населения Российской Федерации за период с 1992 по 2009 гг. сократилась с 5,9 до 5,3% [1, 3, 11]. Вместе с тем заболеваемость на 100 тыс. населения возросла с 15,74 в 1999 г. до 18,82 – в 2009 г. [1, 3]. В 2010 г. по сравнению с 2000 г. на 5% увеличился удельный вес больных, выявляемых при профилактических осмотрах, и в 2010 г. он достиг 28,9%. Удельный вес больных с IV стадией заболевания снизился с 10,7% в 2000 г. до 9,1% – в 2010 г. Возросла доля больных с локализованными – I–II стадии (с 58,8 в 2000 г. до 59,8% в 2010 г.) и генерализованными стадиями заболевания РШМ (с 28,4 в 2000 г. до 29,0% в 2010 г.) [3, 10, 11].
В формировании РШМ принимают участие многие факторы [5, 6, 9]. Удельный вес фоновых и предраковых состояний в возникновении рака шейки матки составляет около 80% [5].
В 2008 г. Всемирной организацией здравоохранения подготовлено краткое практическое руководство по комплексной борьбе с раком шейки матки [5], предусматривающее использование конкретных территориально-эпидемиологических особенностей для проведения скрининга.
Цель работы: анализ основных показателей состояния онкологической помощи больным с РШМ на территории Курской области, фоновых и предраковых заболеваний шейки матки, вовлеченных в проявление РШМ в различные возрастные периоды женщин.
Материал и методы
Материалом для исследования стали 614 женщин в возрасте от 20 до 70 лет и старше, обратившихся в Курский областной онкологический диспансер с 2005 по 2009 гг., которым впервые в жизни установлен диагноз РШМ. Анализировались интенсивные показатели заболеваемости женского населения (на 100 тыс. человек) в целом, а также стандартизованные показатели злокачественными новообразованиями”.
Фоновая и предраковая патология шейки матки (эн-доцервикоз, хламидийная, бактериальная, трихомонадная и вирусная инфекции, лейкоплакия, интраэпительная дисплазия – CIN, воспалительная атипия и паракератоз) анализировалась на основании годовых отчетов цитологических исследований Центральной цитологической лаборатории Курского областного клинического онкологического диспансера с 2005 по 2009 гг. Взятие мазков для цитологического исследования у женщин репродуктивного возраста производилось в смотровых кабинетах поликлиник и женских консультациях Курской области не ранее окончания менструального цикла и не позднее, чем за 5 дней до начала менструации. У всех женщин с
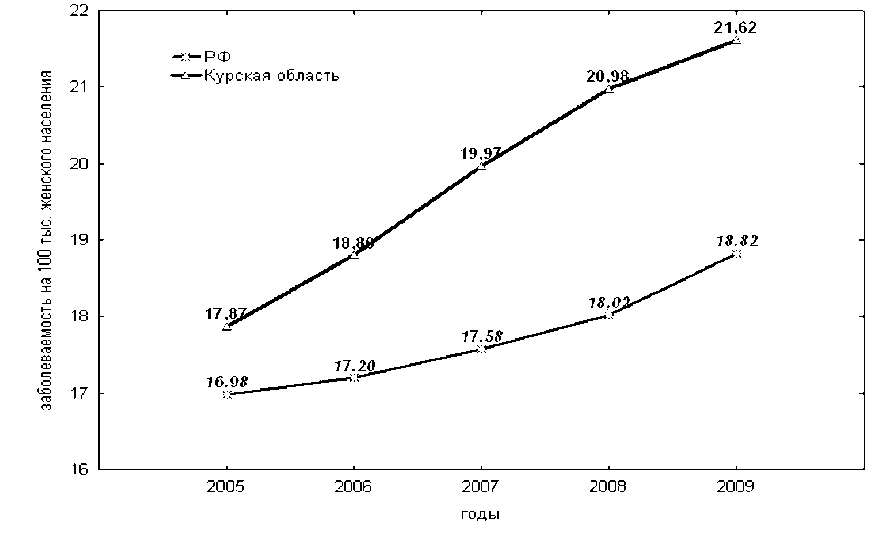
Рис. 1. Динамика заболеваемости раком шейки матки в Курской области и Российской Федерации на 100 тыс. женского населения (2005–2009 гг.)
по отдельным возрастным группам: 20–24 года, 25–29 лет, 30–34 года, 35–39 лет, 40–44 года, 45– 49 лет, 50–54 года, 55–59 лет, 60– 64 года, 65–69 лет, 70 лет и старше. Данные о численности женского населения Курской области получены из переписи населения за 2005–2009 гг. в территориальном органе Федеральной службы государственной статистики по Курской области [2]. При исследовании были изучены следующие материалы: законы Российской Федерации, нормативные и методические документы федерального и территориального уровней по вопросам онкологической помощи; статистические отчеты о деятельности медицинских организаций области: ф. 35 “Сведения о больных злокачественными новообразованиями”, ф. 7 “Сведения о заболеваниях
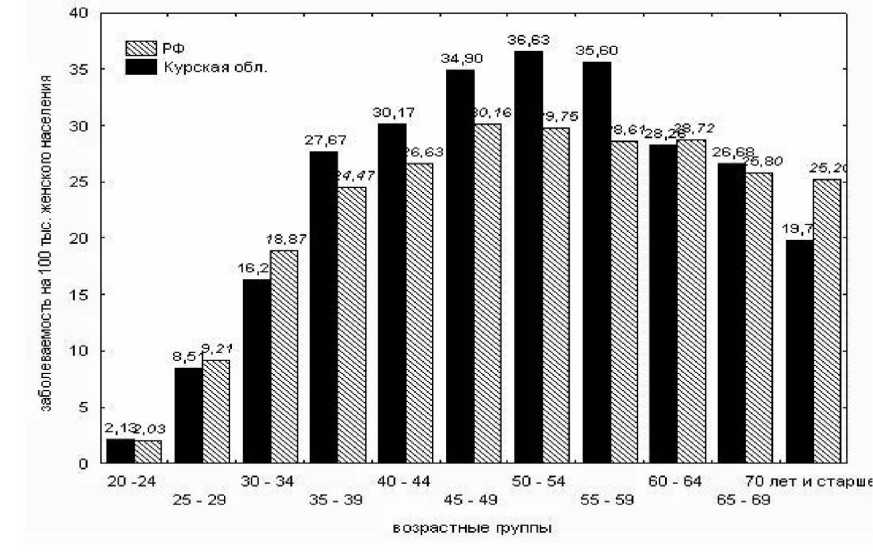
Рис. 2. Повозрастная заболеваемость раком шейки матки в РФ и Курской области по данным морфологической верификации (средние показатели за период 2005–2009 гг.). Статистически значимых различий в Курской области и Российской Федерации не установлено
Таблица 1
Сравнение контингентов больных раком шейки матки, состоящих на учете в онкологических учреждениях Российской
Федерации и Курской области (средние значения за период с 2005 по 2009 гг.)
|
Показатели состояния онкологической помощи |
РФ |
Курская область |
t |
p |
|
Профилактические осмотры |
28,5±0,8 |
46,1±8,0 |
4,5 |
0,002 |
|
Морфологическая верификация |
97,2±0,5 |
97,6±2,2 |
0,5 |
0,66 |
|
I–II стадии |
59,0±0,6 |
58,9±7,2 |
0,04 |
0,96 |
|
III стадия |
29,1±0,6 |
37,3±7,8 |
2,3 |
0,04 |
|
IV стадия |
9,8±0,2 |
3,7±1,2 |
9,9 |
0,00002 |
|
Одногодичная летальность |
19,1±0,6 |
17,5±5,8 |
0,60 |
0,56 |
Примечание: t – критерий Стьюдента; р – уровень значимости.
визуально нормальной шейкой матки брались мазки методом поверхностного соскоба, который проводился одноразовой цервикс-щеточкой типа “cervix brush”. Предметные стекла с мазками окрашивались по Паппанико-лау.
Расчет деятельности онкологической помощи области определялся на основе данных государственной статистики в соответствии с методическими рекомендациями ФГУ МНИОИ им. П.А. Герцена Росмедтехнологий [7].
Банк данных формировался с применением пакета прикладных программ Statistica 6.0 [8]. При обработке материала использовались методы вариационной статистики, построенные на использовании следующих статистических приемов: расчет относительных средних величин описательной статистики и их ошибок, критерия Стьдента, показателей корреляционного анализа. Статистически значимыми значения считались при р<0,05.
Результаты и обсуждение
Динамика заболеваемости РШМ. В Курской области, как и в целом в Российской Федерации, за период с 2005 по 2009 гг. рак шейки матки занимал 3-е место после новообразований молочной железы и тела матки (средний удельный вес за 5 лет – 14%). На фоне снижения численности женского населения (с 645979 в 2005 г. до 629156 в 2009 г.) наблюдалось увеличение заболеваемости РШМ с 17,87 на 100000 женщин в 2005 г. до 21,62 – в 2009 г., что статистически значимо превышало данные Российской Федерации, так как средние показатели заболеваемости в Курской области за 5 лет составили 19,85/100000 против 17,50/100000 – по РФ (t=2,79, р=0,02), рисунок 1.
В Курской области статистически значимое превышение заболеваемости РШМ наблюдалось в возрастных периодах: 35–39 лет (средние значения за 5 лет в Курской области составляли 27,69±8,90 против 24,47±1,92 в Российской Федерации, t=21,44; р=0,03), 45–49 лет (средние значения за 5 лет в Курской области – 34,90±4,74 против 30,16±0,98 в Российской Федерации, t=1,94; р=0,02) и 55–59 лет (средние значения за 5 лет в Курской области 35,60±12,47 против 28,61±0,84 в Российской Федерации, t=1,10; р=0,001), рисунок 2.
Таким образом, высокие показатели заболеваемости РШМ в Курской области за 5 лет были обусловлены значительной заболеваемостью в 35–39 лет (27, 67), 45–49 лет (34, 90) и 55–59 лет (35, 60).
В Курской области удельный вес профилактических осмотров почти в 1,5 раза превышал таковые в Российс- кой Федерации и за 5 лет достигал 46,1 против 28,5% в РФ (t=4,5; р=0,002), таблица 1. В результате отмечена положительная динамика активного выявления больных РШМ с 37,4 в 2005 г. до 50,4% – в 2009 г. с наибольшим удельным весом 54,3% – в 2007 г. (табл. 2).
В нашем регионе значительная позитивная динамика адекватной морфологической верификации наблюдалась с 2005 г. (96,2%) по 2009 г. (99,3%).
Сравнительный 5-летний анализ контингентов больных раком шейки матки, состоящих на учете в онкологических учреждениях Курской области и Российской Федерации, выявил статистически значимое превышение удельного веса женщин с III стадией заболевания в анализируемом нами регионе по сравнению с данными по Российской Федерации (37,3 против 29,1% соответственно; t=2,3; р=0,04), таблица 1. Следует отметить, что за период с 2005 по 2009 гг. наблюдалось снижение числа пациенток с III стадией заболевания с 45,0 до 29,3% соответственно. В то же время удельный вес больных с локализованными (I–II стадия) и диссеминированными (IV стадия) формами РШМ увеличился: для I–II стадий – с 52,7 до 65,4% и для IV стадии – с 2,3 до 5,4% в 2005 и в 2009 гг. соответственно (табл. 2).
В Курской области число больных, закончивших специализированное лечение в расчете на 100 тыс. впервые взятых на учет, статистически значимо превышало данные по России (t=10,06; р=0,00002). Средние показатели за 5 лет достигали 93,2 на 100000 женщин против 70,0 в Российской Федерации. Наибольший удельный вес больных, закончивших специализированное лечение, был в 2006 (95,4%), 2007 (96,9%) и 2008 гг. (96,4%). В лечении больных РШМ чаще использовалась комплексная и хи-миолучевая терапия. Удельный вес больных, получавших только комплексную терапию, возрос с 25,6 в 2005 г. до 45,3% в 2009 г.; получавших химиолучевую терапию – с 8,5 в 2005 г. до 11,1% в 2009 г. В результате появилась тенденция роста контингента больных, наблюдавшихся 5 лет и более (с 272,3 на 100 тыс. женского населения в 2005 г. до 295,2 на 100 тыс. женского населения в 2009 г.). Увеличился индекс накопления контингентов (с 13,4 в 2005 г. до 14,0 в 2009 г.) и снижения одногодичной летальности (с 25,2 в 2006 г. до 13,4 в 2009 г.), таблица 2.
В Курской области имелась положительная динамика смертности от РШМ. В 2005 г. смертность составляла 11,61 на 100 тыс. женщин, в 2009 г. этот показатель снизился и достиг среднероссийского уровня – 8,11 на 100 тыс. женщин.
Таблица 2
Динамика контингентов больных раком шейки матки, состоящих на учете в Курском областном клиническом онкологическом диспансере
|
Показатели состояния онкологической помощи |
2005 г. |
2006 г. |
2007 г. |
2008 г. |
2009 г. |
|
Профилактические осмотры (%) |
37,4 |
35,8 |
54,3 |
52,7 |
50,4 |
|
Морфологическая верификация (%) |
96,2 |
94,5 |
99,2 |
99,1 |
99,3 |
|
I–II стадии (%) |
52,7 |
55,0 |
53,5 |
67,9 |
65,4 |
|
III стадия (%) |
45,0 |
40,4 |
43,4 |
28,6 |
29,3 |
|
IV стадия (%) |
2,3 |
4,6 |
3,1 |
3,6 |
5,4 |
|
Контингент больных, наблюдавшихся 5 лет и более (на 100 тыс. женского населения) |
272,3 |
276,1 |
277,6 |
281,1 |
295,2 |
|
Индекс накопления контингентов |
13,4 |
16,2 |
13,7 |
15,9 |
14,0 |
|
Одногодичная летальность |
10,5 |
25,2 |
17,4 |
20,9 |
13,4 |
Таблица 3
Статистически значимые корреляции рака шейки матки, фоновой и предраковой патологии шейки матки у женщин различных возрастных групп Курской области (р<0,05)
|
Возрастные периоды (лет) |
Фоновая и предраковая патология шейки матки |
r |
p |
|
25–29 |
Папилломавирусная инфекция |
0,40 |
0,05 |
|
Паракератоз |
0,40 |
0,04 |
|
|
CIN 2 |
0,44 |
0,02 |
|
|
30–34 |
Папилломавирусная инфекция |
0,47 |
0,01 |
|
35–39 |
Папилломавирусная инфекция |
0,41 |
0,03 |
|
Бактериальный вагиноз |
0,40 |
0,05 |
|
|
40–44 |
Лейкоплакия |
0,46 |
0,01 |
|
45–49 |
Трихомонадная инфекция |
0,51 |
0,01 |
|
50–54 |
CIN 3 |
0,38 |
0,04 |
|
70 лет и старше |
Эндоцервикоз |
0,40 |
0,04 |
дичная летальность с 25,2 в 2005 г. до 13,4 на 100 тыс. женского населения – в 2009 г. и смертность – с 11,61 в 2005 г. до 8,11 на 100 тыс. женского населения – в 2009 г.
Данные цитологических исследований. За период с 2005 по 2009 гг. в Центральной цитологической лаборатории Курского областного клинического онкологического диспансера проведено 349260 цитологических исследования патологического материала с шейки матки. Наблюдалась выраженная
Таким образом, в структуре заболеваемости злокачественными новообразованиями женских половых органов в Курской области в период с 2005 по 2009 гг. рак шейки матки диагностирован в 14% случаев и занимал по частоте 3-е место. Заболеваемость РШМ (на фоне снижения численности женского населения) увеличилась с 17,87 на 100 тыс. женщин в 2005 г. до 21,62 на 100 тыс. – в 2009 г. В целом этот показатель оказался несколько выше, чем в РФ, так как средняя заболеваемость в Курской области за 5 лет составила 19,87 на 100 тыс. женщин, тогда как в РФ – 17,50 (t=2,79; р=0,02). Отрицательная динамика заболеваемости РШМ обусловлена увеличением адекватности проводимых профилактических осмотров и морфологической верификации. Так, в 2005 г. удельный вес профилактических осмотров составил 37,4% и удельный вес морфологической верификации – 96,2%. В 2009 г. удельный вес профилактических осмотров достиг 50,4%, морфологической верификации – 99,3%.
Следствием такого улучшения доступности профилактических осмотров и качества морфологической верификации стало увеличение доли больных с локализованными стадиями РШМ с 52,7% в 2005 г. до 65,4% в 2009 г. Одновременно увеличилось и число диагностированной диссеминированной IVстадии заболевания – с 2,3 в 2005 г. до 5,4% в 2009 г.
Использование комплексной и химиолучевой терапии привело к увеличению индекса накопления контингентов с 13,4 в 2005 г. до 14,0 – в 2009 г.; контингента больных, наблюдавшихся 5 лет и более. Снизилась одного- динамика числа цитологических исследований, которые в 2005 г. составили 57902, а в 2009 г. – 72280 в год. Неинформативность цитологического патологического материала снизилась с 21,5% в 2005 г. до 15,5% в 2009 г.
Среди фоновых заболеваний шейки матки за 5-летний период первое место принадлежало эндоцервикозу (14,17%), второе – хламидийной инфекции (5,59%), третье – бактериальной инфекции (3,37%), четвертое – три-хомонадной инфекции (2,41%), пятое – лейкоплакии (2,31%), шестое – папилломавирусной инфекции (1,74%), седьмое – дрожжевым грибкам (0,48%), восьмое – интра-эпительной дисплазии 1-го типа (CIN 1 – 0,19%). Девятое место разделили интраэпительная дисплазия 2-го типа (CIN 2), воспалительная атипия и паракератоз (по 0,09%). Десятое место занимала интраэпительная дисплазия 3го типа (CIN 3) – 0,4%. Подозрение на рак шейки матки и рак шейки матки составили 0,3 и 0,2% соответственно.
При большинстве патологических состояний наружных половых органов наблюдалась отрицательная динамика. Так, удельный вес папилломавирусной инфекции увеличился с 0,58 в 2005 г. до 3,58% в 2009 г.; лейкоплакии – с 1,38 в 2005 г. до 2,45% в 2009 г.; плоскоклеточной ати-пии – с 0,43 в 2005 г. до 0,98% в 2009 г.; CIN I – с 0,33 в 2005 г. до 0,38% в 2009 г.; CIN II – с 0,15 в 2005 г. до 0,22% в 2009 г. и CIN III – с 0,04 в 2005 г. до 0,06% в 2009 г. Положительная динамика установлена для кольпита: его удельный вес снизился с 76,85 в 2005 г. до 65,97% в 2009 г.
Многомерный анализ показателей заболеваемости РШМ, предраковыми и фоновыми заболеваниями шейки
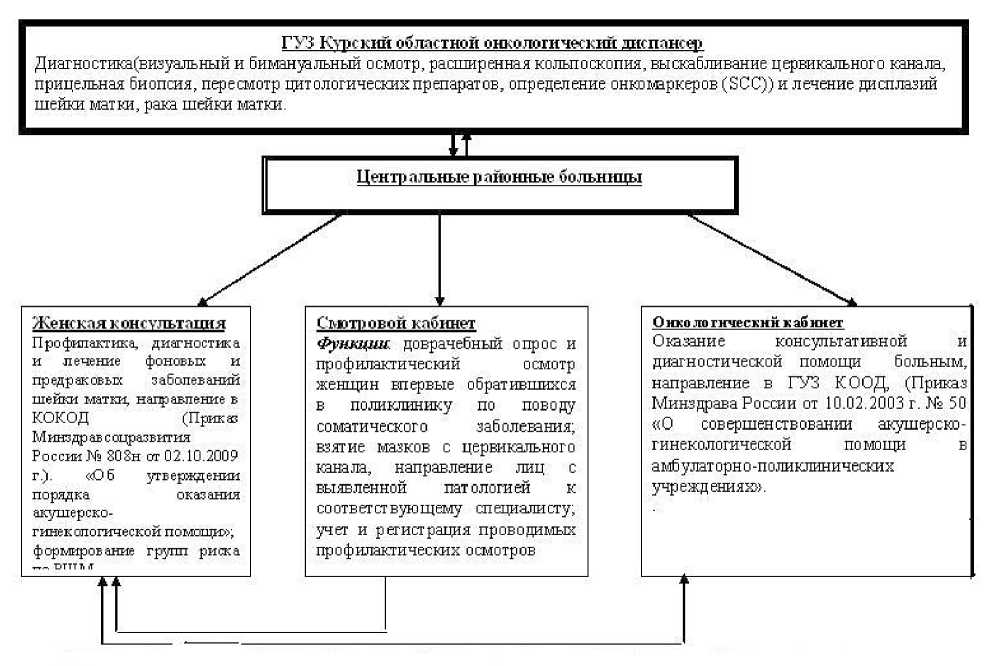
Рис 3. Организационно-функциональная модель скрининга рака шейки матки в Курской области
матки показал умеренные статистически значимые корреляционные взаимосвязи между РШМ, фоновыми и предраковыми состояниями шейки матки. Коэффициент корреляции (r) варьировал от 0,38 до 0,51. Преобладала инфекционная природа патологии шейки матки (папилломавирусная, трихомонадная инфекция и бактериальный вагиноз), таблица 3.
Оптимизация организационных мероприятий по совершенствованию оказания онкологической помощи больным РШМ. С учетом результатов, полученных в ходе анализа эпидемиологической обстановки по заболеваемости РШМ в Курской области, и выявленных причинно-следственных взаимосвязей, нами создана организационно-функциональная модель скрининга для снижения заболеваемости РШМ и раннего выявления фоновой и предраковой патологии шейки матки (рис. 3).
Согласно предложенной модели, на организованный скрининг приглашаются все женщины в возрасте 20–55 лет, обучающиеся в учебных учреждениях, работающие на государственных предприятих города и сельских районов. Неорганизованный скрининг целесообразно использовать для женского населения старше 55 лет, неработающих или безработных. Периодичность организованного скрининга – 1 раз в 3 года для женщин после 1-го полового акта не старше 21 года и ежегодно – до 29 лет. В 30–55 лет после 3 негативных цитологических исследований скрининг может проводиться 1 раз в 2–3 года. В возрасте 70 лет и старше – 1 раз в 10 лет. Для участия в скрининге женщины приглашаются в женские консуль- тации и смотровые кабинеты медицинским персоналом женских консультаций, онкологических и смотровых кабинетов муниципальных ЛПУ, средствами массовой информации и по телефону.
В женских консультациях и смотровых кабинетах ЦРБ выполняется доврачебное и врачебное обследование, забор и направление цитологического материала в Центральную цитологическую лабораторию (ЦЦЛ) на базе КОКОД, согласно приказам № 50 от 10.02.2003 г. “О совершенствовании акушерско-гинекологической помощи в амбулаторно-поликлинических учреждениях”, № 808н от 02.10.2009 г. “Об утверждении порядка оказания акушерско-гинекологической помощи” и № 944н от 03.12.2009 г. “Об утверждении порядка оказания медицинской помощи онкологическим больным” Минздравсоцразвития России.
При получении результатов цитологического исследования мазков из ЦЦЛ в женских консультациях ЦРБ проводится лечение воспалительных заболеваний шейки матки и формируются группы повышенного риска. При выявлении предраковой патологии и рака шейки матки Центральная цитологическая лаборатория сигнальными картами оповещает гинекологический кабинет КОКОД и женские консультации ЦРБ.
После осмотра врачом-онкологом ЦРБ пациенты с предраковой патологией и РШМ направляются для дальнейшего дообследования и лечения в КОКОД. Врачами гинекологического кабинета диспансера 1 раз в квартал проводится сверка сигнальных карт и посетивших при- ем больных. При их неявке направляется запрос в женскую консультацию и онкологический кабинет ЦРБ. При выявлении злокачественных новообразований шейки матки проводится соответствующее лечение в онкологическом диспансере.
Заключение
Таким образом, за период с 2005 по 2009 гг. в Центральной цитологической лаборатории Курского областного онкологического диспансера наблюдалась выраженная динамика числа цитологического патологического материала с 57902 в 2005 г. до 72280 – в 2009 г. Неинфор-мативность исследования цитологического патологического материала за этот период времени снизилась соответственно с 21,5 до 15,5%. За анализируемый период нами отмечена тенденция роста долей фоновой и предраковой патологии в Курской области (удельный вес папилломавирусной инфекции увеличился с 0,58 в 2005 г., до 3,58% в 2009 г., лейкоплакии – с 1,38 в 2005 г. до 2,45% в 2009 г., плоскоклеточной атипии – с 0,43 в 2005 г. до 0,98% в 2009 г., CIN I – с 0,33 в 2005 г. до 0,38% в 2009 г., CIN II – с 0,15 в 2005 г. до 0,22% в 2009 г. и CIN III – с 0,04 в 2005 г. до 0,06% в 2009 г.), что также способствовало росту заболеваемости РШМ.
В формировании РШМ принимали участие преимущественно инфекционные агенты (папилломавирусная и трихомонадная инфекция, бактериальный вагиноз).
Предложенная организационно-функциональная модель скрининга РШМ позволит сделать заболеваемость раком шейки матки управляемой за счет снижения распространенных форм РШМ, своевременного распознавания и лечения воспалительных заболеваний наружных половых органов, предраковых заболеваний шейки матки и рака in situ.
Список литературы Оптимизация организационных мероприятий по совершенствованию оказания онкологической помощи больным с новообразованиями шейки матки в Курской области
- Аксель Е.М. Статистика злокачественных новообразований женских половых органов//Опухоли женской репродуктивной системы. -2009. -№ 1-2. -С. 76-80.
- Демографический ежегодник Курской области. 2008: статистический сборник/Территориальный орган Федеральной службы государственной статистики по Курской области. -Курск, 2008. -197 с.
- Злокачественные новообразования в России в 2009 году (заболеваемость и смертность)/под ред. В.И. Чиссова, В.В. Старинского, Г.В. Петровой. -М.: ФГУ МНИОИ им. П.А. Герцена Росмедтехнологий, 2011. -260 с.
- Концепция развития системы здравоохранения в Российской Федерации до 2020. -61 с. [Электронный ресурс]. -URL: http://www.zdravo2020.ru/concept/Kontceptciya _Zdravo2020.doc (дата обращения 04.09.2011).
- Комплексная борьба с раком шейки матки: краткое практическое руководство. -Женева: ВОЗ, 2008. -290 с.
- Назарова Н.М., Костава М.Н. Роль цитологического исследования в диагностике заболеваний шейки матки//Патология шейки матки. Генитальные инфекции. -2005. -№ 7. -С. 44-47.
- Организация онкологической службы в России: методич. рекомендации и пособия для врачей. Ч. 2/под ред. В.И. Чиссова, В.В. Старинского, Б.Н. Ковалева. -М.: ФГУ МНИОИ им. П.А. Герцена Росмедтехнологий, 2007. -663 с.
- Реброва О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ STATISTICA.-М.: Медиасфера, 2003. -312 с.
- Русакевич П.С. Заболевания шейки матки: симптоматика, диагностика, лечение, профилактика. -Минск: Выш. школа, 2000. -367 с.
- Состояние онкологической помощи населению России в 2010 году/под ред. В.И. Чиссова, В.В. Старинского, Г.В. Петровой. -М.: ФГУ МНИОИ им. П.А. Герцена Росмедтехноло гий, 2011. -188 с.
- Статистика злокачественных новообразований в России и странах СНГ в 2007 г./под ред. М.И. Давыдова, Е.М. Аксель//Вестник РОНЦ им. Н.Н. Блохина РАМН. -2009. -Т. 20, № 3 (77), прил. (июль-сентябрь 2009 г.). -М., 2009. -158 с.
- Garcia M., Jemal A., Ward E.M. et al. Global Cancer Facts & Figures 2007 [Электронный ресурс]. -Atlanta, GA: American Cancer Society, 2007. -52 р. -URL: http://www.cancer.org/acs/groups/c o n t e n t/@ n h o/d o c u m e n t s/d o c u m e n t/g l o b a l factsandfigures2007rev2p.pdf (дата обращения 04.09.2011).


