Опыт хирургического лечения немелкоклеточного рака легкого в Югре
Автор: Аксарин А.А., Тер-ованесов М.Д., Мордовский А.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 2 (36), 2014 года.
Бесплатный доступ
В статье изложены результаты хирургического лечения немелкоклеточного рака легкого (НМРЛ). Выполнение лобэктомии по сравнению с пнев- монэктомией увеличивает 5-летнюю выживаемость с 39% до 60%, а десятилетнюю - с 26% до 45%. Общая 5-летняя выживаемость после операций с систематической лимфодиссекцией составила 60%, а десятилетняя - 47%. Предпочтение при хирургическом лечении НМРЛ следует отдавать органосохраняющим операциям (лобэктомия) с выполнением обязательной систематической лимфодиссекцией.
Немелкоклеточный рак легкого (нмрл), хирургическое лечение, систематическая лимфодиссекция
Короткий адрес: https://sciup.org/142211144
IDR: 142211144 | УДК: 616-006
Текст научной статьи Опыт хирургического лечения немелкоклеточного рака легкого в Югре
Одно из самых распространенных злокачественных новообразований человека – рак легкого. В Ханты-Мансийском автономном округе – Югре, как и в Российской Федерации, рак легкого – наиболее распространенное злокачественное новообразование [1, 2]. В мире диагностируется ежегодно 1600000 новых случаев рака легкого и 1200000 смертей от этого злокачественного заболевания. В 2011 г. в России заболеваемость раком легкого составила 24,04 на 100 тыс. населения [2]. В 2012 г. в Югре зарегистрировано 378 новых случаев рака легкого (32,71 на 100 тыс. населения) [2]. Рак легкого занимает первое место в структуре заболеваемости населения ЗНО мужского населения Югры. Летальность на первом году жизни с момента установки диагноза составляет 45,1%. Ранняя выявляемость рака легкого в Югре остается низкой – 29,9%. Продолжительность жизни, даже после радикального хирургического лечения, остается не высокой. Пятилетняя выживаемость в России составляет 38,6% и не имеет тенденции к повышению.
Для определения оптимальных подходов в хирургическом лечении больных с немелкоклеточным раком легкого в Югре была сформирована цель настоящего исследования.
Цель исследования : оптимизация хирургического лечения больных немелкоклеточным раком легкого в Ханты-Мансийском автономном округе – Югре с целью улучшения результатов лечения.
Материалы и методы
Клинический материл для исследования, составил 671 больной с немелкоклеточным раком легкого, которым были выполнены радикальные операции в онкологических лечебных учреждениях Югры в период с 1999 по 2009 гг., и наблюдавшиеся до 1.01.2011 г.
Среди пациентов преобладали мужчины в самом активном трудоспособном возрасте от 20 до 60 лет – 567 (84,5%). Женщин было 104 (15,5%). Самому молодому пациенту было 22 года. Самому старому – 79 лет. Средний возраст соответствовал 55,1±8,4 года.
Распространенность онкопроцесса среди оперированных представлена в таблице 1.
Чаще всего пациенты оперировались в IA, IB и IIIA стадиях. Статистически значимых возрастных отличий в зависимости от распространенности процесса не наблюдалось.
Чаще опухоли локализовались в правом легком – 386 (57,5%), чем в левом – 285 (42,5%).
В гистологической структуре опухолей преобладал плоскоклеточный рак (57,4%). Частота аденокарциномы составила 33,2%, крупноклеточного рака – 5,5%. Среди опухолей смешанной структуры (5,5%) преимущественно определялись сочетания плоскоклеточного и железистого рака.
Таблица 1
Распределение оперированных больных по распространенности
|
Стадии |
Число наблюдений |
|
Стадия IА |
145 (21,6%) |
|
Стадия IВ |
217 (32,3%) |
|
Стадия IIА |
31 (4,6%) |
|
Стадия IIВ |
99 (14,8%) |
|
Стадия IIIA |
145 (21,6%) |
|
Стадия IIIB |
34 (5,1%) |
|
Всего |
671 |
Результаты и обсуждение
Анализируемые операции по объему хирургического вмешательства на легочной ткани составили: 234 (34,9%) пневмонэктомий, 376 (56,0%) лобэктомий и 61 (9,1%) билобэктомий.
При центральном раке преобладали пневмонэктомии (66,8%), в то время как при периферическом – лобэктомии (79,7%). Билобэктомии выполнялись практически в одинаковом проценте случаев вне зависимости от централизации процесса.
Таблица 2
Объем оперативного вмешательства в зависимости от стадии заболевания
|
Стадия |
Пневмонэктомия |
Билобэктомия |
Лобэктомия |
Всего |
|
IA |
5 (3,4%) |
16 (11,0%) |
124 (85,6%) |
145 |
|
IB |
65 (30,0%) |
23 (10,6%) |
129 (59,4%) |
217 |
|
IIA |
6 (19,3%) |
2 (6,5%) |
23 (74,2%) |
31 |
|
IIB |
42 (42,4%) |
8 (8,1%) |
49 (49,5%) |
99 |
|
IIIA |
82 (56,6%) |
12 (8,2%) |
51 (35,2%) |
145 |
|
IIIB |
34 (100,0%) |
– |
– |
34 |
|
Всего |
234 |
61 |
376 |
671 |
Из приведенной выше таблицы (табл. 2), видно, что в IA стадию практически выполнялись только резекции легкого. С увеличением стадии возрастало и количество органоуносящих операций. В IIIB стадию выполнялись только пневмонэктомии. В этой тенденции есть «сбой» – 30,0% пневмонэктомий в IB стадию, что обусловлено поражением большими периферическими опухолями соседних долей, а также локализацией опухоли в дистальной части главного бронха.
Зависимость выживаемости от объема оперативного вмешательства на легочной ткани представлено на рис. 1. Отмечено статистически значимое увеличение трехлетней, пятилетней и десятилетней выживаемости при выполнении резекции легкого в объеме лоб- и билобэктомии, по сравнению с таковыми показателями после пневмонэктомии (71%, 60% и 45%; 49%, 39% и 26% соответственно). Медиана выживаемости после резекции легкого составила 96 месяцев, после пневмонэктомии – 27 месяцев (р<0,005, log rank test). Конечно, на выживаемость также влияла и стадия заболевания. Однако при сравнении в группах с одинаковыми TNM, выживаемость при резекции легкого также была выше, чем при пневмонэктомии.
У семидесяти семи оперированных нами больных были выполнены комбинированные операции (табл. 3), что позволило выполнить оперативное лечение у больных с поражением соседних органов.
Активное использование комбинированных оперативных вмешательств расширяет возможности хирургического
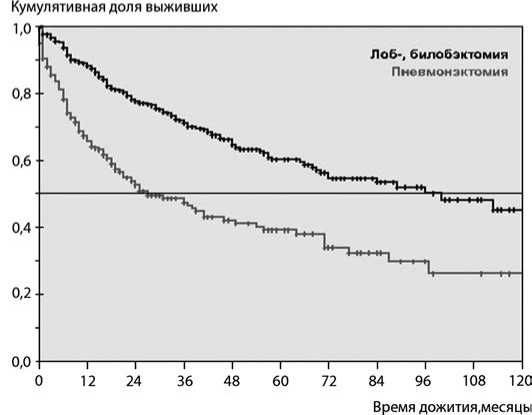
Рис. 1. Кривые общей выживаемости в зависимости от объема резекции легкого
Таблица 3
Комбинированные операции
По данным ведущих онкологических научных центров России – РОНЦ им. Н.Н. Блохина и МНИОИ им. П.А. Герцена, использование бронхопластических операций также позволяет провести органосохраняющие вмешательства [3, 4].
Нами проведена сравнительная оценка непосредственных и отдаленных результатов операций при раке легкого с различным объемом лимфодиссекции. Мы использовали следующую классификацию медиастинальной лимфодис-секции (P. Goldstraw) [5]:
-
1. Медиастинальная лимфодиссекция не выполнялась.
-
2. Системная биопсия (удалялись только пораженные лимфоузлы или трахеобронхиальные и бифуркационные сигнальные средостенные лимфоузлы).
-
3. Систематическая лимфодиссекция (ипсилатеральная радикальная лимфодиссекция – 1–10 группы лимфоузлов по классификации T. Naruke).
-
4. Двусторонняя (ипси- и контралатеральная) лимфо-диссекция.
В нашем исследовании выполнялись первые три варианта лимфодиссекций.
Сравнение проводилось в группах пациентов с одинаковой распространенностью опухоли, соответствующей критериям Т, N и М.
При сравнении общей выживаемости последняя была статистически значимо выше после операций с систематической лимфодиссекцией (р<0,05, log rank test), (рис. 2). Так, пятилетняя общая кумулятивная выживаемость после операций с систематической лимфодиссекцией составила 60%, а десятилетняя 47%. После других вариантов пятилетняя – 47–48%, десятилетняя – 32–34%. Медиана выживаемости после операций с систематической лимфодиссекцией была 87 месяцев. Тогда как медиана выживаемости при системной биопсии была 54 месяца, а при отсутствии таковой – 49 месяцев.
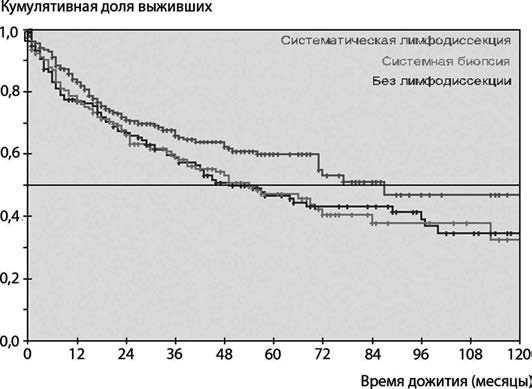
Рис. 2. Кривые общей выживаемости после различных вариантов лимфодиссекции
Даже в IA стадии выживаемость также была выше (5-летняя – 92%) при выполнении систематической лим-фодиссекции (р<0,05). При системной биопсии (5-летняя – 78%, 10-летняя – 42%), без лимфодиссекции (5 – 66%, 10 – 58%). Медиана выживаемости была достигнута только при системной биопсии – 113 месяцев.
Выживаемость в IВ стадии также была выше (5 – 78%, 10 – 78%) при выполнении систематической лимфодиссек-ции (р<0,005). При системной биопсии – 5 – 48%, без лим-фодиссекции – 5 – 42%, 10 – 24%. Медиана выживаемости при системной биопсии составила 57, без лимфодиссекции – 45 месяцев. Вероятнее всего полученные различия в отдаленных результатах при лечении пациентов в IA и IB стадиях обусловлены субклиническими микрометатстазами в лимфатических структурах на стороне поражения, которые удаляются при выполнении систематической лимфодиссекции.
По данным Cerfolio et al. (2009), пятилетняя выживаемость у больных, которым выполнили лобэктомию с лим- фодиссекцией, составила: при IA стадии 80%, при IB стадии – 72% [6]. Однако не указаны, какие группы лимфоузлов удалялись при лимфодиссекции.
Выживаемость во IIA стадии была выше при выполнении систематической лимфодиссекции, но статистически не значимая (р>0,05). Это, скорее всего, обусловлено небольшим числом выборки (n=31). Медиана выживаемости составила соответственно 72, не достигнута (NA) и 30 месяцев.
Результаты выживаемости во IIВ стадии были выше (пятилетняя – 51%, десятилетняя не достигнута) при выполнении систематической лимфодиссекции (р<0,025). При системной биопсии пятилетняя – 35%, десятилетняя – 35%, без лимфодиссекции пятилетняя – 36%, десятилетняя – 29%. Медиана выживаемости составила соответственно 71, 41 и 18 месяцев.
Пятилетняя выживаемость в IIIA стадии также была выше (37%) при выполнении систематической лимфодис-секции (р<0,01). При системной биопсии – 18%, без лимфо-диссекции – 0%. Десятилетняя выживаемость не достигнута. Медиана выживаемости составила соответственно 20, 13 и 4 месяца.
В IIIВ стадии хоть трех- и пятилетняя выживаемость оказалась выше при выполнении систематической лимфо-диссекции, но статистически не значимая (р>0,05). Медиана выживаемости составила 7, 4 и 4 месяца соответственно. Полученные результаты в IIIВ стадии указывают, на то, что объем лимфодиссекции при операции уже не играет такой большой роли, как в предшествующих стадиях, так как имеет место прямое распространение опухоли на органы средостения, крупные сосуды и субклиническое гематогенное метастазирование.
В таблице 4 представлены послеоперационные осложнения.
Различные осложнения зарегистрированы у 121 (17,3%) пациента. Общее число осложнений, нередко сочетанных, составило 138. Из них 52,9% было «хирургических» и 47,1% – «терапевтических».
У 33 (4,9%) пациентов послеоперационный период осложнился развитием несостоятельности швов бронха. После пневмонэктомии в целом – 28 (12,5%), не различаясь статистически от объема лимфодиссекции. После лобэктомии данное осложнение встретилось реже – у 5 (1,1%) больных. Следует отметить, что объем лимфодиссекции не влияет на частоту НШБ. Кровотечение развилось у 7 (1,0%) пациентов. Свернувшийся гемоторакс мы наблюдали в 4 (0,6%) случаях. Эмпиема плевры без НШБ развилась у 14 (2,0%) больных. Достаточно редкое осложнение операций на легком – перегиб главного бронха с ателектазом оставшейся части легкого, встретилось у 2 пациентов (0,3%) после выполненной ранее верхней лобэктомии.
«Терапевтические» осложнения представлены в основном острой дыхательной недостаточностью (18), пневмони-
Таблица 4
Характер послеоперационных осложнений
Отражением уровня хирургии рака легких является послеоперационная летальность.
По данным МНИОИ им. П.А. Герцена, послеоперационная летальность при хирургическом лечении рака легкого в 1960–2007 гг. составила 3,2% (после пневмонэктомий – 5,3%, после лобэктомий – 2,0%) [7].
По данным Cardillo G. et al., в 1990–2009 гг. общая послеоперационная летальность составила 10,5% [6].
Наши данные показали, что после радикальных операций послеоперационная летальность составила 3,9% (26 из 671). После пневмонэктомий она составила 8,1% (19 из 234), а после лобэктомий – 1,6% (7 из 437). Расширение объема оперативного вмешательства на лимфатическом коллекторе не привело к увеличению послеоперационной летальности.
Таким образом, оценивая частоту послеоперационных осложнений и летальность, следует отметить уменьшение этих показателей за последние годы. В то же время можно наметить и перспективы дальнейшего прогресса – это повышение индивидуальной техники оперирования, оптимизация предоперационной подготовки и послеоперационного ведения больных раком легкого.
Выводы
-
1. Основным фактором, определяющим прогноз радикального хирургического лечения при заболевании немелкоклеточным раком легкого, является степень распространенности онкопроцесса. Первое место при этом принадлежит метастатическому поражению региональных лимфоузлов.
-
2. При раке легкого радикальным объемом вмешательства на легочной ткани является лобэктомия, билобэктомия и пневмонэктомия.
-
3. Предпочтение необходимо отдавать органосохраняющим операциям. Отмечено статистически значимое увеличение выживаемости при выполнении резекции легкого в объеме лоб- и билобэктомии, по сравнению с таковыми показателями после пневмонэктомии. Также объем вмешательства на легком значительно влияет на качество жизни.
-
4. При поражении соседних органов и анатомических структур необходимо выполнять комбинированные операции, что позволяет расширить границы хирургического метода лечения.
-
5. Радикальная операция (лоб-, билобэктомия или пневмонэктомия) при любой стадии рака легкого должна быть выполнена с обязательной систематической лимфодис-секцией. Данный объем оперативного лечения позволяет повысить радикализм, оценить внутригрудную распространенность опухоли и статистически значимо улучшить результаты лечения.
-
6. Радикальные операции при НМКРЛ с метастазами в лимфоузлы средостения, поражении внелегочных структур безальтернативны. Несмотря на высокую непосредственную летальность (8,4%) и частоту прогрессирования опухоли (56,6%), 5-летняя продолжительность жизни после этих операций достигает 25,4%, что несопоставимо выше выживаемости после паллиативных операций и после нехирургического лечения.
Алексей Александрович Аксарин – телефон (3462) 527244.

ФГБУ «Клиническая больница № 1» Управления делами Президента РФ ФГБУ «Учебно-научный медицинский центр» Управления делами Президента РФ

II Научно-практическая конференция
Список литературы Опыт хирургического лечения немелкоклеточного рака легкого в Югре
- Давыдов М.И., Ганцев Ш.Х. Атлас по онкологии. М.: МИА, 2008. С. 181-207.
- Состояние онкологической помощи населению Ханты-Мансийского автономного округа в 2012 году. Ханты-Мансийск, 2013. 86 с.
- Полоцкий Б.Е. Хирургическое лечение немелкоклеточного рака легкого: Автореф. дис.. доктора медицинских наук. М., 1995. 52 с.
- Трахтенберг А.Х., Чиссов В.И. Рак легкого. Руководство, атлас. М.: ГЭОТАР-Медиа, 2009. 656 с.
- Голдстроу П. Систематическая лимфодиссекция «золотой стандарт» оценки состояния внутригрудных лимфоузлов?//Вестник РОНЦ им. Н.Н. Блохина РАМН. 2004. № 4. С. 56-59.
- Cerfolio R.J., Bryant A.S. Survival of Patients With True Pathologic Stage I Non-Small Cell Lung Cancer.//Ann. Thorac. Surg. 2009. Vol.88. P. 917-923.
- Cardillo G., Galetta D., van Schil P. et al. Completion pneumonectomy: a multicentre international study on 165 patients. European Journal of Cardio-thoracic Surgery. 2012. Vol. 42(3). P. 405-409.


