Опыт лечения АКТГ-эктопированной опухоли легкого
Автор: Афанасьев Сергей Геннадьевич, Авдеев Сергей Вениаминович, Пак А.В., Августинович Александра Владимировна, Одышев Василий Михайлович, Стреж Владимир Анатольевич, Перельмутер Владимир Михайлович, Родичева Н.С.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Случай из клинической практики
Статья в выпуске: 6 (36), 2009 года.
Бесплатный доступ
Представлен случай успешного хирургического лечения АКТГ-эктопированного синдрома с поражением правого легкого, который сопровождался выраженными эндокринными нарушениями, ожирением и дыхательной недостаточностью.
Актг-эктопированный синдром, хирургическое лечение
Короткий адрес: https://sciup.org/14056752
IDR: 14056752 | УДК: 616.24-006-089
Experience in treatment of ectopic ACTH-producing lung tumor
We report a case of successful surgical treatment of ectopic ACTH syndrome with right lung involvement accompanied by marked metabolic imbalance, obesity and respiratory failure.
Текст научной статьи Опыт лечения АКТГ-эктопированной опухоли легкого
АКТГ-эктопированный синдром (АКТГ-ЭС) – синдром гиперкортицизма, вызванный эктопической продукцией адренокортикотропного гормона (АКТГ), который обнаруживается при опухолях как неэндокринных органов, так и эндокринных желез. Считается довольно редким заболеванием, на его долю приходится 1–2 % случаев, обычно встречается у мужчин и женщин старше 40–50 лет [3, 5]. Несмотря на яркую клиническую картину и быстрое прогрессирование симптомов гиперкортицизма, диагностика эктопированного АКТГ-синдрома нередко вызывает затруднения. В первую очередь это связано со сложностями топической диагностики. Эктопированные опухоли могут быть настолько малы, что выявить их доступными инструментальными методами (рентгенография, УЗИ, КТ или МРТ) не представляется возможным. В подавляющем большинстве наблюдений источником эктопической продукции АКТГ являются карциноидные опухоли бронхов (36–46 %), овсяноклеточный рак легких (18–20 %), медуллярный рак щитовидной железы (3–7 %), феохромацитома (9–23 %), гораздо реже встречаются новообразования других локализаций (поджелудочная железа, вилочковая и околоушная железы, яичники, матка, предстательная железа, толстая кишка, желудок, пищевод и др.) [2, 8, 9, 12].
Одним из постоянных признаков АКТГ-эктопированного синдрома является артериаль- ная гипертензия, обычно умеренная, но нередко протекающая с повышением систолического давления до 220–225 мм рт. ст. и диастолического до 130–145 мм рт. ст., которая развивается как вследствие задержки натрия в сосудистом русле, вызванной избытком кортизола, так и за счет прямого влияния избытка кортикостероидов на периферические сосуды. Другим наиболее часто встречающимся в клинической практике проявлением АКТГ-ЭС является мышечная слабость, которая развивается вследствие гипокалиемии, а также катаболического и антианаболического влияния глюкокортикоидов, что проявляется снижением количества аминокислот в мышцах. Атрофия мышечной ткани в наибольшей степени выражена в области проксимального отдела плечевого пояса и нижних конечностей, что еще больше усиливает впечатление перераспределения подкожной жировой клетчатки. Миопатия иногда бывает настолько выраженной, что больные без посторонней помощи не могут встать со стула.
Тактика лечения АКТГ-ЭС определяется локализацией опухоли, распространенностью процесса и степенью тяжести больного [1, 10]. Основным методом лечения является хирургическое вмешательство. Следует отметить, что анестезиологическое обеспечение подобных операций представляет сложную проблему, что определяется локализацией процесса, выраженностью клинического проявления гипер кортицизма, которая в большинстве случаев сопровождается выраженной декомпенсацией жизнеобеспечивающих систем организма [7, 15]. У пациентов с далеко зашедшими процессами дезинтеграции эндокринного гомеостаза, с выраженными проявлениями дыхательной и сердечной недостаточности необходимо включать в схему анестезии средства, обладающие кардио- и нейропротективным видами действия. С этой позиции использование ксенона в качестве базового анестетика является предпочтительным [11]. При АКТГ-эктопированном синдроме успешной считается комбинированная анестезия с использованием пропофола, закиси азота и севофлюрана в сочетании с эпидуральной анестезией [3, 6, 13, 14]. Все вышеизложенное показывает большую значимость и актуальность накопления клинического опыта по успешному лечению каждого конкретного больного, страдающего АКТГ-ЭС.
Больная Б., 42 лет, этническая армянка, поступила в отделение торакоабдоминальной онкологии НИИ онкологии СО РАМН г. Томска 17.11.08. При поступлении предъявляла жалобы: на увеличение массы тела за последние 6 месяцев на 40 кг, выраженную мышечную слабость, стрии в области бедер, гнойничковые высыпания на коже лица, груди и спины, повышение АД до 210/120 мм рт. ст., одышку при незначительной физической нагрузке, сухость во рту, выраженную жажду по утрам, нарушение менструального цикла.
Из анамнеза: считает себя больной с декабря 2007 г., когда впервые прекратились менструации, появились множественные гнойничковые высыпания, усилился рост терминальных волос на лице, конечностях. Кроме того, появился патологический аппетит (стала есть ночью, прибавила в весе 13 кг за 4 мес). В феврале 2008 г. перенесла тяжёлый обструктивный бронхит, на этом фоне почувствовала резкую слабость, одышку, появились отёки на ногах. В апреле 2008 г. обследовалась в эндокринологической клинике Сибирского государственного медицинского университета, где исследован уровень гормонов: кортизол – в 8.00 – 1175 нмоль/л; в 16.00 – 919 нмоль/л; в 22 ч – 841 нмоль/л (норма – 138–690 нмоль/л). На фоне большой дексаметазоновой пробы кортизол в 8.00 – 924
нмоль/л; АКТГ – 54,2 пг/мл (норма до 46 пг/л). Гликемический профиль: в 8.00 – 4,9 ммоль/л, в 13.00 – 8,7 ммоль/л, в 18.00 – 9,4 ммоль/л, в 22.00 – 6,8 ммоль/л (на фоне проводимой инсу-линотерапии). При КТ органов грудной клетки в корневой части правого легкого (S3) выявлено объёмное образование, однородной структуры, с чёткими контурами, размером 25х18 мм. Окружающий лёгочный фон интактен. Был установлен диагноз: АКТГ-эктопированный синдром. Объёмное образование верхней доли правого лёгкого. От предложенного оперативного лечения пациентка категорически отказалась, получала консервативное лечение, с некоторым улучшением. В ноябре 2008 г. состояние пациентки ухудшилось, усилилась одышка, за 6 мес набрала в весе еще 27 кг. Повторная консультация хирурга: ввиду тяжести состояния оперативное лечении не показано, рекомендовано продолжить лечение АКТГ-синдрома до полной нормализации показателей гомеостаза.
После этого больная обратилась в НИИ онкологии. При объективном осмотре: состояние средней степени тяжести, кожа сухая, выражена мраморность кожи рук, нижних конечностей и живота, лица, бардовые стрии в области живота, нижних конечностей, подкожная жировая клетчатка развита избыточно, особенно в области грудной клетки, передней брюшной стенки и бедер. Дыхание жесткое, ослаблено в нижних отделах с обеих сторон, тахипноэ, ЧД 26 в мин, проба Штанге – 15 с. Тоны сердца приглушенные, ЧСС – 120 в 1 мин, АД 180/100 мм рт. ст.
Со стороны рутинных лабораторных показателей обращало на себя внимание повышение уровня глюкозы крови на фоне проводимой инсу-линотерапии, гликемический профиль – 9,8; 10; 11,2; 11,3 ммоль/л. Ритм кортизола нарушен: в 8.00 – 1199 нмоль/л, в 16.00 –998 нмоль/л, в 22. 00 –212,8 нмоль/л; повышен уровень АКТГ – 129,3 пг/л. При спирографии отмечались выраженные смешанные нарушения ФВД, ЖЕЛ 32,6 %, генерализованная обструкция II ст., вентиляционная недостаточность по рестриктивному типу III ст., по обструктивному типу III ст., SО2 при FiО2, равном 0,21 – 88 %. При КТ грудной клетки: состояние легочной ткани без динамики по сравнению с исследованием от февраля 2008 г.
Консилиум: у больной злокачественное течение АКТГ-эктопированного синдрома с локализацией в правом лёгком, резистентное к консервативной терапии. Осложнения заболевания: Стероидный сахарный диабет средней степени тяжести, ст. субкомпенсации. Симптоматическая артериальная гипертензия. Гирсутизм. Стрии. Ожирение II ст. Вторичный иммунодефицит. Дыхательная недостаточность II–III ст. Принято решение об оперативном лечении. Учитывая общее состояние пациентки, расцененное как IV ст. по ASA, уровень анестезиологического риска – высокий, основные трудности были связаны с выбором метода анестезиологического пособия во время хирургического вмешательства. Был выбран следующий метод анестезии – сочетание верхнегрудной эпидуральной аналгезии и эндобронхиального наркоза. Учитывая анти-гипоксическое и цитопротекторное влияние ксенона [4], было решено использовать его в качестве базового газового анестетика. Необходимость однолегочной вентиляции легких на время удаления опухоли определялась локализацией новообразования.
25.11.08 пациентка оперирована. Операционный доступ: передне-боковая торакотомия справа в V межреберье. При ревизии в корне III сегмента имеется объёмное образование до 3 см в диаметре. Вскрыта париетальная плевра. Опухоль вылущена из окружающих тканей. При срочном морфологическом исследовании данных за злокачественный процесс нет.
Перед операцией использовалась стандартная премедикация. При поступлении в операционную АД 200/110 мм рт. ст., Ps 117 в 1 мин. Анестезиологическое обеспечение было проведено по методике комбинированной мультимодальной анестезии с использованием грудной трехкомпонентной эпидуральной аналгезии и ингаляционного наркоза. Пациентке под МИА установлен катетер в правую подключичную вену, затем в промежутке Th4-Th5 пунктировано перидуральное пространство. Введен перидуральный катетер 18G и заведен краниально на 3 см. Тест-доза лидокаином 40 мг отрицательная. В перидуральный катетер через дозатор начато введение смеси (наропин 0,2 % – 47 мл, фентанил 0,005 % – 2 мл, адреналин в разведении 0,01 % – 1 мл) со скоростью 15–5 мл/час [6, 14].
После стандартной премедикации вводный наркоз – диприван 200 мг, введение релаксантов. Интубация левосторонней двухпросветной интубационной трубкой Portex Blue Line 37 Fr. Контроль положения трубы осуществлялся методом бронхоскопии. На начало операции – АД 150/90 мм рт. ст., Ps – 110 в 1 мин. При выклю-
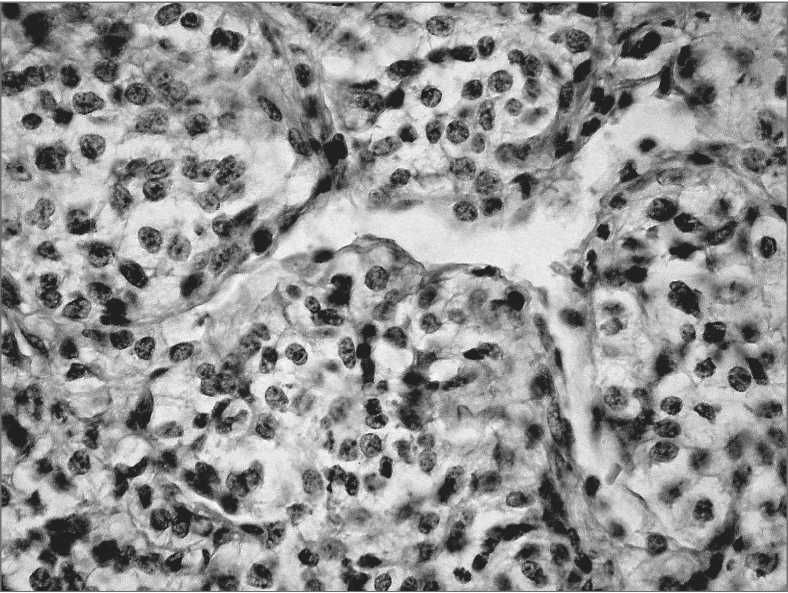
Рис. 1. Микрофото. Карциноид с альвеолярными структурами и синусоидными сосудами в строме. Окраска гематоксилином и эозином. х 400
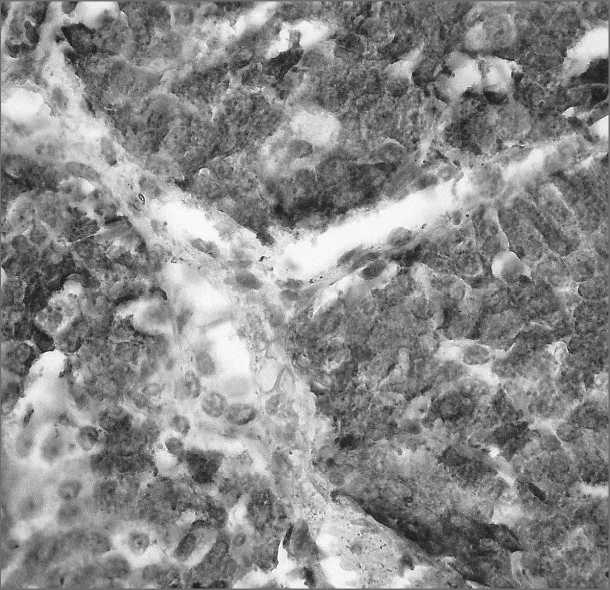
Рис. 2. Микрофото. Выраженная цитоплазматическая экспрессия хромогранина опухолевыми клетками. х400
чении правого легкого с целью предупреждения нарастания гипоксии через трахеальный просвет трубы проводилась инсуфляция О2 со скоростью 5 л/мин, SO2 на этом фоне ниже 88 % не снижалась. Гемодинамика в процессе однолегочной вентиляции оставалась стабильной – АД 140/80 мм рт. ст., Ps – 85 в 1 мин. Продолжительность анестезии в условиях однолегочной вентиляции составила 20 мин, правое легкое было расправлено и включено в вентиляцию после удаления опухоли. Непосредственно после вылущивания новообразования отчетливо наблюдалась склонность гемодинамики к гипотонии, АД поддерживалось болюсным введением глюкокортикоидов. Экстубирована через 50 мин после окончания операции на фоне восстановившегося сознания, самостоятельного адекватного дыхания, SO2 – 97 % на фоне инсуфляции увлажненного кислорода через кислородную маску. На следующие сутки после операции у пациентки нормализовался уровень кортизола и АКТГ. На 5-е сут пациентка была переведена в профильное отделение в удовлетворительном состоянии. Послеоперационный период протекал без осложнений. Швы сняты на 12-е сут после операции. В послеоперационном периоде произошла полная регрессия клинических проявлений гиперкортицизма, нормализация уровня
АД, сахара и кортизола крови (426 – 355 – 286 нмоль/л).
При плановом гистологическом и иммуногистохимическом исследовании гистологическая структура и иммунофенотип опухолевых элементов соответствует типичному карциноиду лёгкого (рис.1, 2) .
В дальнейшем наблюдается по месту жительства у эндокринолога, без какой-либо терапии. Состояние больной стабильное, уменьшился вес, купировались гнойничковые высыпания на коже.


