Опыт послеоперационной реабилитации больных с хронической нестабильностью плечевого сустава
Автор: Паршиков М.В., Ужахов И.М., Ярыгин Н.В., Гурьев В.В., Просвирин А.А., Говоров М.В., Кузбашева Т.Г., Бурыкин К.И.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 2 (48), 2022 года.
Бесплатный доступ
Травматические вывихи плеча являются одной из самых распространенных травм и занимают первое место среди всех вывихов конечностей. Стабилизацию плечевого сустава при хронической нестабильности, как правило, осуществляют хирургическим путем. Однако эффективность результата лечения в целом во многом зависит не только от адекватности оперативного вмешательства, но и от характера, объема и своевременности реабилитационных мероприятий.Цель исследования: определить комплекс реабилитационных мероприятий после хирургической стабилизации плечевого сустава, позволяющих оптимизировать результаты лечения и повысить качество жизни пациентов.Пациенты и методы исследования: исследование включает в себя послеоперационное наблюдение 70 больных с хронической нестабильностью плечевого сустава, проходивших лечение в ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко». Научная новизна заключается в определении оптимального комплекса реабилитационных мероприятий, оценке эффективности использования ударно-волновой терапии и введения аутологичной тромбоцитарно-обогащенной плазмы на послеоперационном этапе восстановления функции верхней конечности.Результаты исследования: в результате проведенного исследования было выявлено статистически значимое улучшение функции плечевого сустава в виде наиболее полного восстановления объема движений и снижения выраженности болевого синдрома в максимально короткие сроки в группе, где послеоперационная реабилитация проводилась с использованием ударно-волновой терапии и применением аутологичной тромбоцитарно-обогащенной плазмы.
Вывих плечевого сустава, хроническая нестабильность плечевого сустава, ударно-волновая терапия, prp-терапия
Короткий адрес: https://sciup.org/142236570
IDR: 142236570 | УДК: 617.572 | DOI: 10.17238/2226-2016-2022-2-78-88
Experience in postoperative rehabilitation of patients with chronic instability of the shoulder joint
Traumatic dislocations of the shoulder are one of the most common injuries and occupy the first place among all dislocations of the limbs. Stabilization of the shoulder joint in chronic instability is usually performed surgically. However, the effectiveness of the treatment result as a whole largely depends not only on the adequacy of surgical intervention, but also on the nature, volume and timeliness of rehabilitation measures. Aim: determine the complex of measures necessary in the postoperative period after various methods to stabilize the shoulder joint, which will improve the results of treatment and improve the quality of life of these patients.Materials and methods: the study includes postoperative follow-up of 70 patients with chronic instability of the shoulder joint, who were treated at the hospital. The scientific novelty lies in determining the optimal complex of rehabilitation measures, assessing the effectiveness of using shock wave therapy and introducing autologous platelet-rich plasma at various stages of restoration of the function of the upper limb. Results: the study revealed a statistically significant improvement in the function of the shoulder joint in the form of the most complete restoration of range of motion and a decrease in the severity of pain in the group where postoperative rehabilitation was carried out using shock wave therapy and the use of autologous platelet-rich plasma.
Текст научной статьи Опыт послеоперационной реабилитации больных с хронической нестабильностью плечевого сустава
Актуальность
Травматические вывихи плеча являются одной из самых распространенных травм и занимают первое место среди всех вывихов конечностей (более 45%) [1]. В 85% случаев встречается передний вывих. Частота возникновения таких вывихов колеблется от 8,2 до 23,9 случаев на 100 тыс. человек в год [2]. В основном травматические вывихи плеча лечатся консервативными методами – вправлением и иммобилизацией. Что касается последнего метода, то специалисты по всему миру не могут сойтись в едином мнении как в отношении характера иммобилизации, так и в ее сроках [3, 4].
Каждый травматический вывих приводит к изменениям в стабилизирующих структурах, что влечет за собой дисфункцию плечевого сустава (ПС), а это часто приводит к развитию его хронической нестабильности [5, 6]. Большое значение в развитии привычного вывиха играют и ятрогенные факторы: недостаточная или неадекватная анестезия при устранении первичного вывиха, неадекватный способ его устранения, отсутствие полноценной реабилитационной и восстановительной терапии, в частности несоблюдение сроков иммобилизации, раннее возвращение к повседневной физической активности [7, 8]. В настоящее время стабилизацию плечевого сустава при хронической нестабильности, как правило, осуществляют хирургическим путем. Однако эффективность результата лечения в целом во многом зависит не только от адекватности оперативного вмешательства, но и от характера, объема и своевременности реабилитационных мероприятий [9, 10].
Цель исследования. Определить комплекс реабилитационных мероприятий после хирургической стабилизации плечевого сустава, позволяющих оптимизировать результаты лечения и повысить качество жизни пациентов.
Пациенты и методы исследования. Для достижения поставленной цели нами был проведен анализ эффективности программ послеоперационной реабилитации 70 пациентов в условиях клинической базы кафедры травматологии, ортопедии и медицины катастроф МГМСУ им. А.И. Евдокимова, центре травматологии и ортопедии ЧУЗ «КБ «РЖД-Медицина» им. Н.А. Семашко».
За период с 2015 по октябрь 2021 гг. проходили лечение 78 пациентов с хронической нестабильностью плечевого сустава в возрасте от 20 до 38 лет, которым были проведены различные хирургические вмешательства, 70 из которых удалось наблюдать. Мужчин было 68, женщин – 2. В анамнезе у пациентов отмечалось не менее 2 вывихов плеча. Продолжительность болезни варьировала от 2 месяцев до 5 лет 2 месяцев.
Процесс реабилитации занимал до 12 недель. Причем восстановительные мероприятия начинали уже на следующий день после хирургического вмешательства. Базовая программа (классический протокол) составлялась лечащим врачом совместно со специалистом по физической и реабилитационной медицине с учетом особенностей повреждения, объема операции и характера предполагаемых нагрузок.
Однако в первые дни после операции у пациентов появляются отек и болевой синдром плечевого сустава разной степени выраженности, которые мешают в полном объеме эффективно проводить весь комплекс реабилитационных мероприятий. Поэтому одной из задач раннего послеоперационного этапа является ликвидация данных проявлений в максимально короткие сроки.
Известно, что ударная волна при контакте с травмированными мягкими тканями запускает противовоспалительные механизмы регенерации, значительно улучшает кровоток, что приводит к оптимизации сроков их восстановления и уменьше- нию риска появления нежелательных явлений в виде болевого синдрома, отеков и рубцовых изменений [11, 12]. Установлено, что механическое и физическое воздействие на ткани, подвергшиеся воздействию ударно-волновой терапии (УВТ), зависит от плотности потока энергии (EFD): низкий уровень энергии с низкими импульсами показал положительный стимулирующий эффект, тогда как высокий уровень энергии с высокими импульсами имел значительные тормозящие эффекты. При лечении ударными волнами с более низким EFD наблюдалась повышающая регуляция ядерного антигена пролиферирующих клеток (PCNA), коллагена типа I, коллагена типа III и экспрессии гена TGF-beta1 (трансформирующего ростового фактора, бета-1), за которым следовало увеличение продукции оксид азота (II) (NO), высвобождения TGF-beta1 и синтеза коллагена. Ударные волны могут стимулировать пролиферацию теноцитов и синтез коллагена. Эти данные подтверждают, что пролиферация теноцитов опосредуется ранним повышением экспрессии генов PCNA (ядерного антигена пролиферирующих клеток, представляющего собой ДНК-зажим, который действует как фактор процессивности для ДНК-полимеразы) и TGF-beta 1, высвобождением и синтезом эндогенного NO и белка TGF-beta1, а затем синтезом коллагена. Shuxiang Li et al. [13] доказали, что более высокая концентрация цитокинов и MMP (matrix metalloproteinase), обычно наблюдаемая в пораженных теноцитах, подавлялась после стимуляции ударной волной. Полученные экспериментальные результаты показывают, что ударно-волновая терапия значительно стимулировала рост неоваскуляризации, которая играет значительную роль в улучшении кровоснабжения. Оксид азота, по-видимому, также имеет большое значение в молекулярных механизмах УВТ. Кроме того, изменение концентрации медиаторов флогоза поддерживает противовоспалительный эффект этой терапии.
Врачи разных специальностей по всему миру давно и успешно применяют PRP для лечения остеоартритов, поражений сухожильно-связочного аппарата. На сегодняшний день известно, что в тромбоцитах есть множество активных веществ, которые участвуют в восстановлении тканей путем стимуляции таких процессов, как хемотаксис, ангиогенез, иммуномодуляция, антимикробная активность и ремоделирование [14, 15, 16, 19]. Есть данные, что тромбоцитарный фактор роста (PDGF), фактор роста фибробластов (FGF), трансформирующий фактор роста (TGF-β1), инсулиноподобный фактор роста (IGF-1), факторы роста сосудов и эндотелия (VEGF, VGF), цитокины (IL-1, IL-6, TNF-α) и т. д. способны стимулировать пролиферацию, миграцию и дифференцировку по остеогенному пути мезенхимальных стволовых клеток, стимулировать рост остеобластов и синтез ими межклеточного матрикса [17, 18, 19]. Эти свойства позволяют использовать аутологичную тромбоцитарно-обогащенную плазму для снижения отека, уменьшения болевого синдрома, оптимизации регенерационного процесса [20, 21].
Ответная реакция ударной волны и аутологичной тромбоцитарно-обогащенной плазмы в травмированных мягких тканях побудила нас у части пациентов включить УВТ и PRP-терапию в базовую программу на послеоперационном этапе реабилитации. Для изучения эффективности примененных комплексов с целью последующего сравнительного анализа нами были рандомизированно сформированы 2 группы пациентов, схожие по возрасту, антропометрическим параметрам и количеству оперативных вмешательств:
-
1 группа (контрольная) – послеоперационная реабилитация осуществлялась согласно классическому протоколу с преимущественным использованием иммобилизации и ЛФК;
-
2 группа (основная) – классический протокол + УВТ и PRP-терапия (Таблица 1).
Средний возраст в группе 1 составил 29 лет 7 месяцев, в группе 2 – 27 лет 4 месяца.
Критериями исключения во 2-й группе являлись:
при использовании УВТ:
– наличие инфицированной раны в месте воздействия акустических волн,
– незавершенный остеогенез,
– беременность,
– полиорганная недостаточность;
– при PRP-терапии:
– наличие полнослойного дефекта хряща,
– тяжелые дегенеративные изменения плечевого сустава,
– системные воспалительные заболевания (сахарный диабет, реактивные артриты), отягощенный онкологический анамнез,
– повышение уровня ревматоидного фактора,
– повышение уровня мочевой кислоты > 360 мкмоль/л,
– микрокристаллические артропатии, выявленные в ходе артроскопии,
– переломы суставного отростка лопатки, требующие изменения протокола реабилитации.
Таблица 1
Виды оперативных техник и реабилитационных программ
|
Реабилитационные программы |
Классический протокол |
Классический протокол + УВТ + PRP |
|
Вид операции |
Количество больных |
|
|
Операция Банкарта |
13 |
13 |
|
Операция Банкарта + укрепление капсулы |
8 |
8 |
|
Изолированное укрепление капсулы согласно оригинальной методике |
5 |
5 |
|
Операция по Свердлову-2 |
5 |
5 |
|
Операция Бристоу – Латарже |
4 |
4 |
|
Итого |
35 |
35 |
Необходимо отметить, что для объективности анализа в обеих группах частота встречаемости различных методик оперативного лечения одинаковая. Как видно из таблицы 1, в 26 случаях (13 + 13) выполнена операция Банкарта; в 16 (8 + 8) – операция Банкарта + укрепление капсулы; в 10 (5 + 5) – изолированное укрепление капсулы согласно методике, разработанной на нашей кафедре; в 10 (5 + 5) – операция по Свердлову-2; в 8 (5 + 5) – операция Бристоу – Латарже. Операции проводились по общеизвестным технологиям [22, 23, 24, 25]. Во время операций у всех больных удалось полностью реализовать план стабилизации плечевого сустава. Оперативные вмешательства завершались фиксацией верхней конечности в ортезной повязке по типу Дезо. В нашем исследовании мы использовали ортезы заводской конструкции, позволяющие при необходимости временно прекратить фиксацию предплечья при сохранении иммобилизации плеча (рис. 1).
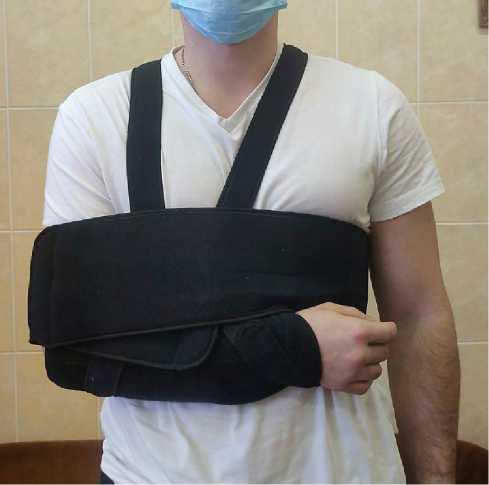
Рисунок 1. Конструкция ортеза, примененного на послеоперационной этапе
Базовая программа реабилитации включала три этапа, с последовательным увеличением нагрузки на оперированную верхнюю конечность, плечевой сустав и окружающие его мышцы, что приводило к их укреплению и постепенному восстановлению.
I этап – послеоперационный (3–6 недель после операции)
Задачи:
-
1) снижение отечности и боли в прооперированном плече;
-
2) полное восстановление пассивных движений в плечевом суставе;
-
3) профилактика гипотрофии мышц, стабилизирующих ПС;
-
4) стимулирование кровообращения в области плечевого сустава.
Применялись следующие упражнения:
– Изотоническое напряжение мышц плечевого пояса без движения руки, удержание напряжения в течение нескольких секунд, с последующим расслаблением. Рука фиксирована в ортезе. Сжатие гимнастического резинового мяча, эспандера (3–4 раза в день по 10 мин.).
– Движения пальцев кисти, разгибательно-сгибательные движения в лучезапястном суставе. Рука фиксирована в ортезе (5–6 раз по 10–12 мин.). Данные упражнения выполнялись с первого дня после операции.
– Сгибательно-разгибательные движения в локтевом суставе, не вызывающие болей в плечевом суставе. Часть повязки (ортеза) снималась (с предплечья), вторая часть, фиксирующая руку к туловищу, оставалась без изменений. Выполняется сгибание и разгибание в локтевом суставе, без утяжеления (3–4 раза в день по 10–15 мин.). После артроскопических операций данное упражнение начинали на следующий день, при открытых – только на 5–6-й. Если появлялся болевой синдром (7 больных), дальнейшее занятие отменяли и разбирались в причине. Выраженный болевой синдром – противопоказание к любым реабилитационным мероприятиям.
– Динамические упражнения, поднятие надплечий, вращение, сведение лопаток. Выполнялось в ортезе, при этом часть его снималась, вторая часть, фиксирующая руку к туловищу, оставалась без изменений.
Вначале, при попытке выполнить какое-либо упражнение, мышцы плеча рефлекторно напрягались. У части пациентов это выражалось в небольшом дискомфорте и тянущих ощущениях. В своей работе мы исходили из принципа, что одной из задач врача (методиста) является помощь пациенту в преодолении рефлекторного страха и обучение его выполнению упражнений так, чтобы избежать повторного травмирования плечевого сустава.
Упражнения на лечебном аппарате (АRТRОМОТ ACTIVE-K) (механотерапию) начинали уже в течение первых суток после артроскопических техник. При других операциях был избран индивидуальный подход: занятия начинали только после снятия ортеза (как правило, на втором этапе) под контролем специалиста по реабилитации. Работа на аппарате была направлена на раннее безболезненное восстановление подвижности в оперированном плечевом суставе, координацию движений и укрепление мышц-стабилизаторов.
К концу данного этапа (в зависимости от травматичности операции) иммобилизацию постепенно прекращали.
II этап – восстановительный (2–4 недели)Задачи:
-
1) восстановление активно-пассивных движений в оперированном суставе;
-
2) восстановление тонуса мышц плечевого пояса;
-
3) восстановление чувства положения руки в пространстве (проприоцепции).
Условия проведения ЛФК определялись травматичностью проведенного вмешательства: темп, силу и амплитуду упражнений подбирали так, чтобы они были комфортны и безболезненны для пациента. Не разрешались резкие, маховые, рывковые движения. Занятия рекомендовали проводить 2–3 раза в день, каждое упражнение повторять 8–10 раз.
Упражнения:
-
– Качательные движения в плечевом суставе. Упражнение выполняют, наклонив туловище вперед и свесив руку. Рука расслаблена, качательные движения в различных плоскостях, в безболезненном диапазоне.
– Движения в плечевом суставе, при помощи здоровой руки. Движения начинали с безболезненного объема, постепенно увеличивая амплитуду движений. Усилие от здоровой руки к оперированному плечевому суставу передается при помощи гимнастической палки или трости. Гимнастическая палка бралась двумя руками, и за счет усилий здоровой руки производили движения в оперированном плечевом суставе.
– Поднимание руки кпереди, «взбираясь» пальцами кисти по стене.
– Помощь движениям оперированной руки здоровой, либо использовался жгут, переброшенной через блок.
– Использование упражнения типа «лыжные палки» с помощью двух гимнастических палок в и. п. – сидя на стуле, кушетке или на фитболе, имитируя движение палок при ходьбе на лыжах.
– Руки согнуты в локтевых суставах, кисти приведены к плечевым суставам. В таком положении выполнялись круговые движения в безболезненном диапазоне.
– Постепенное увеличение объема движений, используя «скольжение» конечности по горизонтальной поверхности.
– Упражнения «умывание», «причесывание».
– Упражнения для укрепления мышц стабилизаторов лопатки. Упражнения выполняли лежа либо прижавшись спиной к стене.
Также добавляли упражнения, направленные на координацию и восстановление проприорецепции.
Если сустав отекал и в нем усиливалась боль во время занятий либо после них и состояние не восстанавливалось к следующему утру, нагрузку уменьшали.
III этап – предтренировочный (4 недели)Задачи:
-
1) тренировка мышц стабилизаторов плечевого сустава;
-
2) восстановление объема активных движений в суставе во всех плоскостях.
Упражнения:
– Использование блоковых тренажеров, отягощений и резиновых амортизаторов. Выполнялись стандартные упражнения для нагрузки на различные группы мышц плечевого пояса с умеренным ограничением амплитуды движений и постепенным увеличением весов до средних.
– Упражнения на координацию выполнялись с использованием мячей или баланс-платформ. Это были упражнения на удержание мяча, прижатого к стене, или упражнения с упором на мяч или платформу. Подобные упражнения начинали под контролем врача по физической и реабилитационной медицине.
– Имитация спортивных нагрузок (движения ракеткой, бросковые движения) в медленном темпе, в некоторых случаях с использованием резиновых амортизаторов.
– Увеличение амплитуды активных движений до полного объема.
После завершения реабилитационных мероприятий больным рекомендовали ограничение спортивных нагрузок до 4–6 месяцев.
В дополнение к базовой программе во 2-й группе применяли ударно-волновую терапию и инъекции PRP-плазмы по разработанной схеме.
Задачи:
-
1) оптимизация процессов снятия отека и уменьшения болевого синдрома на послеоперационном этапе;
-
2) профилактика рубцовых изменений мягких тканей в области оперативного вмешательства;
-
3) оптимизация механизмов регенерации.
Для УВТ-терапии использовали аппарат BTL-6000. Производитель рекомендует осуществлять воздействие, направленное на регенерацию мягких тканей, в зависимости от болевого восприятия пациента. Процедуру проводили уже на первые сутки после оперативного лечения по следующей схеме: вначале производили 2000 импульсов с частотой 8 Гц и с давлением 3 бара, после чего совершали еще 500 импульсов с частотой 15 Гц, 3 бара. Количество сеансов составляло 5 процедур с интервалом через день. Техника проведения процедуры не зависела от характера выполненного оперативного вмешательства. На перевязке удаляли резиновые «выпускники» (при их установке), рану обрабатывали перекисью водорода или хлоргекси-дином, после чего на сухую чистую кожу больного наносили антибактериальный акустический гель в объеме достаточном для погружения в него датчика на 2–4 мм. При выполнении обработки плечевого сустава акустической волной старались не проходить датчиком по послеоперационной ране, но в то же время не отходили от нее далеко, держась в приграничной области (обычно это 0,5 см от ушитых краев). Эффективность процедуры оставалась высокой, даже если происходил прямой физический контакт датчика с самой ушитой раной (это произошло во время 6 сеансов), но все же старались его избегать для исключения травмирования кожи и швов. Нередко во время проведения процедуры из послеоперационной раны опорожнялись гематомы или экссудат, которые аккуратно удаляли марлевой салфеткой, добавляли гель и продолжали процедуру.
Болевой синдром во время обработки акустической волной, как правило, невыраженный и спокойно переносился пациентами при условии объяснения всех нюансов до процедуры. Все последующие сеансы протекали с меньшими болевыми ощущениями и после третьей процедуры вовсе исчезали.
При определении точек воздействия особое внимание уделяли передней поверхности, а именно переходу сухожилия в мышечную ткань m. coracobrachialis, mm. biceps et brachialis, m. biceps brachii, m.coracobrachialis. По нашему мнению, необходимо внимательно относиться к триггерным зонам у пациентов, так как они являются ориентирами для проведения сеансов ударно-волновой терапии. При выполнении процедуры учитывали, что основное воздействие следует оказывать на мягкие ткани, избегая работы в проекции костных ориентиров. Визуальную положительную динамику в плане увеличения кровотока отмечали при работе датчиком в проекции основного сосудисто-нервного пучка, представленного a. et v. brachiales, n. medianus. Его проецировали по линии, соединяющей точку, расположенную на границе передней и средней третей ширины подмышечной ямки (проекция подмышечной артерии), с серединой локтевого сгиба (рисунок 2).
Мышцы верхней конечности н груди, правой, вид сбоку
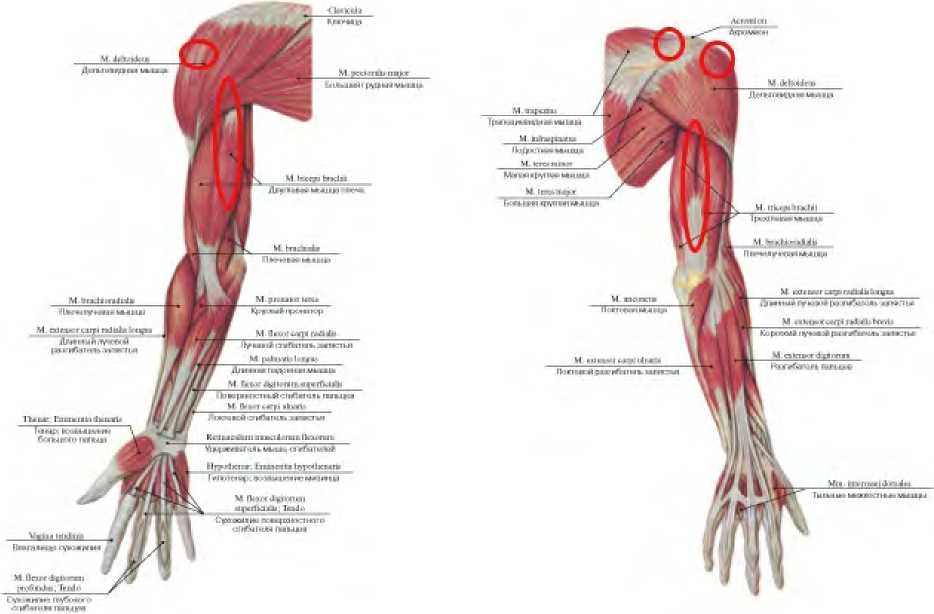
Рисунок 2. Актуальные триггерные точки для ударно-волновой терапии после хирургической стабилизации плечевого сустава
В конце процедуры появлялась гиперемия кожных покровов, а также определялось увеличение движений в суставе.
Немаловажным является факт, что УВТ в целом позволяла значительно снизить болевой синдром, это улучшало результаты лечения, так как его отсутствие помогало активно разрабатывать конечность, что приводило к оптимальному увеличению объема движений.
После снятия швов (через 10–14 суток) пациентам перед выпиской проводили инъекцию аутологичной тромбоцитар- но-обогащенной плазмы, которую повторяли дважды с периодичностью 1 раз в неделю. Согласно рекомендациям производителей и ориентируясь на опыт травматологов-ортопедов, количество инъекций составляло 3 [26, 27, 28].
На практике использовали два варианта приготовления аутологичной тромбоцитарно-обогащенной плазмы.
-
1. Для приготовления аутологичной тромбоцитарно-лейкоцитарной фракции применяли пробирки с системой двойной фильтрации PlatGen. Пробирки содержат полиэфирный гель для
-
2. Производили забор венозной крови из кубитальной вены в 4 пробирки с антикоагулянтом цитрат натрия или ЭДТА объемом 9 мл (всего 36 мл). Пробирки с кровью подвергали двукратному центрифугированию. Первое центрифугирование, необходимое для разделения крови на фракции и отделения тромбоцитов от первичной плазмы, проходило при 300 g 10 мин. После этого осуществляли забор полученной первичной плазмы без лейкоцитарного слоя в стерильные пробирки без наполнителя. Последние подвергались второму центрифугированию при режиме 700 g 10 мин., необходимому для концентрирования тромбоцитов (рисунок 3), с последующим удалением верхнего слоя бедной тромбоцитами плазмы.
создания стойкого барьера между клеточными компонентами крови и сывороткой, гель Ficoll – это высоко разветвленный полисахарид, который позволяет отделить тромбоцитарнолейкоцитарную фракцию от клеток крови.

Рисунок 3. Вид тромбоцитов, витально окрашенных трипафлавином-акридиновым оранжевым, при флуоресцентной микроскопии
Полученную богатую тромбоцитами плазму набирали в стерильный шприц и использовали для внутрисуставного или параартикулярного введения в оперированный плечевой сустав. Внутрисуставные введения (рисунок 4) позволяли активизировать регенерационные процессы в полости сустава, в том числе и формирование фиброзной капсулы после ее как изолированного, так и в комбинации с операцией Банкарта укрепления. Околосуставные инъекции проводились по ходу послеоперационного шва как при артроскопических техниках, так и при открытых оперативных вмешательствах.
Результаты исследования и их обсуждение
Изучение динамики восстановительного процесса проводилось начиная с первого дня после оперативного вмешательства до завершения программы реабилитации.
После акустического воздействия у 29 пациентов основной группы ко второму сеансу отмечалось восстановление контуров сустава, улучшение тургора и естественного цвета кожи, в то время как у 6 человек такие наблюдения произошли только к третьему сеансу, что связано с более высокой степенью трав-матизации тканей во время операции. Однако у всех больных после осуществления упражнений механотерапии в плечевом суставе отмечался незначительный регресс болевого синдрома и отека. После четвертого – пятого сеанса УВТ реакции мягких тканей на двигательную активность в суставе уже не отмечали. Более того, на фоне УВТ и введения PRP-плазмы на послеоперационном этапе пациентам основной группы удалось выполнить базовую программу ЛФК в полном объеме в запланированные сроки и достичь ожидаемых позитивных эффектов.
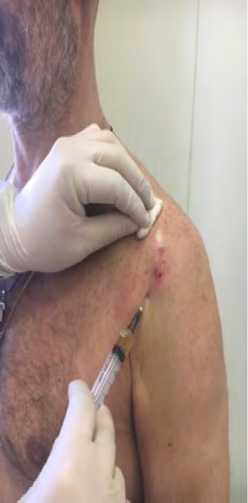
Рисунок 4. Пункция плечевого сустава передним доступом при внутрисуставном введении плазмы (место введения инъекционной иглы находится в пальпируемом мягком углублении, находящемся на 1 см ниже и на 1 см кнаружи от клювовидного отростка лопатки)
Оцениваемыми показателями через 4, 8 и 12 недель после операции являлись болевой синдром, объем активных движений в плечевом суставе и ощущение субъективного удовлетворения его функцией пациентом.
Для статистической обработки результатов применялся пакет программ IBM SPSS Statistics 23. С целью проверки гипотезы о нормальности распределения используемых количественных переменных применялся тест Шапиро – Уилка. В случае нормального распределения данных для оценки и сравнения количественных критериев использовали t-критерий Стьюдента. В случае распределения данных, отличного от нормального, использовался критерий Манна – Уитни (для двух независимых выборок). Статистически значимым считался результат при вероятности ошибки p < 0,05.
Для изучения результатов применили усовершенствованную шкалу Свансона. Система позволяет проанализировать степень выраженности всех трех параметров от 0 до 10 баллов [29].
Болевой синдром (оценивался пациентом субъективно): 2 – в покое, 4 – при движениях в плече, 6 – при выполнении повседневных обязанностей, 8 – минимальная после тяжелой работы, 10 – полное отсутствие.
Объем активных движений в плечевом суставе: отведение < 20 – 1,14, 21–40 – 2,29, 41–60 – 3,43, 61–80 – 4,57, >80 – 5,71; разгибание < 5 – 0,29, 6–10 – 0,57, 11–20 – 0,86, 21–30 – 1,14, >30 – 1,43; сгибание < 90 – 0,57, 91–110 – 1,14, 111–130 – 1,71, 131–150 – 2,29, >150 – 2,86.
Активность в повседневной жизни, заключающаяся в наличии или отсутствии ограничений у пациента в связи с дискомфортом в области плечевого сустава: невозможность использовать руку – 2, только легкая работа с помощью помощников – 4, выполнение большей части своих повседневных обязанностей – 6, незначительные ограничения при тяжелой работе – 8, полная активность – 10.
Сумма значений показателей 30 баллов соответствует оптимальному состоянию плечевого сустава в конце реабилитационной программы.
При изучении состояния больных с 4-й по 12-ю неделю реабилитации в основной группе пациентов показатель отсутствия боли изменился с 8,6 ± 0,11 до 9,7 ± 0,12 (p < 0,001); объем активных движений увеличился с 8,1 ± 0,14 до 9,6 ± 0,15 (p < 0,001); активность в повседневной жизни – с 8,3 ± 0,10 до 9,6 ± 0,08 (p < 0,05).
В контрольной группе аналогичные показатели изменились соответственно с 7,7 ± 0,09 до 9,0 ± 0,14 (p < 0,05), с 7,9 ± 0,16 до 9,1 ± 0,09 (p < 0,05), с 7,2 ± 0,10 до 9,3 ± 0,12 (p < 0,05). Сравнительные данные представлены на таблице 2.
Таблица 2
Сравнительная оценка обеих групп по модифицированной шкале Свансона
|
Программа реабилитации |
Классический протокол (группа сравнения) |
Классический протокол + УВТ + PRP (основная группа) |
||||
|
Показатели |
4 нед. |
8 нед. |
12 нед. |
4 нед. |
8 нед. |
12 нед. |
|
Болевой синдром |
7,7 ± 0,09 |
8,6 ± 0,11 |
9,0 ± 0,14 |
8,6 ± 0,11 |
9,3 ± 0,11 |
9,7 ± 0,12 |
|
Активность в повседневной жизни |
7,9 ± 0,16 |
8,8 ± 0,10 |
9,1 ± 0,09 |
8,3 ± 0,10 |
9,2 ± 0,11 |
9,6 ± 0,08 |
|
Объем активных движений в плечевом суставе |
7,2 ± 0,10 |
8,9 ± 0,11 |
9,3 ± 0,12 |
8,1 ± 0,14 |
9,2 ± 0,13 |
9,6 ± 0,15 |
|
Итого |
22,8 ± 0,11 |
26,3 ± 0,10 |
27,4 ± 0,11 |
25 ± 0,12 |
27,7 ± 0,11 |
28,9 ± 0,12 |
Таким образом, как видно из таблицы 2, в контрольной группе отмечалось повышение суммарного показателя с 22,8 баллов через 4 недели до 27,4 на 12-й, в то время как за этот же период в основной группе он составил 25,0 и 28,9 баллов соответственно.
Современный подход к послеоперационной реабилитации данной категории пациентов предполагает различные методы, в частности лечебную физкультуру, которая по праву играет одну из ведущих ролей по эффективности в плане увеличения объема движений, снижения выраженности болевого синдрома, а также возвращения к прежней степени активности данных пациентов [30]. В то же время наши наблюдения показали возможность оптимизации восстановительно процесса своевременным добавлением на послеоперационном этапе в базовую программу современных технологий улучшения локального кровоснабжения, снижения отеков и ликвидации болевого синдрома путем использования УВТ и инъекций аутологичной тромбоцитарно-обогащенной плазмы PRP (как один из вариантов). В основной группе отмечалось более раннее восстановление движений в патологическом суставе, купирование боли, и в последующем качество жизни восстанавливалось более активно. Разработанная программа реабилитации позволила иногородним пациентам выезжать в районы постоянного проживания и продолжать уже там реабилитацию, не планируя повторное обращение в лечебное учреждение, где проводилось оперативное лечение. Необходимо отметить возможность осуществления данных процедур на уровне поликлинического звена, избегая госпитализации в стационар.
В то же время нельзя игнорировать тот факт, что после различных видов оперативных вмешательств мы наблюдали разные картины как в скорости достижения изучаемых показателей, так и в итоговом результате. На наш взгляд, это связано с характером, объемом оперативного вмешательства и степенью травматизации вследствие последнего. Так, укрепление капсулы плечевого сустава обладает меньшей травматичностью относительно операции Банкарта, которая осуществлялась комбинированно с укреплением капсулы. В случае изолированного укрепления капсулы сустава восстановление проходило эффективнее, в более быстрые сроки и с меньшей энергозатратностью пациента и специалистов лечебной физкультуры. Больные после операции Бристоу – Латарже, которая обладает большей травматичностью, демонстрировали наименьшую скорость восстановления. Более того, можно согласиться с мнением некоторых исследователей о том, что после этой техники опосредованно возникающие рецидивы макро- и микронеустойчивости, несмотря на различные программы реабилитации, приводят к дегенеративным изменениям в плечевом суставе [31, 32]. В частности, репаративный процесс в области перемещенного костного блока клювовидного отростка при данной операции остается недостаточно изученным, а его биологические исходы часто не коррелируют с клиническими результатами и степенью восстановления функции плечевого сустава [34 ,33].
Заключение
Полученный опыт послеоперационной реабилитации больных с хронической нестабильностью плечевого сустава показал, что для более раннего и полного восстановления объема активных движений в дополнение к классическим протоколам реабилитации можно использовать средства, улучшающие локальное кровоснабжение, ускоряющие процесс ликвидации отеков и болевого синдрома на послеоперационном этапе. Относительно невысокая стоимость оборудования, необходимого как для проведения ударно-волновой терапии, так и для PRP-терапии, позволяет рекомендовать их как одни из таких средств.
Список литературы Опыт послеоперационной реабилитации больных с хронической нестабильностью плечевого сустава
- Вывихи плеча / Бондарев В. Б., Ваза А. Ю., Файн А. М., Титов Р. С. // Неотложная медицинская помощь. Журнал им. Н. В. Склифосовского. 2020. Т. 9, № 1. С. 68–84 [Shoulder dislocations / Bondarev V. B., Vaza A. Yu., Fain A. M., Titov R. S. // Neotlozhnaya meditsinskaya pomoshch. Zhurnal im. N. V. Sklifosovskogo. 2020. Vol. 9, No. 1. P. 68–84].
- The incidence and characteristics of shoulder instability at the United States Military Academy / Owens B. D., Duffey M. L., Nelson B. J., De-Berardino T. M., Taylor D. C., Mountcastle S. B. // Am J Sports Med. 2007. Vol. 35 (7). P. 1168–1173. DOI: 10.1177/0363546506295179.
- Boffano M., Mortera S., Piana R. Management of the first episode of traumatic shoulder dislocation // EFORT Open Rev. 2017. Vol. 2 (2). Р. 35–40. DOI: 10.1302/2058-5241.2.160018.
- Low-cost alternative external rotation shoulder brace and review of treatment in acute shoulder dislocations / Lacy K., Cooke C., Cooke P., Schupbach J., Vaidya R. // West J Emerg Med. Vol. 16 (1). P. 114–120. DOI: 10.5811/westjem.2014.12.23068.
- Возможности магнитно-резонансной томографии в диагностике нестабильности плечевого сустава / Акимкина А.М, Гончаров Е.Н., Родионов А.В., Знаменский И.А., Юматова Е.А. // Здоровье и образование в XXI веке. 2012. № 4 (14). С. 499–503 [Posibilities of magnetic resonance imaging in the diagnosis of intability of the shoulder joint / Akimkina A. M., Goncharov E. N., Rodionov A.V., Znamenskii I. A., Yumatova E. A. // Zdorov’e i obrazovanie v XXI veke. 2012. Vol. 4 (14). P. 499–503].
- Loppini M. Is the instability severity index score a valid tool for predicting failure after primary arthroscopic stabilization for anterior glenohumeral instability? // Arthroscopy. 2019. Vol. 35 (2). P. 361–366. DOI: 10.1016/j.arthro.2018.09.027.
- Матвеев Р. П., Асланов В. А. Анализ результатов лечения первичного травматического вывиха плеча // Травматология и ортопедия России. 2011 № 1 (59). С. 96–100 [Matveev R. P., Aslanov V. A. The analysis of results of treatment a shoulder primary traumatic dislocation // Travmatologiya i ortopediya Rossii. 2011. No. 1 (59). P. 96–100].
- Immobilization in external rotation versus internal rotation after primary anterior shoulder dislocation: a meta-analysis of randomized controlled trials / Whelan D. B., Kletke S. N., Schemitsch G., Chahal J. // Am J Sports Med. 2016. Vol. 44 (2). P. 521–532. DOI: 10.1177/0363546515585119.
- Nonoperative treatment of primary anterior shoulder dislocation in patients forty years of age and younger. A prospective twenty-five-year follow-up / Hovelius L., Olofsson A., Sandström B., Augustini B.G., Krantz L., Fredin H. [et al.] // J Bone Joint Surg Am. 2008. Vol. 90 (5). P. 945–952. DOI: 10.2106/JBJS.G.00070.
- Кузьмина В. И., Доколин С. Ю. Первичный травматический передний вывих плеча: выбор между консервативным и ранним артроскопическим лечением (обзор литературы) // Травматология и ортопедия России. 2014. Т. 4 (74). С. 110–113 [Kuzmina V. I., Dokolin S. Yu. Primary traumatic anterior shoulder dislocation: conservative or early arthroscopic treatment (review) // Travmatologiya i ortopediya Rossii. 2014. Vol. 4 (74). P. 110–113].
- Пурига А. О. Эффективность комплексного применения ударно-волновой терапии и радоновых ванн в реабилитации пациентов с заболеваниями опорно-двигательного аппарата: дис. ... канд. мед. наук: 14.03.11. Москва, 2016. 129 с. [Puriga A. O. The effectiveness of the combined use of shock wave therapy and radon baths in the rehabilitation of patients with diseases of the musculoskeletal system: PhD med. sci. diss.: 14.03.11. Moscow, 2016. 129 p.].
- Сермяжко Г. К. Экстракорпоральная ударно-волновая терапия у больных дорсопатиями в условиях реабилитационного отделения поликлиники // Вестник новых медицинских технологий. 2014. Том 21, № 1. С. 48–53 [Sermyazhko G. K. Extracorporeal shock-wave therapy in the treatment of the patients with dorsopathies in the rehabilitation department of the polyclinics // Vestnik novykh meditsinskikh tekhnologii. 2014. Vol. 21, № 1. P. 48–53]. DOI: 10.12737/3312.
- Clinical effects of extracorporeal shock-wave therapy and ultrasound-guided local corticosteroid injections for plantar fasciitis in adults: A meta-analysis of randomized controlled trials / Shuxiang Li, Kun Wang, Han Sun, Xiaomin Luo, Peng Wang, Sheng Fang, Haifeng Chen, Xiaoliang Sun // Medicine (Baltimore). 2018. Vol. 97 (50). P. e13687. DOI: 10.1097/MD.0000000000013687.
- Extracorporeal shock wave therapy mechanisms in musculoskeletal regenerative medicine / Simplicio C. L., Purita J., Murrell W., Santos G. S., Dos Santos R. G., Lana S. D. // J Clin Orthop Trauma. 2020. Vol. 11 (Suppl. 3). P. S309–S318. DOI: 10.1016/j.jcot.2020.02.004.
- Effectiveness of Extracorporeal Shock Wave Therapy and kinesio taping in calcific tendinopathy of the shoulder: a randomized controlled trial / Frassanito P., Cavalieri C., Maestri R., Felicetti G. // Eur J Phys Rehabil Med. 2018. Vol. 54 (3). P. 333–340. DOI: 10.23736/S1973-9087.17.04749-9.
- Effect of extracorporeal shock wave therapy for burn scar regeneration: A prospective, randomized, double-blinded study / Lee S. Y., Joo S. Y., Cho Y. S., Hur G. Y., Seo C. H. // Burns. 2021. Vol. 47 (4). P. 821–827. DOI: 10.1016/j.burns.2020.08.009.
- Use of Platelet Rich Plasma and Hyaluronic Acid in the Treatment of Complications of Achilles Tendon Reconstruction / Gentile P., De Angelis B., Agovino A., Orlandi F., Migner A., Pasquali C. Di, Cervelli V. // World J Plast Surg. 2016. Vol. 5 (2). P. 124–132.
- Макаров М. С., Пономарев И. Н. Роль богатой тромбоцитами плазмы в репарации дефектов костной ткани // Хирургия. Журнал им. Н. И. Пирогова. 2015. № 10. С. 94–99 [Makarov M. S., Ponomarev I. N. Platelet rich plasma in bones defects regeneration // Khirurgiya. Zhurnal im. N. I. Pirogova. 2015. Vol 10. P. 94–99]. DOI: 10.17116/hirurgia20151094-99.
- Возможности и перспективы использования обогащенной тромбоцитами плазмы в лечении переломов и дефектов костей / Бурыкин К. И., Паршиков М. В., Ярыгин Н. В., Светлов Д. В., Говоров М. В., Чемянов И. Г. Просвирин А. А. // Политравма. 2020. № 3. С. 108–119 [Opportunities and prospects for the use of plasma enriched in platfoles in the treatment of fractures and bone defects / Burykin K . I., Parshikov M. V., Yarygin N. V., Svetlov D. V., Govorov M. V., Chemyanov I. G., Prosvirin A. A. // Politravma. 2020. Vol. 3. P. 108–119]. DOI 10.24411/1819-1495-2020-10039.
- Методика применения аутологичной богатой тромбоцитами плазмы в лечении пациентов c остеоартрозом коленных суставов: методические рекомендации / Теплов О. В., Теплова Ю. С., Плаксейчук Ю. А., Масгутов Р. Ф., Масгутова Г. А., Салихов Р. З., Чекунов М. А., Галимов Д. Х. Казань: Б. и., 2017. 19 с. [Teplov O. V., Teplova Yu. S., Plaksejchuk Yu. A., Masgutov R. F., Masgutova G. A., Salikhov R. Z., Chekunov M. A., Galimov D. Kh. The method of using autologous platelet-rich plasma in the treatment of patients with knee osteoarthritis. Guidelines. Kazan, 2017. 19 p.].
- The Role of platelet-rich plasma in cartilage pathology: an updated systematic review of the basic science evidence / Fice M. P., Miller J. C., Christian R., Hannon C. P., Smyth N., Murawski C. D., Cole B. J., Kennedy J. G. // Arthroscopy. 2019. Vol. 35 (3). P. 961–976. DOI: 10.1016 / j. arthro. 2018.10.125.
- Latarjet M. Treatment of recurrent dislocation of the shoulder // Lyon Chir. 1954. Vol. 49. P. 994–997.
- Свердлов Ю. М. Травматические вывихи и лечение. Москва: Медицина, 1978. 200 c. [Sverdlov Yu. M. Traumatic dislocations and treatment / Yu. M. Sverdlov. Moscow: Medicine, 1978. 200 p.].
- Тяжелов А. А. Сравнительная оценка лечения повреждений Банкарта методом анкерной фиксации и традиционной чрескостной стабилизации капсулы // Травма. 2005. Т. 6, № 2. С. 153–158. [Tyazhelov A. A. Comparative evaluation of the treatment of Bankart injuries by anchor fixation and traditional transosseous stabilization of the capsule // Travma. 2005. Vol. 6, No. 2. Р. 153–158].
- Оценка и значение состояния капсулы в оперативном лечении хронической нестабильности плечевого сустава / Паршиков М. В., Ужахов И. М., Ярыгин Н. В., Гурьев В. В., Тетерский А. А., Переведенцева А. М., Гнетецкий С. Ф., Говоров М. В. // Политравма. 2019. № 3. С. 46–54 [Assessment and significance of state of the capsule in surgical treatment of chronic instability of the shoulder joint / Parshikov M. V. Uzhakhov I. M., Yarygin N. V., Guryev V. V., Teterskiy A. A., Perevedentseva A. M., Gneteckiy S. F., Govorov M. V. // Polytrauma. 2019. No. 3. Р. 46–54].
- Применение PRP-терапии при тендинопатиях вращательной манжеты и длинной головки двуглавой мышцы плеча / Маланин Д. А., Норкин А. И., Трегубов А. С., Демещенко М. В., Черезов Л. Л. // Травматология и ортопедия России. 2019. № 25 (3). С. 57–66 [Malanin D. A., Norkin A. I., Tregubov A. S., Demeshchenko M. V., Cherezov L. L. PRP-Therapy for Tendinopathies of Rotator Cuff and Long Head of Biceps. Travmatologiya i ortopediya Rossii. 2019. Vol. 25 (3). Р. 57–66]. DOI: 10.21823/2311-2905-2019-25-3-57-66.
- The effect of subacromial injections of autologous conditioned plasma versus cortisone for the treatment of symptomatic partial rotator cuff tears / Wehren L., Blanke F., Todorov A., Heisterbach P., Sailer J., Majewski M. // Knee Surg Sports Traumatol Arthrosc. 2016. Vol. 24 (12). P. 3787–3792. DOI: 10.1007/s00167-015-3651-3.
- The clinical impact of platelet-rich plasma on tendinopathy compared to placebo or dry needling injections: a meta-analysis / Tsicopoluos К., Tsicopoluos I., Simeonidis E., Papathanasiou E., Haidich A. B., Anastasopoulos N., Natsis K. // Phys Ther Sports. 2016. Vol. 17. P. 87–94. DOI: 10.1016/j.ptsp.2015.06.003.
- Похващев Д. П. Лечение больных с переломами проксимального отдела плечевой кости: автореф. дис. … канд. мед. наук: 14.01.15. Москва, 2010. 26 с. [Pokhvashchev D. P. Treatment of patients with fractures of the proximal humerus: authoref. PhD med. sci. diss.: 14.01.15. Moscow, 2010. 26 p.]
- ЛФК после хирургического вмешательства: показания, ограничения, эффективность после операции [Электронный ресурс] // Качество жизни: клиника восстановительной медицины. URL: https://qualis-vita.ru/lfk-posle-operaczii/ (дата обращения: 26.01.2022) [Exercise therapy after surgery: indications, limitations, effectiveness after surgery [Electronic resource] // Kachestvo zhizni: klinika vosstanovitel’noi meditsiny. Available at: https://qualis-vita.ru/lfk-posle-operaczii/ (accessed: 26.26.2022)].
- Graft position and fusion rate following arthroscopic Latarjet / Casabianca l., Gerometta A., Massein A., Khiami F., Rousseau R., Hardy A., Pascal-Moussellard H., Loriaut Ph. // Knee Surg Sports Traumatol Arthrosc. 2016. Vol. 24. Р. 507–512. DOI: 10.1007/s00167-015-3551-6.
- Contribution of osseous and muscular stabilizing effects with the latarjet procedure for anterior instability without glenoid bone loss / Dines J. S., Dodson C. C., McGarry M. H., Oh J. H., Altchek D. W., Lee T. Q. // J Shoulder Elbow Surg. 2013. Vol. 22. P. 1689–1694. DOI: 10.1016/j.jse.2013.02.014.
- Влияние расположения и ремоделирования костного блока трансплантата на результаты операции Bristow – Latarjet / Маланин Д. А., Трегубов А. С., Грунин С. В., Черезов Л. Л. // Травматология и ортопедия России. 2016. Том 22, № 3. С. 31–43 [Effect of location and bone graft remodeling on results of Bristow-Latarjet procedure / Malanin D. A, Tregubov A. S, Grunin S. V., Cherezov L. L. // Travmatologia i ortopedia Rossii. 2016. Vol. 22 (3). P. 31–43]. DOI: 10.21823/2311-2905-2016-22-3-31-43.
- Операция Bristow – Latarjet: комплексная оценка состояния плечевого сустава и результатов лечения / Маланин Д. А., Трегубов А. С., Норкин А. И., Грунин С. В., Жуликов А. Л. // Вестник Волгоградского государственного медицинского университета. 2019. № 4 (72). С. 95–101 [Operation Bristow – Latarjet: complex estimation condition of the shoulder joint and treatment outcomes / Malanin D. A., Tregubov A. S., Norkin A. I., Norkin A. I., Grunin S. V., Zhulikov A. L. // Vestnik Volgogradskogo gosudarstvennogo medicinskogo universiteta. 2019. № 4 (72). P. 95–101]. DOI: 10.19163/1994-9480-2019-4(72)-95-101.


