Опыт применения эндовидеохирургической гемитиреоидэктомии у пациентов с доброкачественными заболеваниями щитовидной железы
Автор: Вертянкин С.В., Турлыкова И.А., Мещеряков В.Л., Греков В.В., Чупахин Н.В., Ванжа Я.Е., Иванова В.А., Журкин К.И.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Хирургия
Статья в выпуске: 2 т.15, 2019 года.
Бесплатный доступ
Цель: разработка и оценка способа эндоскопической гемитиреоидэктомии, улучшающего визуализацию анатомических структур и исключающего «конфликт инструментов». Материал и методы. Проанализированы результаты лечения 103 пациентов, перенесших гемитиреоидэктомии из эндоскопического и традиционного доступов в период с 2014 по 2018 г. на базе Клинической больницы им. С. Р. Миротворцева Саратовского государственного медицинского университета им. В. И. Разумовского. В соответствии с вариантом доступа больные разделены на две группы. Показаниями к операции служили: компрессионный синдром, функциональная автономия щитовидной железы и данные пункционной биопсии. Результаты. Односторонний парез гортани диагностирован: у 1 пациента после традиционного вмешательства, купировавшийся в течение 1,5 месяца; после эндовидеохирургической гемитиреоидэктомии - у 3 пациентов и купировался в сроки от 7 дней до 1,5 месяца. Признаки гипопаратиреоза не обнаружены ни в одной из групп пациентов. Осложнений, связанных с введением углекислого газа, не возникало. Конверсия не потребовалась ни в одном из случаев. Заключение. Произведены разработка, применение и оценка нового способа эндоскопической гемитиреоидэктомии, который является выполнимым, безопасным и обеспечивает высокую степень эстетического результата в сравнении с цервикальными доступами.
Щитовидная железа, эндоскопическая хирургия, эндохирургические операции
Короткий адрес: https://sciup.org/149135291
IDR: 149135291 | УДК: 616.441-089.87
Experience of endovideosurgical hemithyroidectomy use for patients with benign thyroid diseases
Objective: development and assessment of the way of an endoscopic hemithyroidectomy improving visualization of anatomical structures and excluding «the confict of tools». Material and Methods. Results of treatment of 103 patients who transferred hemithyroidectomy from endoscopic and traditional approaches to the period from 2014 to 2018 on the basis of the Hospital of S. R. Mirotvortsev (Saratov) are analyzed. According to access option patients were divided into 2 groups. The compression syndrome, functional autonomy of a thyroid gland and results of a puncture biopsy were indications to operation. Results. Unilateral paresis of a throat is diagnosed for 1 patient after traditional intervention, stopped within 1.5 months, after an endovideosurgical hemithyroidectomy - for 3 patients, and was stopped in terms from 7 days up to 1.5 months. Signs of hypoparathyrosis were not found in the groups of patients. The complications connected with administration of carbon dioxide did not arise. Conversionwas not required in any case. Conclusion. Development and assessment of a new way of an endoscopic hemithyroidectomy which is feasible, safe and provides high degree of esthetic result.
Текст научной статьи Опыт применения эндовидеохирургической гемитиреоидэктомии у пациентов с доброкачественными заболеваниями щитовидной железы
-
1 Введение. В настоящее время хирургия щитовидной железы следует принципам малых разрезов и эндовидеохирургических доступов. Связано это со стремлением улучшить качество жизни и ускорить реабилитацию пациентов, так как эндоскопические вмешательства при тиреоидной патологии позволяют достичь высокой степени функционального и эстетического результатов [1, 2]. С момента публикаций сведений о впервые проведенных эндовидеохирургических вмешательствах на щитовидной и околощитовидных железах стали известны многочисленные варианты подобных операций из различных доступов, в том числе экстрацервикальных (аксиллярного, грудного, трансорального, позадиушного и комбинированных) [3–9]. Данные виды оперативных вмешательств, несомненно, имеют ряд преимуществ перед традиционными. Так, среди общих преимуществ подмышечного и аксиллярно-маммарного доступов (по сравнению с традиционными операциями) отмечено улучшение визуализации «опасных» структур (возвратный гортанный нерв (ВГН) и околощитовидные железы (ОЩЖ)), что снижает вероятность их повреждения во время хирургического вмешательства [10]. Основным недостатком существующих в настоящее время газовых доступов к щитовидной и околощитовидным железам, по нашему мнению, является недостаточная визуализация анатомических структур за счет малого объема операционной полости вследствие низкого давления газа.
Цель: разработка и оценка способа трехтроакар-ной эндоскопической газовой экстрацервикальной гемитиреоидэктомии из подмышечных и грудного доступов, обеспечивающего лучший обзор операционного пространства, улучшающего визуализацию анатомических структур и исключающего «конфликт инструментов».
Материал и методы. Проанализированы результаты хирургического лечения 103 пациентов с доброкачественными заболеваниями щитовидной железы, перенесших гемитиреоидэктомию в период с 2014 по 2018 г. на базе Клинической больницы им. С. Р. Ми-
ротворцева. Пациенты разделены на две группы: 50 пациентам выполнена трехтроакарная эндоскопическая газовая экстрацервикальная гемитиреоидэктомия из подмышечных и грудного доступов (заявка на патент РФ №2018118913 «Способ эндовидеохирургической гемитиреоидэктомии»); 53 пациентам — гемитиреоидэктомия из традиционного доступа.
Перед операцией все пациенты были обследованы в соответствии с клиническими рекомендациями Российской ассоциации эндокринологов по диагностике и лечению (много) узлового зоба у взрослых [11]. Показаниями к оперативному лечению для обеих групп пациентов служили: компрессионный синдром, функциональная автономия щитовидной железы и данные пункционной биопсии (категория 4 по Bethesda System) как ключевого метода дифференциальной диагностики узлового зоба [12]. При этом решение о необходимости оперативного лечения при наличии компрессионного синдрома принималось вне зависимости от данных тонкоигольной аспирационной биопсии и сцинтиграфии. Аналогичным образом показания к операции выставлялись при данных пункции (категория 4 по Bethesda System) и при наличии «горячих» узлов при сцинтиграфии.
Для выполнения эндоскопической операции необходим стандартный набор лапароскопических инструментов: эндоскоп переднебокового видения 30°, крупноформатный, диаметром 10 мм, длиной 31 см; игла Вереша (для пневмоперитонеума) с пружинящим тупым стилетом, диаметром 2,1 мм, длиной 13 см; троакар со стилетом, диаметром 11 мм, длиной 10,5 см, в количестве двух; троакар со стилетом, диаметром 6 мм, длиной 10 см; 2 зонда-пальпатора длиной 35 см, диаметрами 5 мм и 10 мм; инструменты для захвата и диссекции тканей диаметром 5 мм, длиной 36 мм; отсос; контейнер для извлечения препарата. Кроме того, используются электрохирурги-ческий блок, при помощи которого обеспечивается дозированная биполярная коагуляция в зависимости от свойств ткани; насадка для биполярной коагуляции и диссекции, диаметром 5 мм и длиной 35 см, или устройство для ультразвуковой коагуляции и диссекции с небольшим повреждающим воздействием и выраженным гемостатическим эффектом.
Оперативное вмешательство проводится под общей анестезией с постоянным интраоперационным мониторированием гемодинамики, газового состава на вдохе и выдохе и газового состава крови. Волосы должны быть удалены с шеи, подмышечной области вплоть до верхних отделов живота, особенно у лиц мужского пола.
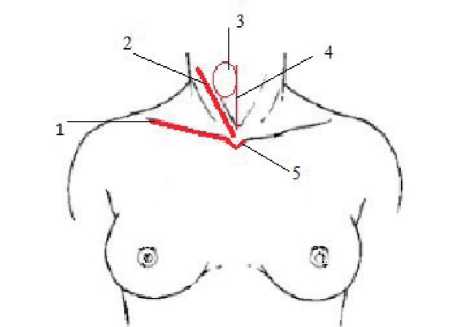
Рис. 1. Разметка костно-мышечных ориентиров: 1 — ключица; 2 — грудинно-ключично-сосцевидная мышца; 3 — границы доли щитовидной железы; 4 — средняя линия шеи;
5 — яремная вырезка грудины
Пациент лежит на спине с валиком под лопатками для разгибания шеи. Рука на стороне поражения разгибается на 90–120° и надежно закрепляется. Шея, грудь и рука с ипсилатеральной стороны обрабатываются раствором антисептиков.
Хирург находится по отношению к больному со стороны патологического очага; ассистент — рядом с хирургом, ближе к головному концу. Эндовидео-хирургический комплекс располагается у краниального конца с контралатеральной стороны.
После обработки операционного поля отмечается ключица, грудинно-ключично-сосцевидная мышца, средняя линия шеи и границы доли щитовидной железы с помощью кожного маркера (рис. 1).
Отмечаются места разрезов: первая отметка 10 мм наносится в проекции прикрепления большой грудной мышцы (гребень большого бугорка плечевой кости), следующая отметка 5 мм — по верхнему краю периареолярной области на ипсилатеральной груди у женщин, у мужчин разрез может быть сделан в любой точке периареолярной области, обеспечивающей лучшую визуализацию (рис. 2).
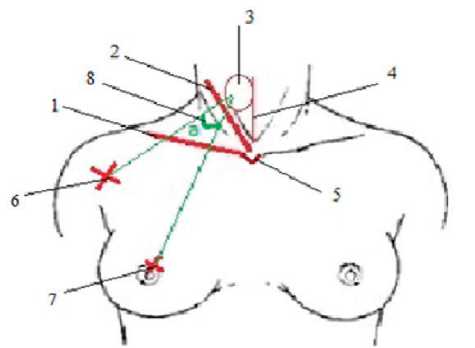
Рис. 2. Определение мест кожных разрезов: 1 — ключица; 2 — грудинно-ключично-сосцевидная мышца; 3 — границы доли щитовидной железы; 4 — средняя линия шеи; 5 — яремная вырезка грудины; 6 — первая отметка в области большого бугорка плечевой кости; 7 — вторая отметка в пе-риареолярной области; 8 — угол операционного действия
Обычно угол операционного действия, т. е. угол между инструментами, введенными в точки 1 и 2 , составляет 52±5°. Отведением молочной железы медиально у женщин удается увеличить угол в среднем на 5–10°, тем самым увеличив его до 64±3°. С той же целью у мужчин параареолярный разрез производится по медиальной полуокружности соска. В этом случае удается увеличить угол операционного действия на 3–5°. Третья отметка вариабельна, наносится по наружному краю большой грудной мышцы таким образом, чтобы инструмент, введенный в данной области, создавал биссектрису угла между двумя другими (рис. 3).
Далее проводится установка инструментов. Первый разрез 10 мм производится параллельно наружному краю большой грудной мышцы в третьей точке, отмеченной маркером. Через него под подкожную фасцию при помощи иглы Вереша нагнетается углекислый газ под давлением 18 мм рт. ст. при направлении иглы к пораженной доле. После удаления иглы Вереша на ее место вводится троакар со стилетом. По введении троакара на всю длину стилет извлекается, вводится эндоскоп по направлению к доле щитовидной железы для создания первичной полости. Под этим термином подразумевается пространство с размерами около 5,0х5,0х3,5 см, расположенное выше ключицы и позади латерального края грудинно-ключично-сосцевидной мышцы, создаваемое для улучшения условий введения инструментальных троакаров (рис. 4).
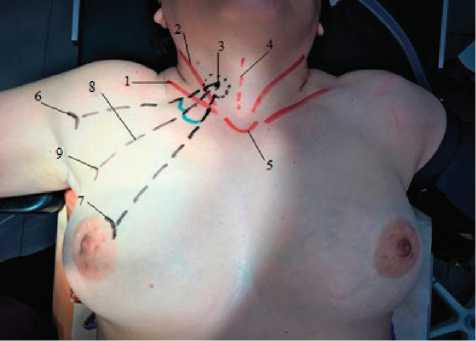
Рис. 3. Определение расположения третьей точки доступа: 1 — ключица; 2 — грудинно-ключично-сосцевидная мышца; 3 — границы доли щитовидной железы; 4 — средняя линия шеи; 5 — яремная вырезка грудины; 6 — первая отметка в области большого бугорка плечевой кости; 7 — вторая отметка в периареолярной области; 8 — биссектриса угла операционного действия; 9 — третья отметка
Первичная полость формируется за счет манипуляции тубусом эндоскопа при одновременной пальпации грудинно-ключично-сосцевидной мышцы и инсуффляции углекислого газа. Создание данной полости позволяет безопасно вводить инструментальные троакары, так как исключается возможность повреждения крупных сосудов и возникновения кровотечения.
Далее производится разрез 10 мм в месте прикрепления большой грудной мышцы, создается тоннель
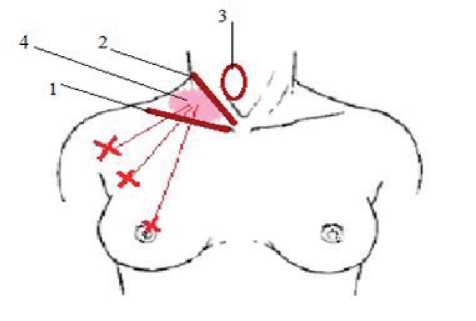
Рис. 4. Границы первичной полости: 1 — ключица; 2 — грудинно-ключично-сосцевидная мышца; 3 — границы пораженной доли щитовидной железы; 4 — первичная полость при продвижении 10 мм троакара со стилетом вглубь по направлению к первичной полости, которая видна за счет подсвечивания введенным в нее эндоскопом. После введения троакара на всю длину извлекается стилет. Вводится зонд-пальпатор диаметром 10 мм, за счет манипуляции которым и под контролем эндоскопа зонд вводится в первичную полость. После извлечения зонда-пальпатора в троакар вводится инструмент (щипцы для диссекции и захвата).
Третьим производится разрез 5 мм по краю ареолы. После разреза создается подкожный тоннель путем введения 5 мм троакара со стилетом по направлению к первичной полости. Затем извлекается стилет, вводится зонд-пальпатор диаметром 5 мм до достижения первичной полости. После извлечения зонда-пальпатора в первичную полость вводится один из инструментов для коагуляции и диссекции (монополярный крючок, биполярный коагулятор-диссектор или гармонический скальпель).
В ходе исследования возникли технические трудности с формированием подкожного тоннеля достаточной длины, в особенности у пациентов с гиперстеническим телосложением. Поэтому нами предложено использование троакаров большей длины, 25 см, позволяющих достичь полости оперативного вмешательства из любой точки с ограничением диаметра подкожного тоннеля, уменьшением риска ранения подкожных сосудов, формирования гематом, а также обширной подкожной эмфиземы [13].
Как только были введены все три троакара и инструменты «встретились» в первичной полости, начинается создание операционной полости. Латеральной границей пространства становится грудинно-ключично-сосцевидная мышца, верхней — подъязычная кость, медиальной — средняя линия шеи, нижней — яремная вырезка грудины и грудинный конец ключицы. Диссекция осуществляется при помощи одного из инструментов для коагуляции и диссекции и мягкого зажима. Таким образом, создается операционная полость достаточного объема.
Грудинно-ключично-сосцевидная мышца отводится книзу и латерально, создается пространство между ней и подподъязычными мышцами. Далее производится разведение подподъязычных мышц по средней линии, отведение их книзу и латерально, обнажая висцеральную поверхность щитовидной железы.
После отделения мышц от висцеральной поверхности щитовидной железы необходимо визуализировать среднюю щитовидную вену и пересечь ее с помощью одного из инструментов для коагуляции. Далее диссекция продолжается близко к щитовидной железе, сосуды нижнего полюса пересекаются с использованием биполярного коагулятора-диссектора или гармонического скальпеля.
После пересечения сосудов нижнего полюса щитовидной железы инструменты под контролем эндоскопа перемещаются вверх для мобилизации верхнего полюса. Сосуды верхнего полюса пересекаются при помощи одного из инструментов для коагуляции и диссекции как можно ближе к ткани щитовидной железы для сохранения наружной ветви верхнего гортанного нерва.
Теперь щитовидная железа приподнимается вверх и медиально для визуализации возвратного гортанного нерва, верхней и нижней паратиреоидных желез. Главное во время этой диссекции — избежать повреждения возвратного гортанного нерва и околощитовидных желез. В противном случае это может привести к развитию осложнений в послеоперационном периоде, особенно при увеличенном бугорке Цу-керкандля. Эндоскопическое увеличение облегчает данный этап оперативного вмешательства.
После пересечения крупных сосудов мелкие сосуды также пересекаются биполярным коагулятором-диссектором или ультразвуковым скальпелем. Затем визуализируется паратиреоидная железа, пересекается связка Берри рядом с трахеей и также несколько мелких соединений. После визуализации передней поверхности трахеи мобилизованная доля щитовидной железы отводится книзу и латерально, выделяется и пересекается перешеек.
Удаленная доля щитовидной железы помещается в пакет для извлечения препарата, после чего эндоскоп перемещается в 10 мм троакар, расположенный в области прикрепления большой грудной мышцы. Извлекается препарат через разрез, расположенный посередине. Иногда при большом диаметре удаленного препарата кожный разрез в третьей точке расширяется до необходимого размера. Обеспечивается гемостаз. Все разрезы ушиваются. Дренирование при данном виде оперативного вмешательства не выполняется.
В послеоперационном периоде производится ежедневная обработка кожных швов раствором антисептиков (спирт, бриллиантовый зеленый). Швы снимаются на 7-е сутки.
Статистическая обработка результатов полученных данных проводилась с помощью программ Microsoft Excel 2000 и Statistica 6.0. Рассчитывали абсолютные и относительные показатели (%), для ряда параметров — среднюю и ее ошибку. Средние величины представлены в виде М±m.
Результаты. Клинические характеристики больных, показания к операции и распределение по нозологии на основании послеоперационного гистологического исследования в двух группах пациентов отражены в табл. 1–3.
Средний возраст пациентов в группе эндоскопических вмешательств составил 35 лет, в группе традиционной операции 48 лет. Большую часть пациентов в обеих группах составили женщины. Наиболее частым показанием к операции стал компрессионным синдром.
Среднее время операции из эндовидеохирургического доступа несколько выше, чем при вмешательстве из традиционного доступа (57,1 мин против 54,7 мин). Объем удаленной доли в среднем в первой группе составил 15,7 см3, во второй 17,0 см3.
Таблица 1
Характеристика двух групп пациентов
|
Параметр |
Эндоскопическая операция (n=50) |
Открытая операция (n=53) |
|
|
Пол |
женский, абс. (%) мужской, абс. (%) |
44 (88,0) 6 (12,0) |
39 (73,6) 14 (26,4) |
|
Средний возраст, лет (М±m) |
35,7±3,3 |
48,7±3,4 |
|
|
Средний объем доли, см3 (М±m) |
15,9±2,6 |
17,0±3,3 |
|
|
Время операции, мин (М±m) |
57,1±6,7 |
54,7±4,1 |
|
|
Таблица 2 |
|||
|
Показания к операции в двух группах пациентов |
|||
|
Показание к операции |
Эндоскопическая операция (n=50) |
Открытая операция (n=53) |
|
|
Компрессионный синдром без учета данных ТАБ и сцинтиграфии |
32 (64,0%) |
33 (62,2%) |
|
|
Данные пункционной биопсии (Bethesda 4–5) |
12 (24,0%) |
11 (20,8%) |
|
|
Функциональная автономия ЩЖ на основании данных сцинтиграфии |
6 (12,0%) |
9 (17,0%) |
|
|
Таблица 3 |
|||
|
Распределение пациентов по нозологиям согласно данным послеоперационного гистологического исследования |
|||
|
Нозология |
Эндоскопическая операция (n=50) |
Открытая операция (n=53) |
|
|
Узловой зоб |
24 (48,0%) |
19 (35,8%) |
|
|
Многоузловой зоб |
11 (22,0%) |
17 (32,1%) |
|
|
Фолликулярная аденома |
9 (18,0%) |
8 (15,1%) |
|
|
Токсическая аденома |
6 (12,0%) |
9 (17,0%) |
|
В группе пациентов, перенесших гемитиреоидэктомию из традиционного доступа, у 1 пациента диагностирован односторонний парез мышц гортани, который был расценен как тракционный и полностью купировавшийся через 1,5 месяца. Признаки гипопаратиреоза в данной группе пациентов не обнаружены.
В послеоперационном периоде у 3 пациентов (6%), перенесших трехтроакарную эндоскопическую газовую экстрацервикальную гемитиреоидэктомию из подмышечного и грудного доступов, диагностирован односторонний парез мышц гортани, полностью купировавшийся в одном случае через 7 дней, во втором в течение 3 недель, в третьем спустя 1,5 месяца. Стоит отметить, что данные осложнения у пациентов зафиксированы на этапе освоения новой техники операции.
Гипопаратиреоз не диагностирован ни у одного из пациентов данной группы. Осложнений, связанных с введением углекислого газа, не возникало. Послеоперационная эмфизема полностью купировалась через 24–48 часов. Конверсия не потребовалась ни в одном из 50 случаев эндовидеохирургического вмешательства. Трудностей с извлечением удаленного препарата не было ни в одном из случаев. Другие осложнения в данной группе пациентов не возникали.
Современное анестезиологическое обеспечение позволяет предотвратить развитие негативных последствий высокого давления и делает безопасным выполнение трехтроакарной эндоскопической газовой экстрацервикальной гемитиреоидэктомии из подмышечного и грудного доступов.
Обсуждение. Проанализировав результаты хирургического лечения пациентов с доброкачественными заболеваниями щитовидной железы, перенесших трехтроакарную эндоскопическую газовую экстрацервикальную гемитиреоидэктомию из подмышечного и грудного доступов и гемитиреоидэктомию из традиционного доступа, в частности, по развитию осложнений в послеоперационном периоде, можно сделать вывод, что предложенный способ операции не уступает по безопасности традиционному, а также другим вариантам эндовидеохирургических вмешательств, описанным в литературе [14–19].
Кроме того, разработанный способ трехтроакар-ной эндоскопической газовой экстрацервикальной гемитиреоидэктомии из подмышечных и грудного доступов имеет и ряд преимуществ перед ранее описанными вмешательствами. Во-первых, этот способ обеспечивает лучший обзор операционного пространства за счет того, что третья точка, отмеченная маркером, не является фиксированной и может варьироваться в зависимости от телосложения пациента. Во-вторых, данная установка троакаров исключает «конфликт инструментов» в операционном поле: за счет предварительной инсуффляции углекислого газа при помощи иглы Вереша обеспечивается пневмопрепаровка, что облегчает введение эндоскопа. Соответствие размеров кожных разрезов диаметру троакаров обеспечивает герметичность операционной полости, что делает возможным постоянный визуальный контроль во время оперативного вмешательства. Давление газа 18 мм рт. ст., в отличие от предложенного ранее 6–8 мм рт. ст., обеспечивает увеличение объема операционной полости, соответ- ственно улучшает визуализацию. Создание первичной полости, которая впоследствии расширяется, превращаясь в операционную полость, улучшает условия введения инструментальных троакаров и делает данный этап оперативного вмешательства безопасным. Кроме того, использование троакаров длиной 25 см позволяет уменьшить диаметр подкожных тоннелей, риск ранения подкожных сосудов и формирования гематом, что также уменьшает травматичность и повышает безопасность операции.
Заключение. В ходе исследования разработан и внедрен новый способ трехтроакарной эндоскопической газовой экстрацервикальной гемитиреоидэктомии из подмышечных и грудного доступов, который является безопасным, так как по числу послеоперационных осложнений не уступает традиционным и другим вариантам вмешательств на щитовидной железе. Кроме того, при использовании данного способа операции обеспечивается лучшая визуализация в течение всего оперативного вмешательства. Несомненным преимуществом предложенного варианта операции является также высокая степень эстетического результата. Использование троакара длиной 25 см при выполнении эндовидеохирургических вмешательств из отдаленных доступов позволяет снизить травматичность данных операций, а также повысить их безопасность.
Список литературы Опыт применения эндовидеохирургической гемитиреоидэктомии у пациентов с доброкачественными заболеваниями щитовидной железы
- Майстренко Н. А. Минимально инвазивная хирургия щитовидной железы. Международный научно-исследовательский журнал 2017; 55 (1): 144-51
- Tan CTK, Cheah WK, Delbridge L. "Scarless" (intheneck) endoscopic thyroidectomy (SET): an evidence-based review of published techniques. World Journal of Surgery 2008; 32 (7): 1349-57
- Chand G, Agarwal A. Endoscopic thyroid surgery through breast and axillary approach. World Journal of Endocrine Surgery 2013; 5 (3): 85-8
- Park YL, Han WK, Bae WG. 100 cases of endoscopic thyroidectomy: breast approach. Surgical Laparoscopy, Endoscopy & Percutaneous Techniques 2003; 13 (1): 20-5
- Choe JH, Kim SW, Chung K-W, et al. Endoscopic thyroidectomy using a new bilateral axillo-breast approach. World Journal of Surgery 2007; 31 (3): 601-6
- Shimazu K, Shiba E, Tamaki Y, Takiguchi S, Taniguchi E, Ohashi S, Noguchi S. Endoscopic thyroid surgery through the axillo-bilateral-breast approach. Surgical Laparoscopy Endoscopy & Percutaneous Techniques 2003; 13 (3): 196-201
- Ohgami M, Ishii S, Arisawa Y, et al. Scarless endoscopic thyroidectomy: breast approach for better cosmesis. Surgical Laparoscopy Endoscopy 2000; 10: 1-4
- Ikeda Y, Takami H, Niimi M, et al. Endoscopic thyroidectomy by the axillary approach. Surg Endosc 2001; 15: 1362-64
- Lee KE, Kim HY, Park WS, et al. Postauricular and Axillary Approach Endoscopic Neck Surgery: A New Technique. World J Surg 2009; 33: 767
- Емельянов С. И., Курганов И. А., Колесников М. В. и др. Аксиллярно-ретроаурикулярный эндохирургический доступ для операций на щитовидной железе. Эндоскопическая хирургия 2013; 2: 42-7
- Бельцевич Д. Г. и др. Клинические рекомендации Российской Ассоциации Эндокринологов по диагностике и лечению (много) узлового зоба 2015 г. Эндокринная хирургия 2016; 10 (1): 5-12
- Семкина Г. В., Абросимов А. Ю., Абдулхабирова Ф. М., Ванушко В. Э. Оценка результатов повторных ТАБ у пациентов с узловым коллоидным зобом (анализ собственных данных и обзор литературы). Клиническая и экспериментальная тиреоидология 2014; 10 (2): 32-7
- Троакар для эндоскопической хирургии щитовидной железы: пат. 185840 Рос. Федерация, МПК A61B 17 / 34 / Вертянкин С. В., Турлыкова И. А., Мещеряков В. Л. и др.; заявитель и патентообладатель: Вертянкин С. В., Турлыкова И. А., Мещеряков В. Л.; №2018105997; заявл. 16.02.2018; опубл. 19.12.2018, Бюл. №35. 7 с.
- Вертянкин С. В., Мещеряков В. Л., Чолахян А. В., Греков В. В. Особенности видеоэндохирургических вмешательств при заболеваниях щитовидной железы. В кн.: Инновационные технологии в эндокринологии: сб. тез. III Всероссийского эндокринологического конгресса с международным участием, 2017; с. 335-6
- Макарьин В. А. и др. Интраоперационный нейромониторинг при оперативных вмешательствах на щитовидной и околощитовидных железах: показания к проведению, методика выполнения. Эндокринная хирургия 2016; 10 (2): 5-16
- Кухтенко Ю. В., Шулутко А. М., Семиков В. И. и др. Структура заболеваний щитовидной железы у пациентов различных возрастных групп. Вестник Волг ГМУ 2016; 3: 59
- Choi JY, Lee KE, Chung KW, et al. Endoscopic thyroidectomy via bilateral axillo-breast approach (BABA): review of 512 cases in a single institute. Surgical Endoscopy 2012; 26: 948
- Tan Z, Gu J, Han QB, et al. Comparison of conventional open thyroidectomy and endoscopic thyroidectomy via breast approach for papillary thyroid carcinoma. International Journal of Endocrinology 2015; Article ID 239610: 5 p.
- Choe JH, Kim SW, Chung KW, et al. Endoscopic thyroidectomy using a new bilateral axillo-breast approach. World Journal of Surgery 2007; 31: 601


