Опыт успешного применения новой методики лечения тяжелой формы COVID-19
Автор: Самойлов Александр Сергеевич, Удалов Юрий Дмитриевич, Кругляков Николай Михайлович, Терехов Дмитрий Анатольевич, Багжанов Герман Игорвич, Очкин Сергей Сергеевич
Журнал: Клиническая практика @clinpractice
Рубрика: Описание клинических случаев
Статья в выпуске: 2 т.11, 2020 года.
Бесплатный доступ
Резюме: COVID-19, ранее коронавирусная инфекция 2019-nCoV, - потенциально тяжелая острая респираторная инфекция, вызываемая коронавирусом SARS-CoV-2 (2019-nCoV). Представляет собой опасное заболевание, которое может протекать как в форме острой респираторной вирусной инфекции легкого течения, так и в тяжелой форме с развитием двусторонней полисегментарной пневмонии, специфические осложнения которой могут включать острый респираторный дистресс-синдром, влекущий за собой острую дыхательную недостаточность с высоким риском смерти. В связи с отсутствием этиотропной терапии коронавирусной инфекции на первый план выходит патогенетическое лечение. Нами представлен клинический случай тяжелой формы COVID-19 у 33-летнего мужчины, которому была применена новая, основанная на иммуносупрессивной терапии с последующим терапевтическим плазмообменом и введением неспецифического иммуноглобулина человека методика патогенетического лечения.
Иммуносупрессия, плазмообмен, селективная плазмофильтрация, клинический случай
Короткий адрес: https://sciup.org/143172675
IDR: 143172675 | DOI: 10.17816/clinpract34529
A clinical case of successful application of a new treatment method for severe COVID-19
COVID-19, formerly coronavirus infection 2019-nCoV, is a potentially severe acute respiratory infection caused by the SARS-CoV-2 coronavirus (2019-nCoV). It is a dangerous disease that can occur both in the form of a mild acute respiratory viral infection and in a severe form with the development of bilateral polysegmental viral pneumonia, specific complications of which may include acute respiratory distress syndrome, resulting in the respiratory failure with a high risk of death. Due to the absence of etiotropic therapy for the coronavirus infection, pathogentic treatment becomes of primary importance. We present a clinical case of a severe form of COVID-19 in a 33-year-old man to whom we administered a new method of pathogenetic treatment of this disease based on immunosuppresiive therapy followed by therapeutic plasma exchange and infusion of non-specific human immunoglobulin.
Текст научной статьи Опыт успешного применения новой методики лечения тяжелой формы COVID-19
ОБОСНОВАНИЕ
В большинстве (примерно в 80%) случаев COVID-19 какого-либо специфического лечения не требуется, а выздоровление происходит само по себе [1]. Тяжелые формы болезни с большей вероятностью могут
развиться у пожилых людей и у лиц с определенными сопутствующими заболеваниями, включающими астму, диабет и сердечные заболевания [2]. В тяжелых случаях применяются средства для поддержания функций жизненно важных органов [3].
Примерно в 15% случаев заболевание протекает в тяжелой форме с необходимостью применения кислородной терапии, еще в 5% — состояние больных критическое. В целом по миру летальность заболевания оценивается примерно в 6,5% [4].
Вопросы лечения новой коронавирусной инфекции имеют острейшую актуальность. На сегодняшний день не существует доказанной этиотропной терапии, эффективных методов профилактики заболевания, при этом тяжелые формы болезни имеют высочайшие риски неблагоприятного исхода [5].
Теория цитокинового шторма, объясняющая повреждение практически всех систем организма, и в первую очередь тяжелейшее повреждение легочной ткани, позволяет предположить гипе-рергическую реакцию иммунной системы на провоцирующий агент, при этом нельзя исключить наличие аутоиммунного компонента в патогенезе цитокинового шторма и синдрома гиперактивации макрофагов. Кроме того, развивается связанная с повреждением эндотелия сосудов агрессивная гиперкоагуляция. Все это определило три основных направления — гипоксемию, гиперергическую иммунную реакцию организма, агрессивную гиперкоагуляцию — для патогенетической терапии тяжелых форм болезни [1, 5].
Применение плазмообмена обосновано возможностью удаления цитокинов, связанных с патогенезом цитокинового шторма при COVID-19 [6]. Применение иммуноглобулина повышает неспецифическую резистентность организма после проведения иммуносупрессивной терапии, показано при всех тяжелых вирусных и бактериальных инфекциях. Необходимо также учесть потери иммуноглобулинов при проведении плазмообмена [7].
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
О пациенте
Пациент П., возраст 33 года, поступил в Федеральный медицинский биофизический центр имени А.И. Бурназяна (далее ФМБЦ им. А.И. Бурназяна) 21.04.2020 по каналу скорой медицинской помощи с направительным диагнозом «Двусторонняя пневмония» (по данным компьютерной томографии, выполненной на догоспитальном этапе).
Из анамнеза заболевания. Считает себя больным с 14.04.2020, когда появились слабость и головная боль. С 15.04.2020 — повышение температуры тела до 39,5°С. Принимал жаропонижающие препараты (парацетамол, Нурофен) — без эффекта. Бригадой скорой медицинской помощи, вызван-
ной 18 апреля, проведены общие мероприятия по нормализации температуры тела (жаропонижающие препараты); оставлен под наблюдение врача поликлиники. 19.04.2020 осмотрен участковым врачом-терапевтом из поликлиники, по рекомендации которого выполнена компьютерная томография (КТ) органов грудной клетки: выявлена двусторонняя пневмония. Назначено лечение: Сумамед, Тамифлю.
Пациент строго соблюдал режим самоизоляции, выходил только в магазин за продуктами, всегда использовал медицинскую маску. В течение 3 мес, предшествовавших заболеванию, пределы России не пересекал. Операций, гемотрансфузий, внутримышечных или внутривенных инъекций, лечения зубов в последние 6 мес не проводилось.
21.04.2020 в связи с отсутствием эффекта от проводимой терапии бригадой скорой медицинской помощи госпитализирован в ФМБЦ им. А.И. Бурназяна.
Заключение по результатам КТ от 21.04.2020: Двусторонняя полисегментарная пневмония. Оценка тяжести пневмонии — КТ3.
Наследственных и хронических заболеваний не имеет. Вредных привычек нет.
Предъявляет жалобы на общую слабость, повышение температуры тела до 39°С, головокружение, снижение аппетита.
Исследования при поступлении
Физикальное исследование. Общее состояние тяжелое. Телосложение правильное. Конституция нормостеническая. Рост 184 см, масса тела 96 кг, индекс массы тела 28,4. Кожа и слизистые оболочки физиологической окраски и влажности, теплые. Видимые слизистые — влажные, чистые. Подкожная жировая клетчатка развита несколько избыточно.
Область сердца не изменена. Аускультация сердца невыполнима. Артериальное давление 105/70 мм рт.ст. Частота пульса 106/мин.
Аускультация легких невыполнима. Частота дыхательных движений 24/мин. Насыщение (сатурация) крови кислородом (blood oxygen saturation, SpO2) 90% на фоне инсуффляции увлажненного кислорода 4 л/мин.
Язык влажный. Живот симметричный, при пальпации — мягкий, безболезненный, равномерно участвует в акте дыхания. Печень у края реберной дуги. Стул 20.04.2020, оформленной консистенции, без патологических примесей. Дизурических явле-
<линическая’2п20 п эакти ка Том 11 №2
ний нет. Симптом поколачивания отрицательный с обеих сторон.
Нервная система и органы чувств: сознание ясное, ориентирован во времени, месте, собственной личности. Адекватен. Чувствительность сохранена, симметрична. Мышечная сила конечностей D = S, удовлетворительная. Координаторные пробы выполняет удовлетворительно. В позе Ромберга устойчив. Менингеальной, патологической неврологической симптоматики нет.
Локальный статус: при осмотре гиперемия, отечность слизистой зева, выделения слизистого характера из носовых ходов.
Оценка по шкале органной недостаточности (quick Sequential Organ Failure Assessment, qSOFA) 1 балл. Пациент госпитализирован в инфекционное отделение № 1, где начата терапия по принятым клиническим рекомендациям.
Лабораторное исследование. Выраженная протеинурия (до 1 г/л), небольшая гипергликемия (до 7,8 ммоль/л), уровень С-реактивного белка 44,6 мг/л, ферритин 2540 мг/мл, D-димер 1,41 мг/л, прокальцитонин менее 0,5 нг/мл. Тест на COVID-19 (методом полимеразной цепной реакции) от 22.04.2020 — положительный. Остальные показатели лабораторного спектра в пределах референсных значений.
Инструментальное исследование. Электрокардиография: синусовая тахикардия с частотой сердечных сокращений 100 уд./мин. Умеренные изменения миокарда. Снижен вольтаж зубца R в грудных отведениях. Группа крови АВ (IV) Rh+.
23.04.2020, несмотря на проводимую терапию, состояние продолжало ухудшаться, нарастала одышка до 30/мин, SpO2 на фоне оксигенотерапии 5 л/мин, не более 88% в прон-позиции. Повторно выполнена КТ легких: признаки двусторонней по-лисегментарной пневмонии, высокая вероятность COVID-19, КТ4.
Учитывая значительную отрицательную динамику состояния, 23.04.2020 пациент переведен в отделение реанимации и интенсивной терапии (ОРИТ).
Несмотря на молодой возраст и отсутствие сопутствующей патологии, у данного пациента отмечалось резкое прогрессирование болезни (индекс PaO/FiO < 100) с высоким риском неблагоприятного исхода.
Лечение
Принято решение о применении новой схемы лечения тяжелой формы коронавирусной болезни:
-
• тоцилизумаб в разовой дозе 400 мг инфузионно в течение 1 ч однократно;
-
• пульс-терапия метилпреднизолоном по 1000 мг/ сут в течение 3 сут;
-
• процедура терапевтического плазмообмена (therapeutic plasma exchange, TPE) на аппарате Prismaflex (Gambro Hospal, Швеция) (объем у данного пациента составил 4000 мл);
-
• эноксапарин натрия по 0,8 мг 2 раза/сут;
-
• после завершения пульс-терапии — Имбиогло-булин по 200 мл (20 г) инфузионно курсом на 4 дня;
-
• продолжена антибактериальная терапия цефтриаксоном по 2 г 2 раза/сут;
-
• аскорбиновая кислота по 2 г/сут внутривенно;
-
• нутритивная поддержка в дозе 35 ккал/кг в сутки;
-
• высокопоточная оксигенотерапия на аппарате AIRVO2 (Fisher & Paykel, Новая Зеландия) с потоком 50 л/мин и фракцией кислорода во вдыхаемой смеси (fraction of inspired oxygen, FiO2) 50%.
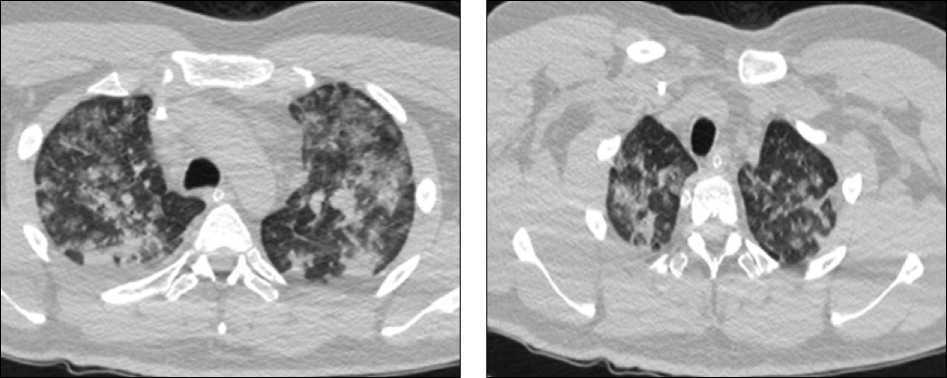
24.04.2020 повторно выполнена КТ легких: отрицательная динамика по сравнению с предыдущим исследованием, выражающаяся увеличением распространенности и интенсивности патологических изменений в легких, с субтотальным поражением легочной паренхимы, КТ4. КТ-картина позволяла предположить развитие острого респираторного дистресс-синдрома на фоне воспалительного процесса (рис. 1).
Дальнейшее наблюдение
Несмотря на небольшое улучшение оксигенации (SpO2 94%, индекс PaO/FiO 133), сохранялась выраженная одышка с вовлечением вспомогательной мускулатуры даже в прон-позиции. Частота дыхательных движений до 30/мин, вовлечение вспомогательной мускулатуры, втяжение межлестничных промежутков, нарастание тахикардии до 118/мин. Принято решение о необходимости применения искусственной вентиляции легких (ИВЛ): режим BiLevel (в условиях седации пропофолом) с параметрами положительного давления в конце выдоха (positive end-expiratory pressure, PEEP) 14 mbar, PEEP2 28 mbar, FiO2 55%, I/E = 1/1,3, дыхательным объемом на этом фоне 500–550 мл, минутным объемом дыхания до 10–10,5 л/мин под контролем капнометрии (максимальная концентрация CO2 в конце каждого дыхательного цикла, etCO2 36–39). Отмечено, что ИВЛ не привела к улучшению оксигенации: SpO2 92–94%, индекс PaO/FiO 118–125. Однако тахикардия регрессировала, отмечалась склонность к брадикардии с частотой сердечных сокращений 55–58/мин и гипотензии до 80/45 мм рт. ст., потребовавшим катехоламиновой поддержки норадреналином в течение нескольких часов. По данным эхокардиографии отмечалось снижение фракции выброса до 44% с дилатацией всех камер сердца без нарушений локальной сократимости.
Тропонин в пределах нормальных значений. Оценка по SOFA 6 баллов.
По данным ультразвукового мониторинга легочной ткани выявлено большое количество В-ли-ний во всех отделах легких, при этом С-линий не обнаружено. Лабораторно отмечено снижение уровня С-реактивного белка до 15 мг/л, ферритина до 1140 мг/мл, а также значительное снижение протеинурии до 0,5 г/л, отсутствие лихорадки. Терапия продолжена. 25.04.2020 отмечалось значительное улучшение легочной биомеханики, при прежних параметрах ИВЛ дыхательный объем достиг 700 мл. Седация прекращена, режим вентиляции изменен на вспомогательный — спонтанный (SPONT) с параметрами постоянного положительного давления (constant positive airway pressure, CPAP) 12 mbar, FiO2 45%, поддержкой давлением (pressure support, Ps) 14 mbar, дыхательным объемом до 650 мл, частотой дыхательных движений 12–14/мин, минутным объемом дыхания до 9,5 л/мин, etCO2 42–46. Также значительно улучшились показатели оксигенации: SpO2 94%, индекс PaO/FiO 160. С целью облегчения активизации пациента, обеспечения самостоятельного питания и создания комфорта выпол- нена ранняя пункционно-дилатационная трахеостомия. В течение последующих 2 сут состояние постепенно улучшалось, была значимо снижена респираторная поддержка, но сохранялась необходимость в СРАР не менее 11 mbar, т.к. на более низких значениях отчетливо увеличивалась работа дыхания, снижался дыхательный объем, появлялись тахипноэ и тахикардия. 27.04.2020 появилась гипертермия до 38,6°С, которая не отмечалась с 24.04.2020; уровень прокальцитонина соответствовал > 2 нг/мл, наблюдался резкий рост лейкоцитоза до 16,9 со сдвигом формулы влево, что соответствовало бактериальной спе-ринфекции.
По данным КТ легких, на фоне улучшения состояния легочной ткани отмечалось развитие правосторонней нижнедолевой бронхопневмонии (рис. 2).
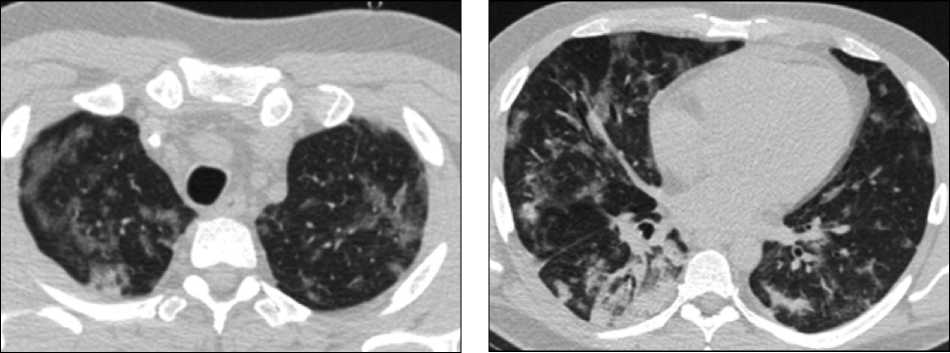
Антибактериальная терапия изменена на ме-ропенем в дозе 2 г по 3 раза/сут. По данным микробиологического исследования выявлен Acinetobacter baumannii . В течение 3 дней лихорадка, лабораторные признаки воспаления и уровень прокальцитонина были нормализованы. Индекс PaO/FiO достиг 300, SpO2 98–99%. Оценка по SOFA 0 баллов. С 30.04.2020 пациент приступил к тренировкам самостоятельного дыхания, а со 02.05.2020 механическая вентиляция легких прекращена полностью, выполнена деканюляция трахеи. Респираторная терапия в объеме оксигенотерапии через назальные канюли 4 л/мин. Тест на COVID-19 (методом полимеразной цепной реакции) от 01.05.2020 положительный. КТ от 02.05.2020 с дальнейшей положительной динамикой (рис. 3).
Рис. 1. Компьютерная томография легких от 24.04.2020: увеличение распространенности и интенсивности патологических изменений с субтотальным поражением легочной паренхимы, КТ4
<линическая’2п20 п эакти ка Том 11 №2
Рис. 2. Компьютерная томография легких от 29.04.2020: на фоне улучшения состояния легочной ткани отмечается развитие правосторонней нижнедолевой бронхопневмонии
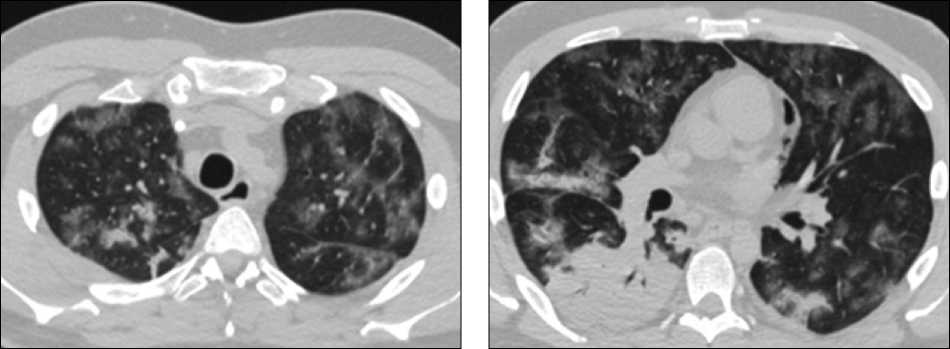
Рис. 3. Компьютерная томография легких 02.05.2020: положительная динамика на фоне лечения
Исход
К 05.05.2020 терапия деэскалирована практически полностью, продолжается только антикоа-гулятная профилактика, в оксигенотерапии не нуждается. Лабораторно все показатели в пределах референсных значений. Переведен для дальнейшего лечения и реабилитации в 1-е инфекционное отделение. 12.05.2020 выписан из стационара после получения отрицательного результата от 10.05.2020 теста на COVID-19.
Длительность пребывания в ОРИТ составила 11 дней, общая длительность госпитализации — 21 день.
ОБСУЖДЕНИЕ
Успешный опыт в нашем случае показывает, что стоит попробовать своевременное патогенетическое лечение, особенно у пациентов в критическом состоянии с инфекцией COVID-19, поскольку это может значительно улучшить прогноз. Наш отчет о болезни дает новый взгляд на стра- тегию лечения этого потенциально смертельного заболевания.
Оценка эффективности респираторной терапии должна занимать не более 2 ч recomendation).
ЗАКЛЮЧЕНИЕ
Наш опыт показывает, что применение методики интенсивной патогенетической терапии у данного пациента значительно уменьшило продолжительность ИВЛ и пребывание в ОРИТ, а также позволило быстро деэскалировать терапию и приступить к ранней реабилитации.
Необходимо проведение рандомизированных контролируемых исследований для подтверждения эффективности применения иммуносупрессии, методов экстракорпоральной гемокоррекции и иммуноглобулина человеческого у пациентов с тяжелой формой COVID-19.
ИНФОРМИРОВАННОЕ СОГЛАСИЕ
От пациента получено информированное согласие на публикацию описания клинического случая 10.05.2020 г.
ИСТОЧНИК ФИНАНСИРОВАНИЯ
Госзадание ФМБА России.
Список литературы Опыт успешного применения новой методики лечения тяжелой формы COVID-19
- ВОЗ. Клиническое руководство по ведению пациентов с тяжелой острой респираторной инфекцией при подозрении на инфицирование новым коронавирусом (2019-nCoV). Временное руководство от 28 января 2020 г. WHO/nCoV/Clinical/2020.2 [интернет]. Доступно по: https://webmaster.yandex.ru/siteinfo/?site=www.rospotrebnadzor.ru. Ссылка активна на 16.05.2020.
- Роспотребнадзор. Рекомендации ВОЗ для населения в связи c распространением нового коронавируса (2019-nCoV): мифы и ложные представления [интернет]. Доступно по: https://www.rospotrebnadzor.ru/region/rss/rss.php?ELEMENT_ID=13990. Ссылка активна на 16.05.2020.
- Bassetti M, Vena A, Giacobbe DR. The novel chinese coronavirus (2019-nCoV) infections: challenges for fighting the storm. Eur J Clin Invest. 2020;50(3):e13209. DOI: 10.1111/eci.13209
- Beeching, Fletcher, Fowler, 2020, Prognosis, Case fatality rate. Available from: https://www.semanticscholar.org/paper/The-novel-Chinese-coronavirus-(2019-nCoV)-for-the-Bassetti-Vena/d3373cd7db828a91a2709ea8fbec7d6776b6f42f
- Mandell LA, Wunderink RG, Anzueto A, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007;44(Suppl 2):S27-72. DOI: 10.1086/511159
- Faqihi F, Alharthy A, Alodat M, et al. A pilot study of therapeutic plasma exchange for serious SARS CoV-2 disease (COVID-19): A structured summary of a randomized controlled trial study protocol. Trials. 2020;21:506.
- DOI: 10.1186/s13063-020-04454-4
- Hua Shi, Chaomin Zhou, Pinghong He, et al.. Successful treatment of plasma exchange followed by intravenous immunogloblin in a critically ill patient with 2019 novel coronavirus infection. Int J Antimicrob Agents. 2020;105974.
- DOI: 10.1016/j.ijantimicag.2020.105974
- Gorbalenya AE, Baker SC, Baric RS, et al. Severe acute respiratory syndrome-related coronavirus: The species and its viruses - a statement of the Coronavirus Study Group. bioRxiv. 2020.
- DOI: 10.1101/2020.02.07.937862
- Lu H. Drug treatment options for the 2019-new coronavirus (2019-nCoV). Biosci Trends. 2020;14(1):69-71.
- DOI: 10.5582/bst.2020.01020
- Zhang J, Zhou L, Yang Yu, et al. Therapeutic and triage strategies for 2019 novel coronavirus disease in fever clinics. Lancet Respir Med. 2020;8(3):e11-e12.
- DOI: 10.1016/S2213-2600(20)30071-0
- Chang L, Yan Y, Wang L. Coronavirus disease 2019: coronaviruses and blood safety. Transfus Med Rev. 2020;34(2):75-80.
- DOI: 10.1016/j.tmrv.2020.02.003
- Распоряжение Правительства РФ от 12 октября 2019 г. № 2406-р. Доступно по: https://www.garant.ru/products/ipo/prime/doc/72761778/. Ссылка активна на 20.04.2020.
- Диагностика и интенсивная терапия острого респираторного дистресс-синдрома. Доступно по: http://www.far.org.ru/recomendation


