Оригинальная модель гемиэндопротеза первого плюснефалангового сустава и способ его установки при лечении hallux rigidus 3-4 стадии
Автор: Скребцов В.В., Процко В.Г., Скребцов А.В., Тамоев С.К., Никитина В.К.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Новые технологии
Статья в выпуске: 6 т.30, 2024 года.
Бесплатный доступ
Введение. «Золотым стандартом» лечения остеоартрита первого плюснефалангового сустава 3-4 стадий является его артродез. Однако ограничение движений в суставе приводит к изменению биомеханики стопы, перегрузке смежных суставов и сопровождается снижением активности, что особенно актуально для молодых пациентов. Предлагаемые на рынке суставозамещающие импланты первого плюснефалангового сустава имеют ряд недостатков, что послужило причиной разработки оригинальной модели гемиэндопротеза первого плюснефалангового сустава.Цель работы - демонстрация оригинальной модели гемиэндопротеза первого плюснефалангового сустава и способа его установки для лечения пациентов с hallux rigidus 3-4 стадии.Материалы и методы. Гемиэндопротез выполнен из циркониевой керамики. Головка гемиэндопротеза изготовлена с низким профилем. Ножка импланта в сечении имеет четырёхлопастную форму, что обеспечивает ротационную стабильность гемиэндопротеза. Установку гемиэндопротеза производят с помощью специально разработанного инструментария. Представлен клинический случай лечения пациента 74 лет с диагнозом: «Остеоартрит первого плюснефалангового сустава 3 стадии».Результаты. Анкетирование пациента до и через 24 месяца после лечения: AOFAS Hallux - 28 и 95 баллов, ВАШ - 9 и 0 баллов, FFI - 112 и 6 баллов соответственно. Объём движений в суставе (разгибание/ сгибание) в предоперационном периоде составил 0°-0°-5°, через 24 мес. - 60°-0°-15°. Результаты динамической педобарографии позволяют сделать вывод о восстановлении физиологического распределения давления в стопе в послеоперационном периоде.Обсуждение. Первые предложенные варианты суставозамещающих имплантов первого плюснефалангового сустава представлены моделями тотальных эндопротезов из силикона и металлических сплавов. Однако при их установке возникает необходимость резекции значительного количества костной ткани, описаны случаи нестабильности компонентов эндопротеза. Более щадящим является метод гемиэндопротезирования данного сустава. Однако использование имплантов из металлических сплавов проявляется агрессивным воздействием на противоположную суставную поверхность. Гемиэндопротезирование первого плюснефалангового сустава имплантом из циркониевой керамики позволяет минимизировать риск возникновения этих осложнений.Заключение. Гемиэндопротезирование первого плюснефалангового сустава с использованием импланта из циркониевой керамики оригинальной модели показало эффективность при лечении пациентов с hallux rigidus 3-4 стадии. Продемонстрированная методика является хорошей альтернативой артродезу данного сустава.
Остеоартрит, hallux rigidus, гемиэндопротезирование, циркониевая керамика
Короткий адрес: https://sciup.org/142243871
IDR: 142243871 | УДК: 616.727.8-002-77-089.843: | DOI: 10.18019/1028-4427-2024-30-6-889-896
Original first metatarsophalangeal hemiarthroplasty and installation technique in treatment of grade 3-4 hallux rigidus
Introduction Arthrodesis is the “gold standard” for the treatment of stage 3-4 osteoarthritis of the first metatarsophalangeal (MTP) joint. However, restricted movements in the joint can lead to changes in the biomechanics of the foot overloading the adjacent joints and are accompanied by decreased activity which is important for younger patients. The available implants of the first MTP joint have some disadvantages and an original hemiarthroplasty of the first MTP joint was developed.The objective was to demonstrate an original technique of hemiarthroplasty of the first MTP joint and installation to treat stage 3-4 hallux rigidus.Material and methods The hemiendoprosthesis is made of zirconium ceramics. The head of the hemiendoprosthesis is made with a low profile. The cross-section of the stem has a four-bladed shape to ensure rotational stability of the implant. The hemiendoprosthesis can be placed using specially designed instruments. A case of a 74-year-old patient diagnosed with stage 3 osteoarthritis of the first MTP joint is reported.Results AOFAS Hallux scored 28 and 95, VAS scored 9 and 0 and FFI scored 112 and 6 preoperatively and at 24 months, respectively. The range of motion in the joint (extension/flexion) measured 0°-0°-5° preoperatively and 60°-0°-15° at 24 months. The dynamic pedobarography indicated to the physiological distribution of pressure in the foot being restored postoperatively.Discussion The first implants offered to replace first MTP joint were made of silicone and metal alloys and total joint arthroplasty was associated with significant resection of bone tissue; cases of endoprosthetic instability were reported. Hemiarthroplasty appeared to be a sparing technique. However, implants made of metal alloys could have an aggressive effect on the opposite articular surface. Hemiarthroplasty of the first MTP joint using a zirconium ceramic implant could minimize the risk of the complications.Conclusion Hemiarthroplasty of the first MTP joint using an original zirconium ceramic implant was shown to be effective for patients with stage 3-4 hallux rigidus. The technique reported can be a good alternative to arthrodesis of MTP joint.
Текст научной статьи Оригинальная модель гемиэндопротеза первого плюснефалангового сустава и способ его установки при лечении hallux rigidus 3-4 стадии
Hallux rigidus — состояние, которое характеризуется дегенеративно-дистрофическими изменениями в первом плюснефаланговом суставе, проявляется болевым синдромом и ограничением движений в суставе. При хирургическом лечении больных с остеоартритом 1–2 стадий выполняют суставосберегающие методики, позволяющие достичь хороших результатов. При лечении больных с остеоартритом далеко зашедших стадий «золотым стандартом» лечения является замыкание первого плюснефалангового сустава [1]. Однако, несмотря на широкое распространение и невысокую стоимость, данный метод лечения имеет свои недостатки: прогрессирующий перегрузочный остеоартрит смежных суставов, в частности межфалангового сустава, неудовлетворительный результат у пациентов молодого возраста, ограничение некоторых видов активности. С целью исключения данных осложнений в последнее время специалисты уделяют большое внимание оперативным вмешательствам, направленным на сохранение движений в данном суставе.
В публикации представлено описание методики гемиэндопротезирования первого плюснефалангово-го сустава оригинальным керамическим гемиэндопротезом [2].
Цель работы — демонстрация оригинальной модели гемиэндопротеза первого плюснефалангового сустава и способа его установки для лечения пациентов с hallux rigidus 3–4 стадии.
МАТЕРИАЛЫ И МЕТОДЫ
Описание модели гемиэндопротеза
Гемиэндопротез выполнен из циркониевой керамики, стабилизированной иттрием. Данный материал обладает наилучшим коэффициентом трения и смачивания, отличается высокой прочностью и трещиноустойчивостью, является наиболее щадящим по отношению к суставному хрящу, биоинертен и обладает свойством остеоинтеграции [3–6].
Имплант состоит из головки и ножки. Головка гемиэндопротеза выполнена в виде сферы и близка к анатомической форме головки первой плюсневой кости. Артикулирующая поверхность — гладкая с уровнем шероховатости Ra ~ 0,02 мкм, что соответствует 13 классу шероховатости и обеспечивает оптимальные характеристики пары трения «керамика – хрящ», поэтому функциональность гемиэндопротеза остается высокой на протяжении длительного времени эксплуатации. Низкий профиль головки гемиэндопротеза позволяет минимизировать резекцию поражённой части головки первой плюсневой кости, что позволяет обеспечить стабильность гемиэндопротеза и сохранить костную массу для ревизионных вмешательств в случае возможных осложнений. На тыльной стороне головки импланта выполнены продольные и поперечные канавки, которые предназначены для увеличения площади контакта и последующего ускорения образования участков остеоинтеграции.
Ножка импланта имеет четырёхлопастную форму, благодаря которой обеспечивается стабильность фиксации гемиэндопротеза в метафизарной части первой плюсневой кости за счёт press-fit установки и увеличенной площади контакта на границе имплант – кость. Уровень шероховатости ножки составляет Ra ~ 1,5–2,5 мкм, что способствует оптимальному врастанию, обеспечивая прочное и надежное соединение между имплантом и тканями организма. Данная форма ножки гемиэндопротеза позволяет обеспечить максимальную ротационную стабильность гемиэндопротеза и минимизировать костный дефект при формировании канала в метафизарной части плюсневой кости.
Размерный ряд гемиэндопротеза представлен четырьмя вариантами, позволяющими выполнить оперативное вмешательство при различном диаметре плоскости костного опила головки.
Методика выполнения оперативного вмешательства
Положение пациента — на спине. Производят трёхкратную обработку операционного поля растворами антисептиков. Медиальным доступом выполняют артротомию первого плюснефалангового сустава. Осциллятор-ной пилой производят резекцию костно-хрящевых экзостозов и выполняют мягкотканный релиз первого плюснефалангового сустава и сесамовидного гамака. С помощью опиловочного блока оригинальной модели выполняют резекцию пораженного участка суставной поверхности головки первой плюсневой кости (рис. 1).
Отдельное внимание стоит уделить величине резекции головки. Основываясь на опыте проведения данных оперативных вмешательств, мы рекомендуем выполнять резекцию до кровоснабжаемой губчатой костной ткани. Установка гемиэндопротеза в склерозированную головку первой плюсневой кости может привести к её растрескиванию при формировании канала для ножки и худшей остеоинтеграции импланта.
На плоскость остеотомии плюсневой кости устанавливают тестовый шаблон оригинальной модели, позволяющий оценить необходимый размер гемиэндопротеза, предполагаемый объём движений в суставе и достаточность укорочения плюсневой кости.
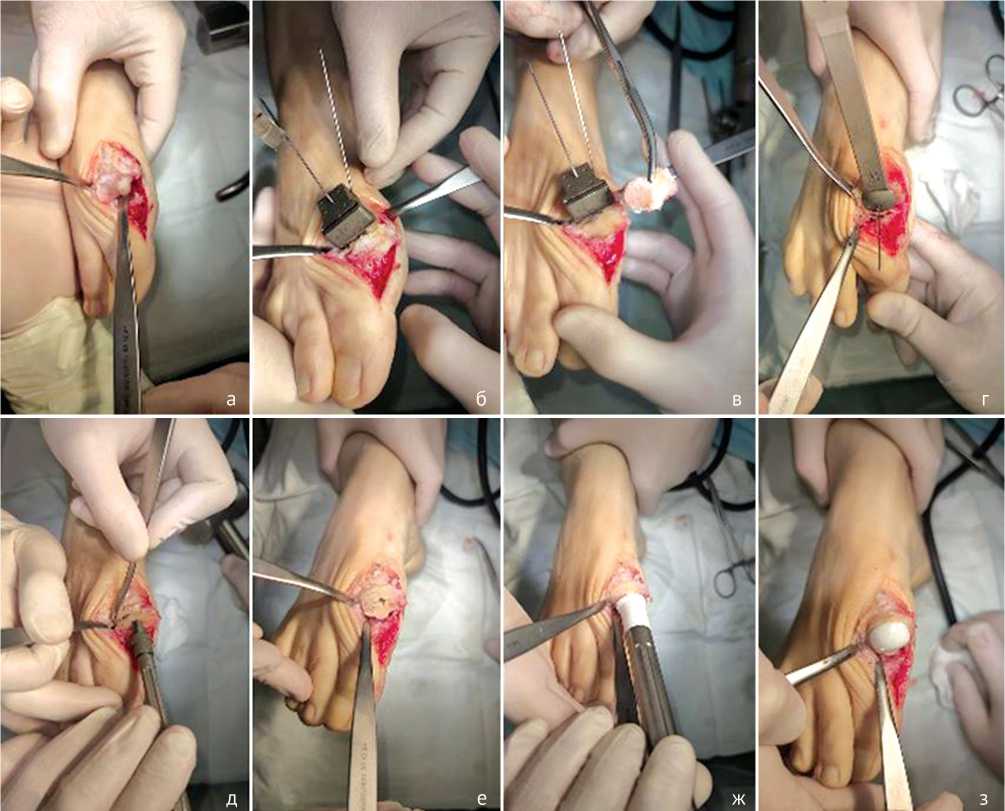
Рис. 1. Интраоперационные фото хода операции: а — интраоперационная оценка состояния суставного хряща, б — установка опиловочного шаблона, в — резекция суставной поверхности, г — определение размера импланта с помощью тестового шаблона, д, е — подготовка канала компактором, ж — установка гемиэндопротеза, з — установленный гемиэндопротез
В случае необходимости большего укорочения плюсневой кости опиловочный блок переставляют проксимально и производят дополнительную резекцию костной ткани до достижения необходимого объема движений. За достаточный объём движений в плюснефаланговом суставе принимают интраоперационный объем движений: разгибание/сгибание 60°–0°–15°. Далее через направитель в тестовом шаблоне проводят направляющую спицу. По ней с помощью компакторов двух размеров (стартового и финишного) выполняют подготовку канала для ножки гемиэндопротеза. С помощью импактора оригинальной модели производят press-fit установку гемиэндопротеза и повторную оценку объёма движения в суставе. Рану обрабатывают растворами антисептиков и послойно ушивают, накладывают асептическую повязку.
Клинический пример
Пациент 74 лет обратился с жалобами на боль в проекции первого плюснефалангового сустава правой стопы, усиливающуюся во время физической активности и ограничение движения в нём. Считает себя больным на протяжении многих лет, отмечает отрицательную динамику состояния. Последние два года предъявляет жалобы на постоянный характер болевого синдрома. В анамнезе отрицает травмы правой стопы. Ранее пациент проходил курсы консервативной противовоспалительной терапии, использовал индивидуальные ортопедические стельки, однако улучшения состояния отмечено не было.
При физикальном осмотре определяются выраженные твёрдотканные образования в проекции первого плюснефалангового сустава правой стопы. Пальпация сустава болезненна. Движения в плюсне-фаланговом суставе резко ограничены и болезненны. Объём движений в первом плюснефаланговом суставе в предоперационном периоде составил: разгибание/сгибание 0°–0°–5°. На рентгенограммах обеих стоп в прямой проекции видны выраженные костно-хрящевые экзостозы в проекции сустава, отмечены значительное сужение суставной щели, субхондральный склероз.
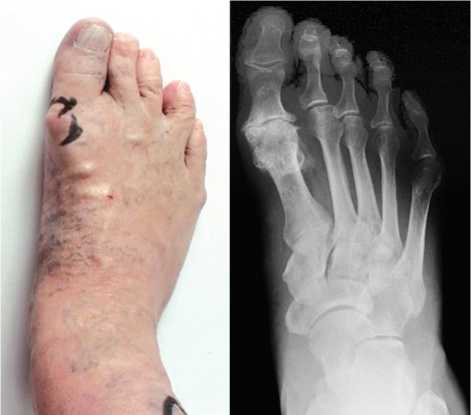
Рис 2. Фото и рентгенограмма правой стопы до оперативного вмешательства: определяются выраженные костно-хрящевые экзостозы в проекции первого плюснефалангового сустава, рентгенологически — сужение и неравномерность суставной щели, субхондральный склероз
При тестировании пациента до операции по шкале AOFAS Hallux получено 28 баллов, по шкале ВАШ — 9 баллов, по шкале FFI (Foot Function Index) — 112 баллов.
Согласно результатам динамической педобарографии определены патологическое распределение давления в процессе ходьбы, уменьшение максимального давления и силы в заднем отделе стопы. При этом отмечены значительное увеличение максимального давления и силы в её переднем отделе, высокие значения максимального давления под головками 4 и 5 плюсневых костей (рис. 3).
Пациенту установлен диагноз: остеоартрит первого плюснефалангового сустава правой стопы 3 стадии.
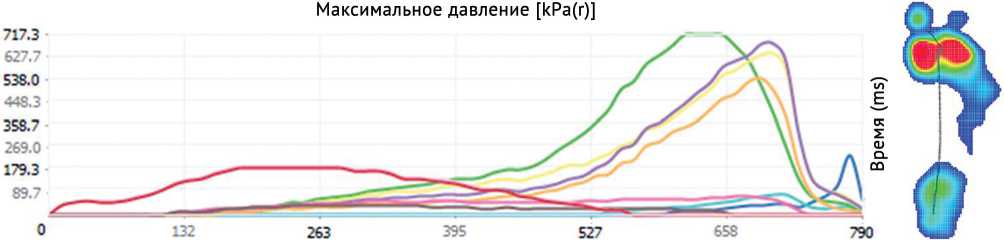
Рис. 3. Результаты динамической педобарографии до проведенного лечения: определяется значительное увеличение показателей максимального давления в переднем отделе стопы. Зеленая индексация — первая плюсневая кость — 714 кПа, желтая индексация — вторая плюсневая кость — 586 кПа, фиолетовая индексация — третья плюсневая кость — 617 кПа, оранжевая индексация — четвертая плюсневая кость — 499 кПа
РЕЗУЛЬТАТЫ
Во время консультативного приёма с пациентом оговорены возможные варианты лечения, включая артродез первого плюснефалангового сустава. Однако пациент принял решение о выборе тактики лечения, направленной на сохранение движений поражённого сустава.
Выполнено оперативное вмешательство: гемиэндопротезирование первого плюснефалангового сустава правой стопы по описанной выше методике.
Послеоперационные мероприятия включали раннюю активизацию пациента с активной разработкой движений в оперированном плюснефаланговом суставе со следующего дня после оперативного вмешательства. Разрешена ходьба в ботинке Барука в течение 1 мес. Послеоперационный период протекал без особенностей.
На момент контрольного осмотра через 24 мес. после оперативного вмешательства пациент жалоб не предъявлял. Послеоперационные рубцы — чистые, без признаков воспаления (рис. 4). Пальпация в проекции сустава безболезненна. Объём движений в первом плюснефаланговом суставе составил: разгибание/сгибание 60°–0°–15° (рис. 5). Результат опросника AOFAS Hallux — 95 баллов, шкалы ВАШ — 0 баллов, согласно шкале FFI — 6 баллов.
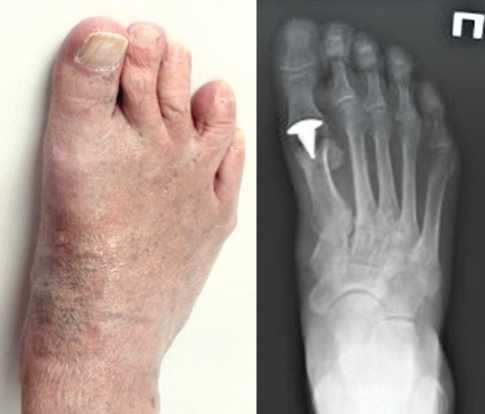
Рис. 4. Фото и рентгенограмма стопы через 24 мес. после проведенного лечения: ось первого пальца корректна, рентгенологически признаков нестабильности гемиэндопротеза не определено
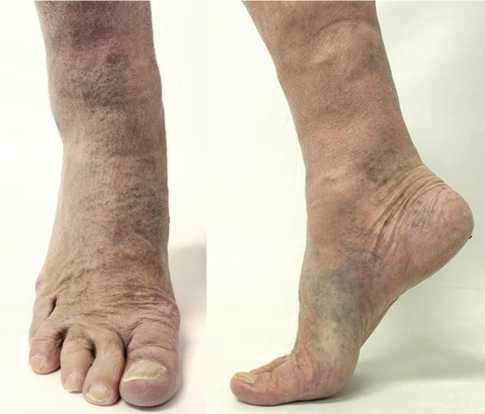
Рис. 5. Объем движений в первом плюснефалан-говом суставе через 24 месяца после проведенного лечения; объём движений: разгибание/сги-бание 60°–0°–15°
Результаты динамической педобарографии через 24 мес. после проведенного лечения позволяют сделать вывод об изменении походки пациента в сравнении с предоперационным периодом. Отмечено увеличение максимального давления и силы в заднем отделе стопы, снижение времени контакта и максимального давления в среднем отделе стопы. Полученные значения позволяют сделать вывод о восстановлении физиологического распределения давления в стопе в послеоперационном периоде, что подтверждается показателем индекса RMI [7] (рис. 6).
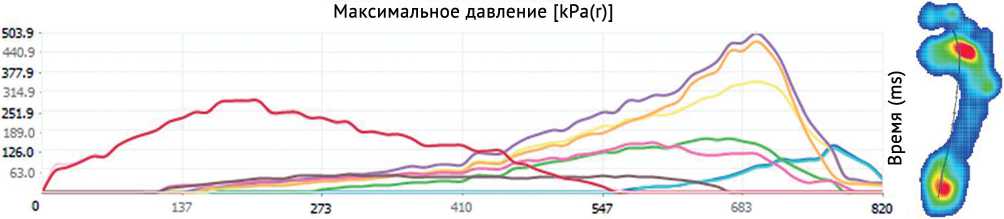
Рис. 6. Результаты динамической педобарографии через 24 месяца после проведенного лечения: определяется увеличение показателей максимального давления в заднем отделе, снижение максимального давления в переднем отделе стопы. Зеленая индексация — первая плюсневая кость — 184 кПа, желтая индексация — вторая плюсневая кость — 356 кПа, фиолетовая индексация — третья плюсневая кость — 503 кПа, оранжевая индексация — четвертая плюсневая кость — 477 кПа
ОБСУЖДЕНИЕ
На рынке представлен широкий ассортимент имплантов, которые различаются по философии, компоновке и строению [8].
Наиболее традиционным и одним из первых предложенных вариантов суставозамещающих имплантов являются модели тотальных эндопротезов первого плюснефалангового сустава [8]. Первое и второе поколения тотальных эндопротезов представляют собой силиконовые импланты, которые, несмотря на достаточно высокий процент осложнений, позволяют достичь удовлетворительных долгосрочных результатов [9]. Импланты более поздних поколений выполнены как из металлических сплавов, так и других материалов [10]. Одним из наиболее часто встречаемых имплантов является тотальный эндопротез Toefit–Plus, имплант 4 поколения, выполненный из титана и состоящий из конусообразной ножки и полиэтиленового вкладыша. Бесцементная фиксация данного импланта происходит за счет самонарезающейся резьбы, расположенной на ножке импланта. Согласно данным литературы, как краткосрочные, так и долгосрочные результаты позволяют сделать вывод об эффективности методики с применением данного эндопротеза [11, 12]. Помимо титановых имплантов на сегодняшний день используют тотальные эндопротезы, выполненные из циркониевой керамики. Однако отдаленные результаты использования таких имплантов неоднозначны и требуют дальнейшего изучения [13].
При установке тотального эндопротеза первого плюснефалангового сустава возникает необходимость резекции значительного количества костной ткани. В случае нестабильности проксимального компонента эндопротеза это может вызвать необходимость проведения сложных костно-пластических оперативных вмешательств, направленных на замещение костного дефекта первой плюсневой кости. Описана высокая встречаемость нестабильности дистального компонента эндопротеза [11]. Также данное осложнение часто встречается при использовании гемиэндопротезов основания проксимальной фаланги первого пальца. Одной из причин неудовлетворительных результатов при установке этой разновидности гемиэндопротезов является значительное повреждение суставного хряща на головке плюсневой кости [14].
Еще одним вариантом лечения hallux rigidus является гемиэндопротезирование головки плюсневой кости. Данный метод лечения является более патогенетически обоснованным, поскольку при остеоартрите первого плюснефалангового сустава наиболее часто дегенеративно изменена суставная поверхность головки плюсневой кости [15]. Также преимуществом замены её суставной поверхности является возможность выполнения декомпрессии в суставе за счёт дозированного укорочения головки плюсневой кости, что используют и в других хирургических техниках [16, 17]. Наиболее распространённой моделью имплантов данного вида является HemiCAP, который представлен несколькими генерациями. Результаты применения данного импланта широко описаны в литературе [18].
Недостатком их применения является агрессивное воздействие титана на противоположную суставную поверхность. N. Galambor et al. представили результаты гистологических исследований, выполненных во время двух ревизионных оперативных вмешательств после гемиэндопротезирования основной фаланги первого пальца титановыми имплантами по поводу нестабильности [19]. Их результаты продемонстрировали возникновение металлоза, что свидетельствует о деструкции импланта. Также в литературе имеются данные о выраженных изменениях противоположной суставной поверхности вследствие износа, вызванного агрессивным воздействием металлического импланта на хрящ [14].
Методика гемиэндопротезирования первого плюснефалангового сустава керамическим имплантом выполняется нами с 2021 г. За данный период выполнено более 40 оперативных вмешательств у пациентов с hallux rigidus 3–4 стадии. На данную технологию получен патент на изобретение [2].
Результаты динамической педобарографии в предоперационном периоде позволяют сделать вывод, что походка имела анталгический характер и направлена на уменьшение объёма движений, а именно разгибания, в первом плюснефаланговом суставе в сагиттальной плоскости. Ограничение разгибания в первом плюснефаланговом суставе вызывает увеличение максимального давления в переднем отделе стопы как под головкой первой плюсневой кости, так и под головками малых лучей. Данные изменения соответствуют «low-gear» перекату, который осуществляется через косую ось, соединяющую вторую и пятую плюсневую кости [20]. Данный перекат, согласно данным автора, является более энергозатратным, поскольку не происходит активизации механизма лебедки. Результаты динамической педобарографии в послеоперационном периоде на момент контрольного осмотра через 24 месяца отображают увеличение максимального давления в заднем отделе стопы и снижение данного показателя в переднем отделе стопы. Восстановление нормальной кинематики стопы при лечении hallux rigidus в далеко зашедших стадиях является еще нерешенным вопросом. На начальных стадиях заболевания хейлэктомия позволяет восстановить естественный перекат стопы [21]. При далеко зашедших стадиях заболевания не считается возможным восстановить физиологический перекат стопы. Основной задачей считается снижение сопротивления в первом плюсневом суставе во время переката через передний отдел стопы. В этом случае происходит снижение максимального давления под головкой первой плюсневой кости, сохраняется относительно высокая нагрузка на малые лучи и происходит латерализация вектора нагрузки стопы. Данные изменения наблюдают вне зависимости от метода лечения, они компенсируются организмом и не вызывают дискомфорта и болевых ощущений в послеоперационном периоде [22, 23, 24].
Отдельным вопросом является очерёдность исправления сопутствующей деформации переднего отдела стопы и выполнения гемиэндопротезирования головки первой плюсневой кости. По нашему мнению, лучшие результаты достигаются поэтапно: сначала необходимо выполнить исправление анатомических осей и устранить имеющиеся деформации; вторым этапом рационально выполнить замену поражённой суставной поверхности. Это обосновано различными подходами к послеоперационной реабилитации. В случае с остеотомиями необходимо соблюдать охранный режим для переднего отдела стопы. Изолированно выполненное гемиэндопротезирование позволяет обеспечить раннюю активизацию и приступить к ранней разработке движений. Описанная практика позволяет достичь наилучших клинических результатов.
ЗАКЛЮЧЕНИЕ
Гемиэндопротезирование первого плюснефалангового сустава керамическим гемиэндопротезом оригинальной конструкции показало себя эффективным и воспроизводимым методом оперативного лечения пациентов hallux rigidus 3–4 стадии. Полученные функциональные результаты свидетельствуют о том, что методика является хорошей альтернативой артродезу первого ПФС.
Список литературы Оригинальная модель гемиэндопротеза первого плюснефалангового сустава и способ его установки при лечении hallux rigidus 3-4 стадии
- Hoveidaei AH, Roshanshad A, Vosoughi AR. Clinical and radiological outcomes after arthrodesis of the first metatarsophalangeal joint. Int Orthop. 2021;45(3):711-719. doi: 10.1007/s00264-020-04807-3
- Карлов А.В., Скребцов В.В., Процко В.Г. Гемиэндопротез первого плюснефалангового сустава. Патент РФ на изобретение № 211915. 28.06.2022. Бюл. № 19. Доступно по: https://www.fips.ru/cdfi/fips.dll/ ru?ty=29&docid=211915&ki=PM. Ссылка активна на 05.07.2024.
- Chen YW, Moussi J, Drury JL, Wataha JC. Zirconia in biomedical applications.ExpertRev MedDevices.2016;13(10):945-963. doi: 10.1080/17434440.2016.1230017
- Vanlommel J, De Corte R, Luyckx JP, et al. Articulation of Native Cartilage Against Different Femoral Component Materials. Oxidized Zirconium Damages Cartilage Less Than Cobalt-Chrome. J Arthroplasty. 2017;32(1):256-262. doi: 10.1016/j.arth.2016.06.024
- Rezaei NM, Hasegawa M, Ishijima M, et al. Biological and osseointegration capabilities of hierarchically (meso-/micro-/ nano-scale) roughened zirconia. Int J Nanomedicine. 2018;13:3381-3395. doi: 10.2147/IJN.S159955
- Wimmer MA, Pacione C, Yuh C, et al. Articulation of an alumina-zirconia composite ceramic against living cartilage -An in vitro wear test. JMech BehavBiomedMater. 2020;103:103531. doi: 10.1016/j.jmbbm.2019.103531
- Arno F, Roman F, Martin W, et al. Facilitating the interpretation of pedobarography: the relative midfoot index as marker for pathologic gait in ankle osteoarthritic and contralateral feet. J Foot Ankle Res. 2016;9:47. doi: 10.1186/s13047-016-0177-y
- Butterworth ML, Ugrinich M. First Metatarsophalangeal Joint Implant Options. ClinPodiatrMedSurg.2019;36(4):577-596. doi: 10.1016/j.cpm.2019.07.003
- Sung W, Weil L Jr, Weil LS Sr, Stark T. Total first metatarsophalangeal joint implant arthroplasty: a 30-year retrospective. Clin Podiatr Med Surg. 2011;28(4):755-761. doi: 10.1016/j.cpm.2011.08.005
- Gupta S, Mallya N. TOEFIT-PLUSTM replacement of the first metatarsophalangeal joint of the first toe: A short-term follow-up study. The Foot. 2008;18(!):20-24. doi: 10.1016/j.foot.2007.07.001
- Gupta S, Masud S. Long term results of the Toefit-Plus replacement for first metatarsophalangeal joint arthritis. The Foot. 2017;31:67-71. doi: 10.1016/j.foot.2017.04.006
- Erkocak OF, Senaran H, Altan E, et al. Short-term functional outcomes of first metatarsophalangeal total joint replacement for hallux rigidus. Foot Ankle Int. 2013;34(11):1569-1579. doi: 10.1177/1071100713496770
- Nagy MT, Walker CR, Sirikonda SP. Second-Generation Ceramic First Metatarsophalangeal Joint Replacement for Hallux Rigidus. Foot Ankle Int. 2014;35(7):690-698. doi: 10.1177/1071100714536539
- Raikin SM, Ahmad J, Pour AE, Abidi N. Comparison of arthrodesis and metallic hemiarthroplasty of the hallux metatarsophalangeal joint. J Bone Joint Surg Am. 2007;89(9):1979-1985. doi: 10.2106/JBJS.F.01385
- Kline AJ, Hasselman CT. Resurfacing of the Metatarsal Head to Treat Advanced Hallux Rigidus. Foot Ankle Clin. 2015;20(3):451-463. doi: 10.1016/j.fcl.2015.04.007
- Colo G, Samaila EM, Magnan B, Felli L. Valenti resection arthroplasty for hallux rigidus: A systematic review. Foot Ankle Surg. 2020;26(8):838-844. doi: 10.1016/j.fas.2019.11.009
- Mackey RB, Johnson JE. Modified Oblique Keller Capsular Interposition Arthroplasty for Hallux Rigidus. JBJSEssent Surg Tech. 2012;2(1):e3. doi: 10.2106/JBJS.ST.K.00030
- J0rsboe PH, Pedersen MS, Benyahia M, et al. Mid-Term Functionality and Survival of 116 HemiCAP® Implants for Hallux Rigidus. J Foot Ankle Surg. 2021;60(2):322-327. doi: 10.1053/j.jfas.2020.10.010
- Ghalambor N, Cho DR, Goldring SR, et al. Microscopic metallic wear and tissue response in failed titanium hallux metatarsophalangeal implants: two cases. Foot Ankle Int. 2002;23(2):158-162. doi: 10.1177/107110070202300214
- Bojsen-M0ller F. Calcaneocuboid joint and stability of the longitudinal arch of the foot at high and low gear push off. J Anat. 1979;129(Pt 1):165-176.
- Nawoczenski DA, Ketz J, Baumhauer JF. Dynamic kinematic and plantar pressure changes following cheilectomy for hallux rigidus: a mid-term followup. Foot Ankle Int. 2008;29(3):265-272. doi: 10.3113/FAI.2008.0265
- J0rsboe PH, Speedtsberg MB, Kallemose T, et al. Plantar forces mid-term after hemiarthroplasty with HemiCAP for hallux rigidus. Foot Ankle Surg. 2020;26(4):432-438. doi: 10.1016/j.fas.2019.05.012
- Alentorn-Geli E, Gil S, Bascuas I, et al. Correlation of dorsiflexion angle and plantar pressure following arthrodesis of the first metatarsophalangeal joint. Foot Ankle Int. 2013;34(4):504-511. doi: 10.1177/1071100713477386
- Stevens J, Meijer K, Bijnens W, et al. Gait Analysis of Foot Compensation After Arthrodesis of the First Metatarsophalangeal Joint. Foot Ankle Int. 2017;38(2):181-191. doi: 10.1177/1071100716674310


