Оригинальная суставосберегающая методика лечения молоткообразной деформации малых пальцев стопы
Автор: Процко В.Г., Скребцов В.В., Никитина В.К., Тамоев С.К., Скребцов А.В., Кузнецов В.В.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 1 (55), 2024 года.
Бесплатный доступ
Актуальность. Молоткообразная деформация пальцев стопы характеризуется разгибательной контрактурой плюснефалангового сустава, сгибательной контрактурой проксимального межфалангового сустава и переразгибанием в дистальном межфаланговом суставе. Данное состояние широко распространенно особенно среди женщин старшей возрастной группы. Молоткообразная деформация пальцев, как изолированно, так и в комплексе с сопутствующими деформациями стопы- патология, которая приводит к снижению активности пациентов, выраженному болевому синдрому и трудностям при подборе обуви. Существующие методики хирургического лечения имеют недостатки и ограничения в применении, что приводит к необходимости поиска новых методов лечения.Цель исследования. Анализ краткосрочных результатов применения оригинальной суставосберегающей методики лечения молоткообразной деформации малых пальцев стопы-Косая дистальная остеотомия фланги пальцев (КДО) с использованием погружного фиксатора.Материалы и методы. Для оценки объективного состояния пациента в пред- и послеоперационном периодах были выполнены рентгенограммы, произведена фото и видеофиксация с определением объема движений в проксимальных межфаланговых суставах (ПМФС). Для оценки субъективного состояния пациента перед лечением и через 6 месяцев после оперативного вмешательства выполнено анкетирование с помощью визуальной аналоговой шкалы (ВАШ), AOFAS Forefoot (AOFAS FF) и вопросов, касающихся субъективной оценки пациентами проведённого лечения.Результаты. Согласно данным анкетирования отмечается снижение уровня болевого синдрома, определяется увеличение активности пациента. Показатель ВАШ до лечения был равен 5,8 (4-7, SD=1,0) баллов, через 6 месяцев после проведенного хирургического вмешательства составил 1,4 (0-2, SD=0,8, p function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Молоткообразная деформация пальцев стопы, суставосберегающая методика, передний отдел стопы, малые пальцы стопы
Короткий адрес: https://sciup.org/142241710
IDR: 142241710 | УДК: 617.3 | DOI: 10.17238/2226-2016-2024-1-54-61
The original joint-saving technique for the treatment of hammer-toe deformity
Background. Hammertoe deformity is characterized by extension contracture of the metatarsophalangeal joint, flexion contracture of the proximal interphalangeal joint, and hyperextension of the distal interphalangeal joint. Th s condition is widespread, especially among women in the older age group. Hammertoe deformity, both isolated and in combination with concomitant foot deformities, is a pathology that leads to a decrease in the activity of patients, severe pain and diffi ulties in choosing shoes. Existing surgical treatment methods have disadvantages and limitations in application, which leads to the need to search for new treatment methods.Aim. Analysis of short-term results of using an original joint-saving technique for the treatment of hammertoe deformity - Oblique Distal Osteotomy (KDO) using an immersion fi tor.Materials and methods. To assess the objective condition of the patient in the pre- and postoperative periods, radiographs were taken, photographs and video recordings were made to determine the range of motion in the Proximal interphalangeal joint (PIPJ). To assess the subjective state of the patient before treatment and 6 months after surgery, a survey was performed using the visually analog scale (VAS), AOFAS Forefoot (AOFAS FF) questionnaires and questions regarding the patients’ subjective assessment of the treatment performed.Results. According to the survey data, a decrease in the level of pain syndrome is noted, and an increase in the patient’s activity is determined. The VAS score before treatment was 5.8 (4-7, SD=1.0) points, 6 months after surgery it was 1.4 (0-2, SD=0.8, p function show_eabstract() { $('#eabstract1').hide(); $('#eabstract2').show(); $('#eabstract_expand').hide(); }
Текст научной статьи Оригинальная суставосберегающая методика лечения молоткообразной деформации малых пальцев стопы
THE DEPARTMENT OF TRAUMATOLOGY AND ORTHOPEDICS
Молоткообразная деформация пальца стопы — это разгибательная контрактура плюснефалангового сустава, сгибательная контрактура проксимального межфалангового сустава и переразгибаниее в дистальном межфаланговом суставе [1].
Молоткообразная деформация пальцев стопы встречается у 1/3 всей популяции [2]. Деформация прогрессирует постепенно, отмечена высокая положительная корреляция с возрастом [3]. Наибольшая частота встречаемости зарегистрирована у женщин 50–70 лет [4]. Около 20% пациентов, обращающихся к хирургу специализирующемся на хирургии стопы и голеностопного сустава — это пациенты с молотообразной деформацией пальцев [5].
По данным литературы методом выбора для коррекции молоткообразной деформации пальцев стопы является артродез проксимального межфалангового сустава с трансартикулярной фиксацией спицами Киршнера [6]. Однако, имеются данные, которые сообщают о таких недостатках вышеуказанной методики, как нарушение опорной и толчковой функций пальцев, миграция металлофиксаторов, воспаление мягких тканей в области проведения спиц, неудовлетворительный косметический результат [7].
Общемировой тенденцией в травматологии и ортопедии является выполнение органосохраняющих оперативных вме- шательств, в частности данный принцип актуален в хирургии стопы и голеностопного сустава. Таким образом, нами была предложена оригинальная методика лечения молоткообразной деформации малых пальцев стопы в качестве альтернативы классическим методикам.
Цель исследования.
Анализ краткосрочных результатов применения оригинальной суставосберегающей методики лечения молоткообразной деформации малых пальцев стопы Косой дистальной остеотомии проксимальной фаланги (КДО) с использованием погружного фиксатора
Материалы и методы.
Проведено проспективное, открытое, не рандомизированное исследование. В исследование было включено 24 пациента с молоткообразной деформацией пальцев стопы (рис. 1).
Критерии включения:
возраст от 18 лет, жалобы на боли, дискомфорт при ношении и подборе обуви жалобы на косметический дефект связанный с молоткообразной деформацией малых пальцев стопы.
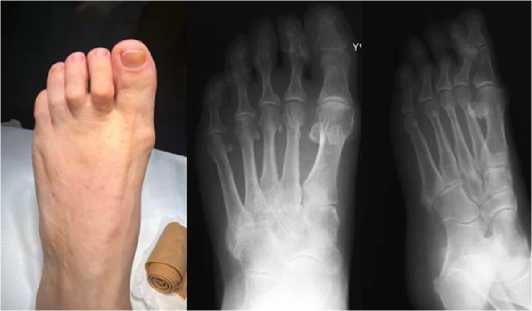
Рис. 1 Внешний вид стопы и результаты рентгенографии до лечения: определяется молоткообразная деформация 2,3 пальцев левой стопы.
Fig. 1 Appearance of the foot and X-ray results before treatment: A hammertoe deformity of the second and third toes of the left foot was established.
Критерии исключения:
возраст до 18 лет, наличие декомпенсированных сопутствующих заболеваний, кросс — деформации малых пальцев стопы.
Все пациенты были прооперированы на базе 4 Травматологоортопедического отделения городской клинической больницы им. С. С. Юдина в период с декабря 2022г. по август 2023г.
В исследование включены 24 пациента, из них все — женщины в возрасте от 44 до 73 лет, средний возраст составил 65 лет.
Контрольные осмотры проводились сотрудниками, не принимавшими участие в лечении пациентов. Перед лечением и на момент контрольного осмотра все пациенты были анкетированы с использованием визуальной аналоговой шкалы (ВАШ), AOFAS Forefoot (AOFAS FF) и вопросов, касающихся субъективной оценки пациентами проведённого лечения (Таб.1). Для оценки клинических результатов выполняли рентгенологический контроль на следующий день после операции, через 1,5 месяца после операции и непосредственно на момент контрольного осмотра, через 6 месяцев после проведенного лечения. Производилась оценка объема движений проксимальных межфаланговых суставов (ПМФС).
За норму амплитуды движений в проксимальном межфаланговом суставе принимались: 20–35 градусов сгибания и 0 градусов разгибания [8] За ограничение движений — объём движений менее 20 градусов.
Методика оперативного вмешательства.
Для проведения операции выполнялась комбинированная спинальная анестезия. Положение пациента на операционном столе – на спине. После наложения жгута Мартенса на среднюю треть голени, выполняли линейный тыльный доступ в проекции проксимального межфалангового сустава пальца (рис 2). Прово- дили продольное рассечение сухожилия длинного разгибателя пальца. Визуализировали проксимальный межфаланговый сустав. Осцилляторной пилой под углом 30 ° производили остеотомию проксимальной фланги. Дистальный фрагмент сдвигали проксимально на необходимую для коррекции длину. Производили провизорную фиксацию фрагментов спицей 1 мм. Выполняли рассверливание костных фрагментов сверлом 1мм и измерение длины канала измерителем. Выполняли фиксацию дистального и проксимального фрагментов кортикальным винтом 1,2 мм до достижения межфрагментарной компрессии. Осцилляторной пилой производили резекцию выступающей части проксимального фрагмента. Удаляли провизорную спицу. Ушивание капсулы проксимального межфалангового сустава и сухожилия разгибателя пальца. Послойное ушивание послеоперационной раны. Наложение асептической повязки (рис. 3, 4).
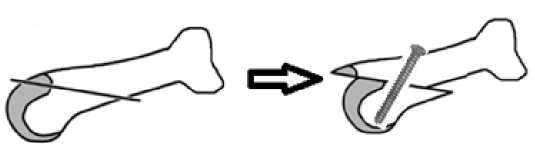
Рис. 2 Схема оперативной техники КДО: Косая остеотомия проксимальной фаланги и смещение дистального фрагмента проксимально.
Fig. 2 Scheme of the KDO surgical technique: Oblique osteotomy of the proximal phalanx and displacement of the distal fragment proximally.
Коллективом авторов получен патент на изобретение на способ лечения данной методикой [9].
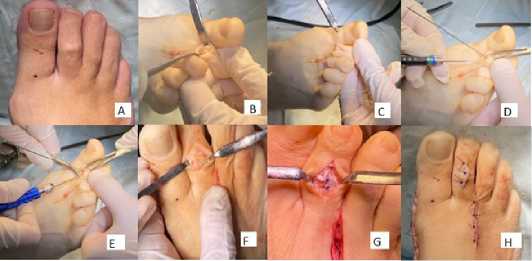
Рис. 3. Методика оперативного вмешательства:
А — Внешний вид стопы до оперативного вмешательства
B — Доступ к ПМФС 2 пальца стопы
C — Косая остеотомия проксимальной фаланги
D — Измерение длины канала измерителем
E — Фиксация кортикальным винтом 1,2мм
F — Резекция выступающей части проксимального фрагмента
G — Ушивание капсулы сустава и сухожилия разгибателя второго пальца
H — Внешний вид стопы после оперативного вмешательства
Fig. 3. Methodology of operational regulation:
A — Appearance of operational control doors
B — Access to the second PIPJ of foot
C — Oblique osteotomy of the proximal phalanx
D — Measuring the length of the channel with a meter
E — Fixation with a 1.2 mm cortical screw
F — Resection of the protruding part of the proximal fragment
G — Suturing the joint capsule and extensor tendon of the second finger H — Appearance of the foot after surgical control.
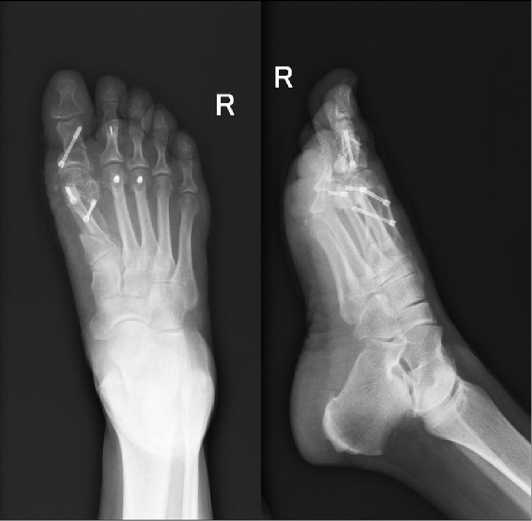
Рис. 4 Результаты послеоперационной рентгенографии: определяется восстановление пространственно-осевых взаимоотношений, коррекция молоткообразной деформации 2 пальца
Fig. 4. Results of postoperative radiography: restoration of spatial-axial relationships, correction of hammertoe deformity of the second toe is determined
На 10–14 сутки производили снятие накожных швов. Все пациенты проходили реабилитационный период в послеоперационной разгрузочной обуви Барука 6 недель. Начало ранней активной разработки движений пальцев стопы с 1–2 дня после операции. Пассивная разработка движений с 5–6 недели с даты оперативного вмешательства. Активная нагрузка на прооперированную конечность после 6 недели с даты оперативного вмешательства.
Статистический анализ
Полученные в процессе выполнения работы клинические результаты анализировали посредством программной системы Jamovi 2.2.5 Проводилась проверка нормальности распределения при помощи критерия Шапиро–Уилка. Оценка внутригрупповой динамики количественных признаков проводилась при помощи критерия Вилкоксона. Критерий Вилкоксона использовался при анализе показателей, ВАШ, шкалы AOFAS. Использовался коэффициент ранговой корреляции. Различия принимали за статистически значимые при p <0,05. Размер выборки пациентов предварительно не рассчитывался.
Результаты
Согласно проведённому анкетированию, 20 пациентов (83,3%) удовлетворены косметическими и функциональными результатами.
В послеоперационном периоде, на момент контрольных осмотров, определяется уменьшение значений шкалы ВАШ с 5,8 (4–7, SD=1,0) до 1,4 (0–2, SD=0,8, p <0.05) баллов. Показатели опросника AOFAS FF увеличились c 80,4 (69–90, SD=7,7) до 91 (83–95, SD=4,1, p <0.05) баллов через 6 месяцев после оперативного вмешательства (рис. 5).
Основываясь на результатах контрольной рентгенографии, у всех 24 пациентов определяется консолидация зоны остеотомии. Нами не было установлено инфекционных осложнений, признаков нестабильности и замедленной консолидации зоны остеотомии.
При анализе выполненных вмешательств на переднем отделе стоп у 6 пациентов (25%) остеотомия КДО была выполнена изолировано, у всех остальных 18 пациентов (75%) выполнялась коррекция сопутствующего вальгусного отклонения 1 пальца стопы. У 17 пациентов (71%) также была выполнена Weil остеотомия соответствующих плюсневых костей, для коррекции дуги стопы. У 1 пациентки (4%) выполнялась остеотомия Helal соответствующей плюсневой кости. 5 пациентам (20,83%) был выполнен шов плантарной пластинки для коррекции «floating toe».
Рецидив молоткообразной деформации наблюдался у 1 пациента (4,17%).
При оценке объема движений на момент контрольных осмотров амплитуда движений в ПМФС суставе составила 17,9 ° (7 ° -30 °, SD= 6.4). У 8 пациентов (33%) отмечался объём движений менее 20 градусов.
Парестезия пальцев была отмечена у 2 (8,3%) пациентов. Нами не наблюдалось ангулярных отклонений пальцев. Так же в послеоперационном периоде не отмечалось апикальных гиперкератозов и деформаций ногтевой пластины.
Обсуждение
Согласно данным литературы, 1/4 от всех оперативных вмешательств на переднем отделе стопы — это операции, направленные на коррекцию деформаций пальцев данного сегмента [10]. Лечение молоткообразной деформации пальцев стопы является актуальной и сложной проблемой для хирурга. На сегодняшний данная патология является предметом дискуссий о выборе оптимальной тактики лечения.
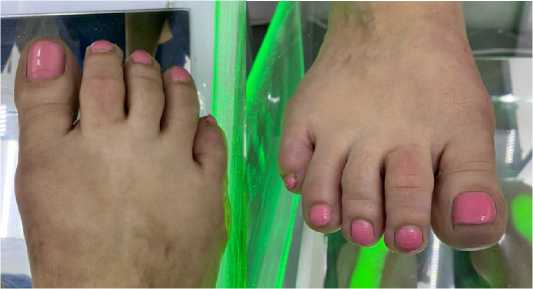
Рис. 5 Внешний вид стопы через 6 месяцев после проведенного лечения: определяется удовлетворительное положение пальцев стопы, коррекция молоткообразной деформации 2 пальца левой стопы
Fig. 5 Appearance of the foot 6 months after treatment: a satisfactory position of the toes is determined, correction of hammertoe deformity of the second toe of the left foot
Раннее в литературе высказывались предположения о незначительной роли пальцев стопы в биомеханике ходьбы, однако результаты исследований последних лет говорят об обратном. Контакт пальцев стопы с поверхностью опоры происходит на протяжении 75% цикла шага и пальцы в совокупности передают нагрузку, аналогичную головкам плюсневых костей [11].
Нормальная функция пальцев стопы обеспечивает стабилизацию плюснефаланговых суставов, которые, в свою очередь, представляют собой основную точку опоры переднего отдела стопы [12,13]. Во время отрыва пятки в процессе шага на передний отдел может происходить нагрузка 120% от всей массы тела. Также пальцы стопы являются составной частью «механизма лебёдки», которые обеспечивают более выгодное передвижение с точки зрения затрат энергии в процессе передвижения.
В 2002 году Malhotra et. all была предложена классификация, основанная на эластичности плюснефаланговых суставов (ПФС) и проксимальных межфаланговых суставов (ПФМС): Тип 1 – оба сустава гибкие, Тип 2 – эластичный ПФС, ПМФС ригидный, Тип 3 – ПФС в не вправляемом подвывихе, ПМФС ригидный. Однако, широкого распространения она не получила и в клинической практике чаще используются такие определения, как: «эластичный», «полуригидный», «ригидный» или «фиксированный» [14]. Деформация считается эластичной, если палец пассивно выводится в физиологическое положение.
В патогенезе молоткообразной деформации лежит дисбаланс сгибателей и разгибателей пальцев, воздействующих на ПМФС. Также особую роль в патогенезе молоткообразной деформации пальцев стопы играет повреждение плантарной пластинки [15]. Повреждение плантарной пластинки увеличивает тыльную нестабильность в плюснефаланговом суставе на 74% 16. Таким образом, все хирургические методы лечения должны быть направлены на изменения баланса сил сухожилий сгибателей и разгибателей, которые обуславливают деформацию и восстановление целостности плантарной пластинки при её повреждении [17,18].
Первые результаты хирургического лечения молокообразной деформации пальцев опубликованы R. Soule в 1910 г. Автор выполнил артродез ПМФС подошвенным доступом и в послеоперационном периоде использовалась гипсовая иммобилизация [19]. В 1931 Higgs и 1938 Young модифицировали методику артродеза [20,21]. При этом стабильность фиксации достигалась за счет адаптации костных фрагментов методом их заклинивания между собой, но также без использования погружного фиксатора. Только в 1940 году Taylor использовал привычную фиксацию зоны остеотомии спицами с адаптированными костными поверхностями [22].
Одним из направлений лечения эластичной молоткообразной деформации пальцев стопы является выполнение мягкотканых методик. Наиболее часто используются изолированная теното-мия сухожилия сгибателя пальца стопы или различные виды трансфера данного сухожилия сгибателя. Однако, несмотря на большое количество методик и различных модификаций, результаты лечения имеют противоречивый характер и на сегодняшний день широко не используются [23,24].
Одним из наиболее распространенных методов лечения эластичной молоткообразной деформации пальцев стопы является артродез проксимального межфалангового сустава с фиксацией спицей Киршнера [6,25,26]. Недостатком использования внешних фиксаторов является риск их миграции при активизации пациентов, инфицирование места введения спицы, а также их внешний вид [25,27]. В нашем исследовании в послеоперационном периоде не наблюдалось инфекционных осложнений. По нашему мнению, такие результаты обеспечиваются использованием погружных имплантов, что меньше сопряжено с риском периимплантного инфицирования. Данное предположение также подтверждается другими авторами [28,29].
Ещё одним недостатком замыкания проксимального межфалангового сустава при лечении молоткообразной деформации пальцев стопы являются сосудистые осложнения, которые могут приводить к некрозам мягких тканей и, в редких случаях, к ампутации пальцев. Данное состояние приводит к раннему удалению фиксаторов для восстановления периферического кровотока [30]. По данным литературы, сосудистые осложнение, при замыкании ПМФС с фиксации спицами встречаются от 0,6 до 3 % [1,31]. При использовании методики КДО не наблюдалось сосудистых осложнений. По нашему мнению, преимуществом методики косой дистальной остеотомии проксимальной фаланги пальца является более щадящая техника работы с мягкими тканями и дозированное укорочение пальца, что предотвращает компрессию сосудистых пучков пальца.
Одной из жалоб пациентов является нарушение чувствительности пальцев в послеоперационном периоде. Данное осложнение встречается в 6% в исследовании M. Coughlin и соавт. [1]. Согласно результатам исследования, у 2 пациентов
-
(8%) наблюдалось нарушение чувствительности пальцев, что можно считать сопоставимым результатом.
За последние десятилетия были разработаны, как различные способы фиксации ПМФС, так и разнообразные импланты фиксации зоны оперативного вмешательства. Проведенные исследования показали их эквивалентную эффективность по сравнению с фиксацией спицами Киршнера [32–34]. Однако, ввиду отсутствия выступающих над кожными покровами фиксаторов, данные импланты имеют явное преимущество.
Несмотря на широкое распространение артродеза проксимального межфалангового сустава, данный метод имеет недостатки, такие как: гиперэкстензионная деформация, нарушение нормальной биомеханики пальцев, неудовлетворительный косметический результат. Артродез проксимального межфалангового сустава связан с более высокой частотой нарушения опороспособности пальца и проявлению «floating toe» в послеоперационном периоде [35].
Еще одном возможной хирургической тактикой лечения молоткообразной деформации пальцев стопы являются диафизарные остеотомии фаланг пальцев. Их преимущество заключаются в сохранении суставных поверхностей при укорочении длины и снижении тонуса сухожилий пальца стопы. Таким образом, возможна адаптация и контакт пальца с опорной поверхностью, что улучшает, как функциональные, так и косметические результаты. За счёт укорочения фаланги пальца данные техники позволяют уменьшить длину фаланг пальцев и таким образом снизить тонус сухожилий пальцев, обуславливающие их деформацию [36]. Для коррекции зоны остеотомии используются интрамедуллярные фиксаторы или трансоссальный шов. Недостатками данного метода является тугоподижность, что особенно проявляется при остеотомии метафизарной зоны или более долгая консолидация зоны остеотомии при остеотомии диафизарной зоны [37].
При сравнении результатов лечения молоткообразной деформации пальцев методами артродезирования и диафизарной остеотомии проксимальной фаланги было отмечено сопоставимые результаты, но отмечалась более ранняя консолидация с реабилитацией в сравнении с замыканием сустава [38].
За основу методики КДО была взята Weil остеотомия (WO). WO обеспечивает точное и контролируемое укорочение необходимое для коррекции деформации [39]. По данным литературы, при применении WO было отмечено 3% (24 случая) несращений зоны остеотомии или замедленной консолидации из 1131 проведенных операций [40]. Стабильная плоскость остеотомии в сочетании с достаточной фиксацией позволяет достичь удовлетворительных результатов. Несмотря на то, что при выполнении оригинальной Weil остеотомии плюсневых костей фиксация не использовалась, в последующих сравнительных исследованиях не было обнаружено значимой разницы результатов при использовании фиксаторов или без них [41,42]. Авторами при разработке методики КДО было принято решение использовать погружной фиксатор — кортикальный винт 1,2мм для контролируемого исхода оперативного лечения, так как разница в подвижности и биомеханике сегментов могла бы привести к осложнениям по типу смещения костных фрагментов и несращения зоны остеотомии при активизации пациентов и разработки движений ПФМС.
Согласно данным литературы, изолированно коррекция молоткообразной деформации пальцев применяется редко [43]. Что коррелирует с нашими данными — у 70,83% пациентов выполнялась Weil остеотомия и у 1 пациентки (4%) выполнялась остеотомия Helal соответствующих плюсневых костей для коррекции молоткообразной деформации остеотомией КДО.
Разработанный способ коррекции в сочетании с дополнительными методиками коррекции деформаций переднего отдела стопы демонстрирует удовлетворительные результаты.
Выводы:
Краткосрочные результаты лечения пациентов с молоткообразной деформацией пальцев стопы позволяют сделать вывод об удовлетворительных результатах в краткосрочном послеоперационном периоде. Методика КДО позволяет достичь необходимой коррекции молоткообразной деформации пальцев стопы с сохранением движений в проксимальных межфаланговых суставах и достижением удовлетворительных функциональных результатов. Коллективом авторов планируется дальнейшее наблюдение и анализ результатов.
Список литературы Оригинальная суставосберегающая методика лечения молоткообразной деформации малых пальцев стопы
- Coughlin MJ, Dorris J, Polk E. Operative Repair of the Fixed Hammertoe Deformity. Foot Ankle Int. 2000;21(2):94-104. doi:10.1177/107110070002100202
- Dunn J, Link C, Felson D, Crincoli M, Keysor J, McKinlay J. Prevalence of Foot and Ankle Conditions in a Multiethnic Community Sample of Older Adults. Am J Epidemiol. 2004;159:491-498. doi:10.1093/aje/kwh071
- Cameron, H., Fedorkow, D.: Revision rates in forefoot surgery. Foot Ankle 1982;3:47-49.
- Thompson FM, Coughlin MJ. The High Price of High-Fashion Footwear. Vol 76.; 1994.
- Fernández C, Wagner E, Ortiz C. Lesser Toes Proximal Interphalangeal Joint Fusion in Rigid Claw Toes. Foot Ankle Clin. 2012;17:473-480. doi:10.1016/j.fcl.2012.07.004
- Coughlin M. Lesser toe abnormalities. Instr Course Lect. 2003;52:421-444. doi:10.2106/00004623-200208000-00023
- Creighton RE, Blustein SM. Buried kirschner wire fixation in digital fusion. The Journal of Foot and Ankle Surgery. 1995;34(6):567-570. doi:10.1016/S1067-2516(09)80080-X
- Klaus Buckup, Johannes Buckup. Clinical Tests for the Musculoskeletal System . 3rd edition. Thieme; 2016.
- Патент № 2787230 Российская Федерация, МПК А61В 17/56 МПК A61B 17/56 (2006.01) Способ лечения молоткообразной деформации пальцев стопы скользящей остеотомией: №2022113180: заявл.
- 17.05.2022; опубл. 30.12.2022 / Процко В. Г., Скребцов В.В., Тамоев С.К., Никитина В. К., Скребцов А.В., Кузнецов В. В. Бюл № 1[Patent № 2787230 Russian Federation, МПК А61В 17/56 МПК A61B 17/56 (2006.01) Sposob lecheniya molotkoobraznoj deformacii pal’cev stopy skol’zyashchej osteotomiej: [ A method for treating hammertoe deformity using sliding osteotomy] №2022113180: Declared 17.05.2022; Published. 30.12.2022 Protsko V.G., Skrebtsov V.V., Tamoev S.K., Nikitina V.K., Skrebtsov A.V., Kuznetsov V.V., Bulletin No 1 (In Russian).]
- Saro C, Bengtsson AS, Lindgren U, Adami J, Blomqvist P, Felländer- Tsai L. Surgical treatment of hallux valgus and forefoot deformities in Sweden: a population-based study. Foot Ankle Int. 2008;29(3):298-304. doi:10.3113/FAI.2008.0298
- Hofmann UK, Götze M, Wiesenreiter K, Müller O, Wünschel M, Mittag F. Transfer of plantar pressure from the medial to the central forefoot in patients with hallux valgus. BMC Musculoskelet Disord. 2019;20(1). doi:10.1186/s12891-019-2531-2
- Gefen A. Stress analysis of the standing foot following surgical plantar fascia release. J Biomech. 2002;35:629-637. doi:10.1016/S0021-9290(01)00242-1
- Sharkey NA, Donahue SW, Ferris L. Biomechanical Consequences of Plantar Fascial Release or Rupture During Gait Part II: Alterations in Forefoot Loading. Foot Ankle Int. 1999;20(2):86-96. doi:10.1177/107110079902000204
- Malhotra K, Davda K, Singh D. The pathology and management of lesser toe deformities. EFORT Open Rev. 2017;1(11):409-419. Published 2017 Mar 13. doi:10.1302/2058-5241.1.160017
- Nery C, Coughlin MJ, Baumfeld D, Mann TS. Lesser Metatarsophalangeal Joint Instability: Prospective Evaluation and Repair of Plantar Plate and Capsular Insufficiency. Foot Ankle Int. 2012;33(4):301-311. doi:10.3113/FAI.2012.0301
- Chalayon O, Chertman C, Guss AD, Saltzman CL, Nickisch F, Bachus KN. Role of Plantar Plate and Surgical Reconstruction Techniques on Static Stability of Lesser Metatarsophalangeal Joints: A Biomechanical Study. Foot Ankle Int. 2013;34(10):1436-1442. doi:10.1177/1071100713491728
- Akoh CC, Phisitkul P. Plantar Plate Injury and Angular Toe Deformity. Foot Ankle Clin. 2018;23(4):703-713. doi:10.1016/j.fcl.2018.07.010
- Butterworth M. Tendon Transfers for Management of Digital and Lesser Metatarsophalangeal Joint Deformities. Clin Podiatr Med Surg. 2016;33(1):71-84. doi:https://doi.org/10.1016/j.cpm.2015.06.015
- Soule R. Operation for the correction of hammer toe. NY Med J 1910;41(13):649 – 50.
- Higgs S. Hammer toe. Med Press. 1931;131:473--475.
- Young CS. An operation for the correction of hammer toe and claw-toe. J Bone Joint Surg 1938;20(3):715–9.
- Taylor RG. An operative procedure for the treatment of hammer toe and claw-toe. JBJS. 1940;22(3).
- Dhukaram V, Hossain S, Sampath J, Barrie J. Correction of hammer toe with an extended release of the metatarsophalangeal joint. J Bone Joint Surg Br. 2002;84:986-990. doi:10.1302/0301-620X.84B7.12811
- Parrish TF. Dynamic Correction of Clawtoes. Orthopedic Clinics of North America. 1973;4(1):97-102. doi:https://doi.org/10.1016/S0030-5898(20)30507-1
- Shirzad K, Kiesau CD, DeOrio JK, Parekh SG. Lesser toe deformities. J Am Acad Orthop Surg. 2011;19(8):505-514. doi:10.5435/00124635-201108000-00006
- Бобров, Д. С., Шубкина А. А., Лычагин А. В., Слиняков Л. Ю. и др. Хирургическое лечение молоткообразной деформации пальцев стоп (обзор литературы) // Вестник РАМН. – 2019. – № 74(4). – Р. 272–282. – doi: 10.15690/vramn1096. [Bobrov DS, Shubkina AA, Lychagin AV, Slinyakov LYu, Yakimov LA. Surgical treatment of hammertoes (literature review). Annals of the Russian Academy of Medical Sciences. 2019;74(4):272–282. doi: 10.15690/vramn1096]
- Mirmiran R, Younger M. Lesser Digit Implants. Clin Podiatr Med Surg. 2019;36(4):651-661. doi:https://doi.org/10.1016/j.cpm.2019.07.001
- Ellington JK, Anderson RB, Davis WH, Cohen BE, Jones CP. Radiographic Analysis of Proximal Interphalangeal Joint Arthrodesis With an Intramedullary Fusion Device for Lesser Toe Deformities. Foot Ankle Int. 2010;31(5):372-376. doi:10.3113/FAI.2010.0372
- Catena F, Doty J, Jastifer J, Coughlin M, Stevens F. Prospective Study of Hammertoe Correction With an Intramedullary Implant. Foot & ankle international / American Orthopaedic Foot and Ankle Society [and] Swiss Foot and Ankle Society. 2014;35. doi:10.1177/1071100713519780
- Doty JF, Fogleman JA. Treatment of Rigid Hammer-Toe Deformity: Permanent Versus Removable Implant Selection. Foot Ankle Clin. 2018;23(1):91-101. doi:https://doi.org/10.1016/j.fcl.2017.09.007
- Kramer WC, Parman M, Marks RM. Hammertoe Correction With K-Wire Fixation. Foot Ankle Int. 2015;36(5):494-502. doi:10.1177/1071100714568013
- Scholl A, McCarty J, Scholl D, Mar A. Smart Toe; Implant Versus Buried Kirschner Wire for Proximal Interphalangeal Joint Arthrodesis: A Comparative Study. The Journal of Foot and Ankle Surgery. 2013;52(5):580-583. doi:10.1053/j.jfas.2013.02.007
- Witt BL, Hyer CF. Treatment of Hammertoe Deformity Using a One-piece Intramedullary Device: A Case Series. The Journal of Foot and Ankle Surgery. 2012;51(4):450-456. doi:10.1053/j.jfas.2012.04.013
- Konkel KF, Sover ER, Menger AG, Halberg JM. Hammer Toe Correction Using an Absorbable Pin. Foot Ankle Int. 2011;32(10):973-978. doi:10.3113/FAI.2011.0973
- Wagner E, O’Connell L, Radkievich R, Caicedo N, Mococain P, Wagner P. Incidence of and Functional Significance of Floating Toe After Weil Osteotomy. Foot Ankle Orthop. 2019;4:247301141989195. doi:10.1177/2473011419891956
- Ceccarini P, Ceccarini A, Rinonapoli G, Caraffa A. Correction of Hammer Toe Deformity of Lateral Toes With Subtraction Osteotomy of the Proximal Phalanx Neck. The Journal of Foot and Ankle Surgery. 2015;54(4):601-606. doi:10.1053/j.jfas.2014.11.013
- Bastías GF, Sage K, Orapin J, Schon L. Diaphyseal Proximal Phalangeal Shortening Osteotomy for Correction of Hammertoe Deformity: Operative Technique and Radiological Outcomes. Foot Ankle Spec. Published online June 18, 2021:19386400211012800. doi:10.1177/19386400211012800
- Ceccarini P, Rinonapoli G, Sebastiani E, Bisaccia M, Ceccarini A, Caraffa A. Clinical Comparison Between Shortening Osteotomy of the Proximal Phalanx Neck and Arthrodesis in Hammer Toe Surgery at Mid TermFollow-Up. The Journal of Foot and Ankle Surgery. 2019;58(2):221-225. doi:10.1053/j.jfas.2018.08.002
- Monteagudo M, Maceira E. Evolution of the Weil Osteotomy: The Triple Osteotomy. Foot Ankle Clin. 2019;24(4):599-614. doi:https://doi.org/10.1016/j.fcl.2019.08.009
- Highlander P, VonHerbulis E, Gonzalez A, Britt J, Buchman J. Complications of the Weil Osteotomy. Foot Ankle Spec. 2011;4(3):165-170. doi:10.1177/1938640011402822
- García-Fernández D, Gil-Garay E, Lora-Pablos D, De-la-Cruz- Bértolo J, Llanos-Alcázar LF. Comparative study of the Weil osteotomy with and without fixation. Foot and Ankle Surgery. 2011;17(3):103-107. doi:https://doi.org/10.1016/j.fas.2010.02.001
- Boss A, Herrmann E, Gramlich Y, et al. The Conventional Weil Osteotomy Does Not Require Screw Fixation. J Clin Med. 2023;12(2). doi:10.3390/jcm12020428
- Dang DY, Coughlin MJ. Mallet Toes, Hammertoes, Neuromas, and Metatarsophalangeal Joint Instability: 40 Years of Development in Forefoot Surgery. Indian J Orthop. 2020;54(1):3-13. doi:10.1007/s43465-019-00015-3


