Оролингвальный ангионевротический отек как осложнение системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена
Автор: Ковалева Э.А., Коригова Х.В., Вышлова А.И., Шевченко Е.В., Ахматханова Л.Х.Б., Рамазанов Г.Р., Алиев И.С.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клинический случай
Статья в выпуске: 5 т.13, 2023 года.
Бесплатный доступ
Оролингвальный ангионевротический отёк - редкое, но крайне опасное осложнение системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена, частота развития которого достигает 2,2-5,1 %. Оролингвальный ангионевротический отёк является жизнеугрожающим состоянием, так как может привести к нарушению проходимости дыхательных путей и асфиксии. Представлен анализ клинического случая оролингвального ангионевротического отёка как осложнения системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена, представлены факторы риска его развития и методы лечения. Необходима оценка выраженности отёка каждые 30-60 минут после системной тромболитической терапии для того, чтобы не пропустить момент эскалации процесса. Для лечения оролингвального ангионевротического отёка применяют антигистаминные препараты, глюкокортикостероиды и адреналин, в случае прогрессирующего отёка и нарушения проходимости дыхательных путей выполняют экстренную интубацию трахеи с последующей искусственной вентиляцией лёгких.
Острое нарушение мозгового кровообращения, реперфузионная терапия, рекомбинантный тканевой активатор плазминогена, оролингвальный ангионевротический отек
Короткий адрес: https://sciup.org/143181075
IDR: 143181075 | УДК: 616.8-009.852 | DOI: 10.20340/vmi-rvz.2023.5.CASE.6
Orolingual angioedema as a complication of systemic thrombolytic therapy with recombinant tissue plasminogen activator
Orolingual angioedema is a rare, but extremely dangerous complication of systemic thrombolytic therapy with recombinant tissue plasminogen activator, the incidence of which reaches 2.2-5.1 %. Orolingual angioedema is a life-threatening condition, as it can lead to airway obstruction and asphyxia. An analysis of a clinical case of orolingual angioedema as a complication of systemic thrombolytic therapy using a recombinant tissue plasminogen activator is presented, risk factors for its development and treatment methods are presented. Orolingual angioedema is a rare life-threatening complication of systemic thrombolytic therapy with recombinant tissue plasminogen activator. It is necessary to assess the severity of edema every 30-60 minutes after systemic thrombolytic therapy in order not to miss the moment of escalation of the process. For the treatment of orolingual angioedema, antihistamines, glucocorticosteroids and adrenaline are used, in case of progressive edema and impaired airway patency, emergency tracheal intubation is performed, followed by artificial ventilation of the lungs.
Текст научной статьи Оролингвальный ангионевротический отек как осложнение системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена
Со времени публикации результатов первого в мире исследования NINDS (1995), доказавшего безопасность и эффективность системной тромболитической терапии (сТЛТ) у пациентов с ишемическим инсультом (ИИ) при помощи рекомбинантного тканевого активатора плазминогена (rt-PA), прошло вот уже более четверти века [0] . С тех пор многое изменилось, расширено терапевтическое окно для сТЛТ с 3 до 4,5 часов, более того, протокол с применением мультимодальной нейровизуализации позволяет выполнять сТЛТ пациентам с неустановленным временем начала заболевания, применение антикоагулянтов перестало быть абсолютным противопоказанием для cТЛТ, а эндоваскулярное лечение ИИ является рутинной клинической практикой [2 –4] . Неизменными остались осложнения реперфузионной терапии. Симптомная геморрагическая трансформация, частота развития которой в среднем составляет 2–7 %, является не единственным жизнеугрожающим осложнением системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена [5, 6] . Оролингвальный ангионевротический отек (ОЛАНО) – хоть и редкое, но крайне опасное осложнение сТЛТ при помощи rt-PA, частота развития которого достигает 2,2–5,1 % [7, 8] . Установлено, что предшествующий сТЛТ приём ингибиторов ангиотензинпревращаю-щего фермента (иАПФ) увеличивает риск развития оро-лингвального ангионевротического отёка, а именно он случается у 1 из 6 подобных пациентов [7] . Оролингваль-ный ангионевротический отёк является жизнеугрожающим состоянием, так как может привести к нарушению проходимости дыхательных путей и асфиксии [9] .
Цель исследования: описать случай оролингваль-ного ангионевротического отёка как осложнения системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена.
Клиническое наблюдение
Пациентка 67 лет доставлена бригадой скорой медицинской помощи в приёмное отделение НИИ СП им. Н.В. Склифосовского с жалобами на слабость в левых конечностях, которая появилась 2 часа назад. Из анамнеза известно, что пациентка длительное время страдала артериальной гипертензией, регулярно принимала нифедипин в дозе 10 мг 3 раза в сутки. При поступлении – частота дыхательных движений – 17 в минуту, артериальное давление – 178/70 мм рт. ст., частота сердечных сокращений (ЧСС) – 84 в минуту, пульс ритмичный. Рост – 155 см, вес – 85 кг, индекс массы тела – 35,3 кг/м2 (ожирение 2 степени). Сознание ясное, дизартрия лёгкой степени, расходящийся горизонтальный страбизм за счёт левого глазного яблока, слабость нижней половины мимической мускулатуры слева, в левых конечностях – плегия в руке, в ноге – мышечная сила снижена до 2-х баллов, гемигипестезия слева, National Institutes of Health Stroke Scale (NIHSS) – 14 баллов. В клиническом и коагулогиче-ском анализах крови – без отклонений, в биохимическом анализе – гипергликемия (9,79 ммоль/л). По данным электрокардиографии – синусовый ритм с ЧСС 85 в минуту.
При компьютерной томографии (КТ) головного мозга, выполненной через 126 минут от начала заболевания, патологии не выявлено, Alberta Stroke Program Early CT Score (ASPECTS) – 10 баллов. При КТ-ангиографии (КТА) экстра- и интракраниальных артерий окклюзий не обнаружено (рис. 1).
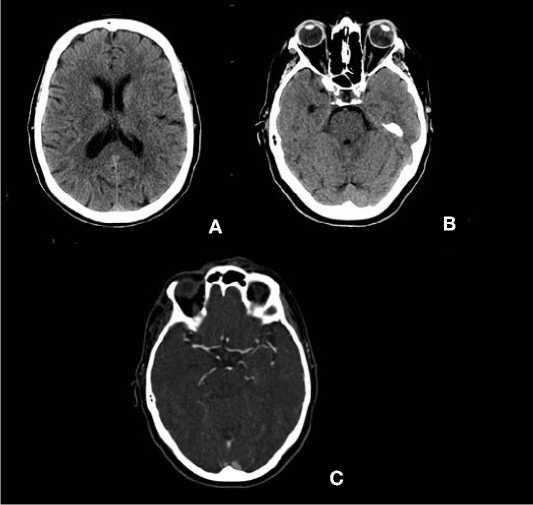
Рисунок 1. КТ головного мозга и КТА интракраниальных артерий при поступлении в стационар – патологии не выявлено: А, В – КТ головного мозга, аксиальный срез, ASPECTS 10 баллов; С – КТА интракраниальных артерий, аксиальный срез
Figure 1. CT scan of the brain and CTA of intracranial arteries on admission to hospital – no pathology detected: A, В – CT scan of the brain, axial slice, ASPECTS 10 points; С – CTA of intracranial arteries, axial slice
Учитывая время развития заболевания (появление симптомов за 2 часа до госпитализации) и выраженный неврологический дефицит (NIHSS – 14 баллов), пациентке показано выполнение сТЛТ. Системная тромболитическая терапия при помощи rt-PA в дозе 0,9 мг/кг массы тела начата через 139 минут от дебюта заболевания. С учётом массы тела пациентки общая доза rt-PA составила 76,5 мг, из которых 7,65 мг введены болюсно в течение 1 минуты, а 68,85 мг в течение 60 минут. Тромбэктомия пациентке не была показана ввиду отсутствия тромбоза инсульт-связанной церебральной артерии по данным КТА.
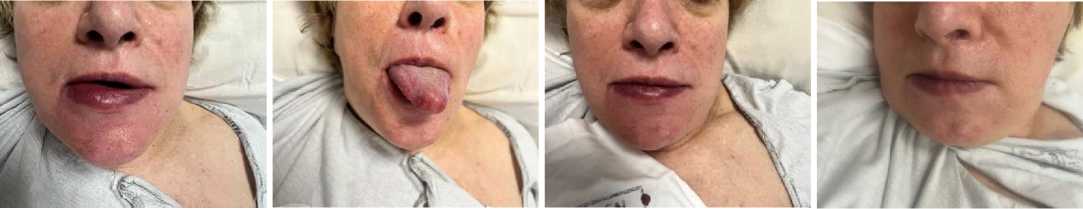
После окончания сТЛТ в неврологическом статусе отмечен минимальный положительный эффект – регресс дизартрии (NIHSS – 13 баллов). Через 60 минут после завершения сТЛТ у пациентки появился отёк нижней губы и языка, состояние расценено как осложнение введения rt-PA – ОЛАНО (рис. 2, А, В). Затруднения дыхания, сыпи, а также других нежелательных реакций не было. Для купирования оролингвального ангионевротического отёка пациентке незамедлительно ввели внутривенно 1 мл (20 мг/мл) хлоропирамина гидрохлорида, в течение 5 минут отметили положительный эффект – небольшой регресс отёка языка. В течение 12 часов проявления ОЛАНО полностью регрессировали (рис. 2, С, D).
А
C
D
Рисунок 2. Оролингвальный ангионевротический отек после сТЛТ при помощи rt-PA: А, B – сразу после развития ОЛАНО, C – через 8 часов после появления оролингвального ангионевротического отека, D – через 12 часов после развития ОЛАНО
Figure 2. Orolingual angioedema after rt-PA-mediated sTLT: A, B – immediately after OLANO development, C – 8 hours after the onset of orolingual angioedema, D – 12 hours after OLANO development
При контрольной КТ головного мозга (через 24 часа после сТЛТ) диагностированы ишемические изменения объемом 0,5 см3 в области ствола мозга справа, радиологических признаков геморрагической трансформации не выявлено (рис. 3). В неврологическом статусе – сознание ясное, расходящийся горизонтальный страбизм за счёт левого глазного яблока, слабость нижней половины мимической мускулатуры слева, плегия в левой верхней конечности, в нижней конечности слева мышечная сила снижена до 2-х баллов, гемигипестезия слева, NIHSS – 13 баллов.
По результатам МРТ головного мозга на 6-е сутки госпитализации выявлен очаг подострых ишемических изменений в правых отделах Варолиевого моста размером 18,5 x 15 мм (рис. 4).
На 14-е сутки пациентка в удовлетворительном состоянии с частичным регрессом неврологической симптоматики (слабость нижней половины мимической мускулатуры слева, левосторонний гемипарез – мышечная сила в верхней конечности – 1 балл, в проксимальных отделах нижней конечности – 3 балла, в дистальных отделах – 2 балла, гемигипестезия слева, NIHSS – 8 баллов, модифицированная шкала Рэнкина – 4 балла, индекс Бартел – 30 баллов, индекс мобильности Ривермид – 3 балла) переведена в реабилитационный центр.
Обсуждение
В настоящее время реперфузионная терапия является основным методом лечения пациентов с ИИ [10] . Безопасность и эффективность сТЛТ при помощи rt-PA у пациентов с ИИ в пределах 3 часов, а в последующем 4,5 часов от начала симптомов заболевания была продемонстрирована в исследованиях NINDS (1995) и ECASS III (2008) [0, 2] . Тем не менее, сТЛТ может сопровождаться развитием жизнеугрожающих осложнений, одним из которых является ОЛАНО [8] .
Основными факторами риска развития ОЛАНО при проведении сТЛТ при помощи rt-PA являются прием иАПФ (относительный риск 13,6) и инсульт в бассейне средней мозговой артерии (относительный риск 6,4) [11] . В нашем случае пациентка не принимала иАПФ, а ишемический инсульт у неё развился в вертебробазилярном бассейне, однако после введения rt-PA у неё появился отёк нижней губы и языка. Как и в нашем клиническом наблюдении, в большинстве случаев ОЛАНО развивается через час после завершения введения rt-PA [12 –17] .
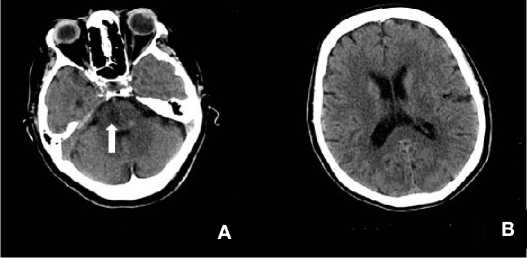
Рисунок 3. КТ головного мозга через 24 после сТЛТ, аксиальные срезы: стрелкой показаны ишемические изменения в области ствола мозга справа
Figure 3. CT of the brain 24 after STLT, axial slices: arrow shows ischaemic changes in the brainstem region on the right side
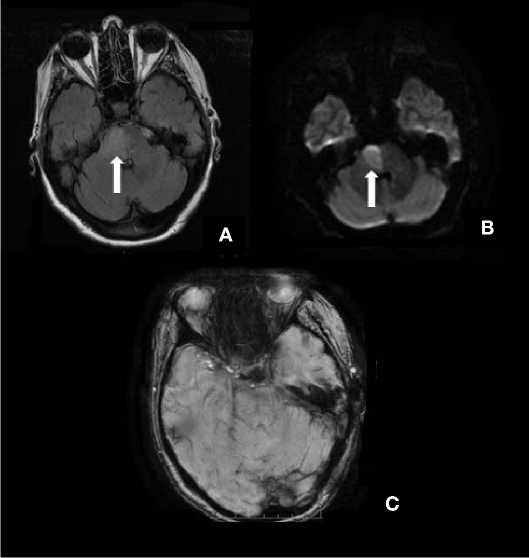
Рисунок 4. МРТ головного мозга на 6-е сутки госпитализации, аксиальные срезы, стрелкой обозначены ишемические изменения в правых отделах Варолиевого моста: А – Т2 FLAIR, В – DWI, С – Т2* SW Figure 4. MRI of the brain on the 6th day of hospitalisation, axial slices, arrow indicates ischaemic changes in the right side of the Variolian bridge: A – T2 FLAIR, В – DWI, С – T2* SW
Оролингвальный ангионевротический отёк обычно протекает в лёгкой форме и купируется самостоятельно в течение 24 часов, однако в некоторых случаях он может быстро прогрессировать, вызывать обструкцию дыхательных путей и асфиксии [9, 18] . Для лечения ОЛАНО применяют антигистаминные препараты, глюкокортикостероиды и адреналин. При прогрессирующем отёке и обструкции дыхательных путей выполняют экстренную интубацию трахеи с последующей искусственной вентиляцией лёгких [9] . В нашем случае развитие ОЛАНО не сопровождалось нарушением проходимости дыхательных путей, а клинические проявления отёка полностью регрессировали через 12 часов после введения хлоропирамина гидрохлорида.
Выводы
Оролингвальный ангионевротический отёк – редкое жизнеугрожающее осложнение системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена. Необходима оценка выраженности отёка каждые 30–60 минут после системной тромболитической терапии для того, чтобы не пропустить момент эскалации процесса. Для лечения оролингвального ангионевротического отёка применяют антигистаминные препараты, глюкокортикостероиды и адреналин, в случае прогрессирующего отёка и нарушения проходимости дыхательных путей выполняют экстренную интубацию трахеи с последующей искусственной вентиляцией лёгких.
Список литературы Оролингвальный ангионевротический отек как осложнение системной тромболитической терапии при помощи рекомбинантного тканевого активатора плазминогена
- National Institute of Neurological Disorders and Stroke rt-PA Stroke Study Group. Tissue plasminogen activator for acute ischemic stroke. N Engl J Med. 1995;333(24):1581 -1587. PMID: 7477192 https://doi.org/10.1056/NEJM199512143332401
- Hacke W, Kaste M, Bluhmki E, Brozman M, Davalos A, Guidetti D, et al. Thrombolysis with alteplase 3 to 4.5 hours after acute ischemic stroke. N Engl J Med. 2008;359(13):1317-1329. PMID: 18815396 https://doi.org/10.1056/NEJMoa0804656
- Pollack CV Jr, Reilly PA, van Ryn J, Eikelboom JW, Glund S, Bernstein RA, et al. Idarucizumab for Dabigatran Reversal - Full Cohort Analysis. N Engl J Med. 2017;377(5):431-441. PMID: 28693366 https://doi.org/10.1056/NEJMoa1707278
- Протокол реперфузионной терапии острого ишемического инсульта. Москва, 2019. [4 Protocol of reperfusion therapy of acute ischemic stroke. Moscow, 2019. (In Russ)]. URL: https://rehabrus.ru/Docs/2020/protokol_14_12_18_isprav.pdf7ysclid = l1ue8f629g
- Seet RC, Rabinstein AA. Symptomatic intracranial hemorrhage following intravenous thrombolysis for acute ischemic stroke: a critical review of case definitions. Cerebrovasc Dis. 2012;34(2):106-114. PMID: 22868870 https://doi.org/10.1159/000339675
- Yaghi S, Willey JZ, Cucchiara B, Goldstein JN, Gonzales NR, Khatri P, et al. Treatment and Outcome of Hemorrhagic Transformation After Intravenous Alteplase in Acute Ischemic Stroke: A Scientific Statement for Healthcare Professionals from the American Heart Association/American Stroke Association. Stroke. 2017;48(12):e343-e361. PMID: 29097489 https://doi.org/10.1161/STR.0000000000000152
- Myslimi F, Caparros F, Dequatre-Ponchelle N, Moulin S, Gautier S, Girardie P, et al. Orolingual Angioedema During or After Thrombolysis for Cerebral Ischemia. Stroke. 2016;47(7):1825-1830. https://doi.org/10.1161/STR0KEAHA.116.013334
- Hill MD, Barber PA, Takahashi J, Demchuk AM, Feasby TE, Buchan AM. Anaphylactoid reactions and angioedema during alteplase treatment of acute ischemic stroke. CMAJ. 2000;162(9):1281-1284. PMID: 10813008
- Rathbun KM. Angioedema after thrombolysis with tissue plasminogen activator: an airway emergency. Oxf Med Case Reports. 2019;2019(1):omy112. PMID: 30697429 https://doi.org/10.1093/omcr/omy112 eCollection 2019 Jan.
- Powers WJ, Rabinstein AA, Ackerson T, Adeoye OM, Bambakidis NC, Becker K, et al. 2018 Guidelines for the Early Management of Patients with Acute Ischemic Stroke A Guideline for Healthcare Professionals from the American Heart Association/American Stroke Association. Stroke. 2018;49(3):e46-e99. PMID: 29367334 https://doi.org/10.1161/STR.0000000000000158
- Hill MD, Lye T, Moss H, Barber PA, Demchuk AM, Newcommon NJ, et al. Hemi-orolingual angioedema and ACE inhibition after alteplase treatment of stroke. Neurology. 2003;60(9):1525-1527. PMID: 12743244 https://doi.org/10.1212/01.wnl.0000058840.66596.1a
- Engelter ST, Fluri F, Buitrago-Tellez C, Marsch S, Steck AJ, Rüegg S, et al. Life-threatening orolingual angioedema during thrombolysis in acute ischemic stroke. J Neurol. 2005;252(10):1167-1170. PMID: 16184341 https://doi.org/10.1007/s00415-005-0789-9
- Werner R, Keller M, Woehrle JC. Facial angioedema and stroke. Cerebrovasc Dis. 2014;38(2):101-106. PMID: 25277776 https://doi.org/10.1159/000365205
- Wallon D, Girardie P, Bombois S, Lucas C. Angioneurotic orolingual oedema following thrombolysis in acute ischaemic stroke. BMJ Case Rep. 2010;2010:bcr0620103094. PMID: 22791493 https://doi.org/10.1136/bcr.06.2010.3094
- Papamitsakis NI, Kuyl J, Lutsep HL, Clark WM. Benign angioedema after thrombolysis for acute stroke. J Stroke Cerebrovasc Dis. 2000;9(2):79-81. PMID: 17895201 https://doi.org/10.1053/jscd.2000.0090079
- Rafii MS, Koenig M, Ziai WC. Orolingual angioedema associated with ACE inhibitor use after rrtPA treatment of acute stroke. Neurology. 2005;65(12):1906. PMID: 16380611 https://doi.orgZ0.1212/01.wnl.0000190262.59672.4c
- Fugate JE, Kalimullah EA, Wijdicks EFM. Angioedema after rtPA: what neurointensivists should know. Neurocrit Care. 2012;16(3):440-443. PMID: 22311232 https://doi.org/10.1007/s12028-012-9678-0
- Wang Y, Sun H, Wang GN, Zhang XM, Zhang JS. Orolingual angioedema during thrombolysis in acute ischemic stroke: A case report. World JEmergMed. 2022;13(1):71-73. PMID: 35003421 https://doi.org/10.5847/wjemJ.1920-8642.2022.008


