Особенности применения элементов реконструктивной хирургии при лечении огнестрельных ран кисти и предплечья на этапе оказания специализированной медицинской помощи
Автор: Крайнюков П.Е., Николенко В.К., Погосов Н.В., Евстигнеев Д.В., Колодкин Б.Б.
Журнал: Московский хирургический журнал @mossj
Рубрика: Военно-полевая хирургия
Статья в выпуске: 4 (90), 2024 года.
Бесплатный доступ
Введение. Хирургическая тактика и непосредственно выбор метода лечения пациентов с огнестрельными ранениями кисти и предплечья являются важными вопросами в хирургии кисти.Материалы и методы исследования. Проведено клиническое исследование на основе лечения 24 пациентов с огнестрельными ранениями кисти и предплечья на этапе оказания специализированной медицинской помощи. Исследование проводилось на госпитальном этапе и отслеживались отдаленные результаты.Результаты. Результаты исследования показали высокую эффективность этапного хирургического лечения с элементами реконструктивной хирургии в выборе метода для скорейшего очищения загрязненной раны и сокращения сроков реабилитации.Заключение. Применение этапного хирургического лечения с элементами реконструктивной хирургии в выборе метода для скорейшего очищения загрязненной раны и сокращения сроков реабилитации. Программируемое этапное хирургическое лечения с элементами реконструкции поврежденных анатомических структур позволило эффективнее бороться с отеком и болью, создать условия для скорейшего восстановления функции кисти и верхней конечности в целом, являющихся основными факторами благоприятного течения раневого процесса. Удалось сократить средний срок лечения и реабилитации раненых с 5-6 до 3-4 мес, что способствовало ранней социально-трудовой адаптации.
Огнестрельные ранения кисти и предплечья, хирургическая инфекция, реконструктивная хирургия, шов сухожилий и нервов, дефект костей, этап оказания специализированной медицинской помощи
Короткий адрес: https://sciup.org/142243493
IDR: 142243493 | УДК: 617-089.844 | DOI: 10.17238/2072-3180-2024-4-161-170
Features if using reconstructive surgery elements in the treatment of gunshot wounds of the hand and forearm at the stage of specialized medical care
Introduction. Surgical tactics and the direct choice of treatment for patients with gunshot wounds of the hand and forearm are important issues in hand surgery.Materials and methods of research. A clinical study was conducted based on the treatment of 24 patients with gunshot wounds to the hand and forearm at the stage of providing specialized medical care. The study was conducted at the hospital stage and remote results were monitored.Treatment results. The results of the study showed the high efficiency of using special software in the preoperative period in order to select the optimal surgical approach and further combat pain, swelling and improve microcirculation and, as a result, create favorable conditions for wound healing and reduce hospitalization.Conclusion. The use of staged surgical treatment with elements of reconstructive surgery in choosing a method for the fastest possible cleaning of a contaminated wound and reducing the rehabilitation period. Programmed staged surgical treatment with elements of reconstruction of damaged anatomical structures made it possible to more effectively combat swelling and pain, create conditions for the fastest possible restoration of the function of the hand and upper limb as a whole, which are the main factors in the favorable course of the wound process. It was possible to reduce the average period of treatment and rehabilitation of the wounded from 5-6 to 3-4 months, which contributed to early social and labor adaptation.
Текст научной статьи Особенности применения элементов реконструктивной хирургии при лечении огнестрельных ран кисти и предплечья на этапе оказания специализированной медицинской помощи
Хирургическая тактика и непосредственно выбор метода лечения пациентов с огнестрельными ранениями кисти и предплечья являются важными вопросами в хирургии кисти, что обусловлено возрастающей частотой патологии, а также неблагоприятными клиническими исходами (контрактуры, функциональные нарушения, косметические дефекты, утраты части конечности), особенно при выборе радикальной (агрессивной) хирургической тактики [2]. Большинство авторов придерживаются двухэтапного лечения: первый этап направлен на полное очищение и заживление раны и только вторым этапом выполняются восстановление поврежденных анатомических структур [1, 6, 7]. Некоторые авторы считают возможным выполнения реконструктивных элементов в рамках первичной и повторной хирургической обработки ран [3, 5, 9, 10]. Однако общепризнанный системный подход не позволяет добиться сокращения сроков лечения и реабилитации [1, 2, 6].
Предпринималось множество попыток улучшения результатов лечения в рамках данного подхода за счет модернизации способов дренирования или применения инновационных перевязочных материалов, для сокращения сроков заживления первичной раны, но не решался вопрос реконструктивного лечения [8, 9]. В этой связи успешное лечение огнестрельных ран кисти и предплечья является важной социальной проблемой [4].
Материал и методы
Нами проведено хирургическое лечение 24 пациентов с данной нозологической категорией с применением этапного хирургического лечения с элементами реконструктивной хирургии для достижения хорошего функционального результата. Ретроспективно изучено 24 истории болезни раненых, лечение которых осуществлялось по общепринятым стандартам. Пациенты в обеих группах были сопоставимы по возрасту (18–55 лет), применялись единые виды анестезии, в послеоперационный период проводились перевязки с водорастворимыми мазями и иммобилизация сегмента пораженной конечности. Все обследованные были практически здоровыми до получения ранения. Пол пациента не учитывался.
Важным этапом лечения пациентов с ранениями кисти и предплечья явилось предоперационное планирование (рентген, КТ, УЗИ нервов и сосудов) и непосредственно полнота хирургической обработки с элементами реконструктивной хирургии или подготовкой к ней. Оптимальный хирургиче- ский доступ и адекватная анестезия позволили выполнить некрэктомию, шов артерий, декомпрессию и транспозицию нервов, выделение разорванных или поврежденных сухожилий в должном объеме с последующим укрытием важных анатомических структур местными тканями и защитой их от агрессивного воздействия воспалительного процесса, внешней среды и местно применяемых лекарств, репозицию и стабилизацию костных отломков переломов. Это способствовало улучшению лимфо- и кровообращения, улучшению иннервации, также благоприятно влияло на борьбу с болевым синдромом и, как следствие, способствовало снижению рисков нагноения и созданию условий для раннего восстановления или улучшений поврежденных функций сегмента.
Предложенная нами методика многоэтапного хирургического лечения не разделяет два больших этапа лечения: 1-й – очищения и заживления раны, 2-й – реконструкции анатомических поврежденных структур. Предложенный подход формирует единый лечебный процесс, направленный на одновременное заживление раны и восстановление или улучшение утраченной функции сегмента конечности. Реализовать данным алгоритм представляется возможным на этапе оказания специализированной медицинской помощи, но при соблюдении преемственности в оказании медицинской помощи, с возможностью внедрения его элементов на этапах оказания первой врачебной и квалифицированной медицинской помощи, что благотворно влияло бы на результаты лечения и способствовало бы сокращению срока лечения.
При поступлении раненого на этап оказания специализированной медицинской помощи необходимо в кратчайшие сроки провести дообследование в полном объеме, стабилизировать гемодинамические показатели и спланировать предстоящий объем повторной (первичной или вторичной) хирургической обработки.
После предоперационного планирования выполняется хирургическое пособие в следующем объеме. При операциях на кисти и предплечье необходимо наложить отжимной жгут выше ранения, при необходимости выполнить дополнительные разрезы для лучшей визуализации состояния мягких тканей в зоне ранения и локализации анатомических структур относительно раны на предмет их возможного повреждения (нервы, артерии, сухожилия). При огнестрельных оскольчатых переломах костей и их дефектах необходимо выполнить стабилизацию сегмента путем наложения аппарата наружной фиксации, в некоторых случаях возможно ведение данных ран в гипсовой повязке. При выявлении поврежденных структур, они должны быть выделены и, по возможности, восстановлены либо временно перемещены в зону здоровых тканей. Если жизнеспособность нерва или сухожилия вызывает сомнения, необходимо максимально деликатно выполнить не-кроэктомию, затем край структуры прошить и уложить в зону здоровых тканей, при этом отграничить от зоны воспаления и от воздействия внешней среды. При ранении нерва важно выполнить его декомпрессию и переневрально ввести 0,5 % раствор новокаина, что позволит уменьшить болевой синдром, а в последующем – восстановить проводимость по нему импульсов. При повреждении одной артерии (из двух) на предплечье возможна ее перевязка, в остальных случаях необходимы шов артерии или ее протезирование. При повреждении сухожилий основная задача – максимально сохранить их длину и укрыть их местными мягкими тканями.
Первичная хирургическая обработка также направлена на удаление загрязнения раны путем ее обильного промывания стерильными растворами в большом количестве, удаление инородных тел, особенно находящихся в проекции сосудов и нервов, раздренирования гематом и затеков с последующим дренированием.
Важным элементом лечения является бактериологическое исследование микрофлоры раны для последующего подбора антибиотиков и гистологическое исследования – для понимания степени повреждения тканей в зоне их резекции при некрото-мии. Швы на кожу накладываются исключительно наводящие, не препятствующие дренированию раны, но укрывающие оголенные участки костей, нервов, артерий, сухожилий. В рану рыхло укладываются марлевые салфетки с водорастворимыми мазями или сорбентами. Следующая перевязка планируется исходя из обширности и тяжести повреждения. Перевязки выполняются до полного очищения раны с постепенным закрытием кожного дефекта при его наличии. На заключительном этапе перед полным закрытием раны выполняется реконструкция анатомических структур. Благодаря их правильному расположению в ране к данному моменту даже сильно поврежденные структуры восстанавливаются. А в выраженном рубцовом процессе ранее прошитые элементы легко найти по кончикам оставленных ниток (меток). Также при шве нерва и сухожилия их стараются расположить вне рубцового процесса и иссечь рубцовую ткань, что благоприятно сказывается на качестве восстанавливаемой функции сегмента. Однако швы на кожу накладываются редкие, с обязательным дренированием.
Предложенный метод лечения требует больше времени на первую предоперационную подготовку и саму операцию, но позволяет значительно сократить время на последующих этапных перевязках и подготовить рану к ее закрытию с одновременным восстановлением анатомически значимых структур поврежденного сегмента. В целом наш метод позволяет улучшить прогноз на восстановление, сократить сроки лечения и реабилитации и уменьшить количество и объем повторных операций после заживления раны.
Результаты и обсуждение
Все пациенты (n=48, в т. ч. 24 прооперированые нами пациента) были распределены по тяжести заболевания, срокам оказания медицинской помощи и ее видам (квалифицированная и специализированная) и возникшим осложнениям в ходе лечения. Средний срок выздоровления у пациентов, проходивших лечения с применением разработанного нами протокола, составил 2–3мес, при стандартном лечении – 3–4 мес.
Тяжесть заболевания раненых определялась следующими критериями: 1) анамнез (условия получения ранения: температура окружающей среды, время начала оказания врачебной помощи); 2) клиническая картина (гемодинамические показатели, жалобы, выраженность болевого синдрома); 3) местный статус (характер ранения: изолированное или сочетанное, объем повреждений); 4) данные лабораторных и инструментальных исследований (общий анализ крови, рентгенография, УЗИ, КТ, пульсоксиметрия поврежденного сегмента). Данные показатели оценивались в балльной системе, по специально разработанной шкале оценки тяжести повреждения сегмента и общего состояния. Раненые с легкой степенью тяжести получали минимальный объем помощи после необходимого обследования, основное лечение было направлено на профилактику гнойно-воспалительных заболеваний, реабилитацию и разработку поврежденной конечности (10 баллов), со средней и тяжелой – проводилось полноценное хирургическое лечение с максимально ранним включением элементов реконструктивной хирургии (20 и 30 баллов соответственно). Показатели (баллы) оценки представлены в таблице 1.
Таблица 1
Оценка тяжести раненных в кисть и предплечье
Assessment of the severity of injuries to the hand and forearm
Table 1
|
Характер обследования Type of examination |
Критерии Criteria |
Баллы Points |
Сумма баллов Total points |
|
Анамнестические данные Anamnestic data |
Ранение 3 сут и больше Injury lasting 3 days or more |
4 |
0–10 |
|
Оказание врачебной помощи в первые 24 ч Medical care in the first 24 hours |
2 |
||
|
Условия внешней среды (температура ниже 10°С или выше 30°С) Environmental conditions (temperature below 10°C or above 30°C) |
1 |
||
|
Адекватность наложения жгута Adequacy of tourniquet application |
3 |
||
|
Клинические признаки Clinical signs |
Лихорадка, озноб, повышенное потоотделение: Fever, chills, increased sweating: |
2 |
0–5 |
|
Температура тела 37,1–37,5°С Body temperature 37.1–37.5°C |
1 |
||
|
Температура тела 37,6–38,5°С Body temperature 37.6–38.5°C |
2 |
||
|
Температура тела выше 38,5°С Body temperature above 38.5°C |
3 |
||
|
Местный статус Local status |
Интенсивность болевого синдрома по шкале ВАШ: 1–3 балла – легкая, 4–7 – средняя, 8–10 – высокая Pain intensity on a VAS scale: 1–3 points – easy, 4–7 – medium, 8–10 – high |
easy
|
0–10 |
|
Локализация, отек, цвет кожных покровов, напряжение тканей, локальная температура Localization, edema, skin color, tissue tension, local temperature |
4 |
||
|
Нейротрофические расстройства, нарушение функции кисти Neurotrophic disorders, impaired hand function |
2 |
||
|
Признаки крепитации, обильное патологическое отделяемое Signs of crepitation, abundant pathological discharge |
3 |
Продолжение Таблицы 2
|
Данные лабораторного и инструментального обследования Laboratory and instrumental examination data |
Лейкоцитоз или лейкопения с изменением формулы крови Leukocytosis or leukopenia with a change in blood formula |
2 |
0–10 |
|
Рентгенологические (КТ) – обширное разрушение костных структур, УЗИ-признаки повреждения нервов и сосудов X-ray (CT) – extensive destruction of bone structures, ultrasound-signs of damage to nerves and blood vessels |
4 |
||
|
Фистулография, УЗИ, КТ: признаки гематом и затеков, наличия воздуха в подкожно-жировой клетчатке Fistulography, ultrasound, CT: signs of hematomas and swelling, the presence of air in subcutaneous fat |
2 |
||
|
Пульсоксиметрия – снижения сатурации и амплитуды пульсовой волны Pulse oximetry – reduction of saturation and amplitude of the pulse wave |
4 |
||
|
Общая сумма баллов The total amount of points |
0–35 |
||
При поступлении у пациента собирался анамнез, оценивалась медицинская документация с предыдущих этапов оказания медицинской помощи, общее состояние, местный статус, наличие и влияние сопутствующих заболеваний и ранений на течение раневого процесса верхней конечности, проводились необходимые лабораторно-инструментальные исследования. После предварительной подготовки проводилась повторная (первичная) хирургическая обработка с учетом ранее описанного метода с применением элементов реконструктивной хирургии пораженного сегмента конечности, последующим планированием перевязок и финальным этапом восстановительной хирургии и закрытии раны (рис. 1, 2).
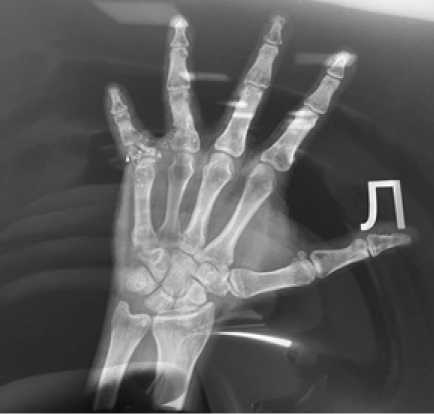
Рис. 1. Огнестрельный перелом проксимальной фаланги с дефектом костной ткани 90 %
Fig. 1. Gunshot fracture of the proximal phalanx with a bone defect 90 %
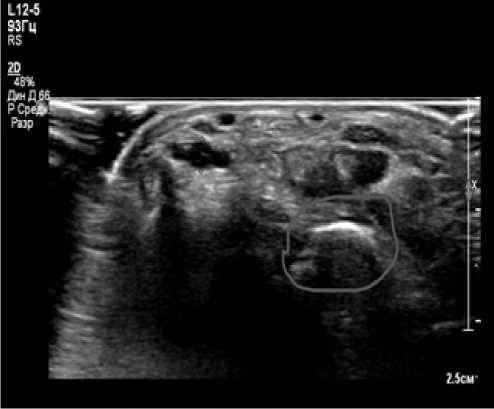
Рис. 2. Вторично ранящий элемент (стекло) в области ладонной поверхности правой кисти. В-режим, поперечное сканирование Fig. 2. A secondary injuring element (glass) in the area of the palm surface of the right hand. B-mode, cross-scan
Затем в условиях операционной под проводниковой или общей анестезией выполнялось хирургическое вмешательство в объеме – вскрытие, санация, некрэктомия и дренирование при необходимости и возможности с элементами реконструктивной хирургии (рис. 3–5).
Послеоперационное ведение и наблюдение осуществлялись согласно разработанному протоколу лечения и этапными перевязками и после окончательного очищения раны выполнялось закрытие кожного дефекта с максимально возможными реконструктивными элементами хирургии (рис. 5).
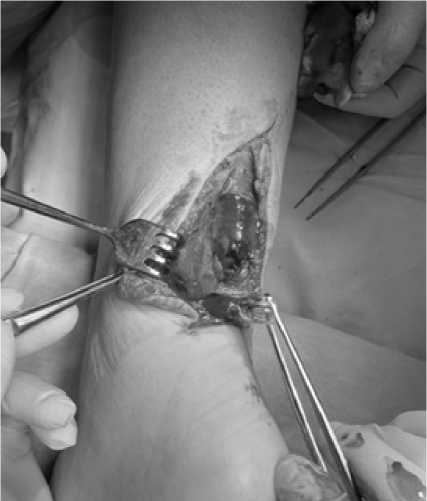
Рис. 4. Выделения концов поврежденного сухожилия
Fig. 4. Allocation of the ends of the damaged tendon
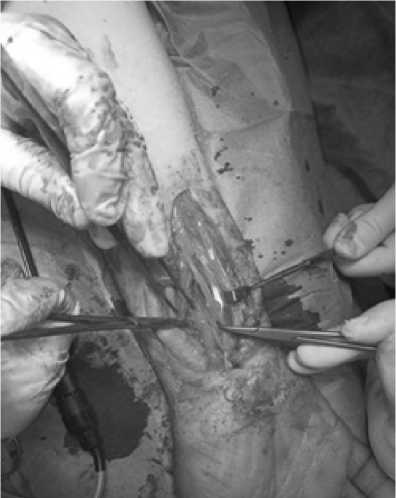
Рис. 3. Выделения концов поврежденного нерва с декомпрессией
Fig. 3. Isolation of the ends of the damaged nerve with decompression
А БВ
А BC
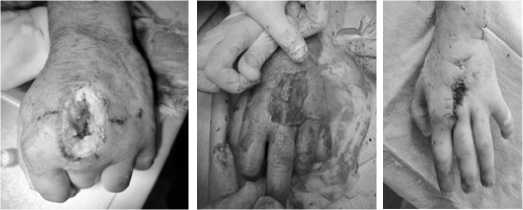
Рис. 5. А – рана при поступлении – огнестрельный перелом 3 пястной кости с разрывом разгибателя 3 пальца. Б – рана через 7сут, подготовленная к закрытию кожного дефекта и шву сухожилия (выделения концов поврежденного сухожилия и его шов). В – рана зажила через 2 недели, гипс снят через 4 недели вместе со швами
Fig. 5. A – wound upon admission – a gunshot fracture of the 3rd metacarpal bone with a rupture of the extensor of the 3rd finger. B – a wound after 7 days, prepared for the closure of a skin defect and a tendon suture (separation of the ends of the damaged tendon and its suture). C – the wound healed after 2 weeks, the cast was removed after 4 weeks along with the stitches
Сравнительные результаты оценки эффективности предложенного метода и стандартного двухэтапного лечения представлены в таблице 2.
Для иллюстрации изложенного материала приводим описание клинического случая.
Раненый матрос, 50 лет, поступил в ЦВКГ им. П.В.Мандрыка с диагнозом: Сочетанное минно-взрывное ранение от 05.02.2024 г. Прободное ранение правого глазного яблока с внутриглазным инородным телом, гемофтальмом, отслойкой сетчатки. Прободное ранение левого глазного яблока с внутриглазным инородным телом, травматической катарактой, гемофтальмом. Оскольчатый перелом костей носа. Огнестрельный, многооскольчатый перелом правой локтевой кости со смещением отломков, костным дефектом и крупным дефектом мягких тканей в области перелома, открытый вывих головки лучевой кости в плечелучевом суставе, посттравматическая невропатия лучевого нерва, дефект локтевого нерва, оскольчатые раны нижних конечностей. Открытое, тотальное, протяженное рваное ранение локтевого нерва в верхней трети правого предплечья с диастазом концов нерва 8 см. Двусторонняя акубаротравма с перфорацией обеих барабанных перепонок с понижением слуха на оба уха при восприятии шепотной речи на расстоянии 1 м каждым ухом, разговорной речи на расстоянии более 2 м на оба уха. На этапах медицинской эвакуации присоединилась внегоспитальная пневмония.
05.02.2024 г. получил минно-взрывное ранение, и 05.02 была оказана первая помощь. С 06.02 по 10.02 находился на стационаром лечении в ГБУЗ «Луганская республиканская клиническая больница» с диагнозом: Минно-взрывное ранение (от 05.02.2024 г.). Прободное склеральное ранение, внутриглазное инородное тело, гемофтальм правого глаза. Прободное роговично-склеральное ранение левого глаза. 06.02 была выполнена первичная хирургическая обработка проникающего склераль- ного ранения правого глаза с удалением внутриглазного инородного тела. 07.02 была выполнена первичная хирургическая обработка правого локтевого сустава. С 10.02 по 13.02 находился в инфекционном отделении 1602-го Военного клинического госпиталя Минобороны России с диагнозом: Внегоспитальная пневмония в S7 правого легкого с вовлечением медиальных отделов S8–S10, вирусного генеза? В последующем, 14.02 был госпитализирован в офтальмологический центр (с дневным стационаром) ЦВКГ им. П.В. Мандрыка Минобороны России для дальнейшего специализированного обследования и лечения.
Таблица 2
Сравнительные результаты хирургического лечения с использованием рекомендованного метода с элементами реконструктивной хирургии и без него при лечении огнестрельных ранений кисти и предплечья
Table 2
Comparative results of surgical treatment using the recommended method with and without elements of reconstructive surgery in the treatment of gunshot wounds of the hand and forearm
|
Показатель Indicator |
Лечение с применение элементов реконструктивной хирургии на этапах повторной хирургической обработки Treatment using elements of reconstructive surgery at the stages of repeated surgical treatment |
Двухэтапное лечение (очищение раны и ее закрытие с последующим реконструктивным этапом) Two-stage treatment (wound cleansing and closure followed by a reconstructive stage) |
||||
|
Количество пациентов Number of patients |
24 |
24 |
||||
|
Структура по тяжести состояния, % Structure by severity of the condition, % |
легкая easy |
средняя average |
тяжелая heavy |
легкая easy |
средняя average |
тяжелая heavy |
|
8 |
60 |
32 |
8 |
64 |
28 |
|
|
Частота осложнений в ходе лечения и ВХО, % The frequency of complications during treatment and secondary surgical treatment % |
0 |
4 |
4 |
2 |
9 |
9 |
|
Сроки лечения и восстановления Terms of treatment and recovery |
3 мес 3 months |
4 мес 4 months |
||||
|
Начало реабилитации после хирургического лечения The beginning of rehabilitation after surgical treatment |
через 2 мес after 2 months |
через 3 мес after 3 months |
||||
Местно: правая верхняя конечность фиксирована аппаратом наружной фиксации от кисти до верхней трети плеча. Повязки на ранах предплечья и плеча умеренно промокли геморрагическим отделяемым, повязки сняты, отмечается выраженная отечность правого предплечья и кисти, патологическая подвижность отломков локтевой кости в области верхней трети предплечья, по тыльной и задней поверхностях верхней трети и средней трети правого предплечья имеются раны в продольном направлении, по задней поверхности предплечья длиной до 15 см, шириной 7 см, в дне раны локтевой сустав, отсутствие локтевой кости на протяжении 8 см, отломки лучевой кости, локтевой нерв и остатки сухожилий, дефект мягких тканей 5х10х4см. Фиксация стабильная. Кисть теплая, пульс на лучевой артерии кисти снижен, чувствительность снижена, движения в пальцах кисти не выполняет. Рана обильно обработана 3 % раствором Н2О2, 70 % спиртом – по краям раны. Смена повязки с присыпкой Житнюка (рис. 6).
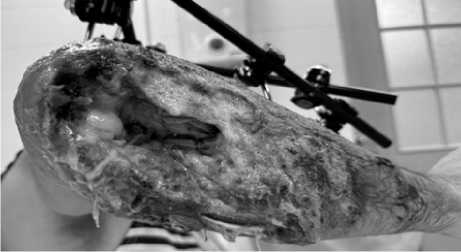
Рис. 6. Местный статус при поступлении
Fig. 6. Local admission status
Выполнена этапная хирургическая обработка и начато лечение. Раненый взят в операционную, выполнена некроэк-томия в пределах отграничившихся тканей, выделены концы локтевого нерва, в них введен 0,5 % раствор новокаина, концы локтевого нерва уложены в здоровые ткани.
Через 15 сут с момента поступления рана очистилась, выполнен шов нерва с его транспозицией ввиду дефекта последнего 4 см, закрытие кожного дефекта следующим образом. По задней поверхности – рана правого предплечья с дефектом мягких тканей 15х4х5см и дефектом верхней трети локтевой кости 8 см. В ране лежали костные отломки, дистальный и проксимальный концы локтевого нерва с диастазом 4 см. В проекции левого локтевого нерва фигурным разрезом длиной до 7 см от нижней трети плеча до верхней трети предплечья, огибая медиальный надмыщелок плеча, острым путем рассечены кожа, подкожная клетчатка. Визуализирован и выделен локтевой нерв на 5 см выше уровня медиального надмыщелка плеча, нерв утолщен, окружен рубцовой тканью и спаян с медиальным надмыщелком.
Проксимальный конец выделен на протяжении 8 см. Нерв дегенеративно изменен, атрофичен, бледно-тусклого цвета. Спайки, сдавливающие нерв, рассечены. Выполнен невролиз, нерв мобилизирован дистально на протяжении 5 см, до уровня неизмененного участка локтевого нерва. Выполнена периневральная блокада 0,5 % раствором новокаина 10,0 и 2,4 % раствором эуфиллина 10,0. Нерв мобилизирован и перемещен, свободно уложен и укрыт местными тканями. Концы нерва сшиты, нерв свободно уложен в локтевую борозду и укрыт местными тканями. Свободно лежащие и нежизнеспособные участки кости мыщелков плеча, локтевого отростка удалены и укрыты мягким тканями. Иммобилизация верхней конечности в аппарате наружной фиксации: стабилен в положении сгибания в локтевом суставе 110 град. (рис. 7).
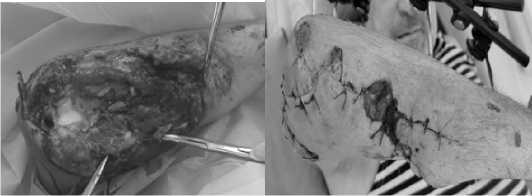
Рис. 7. Этапная хирургическая обработка и шов локтевого нерва с его транспозицией через 15 суток после поступления, с закрытием мягко-тканного дефекта с применением кожной пластики
Fig. 7. Staged surgical treatment and suture of the ulnar nerve with its transposition 15 days after admission, with closure of the soft tissue defect using skin grafting
Перевязки выполнялись 1–2 раза в неделю с использованием специальных сорбентов. Лечение раны с восстановлением целостности локтевого нерва заняло 2 мес (рис. 8).
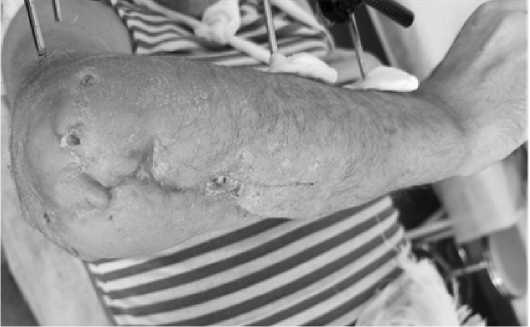
Рис. 8. Итог заживление раны через 1,5 месяца после поступления, частично восстановилась чувствительность 5-го пальца и полностью – 4-го Fig 8. The result is wound healing 1.5 months after admission, the sensitivity of the 5th finger was partially restored and the 4th finger was completely restored
Выводы
-
1. Увеличения времени на предоперационное обследование, расширенную хирургическую обработку с элементами реконструктивной хирургии и/или подготовительными этапами к ней позволяет значительно сократить сроки лечения и реабилитации, спрогнозировать последующие этапные перевязки и операции.
-
2. Завершение хирургического лечения раны с одномоментным выполнением реконструктивного этапа позволяет избежать на ранних стадиях лечения гнойных осложнений, значительно раньше начать реабилитацию раненного сегмента и уменьшить количество прогнозируемых осложнений, связанных с характером и особенностями ранения, и тем самым улучшить функциональный результат пораженного сегмента конечности.
Список литературы Особенности применения элементов реконструктивной хирургии при лечении огнестрельных ран кисти и предплечья на этапе оказания специализированной медицинской помощи
- Гуманенко Е.К., Самохвалов И.М., Бояринцев В.В., Озерецковский Л.Б. Военно-полевая хирургия локальных войн вооруженных конфликтов. Гл. 4. Раневая баллистика. Учение об огнестрельной ране. Принципы хирургической обработки огнестрельных ран: рук-во для врачей. СПб.: ГЭОТАР-медиа, 2011. С. 65-89. EDN: UAOCZD
- Маликов М.Х., Артыков К.П., Карим-Заде Г.Д., Джононов Д.Д., Махмадкулова Н.А., Хасанов М.А. Устранение посттравматических дефектов покровных тканей верхних конечностей. Пластическая хирургия и эстетическая медицина, 2020. № 1. С. 74-82. DOI: 10.17116/plast.hirurgia20200115410 EDN: BAQOZF
- Николенко В.К., Брюсов П.Г., Дедушкин В.С. Огнестрельные ранения кисти. М.; Медицина, 1999. 233 с.
- Николаев Н. С. и др. Полный цикл медицинской реабилитации пациентов после травматолого-ортопедических операций на примере профильного федерального центра. Национальное здравоохранение, 2024. Т. 4. №. 4. С. 23-36.
- Ревской А. К., Люфинг А.А., Николенко В.К. Огнестрельные ранения конечностей: Руководство для врачей. М.: Медицина, 2007. 270 с. EDN: QLOMFV
- Самохвалов И.М., Бадалов В.И., Борисов М.Б., Петров А.Н., Денисенко В.В., Рева В.А., Гребнев А.Р., Ганин Е.В., Военно-полевая хирургия. Гл. 4, 15. Боевая травма конечностей: учебник. СПб.: ГЭОТАР-медиа, 2023. 568 с.
- Трухан А. П. Хирургия первого контакта при лечении пациентов с огнестрельными и взрывными ранениями конечностей. Мед. журнал. 2023. № 2(84). С. 120-123. EDN: YACGVT
- Шевченко Ю.Л. Хирургические заболевания кожи и мягких тканей. Частная хирургия. М.: Изд. Российской акад. естественных наук, 2017. С. 18-76.
- Starnoni M., Benanti E., Acciaro A.L., G. de Santis. Upper limb traumatic injuries: A concise overview of reconstructive options. Annals of Medicine and Surgery, 2021, № 66, рр. 102418. EDN: MNALEY
- Yi'an L., Haijun X., Feng X. Traumatized index finger pollicization for thumb reconstruction-A case report. J. Orthop. Surg. (Hong Kong), 2019, v. 27(2), рр. 2309499019836289. DOI: 10.1177/2309499019836289


