Особенности возбудителей гнойно-некротического процесса у больных с синдромом диабетической стопы
Автор: Зеленина Татьяна Александровна, Горлинская Е.Е., Ворохобина Н.В., Земляной А.Б.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.7, 2012 года.
Бесплатный доступ
Целью данного исследования стало выявить варианты инфекционного процесса и его исходы у больных с СДС, определить предпосылки для выбора эмпирической антибиотикотерапии. Проанализированы истории болезни и результаты микробиологических посевов раневого отделяемого 152 пациентов, госпитализированных на отделение гнойной хирургии впервые, и 49 больных, имевших оперативные вмешательства на стопе в анамнезе. Основным возбудителем инфекционного процесса оказался St. aureus, резистентные к метициллину штаммы встречались в 13,5% случаев в первой группе и в 39,3% случаев во второй группе больных. У первичных пациентов Acinetobacter baumanii выявлен в 20,5% штаммов, Enterococcus faecalis в 16%, Pseudomonas aeruginosae в 13,6% посевов, у больных с оперативными вмешательствами на стопе в анамнезе в 1,5-2 раза чаще. Таким образом, в качестве эмпирической антибиотикотерапии впервые госпитализированным в стационар пациентам подходят антибатериальные препараты широкого спектра, активные по отношению к Г рам-положительным коккам. Для больных, уже имевших оперативные вмешательства и госпитализации в анамнезе, следует выбирать препараты, действующие на MRSA и Грам-отрицательные палочки.
Синдром диабетической стопы, возбудители инфекционного процесса, эмпирическая антибиотикотерапия
Короткий адрес: https://sciup.org/140188075
IDR: 140188075 | УДК: 616-002.3/4:616.379-008.64
Peculiarities of virulent pathogens in diabetic foot infections
The aim of this study deals with investigation of virulent pathogens peculiarities in diabetic foot infections and choice of empirical antibiotic regimens. We have analyzed wound culture and sensitivity results of 152 inpatients who had required surgery for the first time (group 1) and results of 49 inpatients who have been previously hospitalized and operated for diabetic foot infection (group 2). Staphylococcus aureus was the most frequently isolated and virulent pathogen. MRSA was isolated from 13,5% specimen of St. aureus in group 1 patients and 39,9% in group 2 patients. Acinetobacter baumanii was isolated in 20,5% cases, Enterococcus faecalis in 16%, Pseudomonas aeruginosae in 13,6% specimens of patients without previous history of diabetic foot infection, and more frequently isolated from patients who have been previously hospitalized. Initial regimens for inpatients who had been operated for the first time should be broader spectrum and cover the most common pathogens (Gram-positive cocci). Consider adding an agent active against MRSA and Gram-negative bacilli if the patient had been hospitalized and operated previously.
Текст научной статьи Особенности возбудителей гнойно-некротического процесса у больных с синдромом диабетической стопы
Сахарный диабет (СД) одна из самых распространенных и инвалидизирующих эндокринных патологий (1). Ежегодно во всем мире умирает более 1 млн. больных СД, теряет зрение более 0,5 млн человек, нуждается в гемодиализе более 0,7 млн людей, страдающих СД. СД – основная причина нетравматических ампутаций нижних конечностей. Число поздних осложнений все растет, вместе с повсеместным ростом заболеваемости СД [2].
Синдром диабетической стопы (СДС) – наиболее инвалидизирующее позднее осложнение СД [3]. В патогенезе СДС принято выделять три этапа. Первый этап (до самого СДС) – это наличие таких осложнений СД, как диабетическая полинейропатия и макроангиопатия нижних конечностей. Второй этап (непосредственно сам СДС) – наличие дефекта кожи, подкожных тканей и/или глубоких структур стопы, – появляется после травматического повреждения. С присоединением инфекции начинается третий этап – гнойно-некротические осложнения СДС, зачастую приводящие к ампутации стопы, или конечности [4,5].
Возбудителями инфекционного процесса у больных с СДС являются преимущественно грам-положительные кокки (St. aureus, Streptococci), однако зачастую выделяются и грам-отрицательные палочки (Pseudomonas aerugenosa, Acinetobacter baumanii и проч.) [6, 7]. Все чаще встречаются штаммы резистентные к традиционной антибиотикотерапии, предпосылкой чему служат предшествующие прием антибактериальных препаратов, госпитализации в стационары и оперативные вмешательства, на фоне общего иммунодефицита, поздних осложнений СД, таких как микро и макроангиопатии [8, 9]. Анаэробные микроорганизмы следует ожидать у больных с инфекционным процессом на фоне тяжелой ишемии нижних конечностей, а также до хирургической обработки гнойного очага [10].
Антибактериальные препараты системного действия назначают больным с умеренной и тяжелой инфекцией. Выбор препаратов в начале, до получения результатов микробиологического исследования, эмпирический.
В настоящее время нет какой-либо одной рекомендуемой схемы и режима антибиотикотерапии, однако от правильно выбранной начальной терапии может зависеть и дальнейший успех лечения. Поэтому назначать терапию следует, учитывая возможные особенности возбудителей инфекционного процесса, опираясь на данные анамнеза больного, тяжесть его состояния, сопутствующие заболевания и особенности возбудителей в данном регионе [11].
Целью настоящего исследования стало выявить варианты инфекционного процесса и его исходы у больных с СДС впервые госпитализированных для оперативного лечения, и уже имевших в анамнезе операции на стопе, определить предпосылки для выбора эмпирической антибиотикотерапии.

Пациенты (материалы) и методы
Проанализированы истории болезни и результаты микробиологических посевов раневого отделяемого 201 пациента, прооперированных по поводу гнойно-некротических осложнений СДС (хирургическое отделение СПб ГУЗ городская больница № 14) за период с сентября 2010 года по март 2011 года.
Первую группу составили 152 пациента (152/201; 75,6%; ДИ), которым выполнена в ранние сроки госпитализации первичная хирургическая обработка. Вторую группу составили 49 пациентов (49/201; 24,4%; ДИ) с гнойно-некротическим поражением стопы, у которых в анамнезе уже выполнялось это оперативное вмешательство.
Возраст больных составил 61,8 ± 1,24 лет, соотношение мужчин и женщин 103/98, длительность сахарного диабета 2 типа 11,6 ± 2,78 лет.
Больные поступали на отделение по экстренным показаниям с диагнозом флегмона или гангрена стопы, операции выполнялись в первые 2–3 дня госпитализации.
В стационаре проводилось комплексное клиническое, лабораторное и инструментальное обследование, включающее: определение лодыжечно-плечевого индекса (ЛПИ), УЗДГ сосудов нижних конечностей. В случаях нарушений сосудистого кровотока (ЛПИ < 0,9, магистрально измененный или коллатеральный тип кровотока по данным УЗДГ) диагностировали нейроишемическую форму СДС.
Материал для микробиологического исследования брали мазком на тупфер либо аспирацией раневого отделяемого на следующий день после операции. Определяли микробную обсемененность материала. Диагностически значимым считали обильный рост микроорганизмов более 106 КОЕ.
Результаты исследования и их обсуждение
Нейропатическая форма СДС диагностирована у 92 пациентов (92/152; 60,5% ДИ) из первой группы, и у 27 больных (27/49; 55% ДИ) из второй. Нейроишемическая форма СДС у 60 (60/152; 39,5% ДИ) и 22 (22/49; 45% ДИ) пациентов, соответственно, достоверно чаще во второй группе (р < 0,05).
Хирургическая обработка гнойного очага первично проведена всем больным, ампутации нижних конечностей на разных уровнях выполнены 126 пациентам (126/201; 62,7% ДИ). Доля высоких ампутаций на уровне голени и бедра составила 27,7% (35/126; 27,7% ДИ).
Частота выполнения ампутаций была одинаковой как среди первой (96/152; 63%), так во второй группе больных (30/49; 61,2%). Однако разной была доля высоких ампутаций. Так среди больных второй группы высокие ампутации на уровне голени и бедра выполнялись в 1,25 раз чаще, чем в первой группе (10/30; 33,3% и 25/96; 26,6%, соответственно, р < 0,05).
Различной была частота ампутаций и среди больных с нейропатической и нейроишемической формами СДС.
В случае нейропатической формы ампутации проведены 56,5% (52/92) и 48,1% (13/27) больных из первой и второй групп, соответственно. А в случаях нейроише-мической формы СДС – 73,3 % и 77,3%, соответственно, т.е. в 1,3–1,6 раз чаще.
Высокие ампутации в первой группе больных выполнялись преимущественно в случаях поражения магистрального кровотока (72% 18/25), и только у 7 пациентов с нейропатической формой СДС (28%; 7/25). Высокие ампутации во второй группе проводились только у больных с нейроишемической формой СДС.
Таким образом, определяющим фактором высоких ампутаций у больных с СДС была макроангиопатия. Ампутации выполнялись одинаково часто как в первой, так и во второй группе пациентов, однако доля высоких ампутаций была достоверно больше среди второй группы пациентов, что, очевидно, связано с преобладанием нейроишемической формы СДС.
Повторные операции также выполнялись в два раза чаще у больных с нейроишемической формой СДС, чем с неропатической, как в первой группе (40%; 24/60 и 28,3% (26/92), соответственно), так и во второй (27,3% (6/22) и 14,8% (4/27), соответственно).
Летальность в стационаре среди больных первой и второй групп достоверно не отличалась и составила 2,6% (4/152; ДИ) и 4% (2/49), соответственно.
Результаты микробиологического исследования
В первой группе исследование раневого отделяемого проведено у 88 пациентов (88/152; 57,8%). В большинстве случаев выделены ассоциации из 2–4 микроорганизмов.
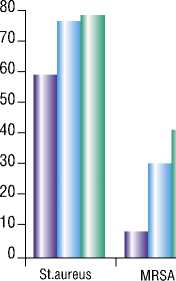
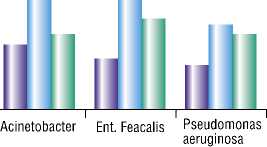
Наиболее часто возбудителем гнойно-некротического процесса являлся S.aureus, выделенный в 59% посевов (52/ 88; ДИ). В том числе MRSA обнаружен у 7 больных (7/52; 13,5%; ДИ). Зачастую встречались Гр – палочки: Acinetob-acter baumanii в 18 посевах (18/88; 20,5%; ДИ), Enterococcus faecalis в 16% случаев (14/88%; ДИ), Pseudomonas aeruginos-ae в 13,6% (12/88; %; ДИ), Morganella morganii в 5,6% (5/88). Таким образом, основным возбудителем гнойно-некротического процесса у больных с СДС без операций на стопе в анамнезе был St. aureus, в 13,5% случаев резистентный к метициллину. Отмечена значительная частота встречаемости Гр- палочек у первичных больных.
Во второй группе больных с операциями на стопе в анамнезе, исследование раневого отделяемого проведено в 37 случаях (37/49; 75,5%). Результаты представлены на рисунке.
У этой группы больных ведущим возбудителем инфекционного процесса также был S. aureus, выделенный в 75,7% (28/37; 75,7%; ДИ) посевов.
Доля MRSA была значительно больше – 39,3% случаев (11/28; 39,3%; ДИ), по сравнению с первой группой больных. Также гораздо чаще определялись Гр- палочки: Pseudomonas aeruginosa выделялся уже у каждого третьего больного (10/ 37; 27%; ДИ), Acinetobacter baumanii и Enterococcus faecalis в 35% (13/37) и 24% (9/37) посевов соответственно.
I ■ 1 группа больных
I ■ амбулаторные пациенты
2 группа больных
Результаты микробиологического исследования возбудителей инфекционного процесса у больных с СДС
Таким образом, и во второй группе больных ведущим возбудителем был S. aureus, как и в первой группе. А вот доля MRSA была значительно больше (39,3% по сравнению с 13,5% в первой группе). Также в 1,5–2 раза чаще выявлялись Pseudomonas aeruginosa, Acinetobacter baumanii и Enterococcus faecalis, по сравнению с первичными больными.
Мы сравнили полученные результаты с нашими предыдущими данными об особенностях возбудителей инфекционного процесса у амбулаторных больных, уже выписанных из стационара с открытыми послеоперационными ранами и вторично инфицированными (12). В этой группе больных ведущее значение также имели Гр+ кокки. S.aureus был определен в 78% посевов, из них в 17 (53,1%) случаях штаммы были не чувствительны к метициллину (MRSA). Часто встречались Гр- палочки (Enterococcus feacalis (29,3%), Pseudomonas aeruginosa (24,4%), Acinetobacter baumani (24,4%), Proteus mirabilis (17,0%).
Таким образом, микробиологическая картина второй группы больных (имевших операции в анамнезе) оказалась схожа с результатами посевов биопсийного материала инфицированных ран амбулаторных пациентов (т. е. более высокий процент MRSA и Pseudomonas aeruginosa). Возможно, из этой группы больных с инфицированными ранами и формируется подгруппа (по крайней мере, ее весомая часть) для повторных госпитализаций и ампутаций. А наличие инфекционного процесса, вызванного MRSA и Pseudomonas aeruginosa, возможно, определяет риск повторных госпитализаций.
Выводы
-
1. У больных с гнойно-некротическими формами СДС, как впервые госпитализированных в стационар, так и имевших оперативные вмешательства в анамнезе, основной причиной высоких ампутаций является поражение магистрального кровотока нижних конечностей. Нейроишемическая форма СДС также обу-
- славливает необходимость дополнительных операций в стационаре и повторных госпитализаций.
-
2. Основным возбудителем гнойно-некротического процесса у больных с СДС является St. aureus, резистентные к метициллину штаммы встречаются в 13,5% случаев у первичных пациентов и в 39,3% случаев у больных, имеющих операции на стопе в анамнезе. Грам-отрица-тельные палочки нередко встречаются в первой группе больных (Acinetobacter baumanii в 20,5%, Enterococcus faecalis в 16%, Pseudomonas aeruginosae в 13,6% посевов) и в 1,5–2 раза чаще во второй группе пациентов (Pseudomonas aeruginosa в 27%, Acinetobacter baumanii и Enterococcus faecalis в 35% случаев).
-
3. При выборе эмпирической антибиотикотерапии следует учитывать анамнез больного и особенности возбудителей в данном регионе. Пациентам, госпитализированным в стационар СПб ГУЗ ГБ № 14 впервые, подойдут антибатериальные препараты широкого спектра, активные по отношению к Грам-положитель-ным коккам. Для больных, уже имевших оперативные вмешательства и госпитализации в анамнезе, следует выбирать препараты, действующие на MRSA и Грам-отрицательные палочки.
Список литературы Особенности возбудителей гнойно-некротического процесса у больных с синдромом диабетической стопы
- Boulton AJ, Vileikyte L. The diabetic foot: the scope of the problem//J Fam Pract. 2000. Vol. 49. P. 3-8.
- Young M.J., Boulton A.L.M. et al. A multicenter study of the prevalence of diabetic peripheral neuropathy in the United Kingdom hospital clinic population//Diabetologia. 1993. Vol. 36. P. 150-154.
- Ziegler-Graham K., MacKenzie E.J. et al. Estimating the prevalence of limb loss in the United States: 2005 to 2050//Arch Phys Med Rehabil. 2008. Vol. 89. P. 422-429.
- Boulton A. J., Vinik A. I., Arezzo J. C. et al. Diabetic Neuropathies//Diabetes Care. 2005. Vol. 28. P. 956-962.
- Prompers L, Huijberts M. et al. High prevalence of ischaemia, infection and serious comorbidity in patients with diabetic foot disease in Europe. Baseline results from the Eurodiale study//Diabetologia. 2007. Vol. 50. P. 18-25.
- Bansal E., Garg A. et al. Spectrum of microbial flora in diabetic foot ulcers//Indian J Pathol Microbiol. 2008. Vol. 51(2). P. 204-208.
- Ворохобина Н.В., Зеленина Т.А., Петрова Т.М. Влияние метода оперативного лечения больных с гнойно-некротическими формами синдрома диабетической стопы на частоту рецидивирования, риск повторных ампутаций и выживаемость//Инфекции в хирургии. 2009. Т. 7. № 4. С. 39-44.
- Светухин А.М., Земляной А.Б., Блатун Л.М. Особенности инфекционного процесса и тактика антибактериальной терапии в комплексном хирургическом лечении больных с синдромом диабетической стопы. Сборник лекций для врачей//Под ред. М.Б. Анциферова «Актуальные вопросы патогенеза, диагностики и лечения поражения нижних конечностей у больных с сахарным диабетом». М., 2003.
- Хирургические инфекции кожи и мягких тканей: Российские национальные рекомендации. М., 2009. 90 с.
- Gerding D.N. Foot infections in diabetic patients: the role of anaerobes//Clin Infect Dis. 1995. Vol. 20 Suppl 2. P. 283-288.
- Cunha B.A. Antibiotic selection for diabetic foot infections: a review//J Foot Ankle Surg. 2000. Vol. 39(4). P. 253-257.
- Зеленина Т.А., Ворохобина Н.В. и др. Сроки заживления послеоперационных ран у больных с гнойно-некротическими формами синдрома диабетической стопы в амбулаторной практике//Амбулаторная хирургия. 2012. № 1 (в печати).


