Острая кишечная непроходимость, трудности диагностики при ущемленных грыжах запирательного отверстия и хирургическая тактика
Автор: Маслов В.О., Щербюк А.Н., Морозов С.В., Мануйлов В.М., Мохов А.В., Евсеев Б.Ю., Немсцверидзе Я.Э., Щербюк А.А.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клинический случай
Статья в выпуске: 1 т.15, 2025 года.
Бесплатный доступ
Актуальность. Грыжи запирательного канала в хирургической практике встречаются крайне редко - от 0,07% до 1% от всех известных грыж. При данном типе грыж содержимое органов малого таза или брюшной полости проникает через запирательное отверстие. Рассматриваемые грыжи встречаются преимущественно у женщин пожилого возраста пониженного питания с большим количеством родов в анамнезе. Это объясняется особенностями анатомического строения женского таза: выраженным его наклоном, большей величиной запирательного отверстия, более вертикальным, по сравнению с мужским, положением запирательного канала, слабостью мышц дна таза. Диагностировать запирательную грыжу весьма сложно. Являясь трудным для диагностики случаем, ущемлённые грыжи запирательного канала выявляются на стадии осложнений и сопровождаются высокой летальностью, которая при данной патологии составляет от 12 % до 70 %, с послеоперационными осложнениями в 11, 6 % случаях.
Кишечная непроходимость [d002648], острое заболевание [d015746], грыжа запирательного отверстия [d006552], кишечная непроходимость [d007796], ущемленная грыжа [d006801], рентгенография [d011859], компьютерная томография [d005260], диагностика [d003937], дифференциальная диагностика [d003951], хирургические оперативные вмешательства [d013505], хирургия [d013514], перфорация кишечника [d007428], экстренное лечение [d014945], герниопластика [d006801], операция по устранению грыжи [d019651], предоперационная подготовка [d014886], послеоперационные осложнения [d013527]
Короткий адрес: https://sciup.org/143184387
IDR: 143184387 | УДК: 617.411-089 | DOI: 10.20340/vmi-rvz.2025.1.CASE.1
Acute intestinal obstruction, difficulties in diagnosis in strangled hernias of the obturator foramen and surgical tactics
Relevance. Hernias of the obturator canal are extremely rare in surgical practice. This type occurs in 0.07% to 1% of all known hernias, in which the contents of the pelvic or abdominal organs penetrate through the obturator foramen. The hernias in question occur predominantly in elderly women of low nutrition with a large history of childbirth. This is explained by the peculiarities of the anatomical structure of the female pelvis: its pronounced slope, the larger size of the obturator foramen, the more vertical position of the obturator canal compared to the male, and the weakness of the pelvic floor muscles. Diagnosing an obturator hernia is very difficult. Being difficult to diagnose cases, strangulated hernias of the obturator canal are detected at the treatment stage and are accompanied by high mortality. Mortality for these manifestations ranges from 12% to 70%, with postoperative measurements in 11.6% of cases. These statistics provide the majority of observations provided by reputable Japanese colleagues [3].
Текст научной статьи Острая кишечная непроходимость, трудности диагностики при ущемленных грыжах запирательного отверстия и хирургическая тактика
Грыжи запирательного канала в хирургической практике встречаются крайне редко. Данный тип грыж составляет 0,07–1% от всех известных грыж, при которых содержимое органов малого таза или брюшной полости проникает через запирательное отверстие.
В англоязычной литературе данное грыжевое выпячивание отмечают как «’Little old lady's hernia’», то есть «Грыжа маленьких старушек». Данное название подразумевает характерное клиническое описание (хабитус) человека, у которого можно заподозрить данную патологию. Последние публикации о данной патологии в русскоязычной литературе приходятся на 2013 год [1]. В англоязычных источниках клиническое наблюдение описано в 2023 г. [2], что свидетельствует и подтверждает уникальность нашего клинического случая.
Запирательное отверстие образовано ветвью седалищной кости (нижней и задней тазовых костей), а также лобковой костью. Канал обычно имеет 2–3 сантиметра в длину и 1 сантиметр в ширину, с имеющимся пространством для предбрюшинного жира.
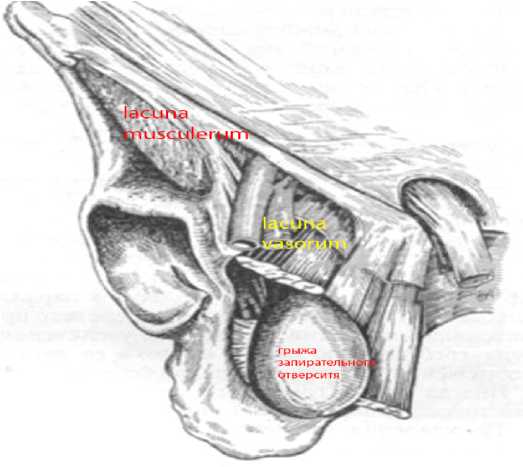
Рисунок 1. Грыжа запирательного отверстия
Figure 1. Obturator foramen hernia
В мировой хирургической практике диагносциро-вано и описано чуть более 600 случаев, что делает данную патологию редкой, уникальной в практике хирурга. Средний возраст пациенток – 79,5 лет, масса тела – 36,5 кг. Рассматриваемые грыжи встречаются преимущественно у женщин пожилого возраста, что объясняется особенностями анатомического строения женского таза: более выраженным его наклоном, большей величиной запирательного отверстия, более вертикальным положением запирательного канала. Быстрая потеря веса, связанная с увеличением пространства в запирательном канале, является фактором риска, наблюдаемым в этой связи. Увеличение пространства облегчает проход кишечника, что приводит к повышенному риску его защемления [9]. С возрастом у женщин уменьшается масса жировой клетчатки в запирательном канале, подвергаются атрофии запирательные мышцы. Вследствие этого промежуток около сосудисто-нервного пучка запирательного канала увеличивается, создавая предпосылки для возникновения грыжи.
Факторами риска развития запирательной грыжи являются повышенное внутрибрюшное давление, которое может быть вызвано такими состояниями, как хроническая обструктивная болезнь лёгких, запор и асцит. Широкий таз с большим и горизонтальным запирательным отверстием у пожилых женщин делает их более восприимчивыми к этому заболеванию. Истощение приводит к потере предбрюшин-ного жира, который обволакивает запирательный канал, что предрасполагает к возникновению запирательной грыжи [10–12].
Н.В. Вознесенский (1959) выделил три последовательных стадии развития hernia obturatoria:
-
1) hernia obturatoria interna – грыжевое выпячивание поступает в запирательный канал;
-
2) hernia obturatoria externa – грыжевое выпячивание, пройдя запирательный канал, располагается под гребешковой мышцей;
-
3) hernia prepectinea – грыжевое выпячивание вышло из-под края гребешковой мышцы [4].
Классификация внутренних грыж Предбрюшинные внутренние грыжи: - надчревная предбрюшинная грыжа; - надпузырная предбрюшинная грыжа;
-
- околопузырная предбрюшинная атипическая грыжа [5].
Также представлена классификация:
-
а) предбрюшинные (надчревные, надпузырные);
-
б) позадибрюшинные (околодвенадцатиперст-ные, ситовидные, ободочные и др.);
-
в) внутрибрюшинные (брыжеечнопристеночные, отверстия Винслова, Дугласова кармана и др.);
-
г) области тазовой брюшины (широкой маточной связки);
-
д) области диафрагмы (над- и поддиафрагмальные, смешанные) [8].
Специфичной диагностики запирательной грыжи не существует. Данная клиническая патология является достаточно сложной для быстрого определения хирургом и, как правило, выявляется на стадии осложнений и сопровождается высокой летальностью, которая составляет от 12% до 70%, а послеоперационные осложнения возникают в 11, 6% случаях.
Диагностика
Специфической диагностики грыжи запирательного канала нет. В связи с этим в клинической практике имеются затруднения. Грыжевого выпячивания часто не наблюдается. При пальпации в данной области пациент не предъявляет жалоб, как например при классической ущемлённой грыже. Ущемление запирательной грыжи, проявляющееся клиникой, чаще тонкокишечной непроходимости, является показанием для проведения экстренного оперативного вмешательства.
Лишь в третьей стадии, когда грыжевое выпячивание выходит из-под края гребешковой мышцы, его можно прощупать в виде округлого опухолевидного образования на передне-медиальной стороне верхней трети бедра, в области скарповского треугольника.
Скрытые каникулярные формы распознаются по следующим косвенным признакам.
HRS-симптом (Howship-Romberg) – больные предъявляют жалобы на боли в области внутренней поверхности верхней трети бедра, нередко носящие невралгический характер. Это обусловлено давлением грыжевого выпячивания на запирательный нерв внутри канала. Иногда боль иррадиирует вниз, вплоть до коленного сустава, т.е. охватывает всю область иннервации запирательного нерва. Для уменьшения болезненности больной придаёт ноге слегка согнутое в тазобедренном суставе положение с ротацией бедра кнутри [13]. По данным S.R. Harper и J.H. Holt, симптом сдавления запирательного нерва при грыже наблюдается в 50% случаев [14–16].
Hannington-Kiff симптом – отсутствующий рефлекс аддуктора в бедре на наличие положительного пателлярного рефлекса.
Хорошим подспорьем в диагностике являются влагалищное и ректальное исследования, позволяющие пропальпировать изнутри область запирательного отверстия. При наличии грыжи определяется тяжистое образование, болезненное при пальпации.
Методом выбора в диагностике данной патологии является компьютерная томография таза. Информативность метода составляет 87–100% [17].
При отсутствии возможности проведения компьютерной томографии, как вариант выбора диагностики, применяется УЗИ мягких тканей.
Рентгенографическая картина
При проведении рентгенографии органов брюшной полости зачастую отмечаются клинические проявления кишечной непроходимости, в большинстве случаев тонкокишечной.
На выполненных снимках можно выделить такие рентгенологические проявления, как кишечные арки, кишечные уровни, чаши Клойбера, Симптом Кейси (рыбьего скелета).
На представленной рентгенограмме брюшной полости отмечаются тонкокишечные арки, что совместно с клинической картиной является признаками тонкокишечной непроходимости. Других рентгенологических признаков, специфичных для ущемленной грыжи запирательного канала, нет.
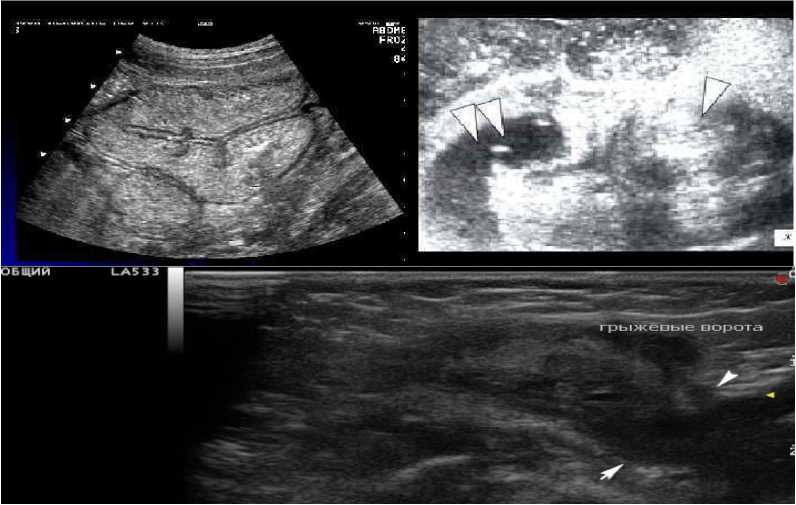
Рисунок 3. Ультразвуковые проявления при ущемленных грыжах
Figure 3. Ultrasound manifestations of strangulated hernias
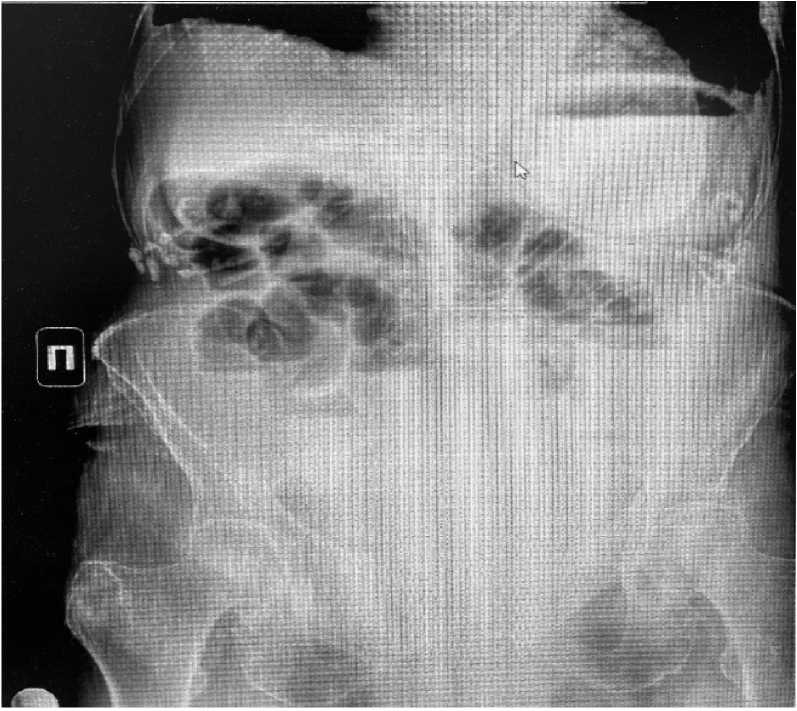
Рисунок 2. Рентгенография органов брюшной полости Figure 2. X-ray of abdominal organs
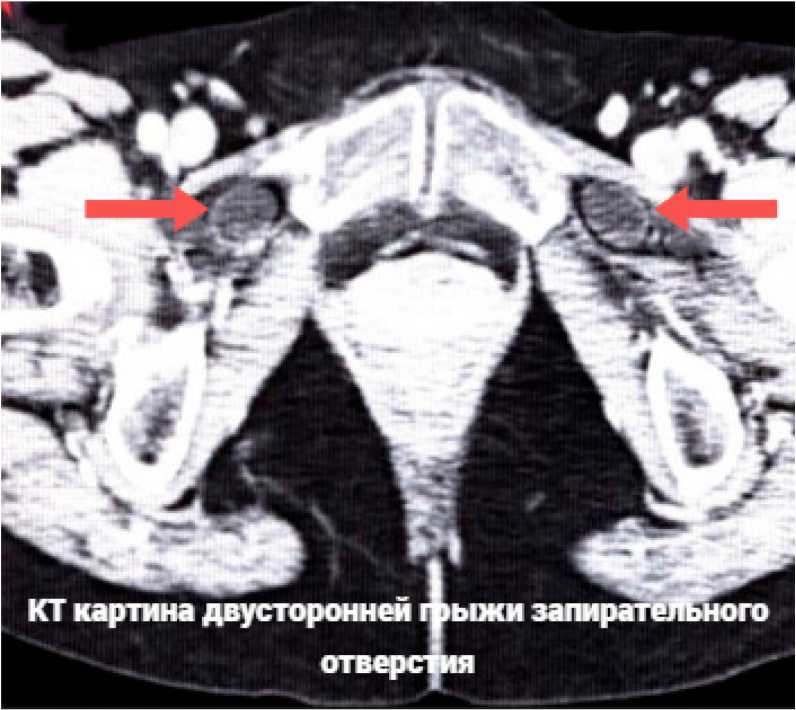
Рисунок 4. КТ органов брюшной полости и малого таза с контрастным усилением
Figure 4. CT scan of the abdominal cavity and pelvis with contrast enhancement
Ультразвуковая картина
Характерные ультразвуковые проявления при ущемлённых грыжах – это увеличение диаметра кишки более 25 мм, утолщение кишечной стенки тонкой кишки более 3–4 мм, толстой – более 8–9 мм, ослабление или отсутствие перистальтических волн, грыжевая вода, маятникообразная перистальтика.
Компьютерная томография
Низкая эффективность клинического обследования, обзорной рентгенографии и ультразвукового исследования органов брюшной полости при данной редко встречающейся патологии может приводить к поздней и ложной диагностике заболевания, обусловливающей высокую летальность.
Проведение КТ органов брюшной полости и малого таза с контрастным усилением позволяет достоверно и своевременно определить ущемлённую грыжу запирательного канала, оценить степень ишемических изменений петли тонкой кишки в грыжевом мешке. КТ позволяет выявить грыжу, определить её локализацию, размеры грыжевых ворот, характер содержимого грыжевого мешка, выявить признаки ишемии и оценить состояние окололежащих тканей.
Проведение КТ брюшной полости с контрастным усилением и захватом малого таза является обязательным условием для исключения ущемлённых грыж тазовой области, в том числе таких редких локализаций, как запирательное отверстие, и крайне необходимо в ситуации с неопределённой клиниче- ской картиной. КТ органов брюшной полости и малого таза с контрастным усилением имеет решающее значение в уменьшении риска послеоперационных осложнений и неблагоприятного исхода заболевания. КТ обладает наибольшей чувствительностью и специфичностью.
Однако, несмотря на возросшую диагностическую точность вышеперечисленных методик, послеоперационные осложнения и смертность при запирательных грыжах остаются на высоком уровне, что связано с длительным временным промежутком между ущемлением грыжи и клиническими проявлениями [6].
Низкая эффективность клинического обследования, обзорной рентгенографии и ультразвукового исследования органов брюшной полости при данной патологии может приводить к поздней диагностике, обусловливающей высокую летальность. Проведение КТ органов брюшной полости и малого таза с контрастным усилением позволяет своевременно определить ущемлённую грыжу запирательного канала, оценить степень ишемических изменений петли тонкой кишки в грыжевом мешке. Наблюдения авторов [1] показывает важность КТ с контрастным усилением в диагностике причин острой кишечной непроходимости. КТ позволяет выявить грыжу, определить её локализацию, размеры грыжевых ворот, характер содержимого грыжевого мешка, выявить признаки ишемии и оценить состояние примыкающих тканей. Проведение КТ брюшной полости необходимо с контрастным усилением и обязательным захватом малого таза до уровня промежности с целью исключения ущемлённых грыж тазовой области, в том числе таких редких локализаций, как запирательное отверстие.
В связи с тем, что данная патология встречается крайне редко, не более 1%, то большинство клиницистов не задумывается о поиске и диагностике грыжи запирательного канала. В национальных клинических рекомендациях (от 25.10.2023 г. Ущемленная грыжа. Общероссийская общественная организация «Российсикое общество хирургов») нет конкретной информации по данной патологии, однако имеется общая информация об ущемлённых грыжах. Во время мануального обследования каждый клиницист при осмотре брюшной полости должен проверять все типичные и атипичные выхождения грыж.
Хирургическая тактика при ущемлённых грыжах запирательного отверстия
Описаны различные способы операций при ущемлённых запирательных грыжах, которые отличаются друг от друга доступом к грыжевому мешку и внутреннему отверстию запирательного канала [7, 11, 12]. В случае, когда диагноз до операции не установлен и операция предпринимается в связи с ки- шечной непроходимостью, наиболее часто применяют нижне-срединную лапаротомию. Этот доступ создаёт хорошие условия для осмотра и, при необходимости, резекции кишки. Однако лапаротомный разрез и даже положение Тренделенбурга не обеспечивают хирургу удобство закрытия грыжевого дефекта в глубине таза, что увеличивает опасность ранения запирательных сосудов. При возникновении трудностей разущемления кишки в запирательном отверстии ущемляющее кольцо – запирательную мембрану, необходимо рассечь книзу (каудально), остерегаясь ранить запирательную артерию. После иссечения грыжевого мешка внутреннее отверстие закрывают, сшивая ножки внутренней запирательной мышцы и брюшину. Бедренный доступ к запирательному каналу используют в случаях, когда грыжа не ущемлена, и диагноз не вызывает сомнений. Разрез вертикальный от паховой связки между лонным бугорком и бедренной веной, длиной 10–12 см. После удаления грыжевого мешка ножки наружной запирательной мышцы сшивают, и «закрывают» запирательный канал. Для пластики используют мышечный лоскут из гребешковой мышцы. Если грыжа ущемлена, необходимо дополнительно произвести лапаротомный разрез. Позадилонный предбрюшин-ный доступ по Четлу-Генри предполагает рассечь поперечно над лоном кожу и подлежащие ткани, включая передний листок апоневроза влагалищ прямых мышц живота. Позадилонно, предбрюшинно в области внутреннего запирательного отверстия выделяют грыжевой мешок, после обработки которого 2–3-мя узловыми швами сшивают края ножек внутренней запирательной мышцы. Доступ позволяет хорошо осмотреть заднюю поверхность передней стенки таза, легко выделить грыжевой мешок и под контролем зрения ушить внутреннее отверстие запирательного канала. В случае необходимости можно легко вскрыть брюшину и получить хорошую экспозицию для ревизии органов живота и выполнения резекции кишки и сальника. С позиции современного внедрения эндоскопической хирургии вместо традиционных вмешательств широко используют в диагностическом и лечебном плане лапароскопические операции как менее травматичные и в то же время позволяющие произвести тщательную ревизию любого отдела брюшной полости и малого таза, выполнить различные хирургические манипуляции [7].
Клинический случай
Пациентка 83 лет 28.06.2024 г. в 17:20 доставлена бригадой скорой медицинской помощи в Стационар № 2 ГБУЗ Московской области «Пушкинская клиническая больница им. проф. Розанова В.Н.» с клинической картиной острой тонкокишечной непроходимости. Пациентка находилась в сознании, самостоя- тельно передвигалась с помощью ходунков. Предъявляла жалобы на боли спастического характера по всему животу, тошноту, пятикратную рвоту, вздутие живота, отсутствие стула и газов на протяжении двух суток. Считает себя больной в течение 2-х дней. Самостоятельно использовала слабительные средства по типу Лактулозы, микроклизмы – без положительного эффекта. В анамнезе: Операции – АКШ 2018 г., Хронические заболевания – ИБС, ПИКС (ИМ 2016 г.). ГБ 3 ст. рССО4. ХСН 2 фкл. Постоянная форма ФП нормосистолия. Ревматоидный артрит. Состояние после травмы позвоночника 2020 г. (компр. перелом). Туберкулез, гепатит, ВИЧ отрицает. Аллергоанамнез: не отягощён.
Общее состояние средней степени тяжести. В сознании, адекватна, передвигается с помощью хо-дуль. Кожа, склеры физиологичной окраски. Дыхание в лёгких жесткое, проводится во все отделы. АД 125/90 мм рт. ст., пульс 86 в мин. Язык влажный, чистый. Живот вздут, при перкуссии – тимпанит. При пальпации болезненный во всех отделах. Перитонеальные симптомы отрицательные. Грыжевые выпячивания – не выявлено. Физиологические отправления: стул – отсутствует на протяжении двух дней, газы не отходят, диурез в норме. Ректальный осмотр – ампула прямой кишки расширена, пустая.
В приёмном отделения, в соответствии с МЭС и Национальными клиническими рекомендациями, были выполнены лабораторные и инструментальные исследования: ОАК – WBC 5.54, RBC 3.75, PLT 177, HGB 111, LYM 0.86.
Рентгенография органов грудной клетки. Очаговые и инфильтративные изменения в лёгких не определяются. Пневмофиброзные изменения. Синус справа затемнен – минимальное количество жидкости или спайки.
Обзорная рентгенография брюшной полости. На рентгенограмме брюшной полости свободного газа не отмечено, единичные тонкокишечные уровни в мезогастральной области.
УЗИ органов брюшной полости. Свободная жидкость визуализируется во всех отделах в умеренном количестве. Практически во всех отделах брюшной полости визуализируются расширенные до 36 мм петли тонкого кишечника и до 28 мм петли толстого кишечника с большим количеством жидкого содержимого с вялой маятникообразной перистальтикой. Заключение: Эхо признаки диффузных изменений печени и поджелудочной железы. Эхо признаки кишечной непроходимости, свободной жидкости в брюшной полости и малом тазу.
ЭКГ – ритм синусовый, ЧСС 84 в минуту, горизонтальная ЭОС, нарушений сердечного ритма не выявлено.
На основании проведённых исследований пациенту установлен диагноз: острая тонкокишечная непроходимость. В последующие два часа, в соответствии с Национальными клиническими рекомендациями, проводилась интенсивная консервативная терапия и предоперационная подготовка: инфузионная терапия кристаллоидными растворами, K, Mg, спазмолитическая, очистительные клизмы, установка назогастрального зонда. Несмотря на проведение данной терапии положительного эффекта не получено. Стула не было, газы не отошли. По назогастральному зонду отходило застойное содержимое в объёме до 500 мл. Боли по всему животу усиливалась. В связи с неэффективностью консервативной терапии, нарастанием клинической симптоматики было принято решение о проведении экстренного оперативного вмешательства из лапаротомного доступа.
28.06.2024 г. выполнено экстренное оперативное вмешательство в объёме: срединная лапаротомия, грыжесечение ущемленной грыжи запирательного отверстия. Устранение пристеночного ущемления кишки в запирательном отверстии. Диагноз до операции: острая тонкокишечная непроходимость.
Под эндотрахеальным наркозом произведена срединная лапаротомия. В брюшной полости большое количество прозрачного желтого выпота в объёме 800 мл, последний эвакуирован. При ревизии выявлено: в запирательном отверстии справа ущемлена петля тонкой кишки на расстоянии до 1,5 м от илеоцекального угла. Операционная рана расширена каудально. Петли тонкой кишки до места ущемления раздуты, отёчны, гиперемированы, после – спавшиеся. Осмотрены органы брюшной полости – иной патологии не выявлено. Ущемлённая петля кишки освобождена тупым путём. В грыжевом мешке находился противобрыжеечный край кишки. После разущемления на петлях кишки возобновилась перистальтика, цвет приобрел естественный оттенок. Ущемлённая часть признана жизнеспособной, изменена по типу ложного дивертикула, в связи с чем инвагинирована в просвет кишки, ушита отдельными швами. Грыжевые ворота ушиты по Kocher. В брыжейку введено 100 мл S. Novocaini 0.25%. Брюшная полость санирована. Контроль гемостаза – сухо. Счёт салфеток верен. Через контраппертуру в правой подвздошной области установлен трубчатый дренаж в малый таз, фиксирован к коже.
От установки назоинтестинального зонда было принято отказаться в связи с отсутствием паралитических проявлений кишечника; расширения диаметра просвета кишки до 5 см; цианотического оттенка и отёка стенки жизнеспособной тонкой кишки; воспалительного изменения кишечной стенки с множественными фибринозными наложениями.
В ходе оперативного вмешательства в течение 10 минут раздутые петли тонкой кишки спались, восстановилась активная перистальтика. В послеоперационном периоде осложнений в виде пареза не отмечалось.
Рана послойно ушита наглухо. Йод, асептическая повязка.
Диагноз после операции: ущемлённая грыжа запирательного отверстия справа, Рихтеровское ущемление.
В послеоперационный период 24 часа пациентка находилась в реанимационном отделении. 29.06.2024 г. в стабильном состоянии переведена в хирургическое отделение. 08.07.2024 г. выписана в удовлетворительном состоянии.
Сравнительная оценка тяжести пациента с помощью шкал SAPS, APACHE II, SOFA, MODS
Нами не обнаружено в доступных источниках объективной оценки степени тяжести пациента с механической кишечной непроходимостью с помощью общепризнанных международных шкал (SAPS, APACHE II, SOFA, MODS). Объективная оценка пациента с помощью шкал позволяет с наибольшей точностью определить степень тяжести, прогнозируемые риски при различной хирургической патологии [18].
Отображение данного параметра при комплексном подходе к диагностике, лечению, прогнозированию состояния является важным фактором в лечении острой хирургической патологии.
В данном клиническом случае нами были применены международные шкалы оценки состояния для прогнозирования степени тяжести, заболевания, летальности, возможности проведения консервативной терапии, хирургического лечения. Оценка рассчитывалась в двух временных отрезках: во время проведения первичного осмотра и после предоперационной подготовки (консервативного лечения).
Оценка степени тяжести по шкалам во время первичного осмотра:
APACHE II – 8 баллов, что соответствует 16,7% смертности для неоперированных пациентов;
SAPS – 4 балла, что соответствует 7,1% риска смертности;
SOFA – 2 балла, что соответствует 8,3% летальности;
MODS – 1 балл, что соответствует 4,7% госпитальной смертности.
Оценка степени тяжести после проведения предоперационной подготовки (консервативного лечения):
APACHE II – 9 баллов, что соответствует 18,75% смертности для неоперированных пациентов;
SAPS – 4 балла, что соответствует 7,1% риска смертности;
SOFA – 3 балла, что соответствует 12,5% летальности;
MODS – 2 балла, что соответствует 8,3% госпитальной смертности.
20% 18,75%
15% 16,70%
10%
5%
0%
APACHE II
7,10%
12,50%
8,30%

SOFA
8,30%
0%
SAPS
MODS
^^^^>До консервативной терапии
^^^^вПосле консервативной терапии
Рисунок 5. Прогнозирование летальности Figure 5. Mortality prediction
Все проведённые нами способы расчёта дают разные результаты. В связи с чем необходимо проводить дальнейшее исследование, какой из данных параметров адекватен для оценки тяжести данной патологии. Несмотря на проведение медикаментозного лечения, состояние пациентки ухудшилось, что отмечается на графике, что свидетельствует о неэффективности консервативной терапии.
Выводы
Запирательные грыжи, ввиду редкости патологии и неспецифичности клинических проявлений, являются сложными диагностическими случаями. Знание симптомов, характерных для данной патологии, использование компьютерной томографии брюшной полости и таза имеет чрезвычайно важное значение, влияя на принятие быстрого решения для проведения оперативного вмешательства, во многом определяя исход заболевания.
Специфичной диагностики запирательной грыжи не существует. В связи с тем, что данная клиническая патология является достаточно сложной для быстрого определения хирургом, то она выявляется на стадии осложнений и сопровождается высокой летальностью. При данной патологии летальность составляет от 12 % до 70 %, а послеоперационные осложнения возникают в 11, 6 % случаях.
Ведущей клинической картиной при ущемлённой грыже запирательного отверстия является клиника кишечной непроходимости. Дооперационная диагностика ущемлённой грыжи запирательного отверстия для тактики хирурга решающего значения не имеет.
При клинической картине кишечной непроходимости следует действовать на основании Национальных клинических рекомендаций, что позволит значительно сократить время на диагностические поиски и снизит послеоперационную летальность при ущемлённой грыже запирательного отверстия.


