Острая мезентериальная ишемия. Возможности ранней диагностики. Обзор литературы
Автор: Шаров Е.К., Панкратов А.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Литературные обзоры
Статья в выпуске: 3 (93), 2025 года.
Бесплатный доступ
Статья посвящена актуальной проблеме ранней диагностики острой мезентериальной ишемии (ОМИ), которая характеризуется высокой летальностью (50–80 %) и сложностью своевременного выявления. Основными причинами развития ОМИ выступают: Артериальная окклюзия (эмболия, тромбоз); Венозный тромбоз; Неокклюзионная ишемия. Ключевыми факторами риска являются: Сердечно-сосудистые заболевания; Нарушения свертываемости крови. Принципиально важным является максимально раннее выявление патологии – в первые 6 часов от начала заболевания, когда вероятность благоприятного исхода составляет 70–80 %. В статье детально рассмотрены клинические проявления ОМИ, лабораторные маркеры и инструментальные методы диагностики. Клиническая картина характеризуется постепенным нарастанием симптомов: от умеренных болей в животе до развития перитонита. Особенностью является отсутствие патогномоничных признаков, что существенно затрудняет своевременную диагностику. Особое внимание уделено КТ-ангиографии как наиболее информативному методу визуализации с чувствительностью 85–98 % и специфичностью 91–100 %. Представлены современные подходы к интерпретации лабораторных показателей, таких как уровень лейкоцитов, лактата и Д-димера. Несмотря на значительные успехи современной медицины, летальность при ОМИ остается высокой и достигает 50–80 %, что подчеркивает необходимость постоянного совершенствования диагностических и лечебных подходов.
Острая мезентериальная ишемия, мезентериальный тромбоз, окклюзия брыжеечной артерии, некроз кишечника
Короткий адрес: https://sciup.org/142245652
IDR: 142245652 | УДК: 616.34-004.6 | DOI: 10.17238/2072-3180-2025-3-238-245
Acute mesenteric ischemia. Possibilities of early diagnostics. Literature review
The article is devoted to the urgent problem of early diagnosis of acute mesenteric ischemia (AMI), which is characterized by high lethality (50–80 %) and difficulty of timely detection. The main causes of AMI development are: Arterial occlusion (embolism, thrombosis); Venous thrombosis; Non-occlusive ischemia. The key risk factors are: Cardiovascular diseases; Blood coagulation disorders. It is fundamentally important to detect pathology as early as possible - in the first 6 hours from the onset of the disease, when the probability of a favorable outcome is 70–80 %. The article details the clinical manifestations of OMI, laboratory markers and instrumental methods of diagnosis. The clinical picture is characterized by a gradual increase in symptoms: from moderate abdominal pain to the development of peritonitis. The peculiarity is the absence of pathognomonic signs, which significantly complicates timely diagnosis. Special attention is paid to CT-angiography as the most informative method of visualization with sensitivity 85–98 % and specificity 91–100 %. Modern approaches to the interpretation of laboratory parameters such as leukocyte count, lactate and D-dimer levels are presented. Despite significant advances in modern medicine, the lethality of AMI remains high and reaches 50–80 %, which emphasizes the need for continuous improvement of diagnostic and therapeutic approaches.
Текст научной статьи Острая мезентериальная ишемия. Возможности ранней диагностики. Обзор литературы
Contribution of the authors: Sharov E.K. – preparation for publication, Pankratov A.A. – scientific director.
Актуальность, эпидемиология
Эпидемиологическое исследование показывает, что острая мезентериальная ишемия (ОМИ) составляет 0,09–0,2 % от всех экстренных хирургических госпитализаций [1, 2]. В двух эпидемиологических исследованиях, проведенных в Швеции в 2017 г., демонстрируется, что заболеваемость артериальной окклюзионной ОМИ варьирует от 5,3 до 5,4 случаев на 100 000 населения в год [3, 4]. Данные из финского города Куопио за 2009–2013 годы фиксируют частоту ОМИ всех этиологий на уровне 7,3 случая на 100 000 человек ежегодно, при этом артериальная окклюзионная форма составляет 4,5 случая на 100 000 населения [4].
С увеличением возраста пациентов наблюдается рост заболеваемости, достигающей 10 % среди лиц старше 70 лет. В обзорной статье J.M. Kärkkäinen проведен анализ распространения ОМИ как причины болей в животе по сравнению с такими экстренными заболеваниями как разрыв аневризмы брюшной аорты или аппендицит в зависимости от возраста пациентов (рис. 1) [4, 5].
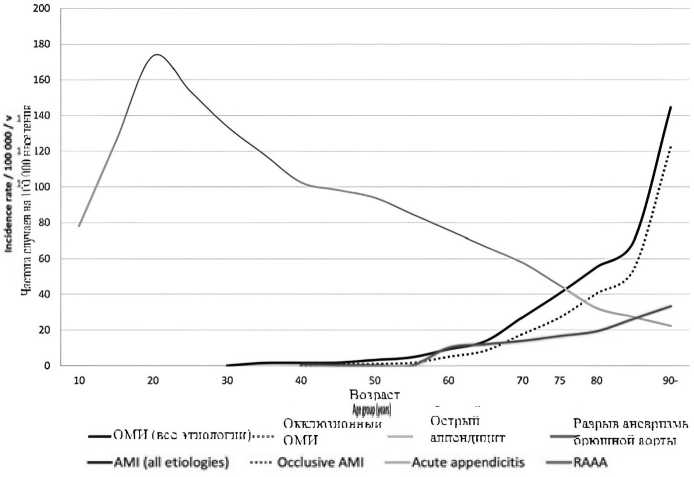
Рис. 1. Зависимость заболеваемости острой мезентериальной ишемией, острым аппендицитом и разрывом аневризмы брюшной аорты от возраста Fig. 1. Dependence of the incidence of acute mesenteric ischemia, acute appendicitis and ruptured abdominal aortic aneurysm on age
В популяционном исследовании Kase K. (2022) с соавт. средний возраст пациентов с ОМИ составил 79 лет (диапазон 32–104 лет) [2]. Смертность при острой мезентериальной ишемии (ОМИ)
по-прежнему остается крайне высокой, варьируя, по разным данным, от 50 до 80 %. Это связано с несколькими факторами: ОМИ редко учитывают при дифференциальной диагностике острого живота, процесс постановки диагноза занимает много времени, а единые стандарты лечения отсутствуют [1, 4, 6, 7] По данным Хрипуна А.И. с соавт. общая летальность при ОМИ составляет 71 %, а послеоперационная смертность даже без учета эксплоративных лапаротомий достигает 59 % [8].
Патофизиология и этиология
ОМИ классифицируется на два основных типа — окклюзионный и неокклюзионный – исходя из характера патологического процесса, лежащего в её основе.
Наибольшую долю среди причин развития окклюзионной ОМИ занимают эмболия (50 %) и артериальный тромбоз (15–25 %) [1]. Неокклюзионная форма, составляя около 15–20 % среди всех форм ОМИ. Возникает у тяжелых, реанимационных пациентов – на фоне системной гипотензии, кардиогенного шока, сепсиса, применения высоких дозировок симпатомиме-тиков, гиповолемии, выраженной сердечной недостаточности или вазоконстрикции [1, 4, 7, 9]. Мезентериальный венозный тромбоз (МВТ) составляет от 5 до 15 % всех случаев острого нарушения кровоснабжения кишечника [1]. Причинами МВТ по данным литературы являются: тромбофилические состояния; местные факторы, вызывающие повреждение сосудистой стенки; заболевания и состояния, вызывающие замедление тока крови в мезентериальной венозной системе брюшной полости [1, 3, 10].
Среди редких причин ОМИ, отмечают: механические (сдавление сосудов брыжейки извне, например ножками диафрагмы, инвазию опухоли, чаще поджелудочной железы), инфекцию брюшной полости (абсцессы, пилефлебиты), декомпенсацию сердечной деятельности, прием лекарственных препаратов (гормональных, гипотензивных), васкулит мезентериальных сосудов, диссекцию аорты и ее ветвей, врожденные аномалии развития (синдром MID-AORTIC), мальротацию кишечника (незавершенный поворот) [7].
Влияние ранней диагностики на исход лечения
Ранняя диагностика является ключевым фактором, влияющим на исход лечения острой мезентериальной ишемии. Результаты исследования Szabóné Révész E. 2012 г. показали значительную разницу в показателях выживаемости у пациентов, прооперированных в течение первых 12 часов от начала заболевания, и тех, кто получил медицинскую помощь позднее (72,3 % против 20 % соответственно) [11].
Согласно исследованию B. Luther с соавт. [12], если лечебные мероприятия будут проведены в первые 6 часов после начала заболевания, вероятность смертельного исхода снизится до 10–20 %. Однако, если операция будет выполнена позднее, уровень летальности будет увеличиваться в геометрической прогрессии и приблизится к 100 % (рис. 2).
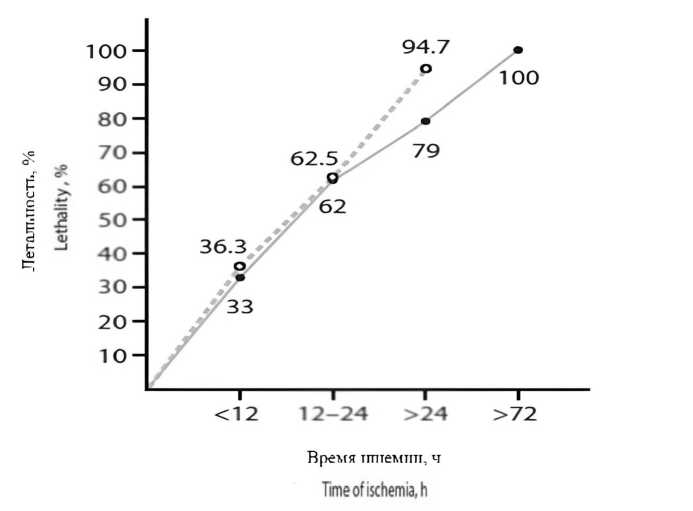
Рис. 2. Корреляция между продолжительностью ишемии и уровнем летальности
Fig. 2. Correlation between duration of ischemia and mortality rate
Анализ данных Национального стационарного реестра США (US National Inpatient Sample) (2015) демонстрирует неутешительную статистику: лишь 15 % пациентов с ОМИ получают активное лечение, а эндоваскулярная или открытая реваскуляризация проводится только 3 % больных. Таким образом, помощь более чем в 80 % случаев ограничивается лишь симптоматической терапией [14].
Клиника
Согласно систематическому обзору K. Gnanapandithan с соавт., клиническое течение ОМИ характеризуется определенной стадийностью. Процесс начинается с острого болевого синдрома (Фаза 1 – обратимая ишемия), который сменяется периодом временного улучшения состояния с уменьшением интенсивности симптомов (Фаза 2 – «мнимое благополучие»). Завершающим этапом становится развитие перитонита и осложнений (Фаза 3 – необратимая стадия) [7].
Диагностика ОМИ представляет значительные трудности из-за неспецифичности ее клинических проявлений. Начальная симптоматика заболевания часто имеет стертый характер и может имитировать другие острые абдоминальные состояния [5, 17].
Анализ современных исследований позволил выявить наиболее распространенные клинические проявления ОМИ: боль в животе, тошнота, рвота, диарея, гематохезия [7, 14, 16]. В ретроспективном исследовании Park W.M. c соавт. определили частоту встречаемости симптомов (рис. 3) [18]:
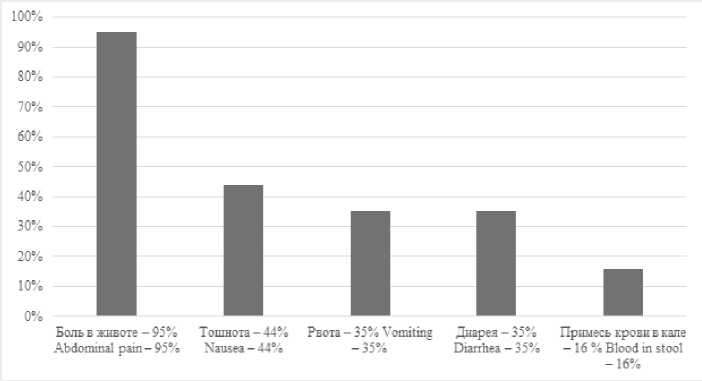
Рис. 3. Частота встречаемости симптомов ОМИ
Fig. 3. Frequency of occurrence of AMI symptoms
Важное диагностическое значение имеют анамнестические сведения о наличии хронической мезентериальной ишемии (ХМИ). Европейские рекомендации по ХМИ указывают на такие характерные признаки как: страх перед едой, хроническая постпрандиальная боль в животе (абдоминальная стенокардия), диарея и потеря массы тела [19]. У пациентов с ОМИ часто обнаруживается коморбидная патология: сердечная недостаточность, фибрилляция предсердий, ишемическая болезнь сердца (ИБС), артериальная гипертензия и окклюзия периферических артерий [4, 19, 20].
Bjornsson S. с соавт. отметил у пациентов, у которых была диагностирована мезентериальная ишемия, особенно в острой форме, факт, что 78 % из них ранее находились на стационарном лечении по поводу дуоденита (38 %) и колита (57 %) [5]. Также 71 % пациентов с ОМИ имеют признаки системного мультифокального атеросклероза, такие как окклюзионное поражение коронарных, цереброваскулярных или периферических артерий [1, 4, 19, 20].
Таким образом, все предрасполагающие факторы можно разделить на группы в соответствии с этиологической классификацией (табл. 1).
Таким образом, если клиника и анамнестические данные при ХМИ имеют ряд характерных особенностей, то проявления ОМИ совершенно лишены патогномоничных симптомов, что крайне затрудняет диагностику заболевания на стадии обратимых изменений кишечной стенки. В реальной клинической практике зачастую диагностика ОМИ основывается на развитии перитонеальной симптоматики. Однако отсутствие перитонеальных симптомов не исключает ОМИ, а их появление говорит о поздней стадии заболевания. Авторы «Европейских рекомендаций» отмечают, что развитие перитонеальных симптомов при ОМИ указывает на трансмуральный некроз кишки и является признаком запоздалой диагностики с летальностью до 70–90 % [3]. Bala M. и соавт. подчеркивают, что
«классическая триада» симптомов ОМИ (боль, диарея, рвота) наблюдается менее чем у 25 % пациентов, а перитонеальные симптомы развиваются поздно и являются признаком запущенного процесса [1].
Таблица 1
Факторы риска острой мезентериальной ишемии
Risk factors for acute mesenteric ischemia
Table 1
|
АРТЕРИАЛЬНАЯ ОККЛЮЗИЯ, ARTERIAL OCCLUSION |
НЕОКЛЮЗИОННАЯ ИШЕМИЯ, NONOCCLUSIVE ISCHEMIA |
ВЕНОЗНЫЙ ТРОМБОЗ, VENOUS THROMBOSIS |
|
Нарушения ритма сердца (мерцательная аритмия, фибриля-ция предсердий), Heart rhythm disorders (atrial fibrillation, atrial fibrillation); Ишемическая болезнь сердца, Ischemic heart disease; Атеросклероз периферических артерий, Atherosclerosis of peripheral arteries. |
Состояние после операций на сердце с искусственным кровообращением, Condition after heart surgery with artificial circulation; Длительный гемодиализ, Longterm hemodialysis; Терапия сердечными гликазида-ми, Cardiac glycoside therapy. |
Тромбофилические состояния (Врожденная/Приобретенная тромбофилия, Антифосфолипидный синдром, Миелопролиферативные заболевания, Thrombophilic conditions (Congenital/Acquired thrombophilia, Antiphospholipid syndrome, Myeloproliferative diseases; Абдоминальные факторы (Панкреатит (острый и хронический); Цирроз печени, Внутрибрюшная инфекция/абсцесс, Abdominal factors (Pancreatitis (acute and chronic); Liver cirrhosis, Intra-abdominal infection/abscess; Длительная иммобилизация, Long-term immobilization; Онкологические заболевания (паранеопластический синдром), Oncological diseases (paraneoplastic syndrome) |
Лабораторные критерии
В настоящее время идет активный поиск лабораторных показателей, которые могли бы повысить вероятность диагностики ОМИ на ранних стадиях.
Масштабное исследование под руководством Emile S.H., охватившее 963 пациента, выявило ряд биохимических маркеров, имеющих диагностическую ценность при подозрении на ОМИ в сочетании с клиническими проявлениями. Лейкоцитоз был обнаружен у более чем 90 % обследованных пациентов. Второе по частоте отклонение – метаболический ацидоз с повышенным содержанием лактата – наблюдалось в 88 % случаев [1, 20]. Также авторы исследования устанавливают пороговые значения для предполагаемых маркеров ишемии: пороговое значение количество лейкоцитов – 18,1 × 109/л.; уровень лактата выше 2 ммоль/л [20].
Shuai W. c соавт. в исследовании по прогнозированию ОМИ, отметил такие факторы как гемоконцентрация, гиперамила-земия повышение отношения нейтрофилов к лимфоцитам (NLR), повышение отношения тромбоцитов к лимфоцитам (PLR). Пороговые значения для NLR и PLR составили 11,05 и 156,26 соответственно. PLR был линейно связан с NLR (R = 0,769, P <0,001). NLR (коэффициент шансов [OR] = 6,835, 95 % доверительный интервал [CI] = 2,282–20,469, P = 0,001), PLR (OR = 4,871, 95 % CI = 1,627–14,587, P = 0,005) [22].
Согласно рекомендациям Европейского общества сосудистых хирургов (ESVS) [3], анализ на Д-димер целесообразно применять для исключения острой мезентериальной ишемии (Рекомендация 1В). Проспективное исследование, проведенное T. Block, изучавшее пациентов старше 50 лет с симптомами острого живота (2001–2003 гг.), установило, что Д-димер является независимым фактором риска развития кишечной ишемии, поскольку отражает процессы тромбообразования и фибринолиза [23]. Khan S.M. с соавт. в систематическом обзоре, в который вошли 9 исследований включавших в себя 819 пациентов, выявлена корреляция между повышением уровня Д-димера более 0,9 мг/л и наличием ОМИ. Чувствительность D-димера для диагностики ОИМ варьировала от 78,26 % (95 % ДИ: 56,3–92,5 4 %) до 100 % (95 % ДИ: 69,15–100 %); специфичность варьировала от 18,18% (95 % ДИ: 8,19 %–32,71 %) до 100 % (95 % ДИ: 91,59 %–100 %). Таким образом, D-димер, по мнению многих исследователей, может быть полезным инструментом для ранней диагностики ишемии кишечника [1, 23, 24, 25].
В систематическом обзоре Khan S.M., в который вошли 560 статей, представлены данные о том, что у 63,5 % пациентов с подтверждённым диагнозом ОМИ отмечается повышение уровня амилазы [24]. Данный факт требует особого внимания учитывая возможное сходство клинических проявлений острого панкреатита и ОМИ [1, 24].
Некоторые ученные для ранней диагностики ОМИ предлагают использовать такие маркеры как глутатион-S-трансфераза; белки связывающие жирные кислоты (англ. intestinal fatty acid binding protein (I-FABP), альфа-глутатион S-трансферазы (англ. serum alpha-glutathione S-transferase (alpha–GST), кобальт-свя- зывающую способность альбумина (англ. cobalt-albumin binding assay (CABA)) [1, 26]. Однако в другом поперечном диагностическом исследовании 129 пациентов, госпитализированных с острой болью в животе, Nuzzo A. с соавт. отмечают, что три наиболее многообещающих кандидата в циркулирующие биомаркеры ОИМ – цитруллин, I-FABP и d-лактат – не были ни чувствительными, ни достаточно специфичными для дифференциальной диагностики ОМИ [15].
Отдельную задачу представляет собой дифференциальная диагностика обратимой и необратимой ишемии кишечной стенки. Исследование Hongwei Z. с соавт. (2021), посвященное изучению предикторов и факторов риска некроза кишечника, выявило, что только уровень лейкоцитов обладает статистически значимой прогностической ценностью для определения некроза кишечника у пациентов с острой мезентериальной ишемией (ОМИ) (P = 0,009). Продолжительность периода от начала симптоматики до постановки диагноза (P = 0,876), показатели температуры тела (P = 0,122), количество нейтрофилов (P = 0,224), уровень D-димера (P = 0,540), концентрация лактата в сыворотке крови (P = 0,467), кислотно-щелочной баланс (pH) (P = 0,572), уровень креатинфосфокиназы (P = 0,375) и миогемоглобина (P = 0,332) – не проявили себя как надежные предикторы некроза кишки [16, 17].
Ни один из рассмотренных биохимических маркеров не обладает 100% специфичностью для диагностики ОМИ. Диагностическая ценность лабораторных маркеров существенно возрастает только при их интерпретации в контексте клинической картины. Чувствительность маркеров значительно варьирует в различных исследованиях. Эти ограничения подчеркивают необходимость продолжения научных поисков более точных и специфичных маркеров острой мезентериальной ишемии.
-
1 . Наиболее информативными лабораторными показателями являются:
– Лейкоцитоз (более 18,1 × 109/л)
– Метаболический ацидоз
-
– Повышение уровня лактата (более 2 ммоль/л)
-
– Д-димер (более 0,9 мг/л)
-
2. Перспективными диагностическими маркерами считаются:
– Отношение нейтрофилов к лимфоцитам (NLR)
– Отношение тромбоцитов к лимфоцитам (PLR)
– Белки, связывающие жирные кислоты (I-FABP)
Резюмируя данный раздел, приходится констатировать, что в ранней диагностике ОМИ лабораторные методы исследования демонстрируют ограниченную эффективность, что повышает ценность инструментального обследования.
Рентгеноскопия
Использование обзорной рентгеноскопии брюшной полости позволяет выявить только косвенные признаки ОМИ. Исследование становится информативным только при появлении свободного газа в брюшной полости вследствие развития не- кроза и перфорации кишечника. Отсутствие свободного газа в брюшной полости не исключает наличия ишемии стенки кишки. В соответствии с рекомендациями Всемирного общества неотложной хирургии (WSES), применение рентгенографии не рекомендуется для диагностики ишемии кишечника у пациентов [1, 27].
УЗИ
Оценка проходимости и адекватности кровотока по чревному стволу, верхней и нижней брыжеечным артериям может быть выполнена с помощью цветового допплера и спектрального УЗИ. В ряде исследований отечественных и зарубежных авторов было показано, что УЗИ позволяет выявить проксимальную окклюзию брыжеечных сосудов [1, 29]. Тем не менее, в условиях выраженного пневматоза кишечника, этот метод диагностики теряет свои преимущества [1, 27, 29]. Оценка состояния нижней брыжеечной артерии возможна только у худых пациентов с низким индексом массы тела [28, 29].
УЗИ позволяет также оценить наличие общих косвенных признаков ОМИ таких как: свободная жидкость в брюшной полости, расширение петель кишечника, характер перистальтики кишечника, что в совокупности с клинической картиной помогает установить диагноз ОМИ [29 ,28].
КТ-ангиография
По рекомендациям Всемирного общества неотложной хирургии (WSES) КТ-ангиография — это основной инструментальный тест, позволяющий выявить ОМИ. Её чувствительность варьируется от 85–98 % и специфичность от 91–100 % [7, 30]. Согласно последним рекомендациям КТ-АГ следует проводить безотлагательно всем в следующих случаях подозрения на ОМИ. Однако конкретизация понятия «подозрение на ОМИ» в литературных источниках оставляет желать лучшего. Встречаются следующие формулировки показаний к выполнению КТ-АГ с целью исключения ОМИ:
-
• необъяснимые боли в животе;
-
• острая абдоминальная боль со рвотой/диареей у пациентов с сердечно-сосудистыми факторами риска;
-
• боли в животе после приема пищи;
-
• быстрое развитие болевого синдрома у пациентов с мерцательной.
КТ-АГ позволяет провести аортографию и мезентерико-графию с определением локализации, вида и протяженности поражения брыжеечных артерий, а также состояние коллатерального кровотока [27, 30]. Дефекты контрастирования ВБА с отсутствием наполнения ее ствола или ветвей подтверждают диагноз на любой стадии заболевания. К основным прямым диагностическим критериям ОМИ относят выявление тромбо-тических/эмболических масс в артериях брыжейки (встречается в 94% случаев) или в брыжеечной вене (наблюдается в 100% случаев при венозном типе нарушения). Косвенные призна-е ки нарушения кишечного кровоснабжения, которые могут наблюдаться и при других острых состояниях, включают: газ в стенке кишки (73–22 %), газ в воротной и брыжеечных венах (86–5 %), пневматоз кишечника (100–14 %), парез кишечника (13 %), отек кишечной стенки локального или диффузного характера (91–26 %), отек брыжейки (43–88 %), застой в венозной системе (14 %) и наличие асцита (75 %) [1, 4, 27, 30]. У пациентов с ОМИ также часто выявляются сопутствующие изменения в виде инфарктов паренхиматозных органов и атеросклеротических поражений аорты и ее ветвей.
Заключение
Острая мезентериальная ишемия характеризуется отсутствием специфичных симптомов. Основные клинические проявления: боль в животе (94 %), тошнота (83 %), рвота (53 %). Данные анамнеза жизни такие как: проявление ХМИ (страх перед едой, хроническая постпрандиальная боль в животе (абдоминальная стенокардия), диарея и потеря массы тела), наличие коморбидной патологии (сердечная недостаточность, фибрилляция предсердий, ишемическая болезнь сердца (ИБС)). Ключевые лабораторные маркеры: лейкоцитоз более 18,1×10⁹/л (90 % случаев), лактат более 2 ммоль/л (88 %), Д-димер более 0,9 мг/л (чувствительность 78–100 %). Оптимальный метод визуализации: КТ-ангиография (чувствительность 85–98 %, специфичность 91–100 %). Диагностические мероприятия критически важно выполнить в течение первых 6 часов от начала симптомов. Статистические данные свидетельствуют о значительном снижении показателей выживаемости с 72,3 % (при выявлении заболевания в первые 6 часов) до всего лишь 20 % после превышения этого временного порога. Путем к повышению эффективности ранней диагностики является акцентирование внимания всего врачебного состава клиники (не зависимо от специальности) на данной патологии и незамедлительное проведение КТ-ангиографии при малейшем подозрении на ОМИ. В свете известных организационных сложностей в реализации данного постулата особое значение приобретают дальнейшие исследования, направленные на объективизацию понятия «подозрение на ОМИ» и поиск диагностических маркеров ишемии кишечника на обратимой стадии.


