Отдаленные результаты лечения пациентов с "ужасной триадой" локтевого сустава
Автор: Ратьев А.П., Егиазарян К.А., Жаворонков Е.А., Мельников В.С., Обыденный Д.А.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 1 (41), 2015 года.
Бесплатный доступ
К термину «ужасная триада» локтевого сустава, предложенного Hotchkiss из-за исторически плохих результатов лечения, относится сочетание перелома венечного отростка локтевой кости, головки лучевой кости и вывих костей предплечья кзади. консервативное лечение подобных травм в большинстве случаев имеет плохие результаты и требует оперативного лечения [1]. Целью данного исследования являлось создание оптимального алгоритма лечения пациентов с переломами венечного отростка, головки лучевой кости и вывихом костей предплечья кзади. За период с 2009 по 2013 гг. мы наблюдали 82 пациентов со сложной травматической нестабильностью локтевого сустава, из них у 6 была диагностирована «ужасная триада» локтевого сустава. Оценка отдаленных результатов производилась с помощью MEPI. Следует отметить, у пациентов с «ужасной триадой локтевого сустава было получено 66,6% (4) отличных и хороших, 16,7% (1) удовлетворительных и 16,7% (1) не удовлетворительных результатов, а у пациентов с остальными переломовывихами костей предплечья было 32,9% (25) отличных, 32,9% (25) хороших, 21,1% (16) удовлетворительных и 13,1% (10) неудовлетворительных результатов. Применение разработанного алгоритма хирургического лечения пациентов с переломом головки лучевой кости, венечного отростка и вывихом костей предплечья кзади позволило улучшить функциональные результаты и получить до 83,3% от- личных и хороших результатов.
Локтевой сустав, ужасная триада, перелом венечного отростка
Короткий адрес: https://sciup.org/142211202
IDR: 142211202 | УДК: 617.573-089
Текст научной статьи Отдаленные результаты лечения пациентов с "ужасной триадой" локтевого сустава
К термину «ужасная триада» локтевого сустава, предложенного Hotchkiss из-за исторически плохих результатов лечения, относится сочетание перелома венечного отростка локтевой кости, головки лучевой кости и вывих костей предплечья кзади. Консервативное лечение подобных травм в большинстве случаев имеет плохие результаты и требует оперативного лечения [1]. Неверная тактика и техника лечения может привести к рецидивирующей нестабильности локтевого сустава, которая в свою очередь значительно на- рушает функцию и вызывает необратимое повреждение суставного хряща [2].
Целью данного исследования являлось создание оптимального алгоритма лечения пациентов с переломами венечного отростка, головки лучевой кости и вывихом костей предплечья кзади.
Материалы и методы
За период с 2009 по 2013 гг. мы наблюдали 82 пациентов со сложной травматической нестабильностью локтевого су- става, из них у 6 была диагностирована «ужасная триада» локтевого сустава. Оценка отдаленных результатов производилась с помощью MEPI. Статистическая обработка данных выполнялась с использованием пакетов прикладных программ Statistica 10 и SAS JMP 10. Статистический уровень значимости был зафиксирован на уровне 0,05.
Оперативное лечение пациентов с «ужасной триадой» локтевого сустава
Для диагностики и лечения «ужасной триады» очень важным является тщательный сбор анамнеза и объективное обследование. Анамнез должен включать как описание тяжести, так и механизма травмы. После сбора анамнеза, клинического осмотра и выполнения рентгенограмм локтевого сустава, под местной анестезией или внутривенным наркозом производили закрытое устранение вывиха костей предплечья. После этого для оценки стабильности проверяли полный объем движений в локтевом суставе при пронированном, нейтральном и супинированном предплечье. Закрытое устранение вывиха дает такие преимущества, как уменьшение боли и отека мягких тканей, и позволяет более детально интерпретировать контрольные рентгенограммы локтевого сустава. После устранения вывиха повторно исследовали сосудисто-неврологический статус.
Пред- и послеоперационные снимки включали переднезаднюю и боковую проекции, которые выполняли для оценки характера перелома и концентрической стабильности плечелоктевого и плечелучевого суставов. Линия, проведенная через центр шейки лучевой кости, должна пересекать центр головчатого возвышения мыщелка плечевой кости независимо от ренгенографической проекции. Венечный отросток на переднезадней и боковой проекциях должен быть изображен крупным планом. Также боковая проекция используется для определения высоты перелома венечного отростка; однако, характер и распространение перелома обычно сложно оценить по плоскостным рентгенограммам.
Для идентификации характера перелома, количества фрагментов и направления их смещения, не выявленных на рентгенограммах у пациентов «ужасной триадой», как правило, использовали компьютерную томографию.
Большинство пациентов с «ужасной триадой» требуют оперативного лечения. Показаниями к оперативному лечению пациентов с «ужасной триадой» локтевого сустава считали невозможность создания концентрической стабильности локтевого сустава с помощью методик закрытого устранения вывиха костей предплечья. В таком случае происходило полное нарушение функциональной целостности локтевого сустава. Мы разработали алгоритм хирургического лечения пациентов с «ужасной триадой» локтевого сустава. Алгоритм хирургического лечения представлен на рисунке 1.
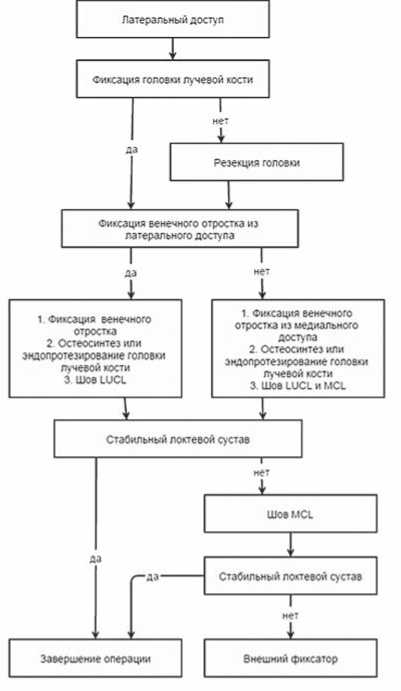
Рис. 1. Алгоритм хирургического лечения пациентов с «ужасной триадой» локтевого сустава
Клинический пример
Больной Ч., 27 лет, поступил в клинику с диагнозом: закрытый перелом головки лучевой кости, венечного отростка локтевой кости слева, вывих костей предплечья кзади (рис. 2).
При поступлении больному под местной анестезией была произведена закрытая ручная репозиция перелома с иммобилизацией левой верхней конечности задней лонгет-ной гипсовой повязкой (рис. 3).
Учитывая нестабильный характер повреждения, больному было выполнено оперативное лечение – открытая репозиция, фиксация венечного отростка винтом и анкером, эндопротезирование головки лучевой кости, шов ЛЛКС (рисунок 4, 5, 6).
В раннем послеоперационном периоде использовали брейс до 6 недель с момента операции (рис. 7).
Отдаленный клинический результат оценен через 1 год после операции (рисунки 8, 9).
Получен отличный отдаленный клинический результат, равный 90 баллам по шкале Mayo.
Первоначально принимали решение о локализации кожного разреза, который может быть медиальным, ла-
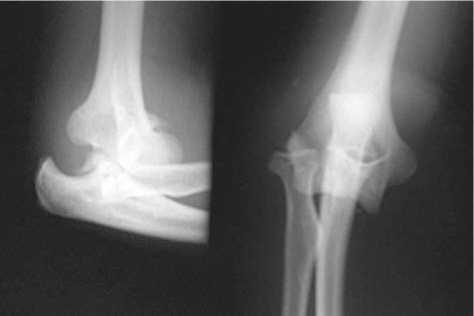
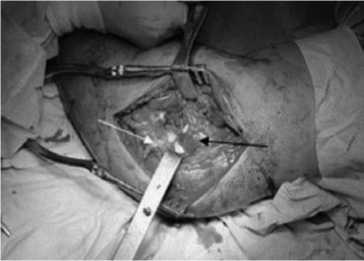
Рис. 4. Повреждение ЛЛКС (белая стрелка), перелом головки лучевой кости с вывихом кзади (синяя стрелка), «пустой» латеральный надмыщелок левой плечевой кости (черная стрелка)
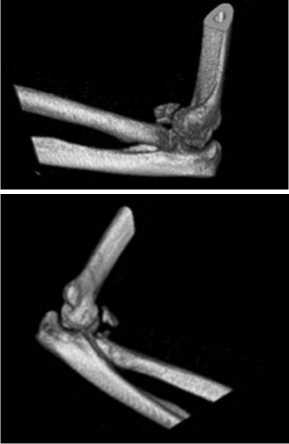
Рис. 2. Рентгенограммы и КТ левого локтевого сустава больного Ч. при поступлении
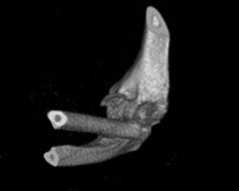

Рис. 5. Фиксация перелома венечного отростка и переднего отдела капсулы с помощью анкера с формированием петли типа Лассо над венечным отростком
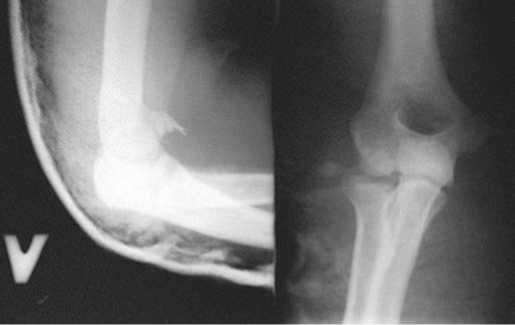
Рис. 3. Рентгенограмма больного Ч. после репозиции и фиксации гипсовой повязкой
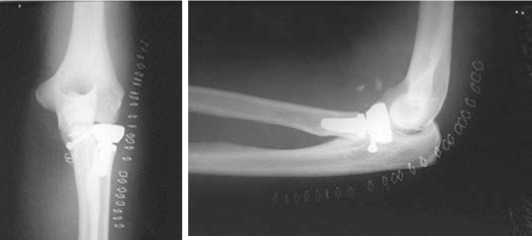
Рис. 6. Рентгенограммы больного Ч. после операции
теральным и задним продольным. Обычно использовали латеральный доступ; однако с точки зрения лечения пациентов с «ужасной триадой», задний доступ имеет ряд преимуществ. Он обеспечивает доступ как к медиальной,
Рис. 7. Больной Ч. в брейсе в раннем послеоперационном периоде
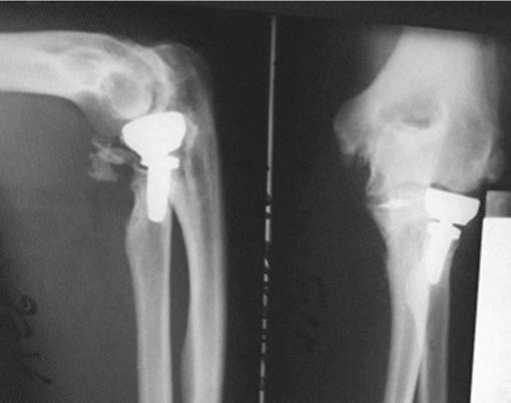
Рис. 8. Рентгенограммы больного Ч. через 1 год после операции

Рис. 9. Отдаленный клинический результат больного Ч.
так и к латеральной поверхности сустава, а также позволяет избежать дополнительного медиального разреза в случае необходимости создания медиального окна. Кроме того, задний кожный разрез характеризуется более низким риском повреждения кожных нервов по сравнению с медиальным и латеральным доступами. К тому же, задний доступ, несмотря на то, что он длиннее изолированных латерального и медиального, косметически более благоприятен и менее заметен, нежели латеральный доступ. Недостатками заднего доступа являются относительно большие размеры медиального и латерального кожных лоскутов, что увеличивает вероятность появления сером и гематом. Еще одним потенциальным осложнением, хотя и редким при травме, является некроз лоскутов.
После выполнения заднего кожного разреза, формировали полнослойный латеральный кожно-фасциальный лоскут. Стоит отметить, что первоначальное формирование медиального кожно-фасциального лоскута и невролиз локтевого нерва не показаны, так как многие повреждения «ужасной триады» могут быть полностью доступны с латеральной стороны. Для глубокого латерального доступа использовали интервал между локтевым разгибателем запястья и локтевой мышцей, то есть интервал Кохера. В качестве альтернативы можно разделить посередине сухожилие общего разгибателя пальцев. Оба способа давали доступ к головке лучевой кости и почти неизменно поврежденной ЛЛКС. Часто повреждение оставляет наружный надмыщелок полностью лишенным мягкотканных прикреплений.
При невозможности адекватной репозиции и фиксации венечного отростка с латеральной стороны и, если для устранения остаточной нестабильности необходимо восстановление МКС или поврежден локтевой нерв, может потребоваться создание глубокого медиального доступа. В редких случаях, при компрессии локтевого нерва в суставе, может потребоваться его передняя подкожная транспозиция. Если не выявлено повреждения мышечного массива сгибателей-пронатора, он может быть отведен либо отделен для доступа к перелому венечного отростка, либо к прилежащей МКС.
При остеосинтезе или эндопротезировании головки лучевой кости перелом венечного отростка обычно фиксировали через дефект последней из латерального хирургического доступа. Для точного расположения двух костных каналов в основании перелома венечного отростка со стороны подкожного края локтевой кости часто использовали целевой направитель для эндопротезирования ПКС. Как альтернатива эти отверстия могут быть рассверлены свободной рукой под контролем кончика пальца, заведенного на сломанную поверхность для триангуляции. Для захвата небольшого фрагмента венечного отростка или для проведения через заранее сформированные костные каналы в более крупный фрагмент, накладывали шов из нерассасы-вающихся нитей за передний отдел капсулы. Для этой техники важен удобный доступ и для улучшения обзора может потребоваться отделение сухожилий мышц разгибателей от наружного надмыщелка.
Не следует отделять передний отдел капсулы от фрагмента или фрагментов венечного отростка, так как сохранение ее прикрепления повышает стабильность. Для протягивания швов через отверстия использовали проволочную петлю. Затягивание швов производили в конце операции после устранения вывиха костей предплечья. При крупном фрагменте венечного отростка для его фиксации использовали канюлированный винт малого диаметра, проведенный ретроградно сзади наперед. Базальные переломы венечного отростка, которые редко наблюдаются при повреждениях типа «ужасная триада», могут быть фиксированы посредством пластины, расположенной по переднемедиальной или непосредственно по медиальной поверхности проксимального отдела локтевой кости.
Варианты лечения переломов головки лучевой кости включают удаление фрагментов, открытую репозицию и остеосинтез, а также эндопротезирование головки. При повреждении менее 25% головки, при мелких и остеопорозных фрагментах, не подлежащих фиксации и не являющихся суставной частью проксимального лучелоктевого сустава, производили их удаление. Обязательным условием было достижение стабильности сустава путем надежного восстановления венечного отростка и коллатеральных связок. При сохранении остаточной нестабильности выполняли эндопротезирование головки лучевой кости.
При восстановимых переломах головки лучевой кости II типа для остеосинтеза использовали традиционные кортикальные винты, винты Герберта или пластины. Обычно фиксацию осуществляли 1,5-, 2,0- или 2,4-мм винтами Герберта после анатомичной репозиции и предварительной стабилизации спицами Киршнера. Неоскольчатые переломы шейки лучевой кости восстанавливали посредством двух либо трех косых винтов, фиксирующих головку к шейке. В такой ситуации удобны канюлированные 3,0-мм винты, поскольку спица-направитель предотвращает соскальзывание в костно-мозговой канал по внутренней поверхности кортикального слоя.
При оскольчатом переломе шейки лучевой кости оптимальной считали фиксацию перелома пластиной. Пластины размещали в «безопасной зоне», являющейся участком, не входящим в проксимальный лучелоктевой сустав. Его несложно обнаружить во время операции, установив предплечье в нейтральное ротационное положение и приложив пластину строго латерально. При переломах, распространяющихся на шейку лучевой кости, доступ сопряжен с риском повреждения заднего межкостного нерва; поэтому диссекцию в дистальном направлении проводили крайне осторожно. Пронация предплечья отводит нерв в сторону от доступа. Использование пластин требовало диссекции вдоль шейки лучевой кости и препятствовало скольжению кольцевидной связки; по этой причине послеоперационное уменьшение объема ротации предплечья не является редким явлением. В таких случаях после консолидации перелома требовалось дополнительное хирургическое вмешательство для удаления пластины и рассечения спаек. После остеосинтеза шейки лучевой кости пластиной для восстановления стабильности локтевого сустава сшивали кольцевидную связку.
При переломах головки, шейки лучевой кости III типа, либо при плохом качестве кости производили эндопротезирование головки лучевой кости. Мы предпочитали биполярные модульные протезы, обеспечивающие хирургу широчайшие возможности независимой корректировки диаметра и высоты головки и шейки для оптимальной по- садки. Определение размера эндопротеза головки лучевой кости основано на измерении размера ее фрагментов, удаленных из сустава. Высота имплантата должна соответствовать высоте удаленных фрагментов таким образом, чтобы избежать установки слишком широкого эндопротеза. Имплантат должен артикулировать на уровне проксимального края проксимального лучелоктевого сустава, примерно в 2 мм дистальнее верхушки венечного отростка.
Мы считаем, что удаление головки лучевой кости без ее эндопротезирования при «ужасной триаде» локтевой кости противопоказана, так как головка лучевой кости критически важна для вальгусной стабильности: при повреждении МКС она противостоит вывиху предплечья кзади при отсутствии венечного отростка и создает натяжение восстановленной ЛЛКС, противодействуя варусной и заднелатеральной ротационной нестабильности.
После восстановления костных структур оценивали состояние связочных структур. ЛЛКС обычно отрывается от места своего прикрепления на наружном надмыщелке. Разрывы в толще ЛЛКС и ее отрывы от места прикрепления к локтевой кости не характерны. ЛЛКС может быть рефик-сирована к наружному надмыщелку анкерным либо транс-оссальным швом. Наиболее важным шагом в достижении ее успешного изометрического восстановления является расположение швов на оси вращения локтевого сустава, а именно — в центре кривизны головчатого возвышения на наружном надмыщелке. Мы предпочитали трансоссальную технику, поскольку она обеспечивает прочную фиксацию и сильное натяжение посредством наложения скользящих блокирующих швов на ЛЛКС и общее начало мышц-разгибателей. При сохранной МКС восстановление ЛЛКС осуществляется при пронации предплечья; однако, если МКС повреждена, ЛЛКС восстанавливают при супинации, что предотвращает раскрытие суставной щели с медиальной стороны локтевого сустава при чрезмерном затягивании швов с латеральной стороны. Поскольку ЛЛКС изо-метрична, ее восстановление осуществляется в положении сгибания в суставе до 90° как наиболее удобном для оперативного вмешательства.
После восстановления венечного отростка, головки лучевой кости и ЛЛКС с помощью ЭОПа проверяли стабильность локтевого сустава путем его сгибания и разгибания в положениях пронации, супинации и в нейтральном положении предплечья. В восстановлении МКС нет необходимости, если локтевой сустав сохраняет конгруэнтность при сгибании приблизительно от 30° до полного в одном или нескольких ротационных положениях предплечья. Тридцать градусов рассматривали в качестве ориентира. Если стабильность все еще остается недостаточной, восстанавливали МКС с использованием анкерных, либо трансоссальных швов, формируя туннели в медиальном надмыщелке, с соблюдением особой осторожности в отношении локтевого нерва.
В редких случаях, когда локтевой сустав оставался нестабильным даже после восстановления или эндопротезирования головки лучевой кости, восстановления венечного отростка, МКС и ЛЛКС, для сохранения концентрической репозиции локтевого сустава применяли АНФ «плечо-предплечье» на срок до 3-х недель.
Заключительным шагом в операционной является тщательная флюороскопическая проверка локтевого сустава для выявления любой остаточной нестабильности, а также для определения наилучшего положения для иммобилизации и безопасного объема движений при реабилитации. Если МКС интактна, локтевой сустав иммобилизировали задней лонгетной гипсовой повязкой в положении сгибания до 90° и полной пронации для профилактики заднелатеральной нестабильности и для предохранения восстановленной ЛЛКС. Если восстанавливались и МКС, и ЛЛКС, то предплечье фиксировали в положении нейтральной ротации. Если ЛЛКС была надежно восстановлена, а МКС нет, то была обоснована иммобилизация в положении сгибания до 90° и полной супинации.
Несмотря на то, что продолжительность первоначальной иммобилизации будет варьировать в зависимости от травмы, контролируемые движения, как правило, начинали от 2 до 5 суток после операции. Пациенты начинали активное сгибание и разгибание, исключая крайнее разгибание, в зависимости от интраоперационной оценки стабильности. Разрешали полную ротацию предплечья в положении сгибания в локтевом суставе до 90° для защиты восстановленных коллатеральных связок.
В нашей группе наблюдения оперативно лечились 5 (6,1%) пациентов. Эндопротезирование головки лучевой кости выполнено 3 больным, остеосинтез и удаление фрагмента по одному больному. Все эндопротезы головки лучевой кости были биполярными. Фиксация винтами венечного отростка произведена у 2 больных, а в 3 случаях потребовалась стабилизация с помощью шва «лассо». 2 пациентам потребовался шов МКС с последующей стабилизацией локтевого сустава в АНФ «плечо-предплечье» из-за остаточной нестабильности.
При остаточной нестабильности использовали реабилитационный протокол «над головой», когда пациент лежит на спине с плечом/предплечьем, расположенным вертикально. Это положение использует силу тяжести для сохранения компрессии в суставе, а также уменьшает чувство страха у пациента. Между упражнениями на срок до 6 недель использовали разгрузочную лонгету в положении сгибания до 90° и подходящей ротации. По мере заживления разрешали постепенное увеличение максимального разгибания. Однократно использовали накладываемые на ночь статические лонгеты с увеличивающимся углом разгибания. Движения в локтевом суставе начинали с 6-й недели, а силовые упражнения с 8 недели, когда заживление костных и связочных структур становится прочным. Протокол послеоперационной реабилитации меняли в зависимости от характера повреждения; однако первичной целью являлось начало ранних движений в суставе при сохранении его концентричности и предохранении восстановленных костных и мягкотканных структур. При этом следовали принципу, что стабильность в локтевом суставе предпочтительнее подвижности. При использовании АНФ его снимали в течение 3 недель во избежание развития тугоподвижности. После снятия АНФ для содействия восстановлению движений требовались осторожные манипуляции из-за высокого риска как перелома, так и гетеротопической оссификации. С шарнирным АНФ ранние движения начинали, как только это позволяли мягкие ткани, и обычно его снимали через 3–8 недель после операции, после заживления переломов и связок. Профилактику гетеротопической оссификации проводили по стандартной методике.
Консервативное лечение пациентов с «ужасной триадой» локтевого сустава
Для применения консервативного лечения необходимо совпадение ряда специфических критериев. Плечелу-чевой и плечелоктевой суставы после устранения вывиха должны быть конгруэнтны. Локтевой сустав должен быть достаточно стабилен для ранней разработки движений, а именно — должен разгибаться приблизительно до 30° без появления нестабильности. Конгруэнтность сустава оценивали под ЭОПом во время первичного устранения вывиха под анестезией в приемном отделении. Как альтернативный вариант конгруэнтность сустава при активных движениях можно оценить флюороскопически, сняв лонгету через 10 дней с момента устранения вывиха при отсутствии болевого синдрома у пациента. Как правило, у пациента имелся перелом головки либо шейки лучевой кости без смещения, либо с минимальным смещением, не вызывающим механической блокады ротационных движений предплечья либо сгибательно-разгибательных движений в локтевом суставе, а перелом венечного отростка, по данным КТ, был представлен небольшим фрагментом верхушки. При данных обстоятельствах такое повреждение можно лечить как «простой» вывих.
После устранения вывиха костей предплечья мы рекомендовали начальный период иммобилизации в лонгете на срок от 7 до 10 дней. Это позволяло уменьшить отек и вернуть тонус мышцам, окружающим локтевой сустав. Также поощрялись изометрические сокращения двуглавой и трехглавой мышц плеча. В течение 4 недель необходим еженедельный рентген-контроль для подтверждения сохранения конгруэнтности и исключения вторичных смещений сопутствующих переломов. Спустя 7–10 дней, после восстановления мышечного тонуса, начинали активные движения в поддерживающей лонгете с углом 90°, предотвращающей крайнее разгибание в суставе. Спустя 4–6 недель добавляли статическое, прогрессирующее разгибающее шинирование в брейсе на ночь для стимуляции разгибания в локтевом суставе. Силовые упражнения начинали только после восстановления связок и консолидации переломов. В нашей группе наблюдения консервативное лечение проведено 1 (1,2%) больному.
Отдаленные результаты лечения пациентов с «ужасной триадой» локтевого сустава
В отдаленном периоде была проведена сравнительная оценка лечения 6 пациентов с «ужасной триадой» локтевого сустава и 76 больных с остальными переломовывихами костей предплечья. Стоит отметить, что мы не нашли статистически значимых различий по критерию Манна–Уитни при сравнении индексов Mayo (p=0,53), при этом медиана у пациентов с «ужасной триадой» составила 90 (55; 90), а у остальных пациентов с переломовывихами области локтевого сустава 80 (70; 90). Мы также не нашли статистически значимых различий по критерию Манна–Уитни при сравнении амплитуд сгибания-разгибания (р=0,78) и пронации-супинации (р=0,94). При этом медиана сгибания-разгибания у пациентов с «ужасной триадой» локтевого сустава составила 115 (70; 115), а медиана пронации-супинации 132,5 (40; 160). Полученные данные были расценены нами как хороший отдаленный результат.
Следует отметить, у пациентов с «ужасной триадой локтевого сустава было получено 66,6% (4) отличных и хороших, 16,7% (1) удовлетворительных и 16,7% (1) неудовлетворительных результатов, а у пациентов с остальными переломовывихами костей предплечья было 32,9 % (25) отличных, 32,9% (25) хороших, 21,1% (16) удовлетворительных и 13,1% (10) неудовлетворительных результата.
Обсуждение
Значительное количество неудовлетворительных результатов привело к созданию хирургических протоколов, направленных на лечение различных компонентов «ужасной триады». При анализе 164 пациентов с «ужасной триадой», описанных в литературе, было установлено, что в 47% хирургический доступ был латеральным [4, 5, 6, 7, 8, 9]; в 49% — задним, при необходимости с медиолатеральной подкожной диссекцией [6, 9, 10, 11]; в 3,7% использовалась комбинация латерального и медиального доступов [6, 8]; и только в 0,6% комбинация латерального с передним [8].
В 61,6% фрагмент венечного отростка фиксировался швом/анкером (включая поврежденную переднюю капсулу) [5, 6, 8, 9, 10], в 15,6% — стягивающими винтами [6, 8, 10, 11] или в 3% случаев — комбинацией двух техник [10, 11]. У 25,6% пациентов перелом венечного отростка лечили консервативно [4, 8, 12]. В одном случае фрагмент венечного отростка был удален [8].
Перелом головки лучевой кости в 25,6% фиксировали винтами или пластиной [4, 6, 8, 9, 10, 11, 12], в 65,9% выполнили ее эндопротезирование [5, 7, 8], в 3,7% произвели удаление фрагмента [4, 6], полная резекция выполнена в 3,7% случаев [8, 12], консервативное лечение использовано также в 3,7% [4, 8, 12]. У 3,7% больных было установлено, что она интактна [9] и у 1 пациента выполнено эндопротезирование с применением аллотрансплантата из-за отсутствия подходящего по размеру протеза [10].
Большинство авторов выполняли восстановление ЛЛКС (92,1%) [4, 5, 6, 7, 9, 10, 11, 12,], в то время как МКС была восстановлена только у 12,2% пациентов [6, 9]. Внешний шарнирный фиксатор при наличии нестабильности локтевого сустава был применен в конце операции у 22% пациентов [4, 6, 9].
Средний период наблюдения в рассмотренных исследованиях колебался от 22 до 84 месяцев. В среднем амплитуда сгибания-разгибания была между 92 ° и 119 ° . Амплитуда вращения (совокупность пронации и супинации) варьировала от 100 ° до 137 ° .
Индекс Mayo (MEPI) был использован в 3 исследованиях [4, 6, 11, 10] и ранжировался между 81 и 89 балами. Основываясь на MEPI, было 76% удовлетворительных и 24% неудовлетворительных результатов.
В своей оценке консервативного лечения переломов венечного отростка Ring D.и соавт. [12] использовали шкалу ASES [13], средний балл по которой составил 80, в исследовании было 36,4% удовлетворительных и 63,6% неудовлетворительных результатов.
Анализ отдаленных результатов лечения пациентов с «ужасной триадой» локтевого сустава показал высокий процент неудовлетворительных результатов и отсутствие четких алгоритмов лечения.
Выводы
-
1. Хирургическое лечение «ужасной триады» локтевого сустава является золотым стандартом.
-
2. Обязательными этапами хирургического лечения является восстановление головки лучевой кости, венечного отростка и шов ЛЛКС.
-
3. Операции без восстановления головки лучевой кости недопустимы и ведут к развитию рецидивирующей нестабильности локтевого сустава.
-
4. Применение разработанного алгоритма хирургического лечения пациентов с переломом головки лучевой кости, венечного отростка и вывихом костей предплечья кзади позволило улучшить функциональные результаты и получить до 83,3% отличных и хороших результатов.
Список литературы Отдаленные результаты лечения пациентов с "ужасной триадой" локтевого сустава
- Athwal G.S., Ramsey M.L., Steinmann S.P., Wolf J.M. Fractures and dislocations of the elbow: a return to the basics //Instr. Cour. Lect. 2011. Vol. 60. P. 199-214.
- O’Driscoll S.W., Jupiter J.B., Cohen M.S. et al. Difficult elbow fractures: pearls and pitfalls//Instr. Course Lect. 2003. Vol.52. P. 113-134.
- Tashjian R.Z., Katarincic J.A. Complex elbow instability//j. Am. Acad. Orthop. Surg. 2006. Vol. 14, №.5. P. 278-286.
- Egol K.A., Immerman I., Paksima N. et al. Fracture-dislocation of the elbow functional outcome following treatment with a standardized protocol//Bull. NYU Hosp. jt. Dis. 2007. Vol. 65, №.4. P. 263-270.
- Pai V. Use of suture anchors for coronoid fractures in the terrible triad of the elbow//j. Orthop. Surg. (Hong kong). 2009. Vol. 17, №1. P. 31-35.
- Pugh D.M., Wild L.M., Schemitsch E.H. et al. Standard surgical protocol to treat elbow dislocations with radial head and coronoid fractures//j. Bone joint Surg. Am. 2004. Vol. 86-A, №6. P. 1122-1130.
- Winter M., Chuinard C., Cikes A. et al. Surgical management of elbow dislocation associated with non-reparable fractures of the radial head//Chir. Main. 2009. Vol. 28, №3. P. 158-167.
- Chemama B., Bonnevialle N., Peter O. et al. Terrible triad injury of the elbow: how to improve outcomes?//Orthop. Traumatol. Surg. res. 2010. Vol. 96, №2. P. 147-154.
- Zeiders, G.J., Patel M.K. Management of unstable elbows following complex fracture-dislocations -the ‘‘terrible triad’’ injury//j. Bone joint Surg. Am. 2008. Vol. 90, Suppl.4. P. 75-84.
- Forthman C., Henket M., Ring D.C. Elbow dislocation with intra-articular fracture: the results of operative treatment without repair of the medial collateral ligament//j. Hand Surg. Am. 2007. Vol. 32, №8. P. 1200-1209.
- Lindenhovius A.L., Jupiter J.B., Ring D. Comparison of acute versus subacute treatment of terrible triad injuries of the elbow//j. Hand Surg. Am. 2008. Vol. 33, №6. P. 920-926.
- Ring, D., Jupiter J.B., Zilberfarb J. Posterior dislocation of the elbow with fractures of the radial head and coronoid//j. Bone joint Surg. Am. 2002. Vol. 84-A, №4. P. 547-551.
- King G.J., Richards R.R., Zuckerman J.D. et al. A standardized method for assessment of elbow function. research committee, American shoulder and elbow surgeons//j. Shoulder Elbow Surg. 1999. Vol. 8, №4. P. 351-354.


