Отдаленные результаты применения баллонных катетеров с лекарственным покрытием для лечения боковой ветви у пациентов с истинными бифуркационными поражениями коронарных артерий
Автор: Т.К. Эралиев, Д.А. Хелимский, А.Г. Бадоян, О.В. Крестьянинов, А.А. Баранов, А.П. Горгулько
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Эндоваскулярная хирургия
Статья в выпуске: 4 т.26, 2022 года.
Бесплатный доступ
Актуальность. Эндоваскулярные вмешательства по поводу бифуркационных поражений коронарного русла составляют примерно 15–20 % от всех коронарных интервенций. Несмотря на использование стентов с лекарственным покрытием, лечение бифуркационных поражений остается сложной задачей, особенно в условиях вовлечения боковой ветви. Цель. Оценить отдаленные клинические и ангиографические результаты применения баллона, покрытого паклитакселом, при лечении боковой ветви у пациентов с истинным бифуркационным поражением коронарного русла. Методы. Провели клинический анализ и оценку результатов лечения 80 пациентов с ишемической болезнью сердца, которым выполнили стентирование истинного бифуркационного поражения. Пациентов проспективно рандомизировали в соотношении 1:1 в группы стентирования главной ветви с последующей дилатацией боковой ветви балонным катетером с лекарственным покрытием и Provisional-стентирования. Результаты. Через 12 мес. оценили отдаленные результаты. Наиболее часто бифуркационное поражение локализовалось в бассейне передней нисходящей артерии и диагональной артерии (57,5 % случаев). Поздняя потеря просвета как в боковой ветви (0,51 ± 0,22 против 0,33 ± 0,24 мм), так и суммарная в обеих ветвях бифуркации (1,06 ± 0,29 против 0,79 ± 0,27 мм) была значимо больше при Provisional-стентировании. Общая частота неблагоприятных сердечно-сосудистых событий в послеоперационном периоде составила 17,5 и 7,5 % (р = 0,31) в группах Provisional-стентирования и стентирования с использованием баллона с лекарственным покрытием соответственно. У пациентов, у которых применяли баллоны с лекарственным покрытием для лечения боковой ветви, отмечали более выраженное уменьшение клиники стенокардии напряжения через 12 мес. На основании многофакторного анализа выявили, что сахарный диабет (отношение шансов 10,9) и скорость клубочковой фильтрации (отношение шансов 0,95) являются независимыми предикторами неблагоприятных сердечно-сосудистых событий после чрескожного коронарного вмешательства по поводу бифуркационного поражения. Заключение. Использование баллонов с лекарственным покрытием для дилатации боковой ветви после стентирования главной ветви обладает преимуществом по сравнению с Provisional-стентированием в отношении поздней потери просвета сосуда.
Баллон с лекарственным покрытием, бифуркационное поражение, боковая ветвь, коронарная артерия, чрескожное коронарное вмешательство, Provisional-стентирование
Короткий адрес: https://sciup.org/142235617
IDR: 142235617 | DOI: 10.21688/1681-3472-2022-4-7-18
Long-term outcomes of drug-eluting balloons for treatment of side branches in patients with true coronary bifurcation lesions
Background: Bifurcation treatments make up ca. 15–20% of coronary interventions. Despite the use of drug-eluting stents, the management of bifurcation lesions, especially with side branches involved, remains a challenge. Objective: To evaluate long-term clinical and angiographic outcomes after using a paclitaxel-coated balloon for the treatment of side branches in patients with true bifurcation lesions. Methods: Eighty patients with coronary artery disease were enrolled after true bifurcation lesion stenting. All patients were randomized at the 1:1 ratio to the group of main branches stenting followed by the dilatation of side branches with drug-eluting balloons and provisional stenting group. Results: Long-term results were analyzed after 12 months. The most common bifurcation lesion involved the left anterior descending artery and diagonal branch (57.5%). Late lumen loss in the side branch (0.51 ± 0.22 vs 0.33 ± 0.24 mm) and in both the bifurcation branches (main branch + side branch) (1.06 ± 0.29 vs 0.79 ± 0.27 mm) was significantly higher in the patients after provisional stenting. Overall postoperative incidence of major adverse cardiovascular events was 17.5% and 7.5% (p = 0.31) in the provisional stenting and drug coated balloon groups, respectively. Patients with drug-eluting balloons for the treatment of side branches had a more pronounced decrease in angina symptoms after 12 months. Multivariate analysis showed that diabetes mellitus (OR: 10.9) and glomerular filtration rate (OR: 0.95) were independent predictors of major adverse cardiovascular events in bifurcation interventions. Conclusion: Drug-eluting balloons for the dilatation of side branches after the stenting of main branches are superior to provisional stenting in terms of the late lumen loss.
Текст научной статьи Отдаленные результаты применения баллонных катетеров с лекарственным покрытием для лечения боковой ветви у пациентов с истинными бифуркационными поражениями коронарных артерий
Цитировать: Эралиев Т.К., Хелимский Д.А., Бадоян А.Г., Крестьянинов О.В., Баранов А.А., Горгулько А.П. Отдаленные результаты применения баллонных катетеров с лекарственным покрытием для лечения боковой ветви у пациентов с истинными бифуркационными поражениями коронарных артерий. Патология кровообращения и кардиохирургия. 2022;26(4):7-18. https:// org/10.21688/1681-3472-2022-4-7-18
Эндоваскулярные вмешательства по поводу бифуркационных поражений коронарного русла составляют примерно 15–20 % от всех коронарных интервенций [1]. Несмотря на использование стентов с лекарственным покрытием, лечение бифуркационных поражений остается сложной задачей, особенно в условиях вовлечения боковой ветви (БВ). Чрескожные коронарные вмешательства (ЧКВ) при таких поражениях связаны с более низким непосредственным ангиографическим и клиническим успехом и более высокими показателями рестеноза и тромбоза стента в отдаленном периоде [1].
Оптимальное лечение у данной категории больных не определено. Несмотря на то, что Provisional-стентирование — предпочтительный метод для большинства пациентов, в нескольких исследованиях показано преимущество методик с двумя стентами у этой когорты больных. Тем не менее в качестве общего подхода Европейский бифуркационный клуб рекомендует выполнять ЧКВ с минимальным количеством стентов. В данной ситуации использование балонных катетеров с лекарственным покрытием (БЛП) для бифуркационных поражений может иметь преимущества. БЛП имеют меньший профиль в сравнении со стентами с лекарственным покрытием, обеспечивая лучший доступ в боковую ветвь.
Развитие технологии БЛП значительно расширило возможности эндоваскулярной хирургии в лечении пациентов со сложными формами поражения коронарных артерий [2]. В ряде работ продемонстрированы эффективность и безопасность применения данной технологии у пациентов с простыми бифуркационными поражениями, с вовлечением только одной ветви бифуркации. Так, в исследование PEPCAD V включили 28 пациентов, 20 из которых имели истинные бифуркационные поражения.
Инфляцию БЛП осуществляли в главной ветви (ГВ) и БВ с последующей установкой голометаллического стента в ГВ. Контрольная коронарография через 8 мес. показала, что частота рестеноза в ГВ и БВ была 3,8 и 7,7 % соответственно. Поздняя потеря просвета (ППП) составила 0,38 ± 0,46 мм в ГВ и 0,21 ± 0,48 мм в БВ. У трех пациентов развился рестеноз, у одного провели реваскуляризацию целевого поражения [3]. В исследовании DEBSIDE, которое включало 50 пациентов с бифуркационными поражениями, по результатам коронарографии через 6 мес. ППП в БВ составляла 0,04 ± 0,34 мм, в ГВ 0,54 ± 0,60 мм. Частота реваскуляризации через 12 мес. была 6 и 2 % в ГВ и БВ соответственно [4].
В то же время имеются ограниченные данные относительно отдаленных результатов применения БЛП в лечении истинных бифуркационных поражений. В единственном рандомизированном исследовании Q.-M. Jing и соавт. изучали эффективность и безопасность БЛП для лечения БВ в сравнении с ангиопластикой с обычным баллонным катетером. ППП сосуда была существенно ниже в группе БЛП (–0,06 ± 0,32 против 0,18 ± 0,34 мм, p < 0,001) [5]. Однако из-за существенных недостатков исследования, одним из которых является применение баллона, покрытого паклитакселом (доступен только в Китае), апробировать и экстраполировать его результаты сложно.
Вопрос о выборе оптимальной техники эндоваскулярного лечения истинных бифуркационных поражений остается открытым, что определяет актуальность данного исследования. Гипотеза заключается в том, что у пациентов с истинными бифуркационными поражениями коронарных артерий стентирование ГВ с последующей дилатацией БВ БЛП обладает преимуществом по сравнению с Provisional-стентированием в отношении ППП в ГВ и БВ бифуркации (рестеноза).
Цель — оценить безопасность и эффективность применения баллона, покрытого паклитакселом, при лечении БВ у пациентов с истинным бифуркационным поражением коронарного русла.
Методы
Провели клинический анализ и оценку результатов лечения 80 пациентов с ишемической болезнью сердца, которым выполнили стентирование истинного бифуркационного поражения. Через 12 мес. оценивали отдаленные результаты. Пациентов рандомизировали в соотношении 1:1 в группы стентирования ГВ с последующей дилатацией БВ БЛП и Provisional-стентирования. Чтобы определить количество пациентов для включения в исследование, провели анализ мощности с учетом деления на группы стентирования с использованием БЛП и Provisional-стентирования в соотношении 1:1, а также данных литературы об эффективности подобных устройств [3; 4]. Так, исходя из того, что ППП сосуда в ветвях бифуркации (ГВ + БВ) после Provisional-стентирования составляет в среднем 0,70 мм со стандартным отклонением 0,6 мм (данные исследований DEBSIDE, PEPCAD-BIF), мы предположили, что в группе стентирования с использованием баллона, покрытого паклитакселом, ППП сосуда составит 0,3 мм. Для достижения мощности 80 % и уровня ошибки первого рода 0,05 объем выборки составил 72 пациента. Для компенсации возможных потерь увеличили объем выборки до 80 человек. В работе стремились доказать следующие положения. Применение БЛП для лечения БВ у пациентов с истинным бифуркационным поражением коронарного русла приводит к меньшей потере просвета в ГВ и БВ по сравнению с Provisional-стентированием. Применение БЛП для лечения БВ сопровождается низкой частотой неблагоприятных сердечно-сосудистых событий (англ. Major adverse cardiovascular events, MACE) через 12 мес. Сахарный диабет и скорость клубочковой фильтрации являются независимыми предикторами неблагоприятных сердечно-сосудистых событий после ЧКВ истинного бифуркационного поражения. Лечение БВ бифуркации с использованием БЛП улучшает клинический статус пациентов в сравнении с Provisional-стентированием.
Всех пациентов, у которых по данным коронарографии выявили бифуркационное поражение коронарного русла, рассматривали для включения в исследование. Критериями включения были истинное бифуркационное поражение типа 1.1.1, 0.1.1 или 1.0.1, диаметр ГВ и БВ более 2,5 мм, возраст не ме- нее 18 лет и подписанное информированное согласие. Критериями исключения являлись многососудистое поражение коронарного русла, хроническая окклюзия коронарных артерий, гемодинамически значимое поражение ствола левой коронарной артерии, фракция выброса левого желудочка не более 20 %, ожидаемая продолжительность жизни менее 12 мес. (онкопатология 4-й стадии по классификации TNM), а также участие в другом клиническом исследовании. Первичная точка — ППП в ГВ и БВ через 12 мес. ППП определяли как минимальный диаметр просвета сосуда сразу после ЧКВ минус минимальный диаметр просвета при контрольной ангиографии.
В исследовании применяли баллонный катетер для чрескожной транслюминальной коронарной ангиопластики, покрытый паклитакселом, диаметром 2–4 мм и длиной 8–30 мм. Он состоит из монорельсового доставляющего катетера с баллоном и покрытием из состава, включающего в себя лекарственный препарат паклитаксел и вспомогательное вещество для фиксации на поверхности катетера. Исследование одобрено локальным этическим комитетом ФГБУ «НМИЦ им. ак. Е.Н. Мешалкина» и соответствует принципам Хельсинкской декларации.
Определения и конечные точки исследования
Для оценки степени интраоперационного повреждения миокарда использовали периоперационную динамику плазменной концентрации тропонина I, активности креатинфосфокиназы и ее МВ-фракции. В соответствии с рекомендациями диагноз инфаркт миокарда, ассоциированный с ЧКВ, устанавливают на основании следующих признаков: повышение плазменного уровня тропонина выше 5 × 99-го перцентиля концентрации в популяции в течение 48 ч после вмешательства в сочетании с новым патологическим зубцом Q или блокадой левой ножки пучка Гиса и/или атипичное движение стенок миокарда по данным эхокардиографии [6].
Целевыми поражениями определяли все поражения, на которых проводили вмешательство, а также в пределах 5 мм проксимальнее или дистальнее стента. Повторной реваскуляризацией целевого сосуда считали любое повторное ЧКВ или аортокоронарное шунтирование в любом сегменте целевой артерии. Повторную реваскуляризацию целевого поражения определяли как любое повторное ЧКВ или аортокоронарное шунтирование на целевом поражении. Все случаи смерти признавали сердечного происхождения, если несердечная причина
Табл. 1. Клиническая характеристика пациентов
|
Критерий |
Всего пациентов, n = 80 |
Provisional-стентирование, n = 40 |
Стентирование с использованием БЛП, n = 40 |
p |
|
Возраст, лет |
62,8 ± 9,3 |
62,4 ± 8,9 |
63,1 ± 9,4 |
0,73 |
|
Мужской пол, n (%) |
63 (78,8) |
31 (77,5) |
32 (80) |
> 0,99 |
|
Сахарный диабет, n (%) |
17 (21,3) |
10 (25) |
7 (17,5) |
0,58 |
|
Гипертоническая болезнь, n (%) |
77 (96,3) |
39 (97,5) |
38 (95) |
> 0,99 |
|
Фибрилляция предсердий, n (%) |
14 (17,5) |
6 (15) |
8 (20) |
0,77 |
|
Скорость клубочковой фильтрации, мл/мин/1,73 м2 |
70,2 ± 16,9 |
68,3 ± 17,1 |
71,4 ± 16,8 |
0,41 |
|
Постинфарктный кардиосклероз в анамнезе, n (%) |
44 (55) |
20 (50) |
24 (60) |
0,50 |
|
Поражение периферических артерий, n (%) |
1 (1,3) |
0 |
1 (2,5) |
> 0,99 |
|
Поражение цереброваскулярных артерий, n (%) |
10 (12,5) |
4 (10) |
6 (15) |
0,74 |
|
Чрескожное коронарное вмешательство в анамнезе, n (%) |
41 (51,3) |
22 (55) |
19 (47,5) |
0,65 |
|
Аортокоронарное шунтирование в анамнезе, n (%) |
2 (2,5) |
1 (2,5) |
1 (2,5) |
> 0,99 |
|
Фракция выброса левого желудочка, % |
55,7 ± 11,9 |
56,0 ± 12,2 |
55,6 ± 10,9 |
0,88 |
|
「一 n Фк II Стенокардия |
32 (40) |
18 (45) |
14 (35) |
0,49 |
|
напряжения, ФК III |
45 (56,3) |
21 (52,5) |
24 (60) |
0,65 |
|
n (%) ФК IV |
3 (3,7) |
1 (2,5) |
2 (5) |
> 0,99 |
Примечание. БЛП — баллон с лекарственным покрытием; ФК — функциональный класс. Данные представлены как M ± SD или как n (%).
не была установлена клинически или при аутопсии. Рестеноз внутри стента определяли на контрольной ангиографии через 12 ± 3 мес. как уменьшение просвета внутри стента не менее чем на 50 %. Под тромбозом стента понимали острый инфаркт миокарда с локализацией, относящейся к целевому сосуду, с ангиографической документацией тромба или полной окклюзией целевого поражения.
Первичная конечная точка — совокупная ППП в ГВ и БВ через 12 мес. ППП определяли как минимальный диаметр просвета сосуда сразу после ЧКВ минус минимальный диаметр просвета при контрольной ангиографии.
Процедуры исследования
Пациентам, рандомизированным в группу Provisional-стентирования, имплантировали стент в ГВ бифуркации. Решение о киссинг-дилатации и имплантации стента в БВ принимал оперирующий хирург на основании клинико-ангиографических данных.
В группе использования БЛП первым этапом имплантировали стент в ГВ бифуркации. Затем всем пациентам проводили дилатацию БВ баллонным катетером диаметром 1:1 к диаметру сосуда. В случае остаточного стеноза менее 30 % и при отсутствии диссекции, лимитирующей кровоток, выполняли киссинг-дилатацию с использованием некомплаенс-ных баллонных катетеров в ГВ и БВ. Затем осуществляли дополнительную киссинг-дилатацию с использованием БЛП в БВ. Для этого удаляли баллонный катетер из БВ, по проводнику доставляли в нее БЛП. Затем в соответствии с инструкцией производителя выполняли однократное раздувание БЛП с экспозицией 40–60 с. При достижении хорошего ангиографического результата удаляли эндоваскулярный инструментарий и проводили контрольную ангиографию в нескольких проекциях. В обратной ситуации выполняли бифуркационное стентирование с использованием двух стентов (ТАР/T, culotte).
Метод количественного ангиографического анализа
Оценку степени стеноза до и после операции проводили с помощью компьютерной программы количественного ангиографического анализа коронарных артерий (англ. qualitative comparative analysis, QCA) на ангиографической станции. Для количественного анализа пораженного сегмента сосуда выполняли коронарографию в двух проекциях. Затем выбирали проекцию с наименьшим укорочением пораженного сегмента. Калибровку осуществляли по проводниковому катетеру, установленному в устье левой коронарной артерии. После выделе-
Табл. 2. Ангиографическая характеристика пациентов
|
Характеристика поражения |
Всего пациентов, n = 80 |
Provisional-стентирование, n = 40 |
Стентирование с использованием БЛП, n = 40 |
p |
|
|
ПНА/ДА |
46 (57,5) |
22 (55) |
24 (60) |
0,82 |
|
|
Локализация, n (%) |
ОА/ВТК |
23 (28,8) |
11 (27,5) |
12 (30) |
> 0,99 |
|
ЗМЖВ/ЛЖВ |
11 (13,8) |
7 (17,5) |
4 (10) |
0,51 |
|
|
Кальцификация, n (%) |
13 (16,3) |
9 (22,5) |
4 (10) |
0,22 |
|
|
Угол альфа, ° |
59,4 ± 19,9 |
62,0 ± 20,5 |
57,7 ± 19,3 |
0,33 |
|
|
Тип поражения по Медина, n (%) |
1.1.1 |
40 (50) |
18 (45) |
22 (55) |
0,50 |
|
0.1.1 |
19 (23,8) |
9 (22,5) |
10 (25) |
> 0,99 |
|
|
1.0.1 |
21 (26,3) |
13 (32,5) |
8 (20) |
0,30 |
|
|
Длина поражения в ГВ, мм |
19,1 ± 11,6 |
18,4 ± 10,0 |
20,3 ± 12,4 |
0,45 |
|
|
Длина поражения в БВ, мм |
9,4 ± 4,5 |
8,5 ± 4,6 |
10,1 ± 4,4 |
0,11 |
|
Примечание. БЛП — баллон с лекарственным покрытием; ПНА — передняя нисходящая артерия; ДА — диагональная артерия; ОА — огибающая артерия; ВТК — ветвь тупого края; ЗМЖВ — задняя межжелудочковая ветвь; ЛЖВ — левожелудочковая ветвь; ГВ — главная ветвь; БВ — боковая ветвь. Данные представлены как M ± SD или как n (%).
ния необходимого сегмента программа автоматически высчитывала референсный диаметр, минимальный диаметр, процент стеноза по диаметру, длину стеноза определяли по осевой потере просвета более чем на 50 % от должного диаметра сосуда. Минимальный диаметр и степень сужения артерии рассчитывали до и после ЧКВ, а также при последующем ангиографическом контроле (через 12 мес.). Оценивали разницу между минимальным диаметром сосуда после ЧКВ и минимальным диаметром сосуда на контроле для определения поздней потери просвета.
Методы статистического анализа
Качественные параметры представлены как доли в процентах от общего количества больных, количественные — в виде средних значений ± стандартное отклонение. Сравнение количественных показателей между группами выполняли с использованием t-критерия Стьюдента для несвязанных выборок. Нормальность переменных проверяли с помощью визуальной проверки гистограмм. Для анализа качественных признаков в исследуемых группах использовали точный критерий Фишера. Различия считали статистически значимыми при p < 0,05.
Для выявления потенциальных предикторов неблагоприятных сердечно-сосудистых событий использовали однофакторный логистический регрессионный анализ клинических и ангиографических характеристик пациентов. Наиболее значимые факторы (p < 0,10) включили в многофакторную модель путем пошагового включения переменных. Расче- ты производили с применением программы SPSS Statistics 22.0 (IBM, Армонк, США).
Результаты
Клинико-демографические характеристики пациентов отражены в табл. 1. Статистически значимых различий между группами не выявили. Пациенты мужского пола составили 77,5 и 80 % в группах Provisional-стентирования и стентирования с использованием БЛП соответственно. Инфаркт в анамнезе отмечали в 55 % случаев. Стентирование коронарных артерий ранее выполняли 41 пациенту (51,3 %).
Наиболее часто бифуркационное поражение локализовалось в бассейне передней нисходящей артерии и диагональной артерии (57,5 % случаев). Основные ангиографические характеристики пораженных сосудов представлены в табл. 2. По классификации Медина 50 % поражений имели тип 1.1.1, 24 % — 0.1.1, 26 % — 1.0.1.
Ангиографические результаты непосредственно после чрескожного коронарного вмешательства и через 12 месяцев
Ангиометрию провели у всех пациентов до и сразу после вмешательства, в то время как отдаленный ангиографический контроль был доступен только в 76 случаях. Результаты ангиометрии представлены в табл. 3.
Референсные диаметры ГВ перед процедурой составили 2,97 ± 0,41 и 3,12 ± 0,38 мм в группах
Табл. 3. Результаты ангиометрии
|
Критерий |
Provisional-стентирование, n = 40 |
Стентирование с использованием БЛП, n = 40 |
p |
|
Ангиографические результаты в главной ветви |
|||
|
Средний референсный диаметр до ЧКВ, мм |
2,97 ± 0,41 |
3,12 ± 0,38 |
0,090 |
|
Минимальный диаметр до ЧКВ, мм |
1,04 ± 0,34 |
1,14 ± 0,41 |
0,24 |
|
Степень стеноза до ЧКВ, % |
65,2 ± 14,1 |
63,8 ± 12,3 |
0,63 |
|
Средний референсный диаметр после ЧКВ, мм |
3,09 ± 0,33 |
3,14 ± 0,29 |
0,47 |
|
Минимальный диаметр после ЧКВ, мм |
2,72 ± 0,44 |
2,81 ± 0,36 |
0,32 |
|
Степень стеноза после ЧКВ, % |
13,3 ± 6,6 |
12,9 ± 5,8 |
0,77 |
|
Средний референсный диаметр на контроле через 12 мес., мм |
2,94 ± 0,36 |
3,02 ± 0,31 |
0,29 |
|
Минимальный диаметр на контроле через 12 мес., мм |
2,18 ± 0,33 |
2,39 ± 0,29 |
0,003 |
|
Рестеноз на контроле через 12 мес, n (%) |
4 (10,5) |
1 (2,6) |
0,36 |
|
Поздняя потеря просвета в ГВ, мм |
0,63 ± 0,32 |
0,41 ± 0,33 |
0,003 |
|
Ангиографические результаты в боковой ветви |
|||
|
Средний референсный диаметр до ЧКВ, мм |
2,30 ± 0,31 |
2,24 ± 0,35 |
0,43 |
|
Минимальный диаметр до ЧКВ, мм |
1,11 ± 0,45 |
1,06 ± 0,49 |
0,64 |
|
Степень стеноза до ЧКВ, % |
59,4 ± 11,8 |
57,8 ± 14,0 |
0,59 |
|
Средний референсный диаметр после ЧКВ, мм |
2,3 ± 0,4 |
2,37 ± 0,38 |
0,43 |
|
Минимальный диаметр после ЧКВ, мм |
1,41 ± 0,45 |
1,86 ± 0,34 |
< 0,001 |
|
Степень стеноза после ЧКВ, % |
45,3 ± 9,6 |
24,5 ± 7,8 |
< 0,001 |
|
Средний референсный диаметр на контроле через 12 мес., мм |
2,21 ± 0,29 |
2,32 ± 0,30 |
0,10 |
|
Минимальный диаметр на контроле через 12 мес., мм |
1,30 ± 0,25 |
1,81 ± 0,29 |
< 0,001 |
|
Стеноз > 50 % на контроле через 12 мес., n (%) |
24 (63,1) |
1 (2,6) |
< 0,001 |
|
Поздняя потеря просвета в БВ, мм |
0,51 ± 0,22 |
0,33 ± 0,24 |
0,01 |
|
Суммарная потеря просвета в ГВ и БВ, мм |
1,06 ± 0,29 |
0,79 ± 0,27 |
< 0,001 |
Примечание. БЛП — баллон с лекарственным покрытием; ЧКВ — чрескожное коронарное вмешательство; ГВ — главная ветвь; БВ — боковая ветвь. Данные представлены как M ± SD или как n (%).
Provisional-стентирования и стентирования с использованием БЛП соответственно. Степень стенозирования ГВ перед ЧКВ была 65,2 ± 14,1 % и уменьшилась до 13,3 ± 6,6 % после вмешательства в группе Provisional-стентирования. Это сопоставимо с результатами ЧКВ в группе пациентов, у которых использовали БЛП: 63,8 ± 12,3 и 12,9 ± 5,8 % соответственно. Финальную киссинг-дилатацию выполняли в 47,5 % случаев в группе Provisional-стентирования и в 100 % в группе стентирования с использованием БЛП (p < 0,001). В свою очередь проксимальную оптимизацию осуществили у 30 пациентов (75 %) в группе БЛП и у 32 (80 %) в группе Provisional-стентирования (p = 0,79). Минимальный диаметр ГВ после ЧКВ увеличился с 1,04 ± 0,34 до 2,72 ± 0,44 мм в груп- пе Provisional-стентирования и впоследствии уменьшился до 2,18 ± 0,33 мм по данным контрольной коронарографии через 12 мес. При этом у пациентов, у которых выполняли вмешательство с использованием БЛП, отмечалась меньшая потеря просвета ГВ: 0,41 ± 0,33 против 0,63 ± 0,32 мм (p = 0,003).
При лечении БВ бифуркации у пациентов, у которых проводили Provisional-стентирование, был более выраженный остаточный стеноз БВ после процедуры по сравнению с группой использования БЛП (45,3 ± 9,6 против 24,5 ± 7,8; р < 0,001). ППП как в БВ (0,51 ± 0,22 против 0,33 ± 0,24 мм), так и суммарная в обеих ветвях бифуркации (1,06 ± 0,29 против 0,79 ± 0,27 мм) была значимо больше при Provisional-стентировании.
Табл. 4. Клинические результаты на госпитальном этапе и через 12 месяцев наблюдения
|
Критерий |
Provisional-стентирование, n = 40 |
Стентирование с использованием БЛП, n = 40 |
p |
|
Госпитальные результаты |
|||
|
Смерть, n (%) |
0 |
0 |
> 0,99 |
|
Инфаркт миокарда, n (%) |
1 (2,5) |
2 (5) |
> 0,99 |
|
Острое нарушение мозгового кровообращения, n (%) |
0 |
0 |
> 0,99 |
|
Повторная реваскуляризация, n (%) |
0 |
0 |
> 0,99 |
|
MACE, n (%) |
1 (2,5) |
2 (5) |
> 0,99 |
|
Клинические результаты через 12 месяцев наблюдения |
|||
|
Смерть, n (%) |
0 |
1 (2,5) |
> 0,99 |
|
Инфаркт миокарда, n (%) |
2 (5) |
1 (2,5) |
> 0,99 |
|
Повторная реваскуляризация, целевого поражения |
5 (12,5) |
1 (2,5) |
0,20 |
|
n (%) нового поражения |
2 (5) |
1 (2,5) |
> 0,99 |
|
Инсульт, n (%) |
0 |
0 |
> 0,99 |
|
MACE, n (%) |
7 (17,5) |
3 (7,5) |
0,31 |
|
Тромбоз стента/артерии, n (%) |
0 |
0 |
> 0,99 |
|
Примечание. БЛП — баллон с лекарственным покрытием; MACE — неблагоприятные сердечно-сосудистые события. |
англ. Major adverse cardiovascular events, |
||
Отдаленные клинические результаты бифуркационного стентирования
С целью оценки клинической безопасности использования БЛП рассматривали частоту неблагоприятных сердечно-сосудистых событий (табл. 4). За период наблюдения зафиксировали 1 летальный исход в группе стентирования с использованием БЛП, который не был связан с кардиальными причинами. За 12 мес. зарегистрировали 3 инфаркта миокарда: 2 в группе Provisional-стентирования и 1 в группе стентирования с использованием БЛП. Во всех случаях инфаркт миокарда был связан с нецелевым поражением. У пациентов, у которых использовали БЛП для лечения БВ, отмечали меньшую частоту повторной реваскуляризации целевого поражения (2,5 против 12,5 %). Однако эта разница была статистически незначимой. Общая частота неблагоприятных сердечно-сосудистых событий в послеоперационном периоде была 17,5 и 7,5 % (р = 0,31) в группах Provisional-стентирования и стентирования с использованием БЛП соответственно.
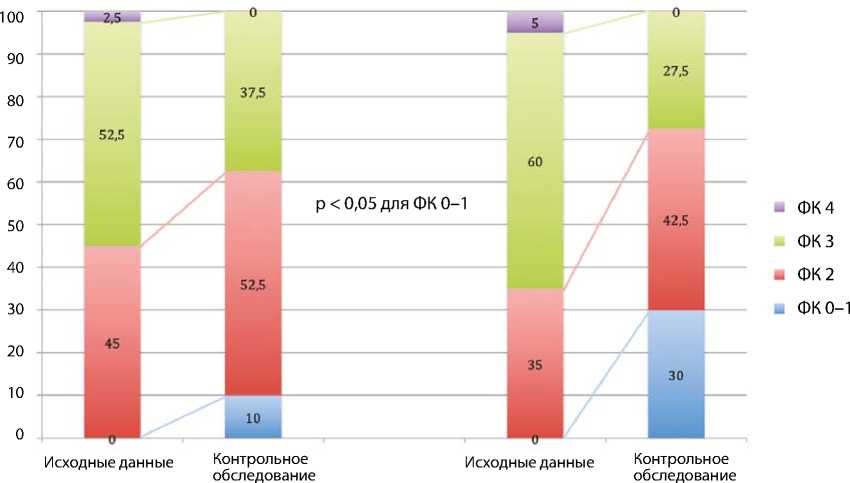
Исходно межгрупповых различий в функциональном классе стенокардии напряжения не обнаружили. Через 12 мес. у пациентов группы ис- пользования БЛП наблюдали более выраженное уменьшение клиники стенокардии напряжения (рисунок). У 30 % пациентов этой группы отсутствовала стенокардия напряжения или были минимальные ее проявления по сравнению с группой Provisional-стентирования (10 %).
Предикторы неблагоприятных сердечно-сосудистых событий
Для определения предикторов неблагоприятных сердечно-сосудистых событий провели однофакторный и многофакторный регрессионный анализ, результаты которого представлены в табл. 5.
По результатам однофакторного регрессионного анализа 4 предиктора (бифуркация задней межжелудочковой ветви/левожелудочковой ветви, сахарный диабет, скорость клубочковой фильтрации, длина поражения в ГВ) включили в многофакторную модель. На основе конечного многофакторного анализа выявили, что сахарный диабет (отношение шансов 10,9) и скорость клубочковой фильтрации (отношение шансов 0,95) являются независимыми предикторами неблагоприятных сердечно-сосудистых событий после ЧКВ бифуркационного поражения.
Клинический статус пациентов через 12 месяцев после чрескожного коронарного вмешательства
% ,вотнеицап овтсечило
Примечание. ФК — функциональный класс; БЛП — баллон с лекарственным покрытием.
Provisional-стентирование
Стентирование с использованием БЛП
Обсуждение
Развитие технологии БЛП позволило эндоваскулярным хирургам существенно улучшить оказание медицинской помощи пациентам с различными формами поражений коронарных артерий. Использование БЛП у пациентов с бифуркационными поражениями имеет существенные преимущества и дает возможность минимизировать количество имплантируемых стентов. Данные о долгосрочной эффективности этой технологии ограничены. В настоящей работе частота неблагоприятных сердечно-сосудистых событий после применения БЛП для лечения БВ у пациентов с истинным бифуркационным поражением сопоставима с таковой при Provisional-стентировании (7,5 и 17,5 %; р = 0,31). В нашем исследовании не было неблагоприятных сердечно-сосудистых событий, связанных с БВ бифуркации, для лечения которой применяли БЛП. Полученные данные соотносятся с результатами A. Ikuta и соавт., которые оценивали ангиографические и клинические результаты после стентирования ГВ с последующей киссинг-дилатацией с БЛП в БВ [7]. Частота смерти от всех причин и реваскуляризации целевого поражения в течение 1 года составила 1,4 и 3,5 % соответственно. Аналогичные результаты получили в исследовании DEBSIDE: частота неблагоприятных сердечно-сосудистых событий через 6 мес. составила 10 % и была обусловлена повторной реваскуляризацией [4].
В нашем исследовании степень ППП после применения БЛП была меньше, чем при Provisional-стентировании, как в ГВ бифуркации (0,41 ± 0,33 и 0,63 ± 0,32 мм; p = 0,003), так и в БВ (0,33 ± 0,24 и 0,51 ± 0,22 мм; р = 0,01). Это может быть обусловлено тем, что область бифуркации — сложная структура, отдельные элементы которой связаны между собой; нарушения показателей кровотока в одной области приводят к изменениям гемодинамики в смежных областях. Этот эффект представляет собой важный аспект местного воздействия паклитаксела и положительный феномен ремоделирования области бифуркации, способствующий сохранению позднего просвета сосуда [8]. Полученные данные соотносятся с более ранними работами. Так, в исследовании PEPCAD-BIF также изучали БЛП для лечения БВ у пациентов с различными вариантами бифуркационных поражений и показали, что ППП сосуда в БВ была значительно меньше по сравнению с ангиопластикой БВ непокрытым баллоном (0,13 против 0,51; р = 0,013) [3]. При этом ППП в ГВ авторы не оценивали. Хотя, по данным исследова-
|
Табл. 5. Регрессионный анализ |
||||||
|
Фактор |
Однофакторный анализ |
Многофакторный анализ |
||||
|
ОШ |
95% ДИ |
p |
ОШ |
95% ДИ |
p |
|
|
Возраст |
1,0 |
[0,97; 1,02] |
0,54 |
– |
– |
– |
|
Пол мужской |
0,5 |
[0,17; 1,40] |
0,16 |
– |
– |
– |
|
Вес |
1,0 |
[0,98; 1,06] |
0,37 |
– |
– |
– |
|
Рост |
0,9 |
[0,93; 1,03] |
0,29 |
– |
– |
– |
|
Курение |
0,6 |
[0,33; 1,41] |
0,23 |
– |
– |
– |
|
Гипертензия |
4,5 |
[0,51; 41,60] |
0,19 |
– |
– |
– |
|
Сахарный диабет |
8,1 |
[1,72; 38,10] |
0,01 |
10,9 |
[1,79; 58,40] |
0,01 |
|
Дислипидемия |
1,2 |
[0,45; 2,23] |
0,98 |
– |
– |
– |
|
Поражение цереброваскулярных артерий |
0,8 |
[0,38; 1,81] |
0,56 |
– |
– |
– |
|
Фибрилляция предсердий |
0,8 |
[0,22; 3,14] |
0,79 |
– |
– |
– |
|
СКФ |
0,9 |
[0,91; 1,12] |
0,04 |
0,95 |
[0,9; 1,0] |
0,05 |
|
Поражение периферических артерий |
0,7 |
[0,26; 2,45] |
0,69 |
– |
– |
– |
|
Бифуркация ПНА/ДА |
1,2 |
[0,63; 2,41] |
0,58 |
– |
– |
– |
|
Бифуркация ОА/ВТК |
1,0 |
[0,51; 1,81] |
0,93 |
– |
– |
– |
|
Бифуркация ЗМЖВ/ЛЖВ |
1,8 |
[1,1; 3,4] |
0,05 |
3,6 |
[0,4; 9,9] |
0,9 |
|
Киссинг-дилатация |
1,5 |
[0,67; 3,52] |
0,32 |
– |
– |
– |
|
Длина поражения в ГВ |
0,9 |
[0,84; 1,11] |
0,07 |
0,75 |
[0,4; 4,7] |
0,5 |
|
Длина поражения в БВ |
1,1 |
[0,98; 1,14] |
0,44 |
– |
– |
– |
|
Угол бифуркации |
0,8 |
[0,38; 4,70] |
0,86 |
– |
– |
– |
|
Кальциноз |
0,7 |
[0,29; 1,32] |
0,30 |
– |
– |
– |
|
ПИКС |
1,7 |
[0,75; 3,61] |
0,20 |
– |
– |
– |
|
ЧТКА в анамнезе |
2,4 |
[0,75; 7,65] |
0,14 |
– |
– |
– |
|
АКШ в анамнезе |
0,7 |
[0,27; 1,74] |
0,54 |
– |
– |
– |
|
Технический успех в ГВ |
0,7 |
[0,29; 1,94] |
0,55 |
– |
– |
– |
|
Технический успех в БВ |
0,8 |
[0,67; 1,79] |
0,58 |
– |
– |
– |
|
Применение БЛП в БВ |
0,6 |
[0,3; 1,5] |
0,31 |
– |
– |
– |
Примечание. ОШ — отношение шансов; ДИ — доверительный интервал; ПНА — передняя нисходящая артерия;
ОА — огибающая артерия; ДА — диагональная артерия; ВТК — ветвь тупого края; ЗМЖВ — задняя межжелудочковая ветвь;
ЛЖВ — левожелудочковая ветвь; СКФ — скорость клубочковой фильтрации; ПИКС — постинфарктный кардиосклероз;
ГВ — главная ветвь; БВ — боковая ветвь; ЧТКА — чрескожная транслюминальная коронарная ангиопластика;
БЛП — баллон с лекарственным покрытием; АКШ — аортокоронарное шунтирование.
ния DEBSIDE, ППП в ГВ может быть более выраженной, чем в БВ (-0,04 ± 0,34 мм в БВ и 0,54 ± 0,60 мм в ГВ) [4]. Q.-M. Jing и соавт. продемонстрировали сопоставимую частоту ППП в ГВ через 9 мес. в группах БЛП и непокрытого баллона, которые применяли для лечения БВ у пациентов с истинными бифуркационными поражениями [5]. При этом ППП в БВ была значимо ниже в группе БЛП (-0,06 ± 0,32 против 0,18 ± 0,34 мм, р < 0,001). Однако, несмотря на хорошие ангиографические результаты, полученные Q.-M. Jing и соавт., и большую выборку паци- ентов (222), эти данные не вошли в согласительные документы по использованию БЛП ввиду большого количества ограничений.
У пациентов с истинным бифуркационным поражением, у которых применяли БЛП для лечения БВ, отметили более выраженное уменьшение клиники стенокардии напряжения по сравнению с Provisional-стентированием (свобода от стенокардии напряжения 30 и 10 %; р < 0,05). Безусловно, выраженность симптоматики в послеоперационном периоде зависит от остаточной ишемии в бассейне пролеченного бифуркационного поражения. Однако точно определить до или во время операции клинический эффект ЧКВ не всегда возможно, особенно если учесть, что участки кровоснабжения ветвей бифуркации часто идентичные. В этой ситуации БЛП можно безопасно использовать для лечения БВ, что позволит достичь полной анатомической реваскуляризации.
Мы выявили, что у пациентов, которым выполняли ЧКВ по поводу истинного бифуркационного поражения, сахарный диабет (отношение шансов 10,9) и скорость клубочковой фильтрации (отношение шансов 0,95) являются независимыми предикторами неблагоприятных сердечно-сосудистых событий. Отрицательное влияние этих факторов на течение ишемической болезни сердца продемонстрировано во многих клинических исследованиях [9; 10]. Сочетание ишемической болезни сердца и сахарного диабета характеризуется многососудистым диффузным атеросклеротическим поражением коронарных артерий с вовлечением дистальных сегментов, сложной морфологией стенозов, слабой выраженностью коллатерального кровотока, малым диаметром сосудов и, как следствие, высокой частотой рестенозирования в результате избыточного неоинтимального ответа и нарушений эндотелиальной функции. Так, C.H. Lee и соавт. изучили результаты ЧКВ у 1 913 пациентов и показали, что сахарный диабет ассоциировался с более высокой частотой неблагоприятных сердечно-сосудистых событий (отношение шансов 2,07, 95% доверительный интервал 1,50–2,86; p < 0,001), обусловленной в первую очередь повторной реваскуляризацией [11]. Кроме того, большинство событий произошли за первый год наблюдения, в то время как сахарный диабет не оказал значимого влияния в более отдаленном периоде. M. Yamawaki и соавт. анализировали изменение просвета сосуда после бифуркационного стентирования с помощью внутрисосудистого ультразвука. По их данным, сахарный диабет ассоциировался с более выраженной ППП и неоднородным заживлением сосуда с частым прикреплением тромба в проксимальном отделе главной ветви [12].
Известно, что хроническая болезнь почек ассоциируется с неблагоприятными исходами у пациентов с ишемической болезнью сердца (включая рестеноз и тромбоз стента), даже несмотря на успешную реваскуляризацию [13–15]. Так, T. Naganuma и соавт. оценивали влияние хронической болезни почек у пациентов, которым выполняли реканализацию хронической окклюзии ко- ронарной артерии [16]. Пациенты с хронической болезнью почек имели больше факторов риска и более низкую фракцию выброса, а сама хроническая болезнь почек ассоциировалась с большей частотой неблагоприятных сердечно-сосудистых событий (отношение шансов 1,23; 95% доверительный интервал 1,02–1,47; р = 0,03). S.-M. Kim и соавт. оценивали отдаленные результаты имплантации стентов с лекарственным покрытием нового поколения у пациентов с сахарным диабетом и хронической болезнью почек. Авторы показали, что хроническая болезнь почек связана с более высоким риском неблагоприятных сердечно-сосудистых событий (отношение шансов 1,82; 95% доверительный интервал 1,07–3,12) [17]. Частота событий, связанных с имплантированным стентом (тромбоз стента и повторная реваскуляризация целевого сосуда), не различалась у пациентов с хронической болезнью почек и без таковой. Эти данные соотносятся с результатами настоящей работы и подчеркивают важность коррекции сопутствующей патологии у пациентов, направляемых на коронарную реваскуляризацию, для достижения оптимальных непосредственных и отдаленных результатов.
Ограничения
Малое количество пациентов не позволяет сделать достоверные выводы о разнице по клиническим конечным точкам. Мы использовали баллонные катетеры, покрытые паклитакселом, однако, возможно, баллонные катетеры, содержащие в качестве цитостатического препарата сиролимус, могут способствовать достижению более низких показателей рестеноза в отдаленном периоде. В работе проводили исключительно ангиографическую оценку степени стенозов коронарных артерий, внутрисосудистые методы визуализации не применяли. Использование БЛП подразумевает обязательную многократную киссинг-дилатацию, что может влиять на итог.
Заключение
БЛП могут применяться для лечения пациентов с истинными бифуркационными поражениями коронарных артерий. Использование БЛП для дилатации БВ после стентирования ГВ обладает преимуществом по сравнению с Provisional-стентированием в отношении ППП сосуда. Необходимы дальнейшие многоцентровые исследования, позволяющие оценить клинические исходы у данной категории пациентов.
Список литературы Отдаленные результаты применения баллонных катетеров с лекарственным покрытием для лечения боковой ветви у пациентов с истинными бифуркационными поражениями коронарных артерий
- Lassen J.F., Burzotta F., Banning A.P., Lefèvre T., Darremont O., Hildick-Smith D., Chieffo A., Pan M., Holm N.R., Louvard Y., Stankovic G. Percutaneous coronary intervention for the left main stem and other bifurcation lesions: 12th consensus document from the European Bifurcation Club. EuroIntervention. 2018;13(13):1540-1553. PMID: 29061550. https://dx.doi.org/10.4244/EIJ-D-17-00622
- Эралиев Т.К., Хелимский Д.А., Бадоян А.Г., Крестьянинов О.В. Бифуркационные поражения коронарного русла: современные техники эндоваскулярного лечения. Патология кровообращения и кардиохирургия. 2021;25(2):38-49. https://dx.doi.org/10.21688/1681-3472-2021-2-38-49 Eraliev T.K., Khelimskii D.A., Badoian A.G., Krestyaninov O.V. Coronary bifurcation lesions: current techniques for endovascular treatment. Patologiya krovoobrashcheniya i kardiokhirurgiya = Circulation Pathology and Cardiac Surgery. 2021;25(2):38-49. (In Russ.) https://dx.doi.org/10.21688/1681-3472-2021-2-38-49
- Kleber F.X., Rittger H., Ludwig J., Schulz A., Mathey D.G., Boxberger M., Degenhardt R., Scheller B., Strasser R.H. Drug eluting balloons as stand alone procedure for coronary bifurcational lesions: results of the randomized multicenter PEPCAD-BIF trial. Clin Res Cardiol. 2016;105(7):613-621. PMID: 26768146. https://dx.doi.org/10.1007/s00392-015-0957-6
- Berland J., Lefèvre T., Brenot P., Fajadet J., Motreff P., Guerin P., Dupouy P., Schandrin C., DEBSIDE trial investigators. DANUBIO — a new drug-eluting balloon for the treatment of side branches in bifurcation lesions: six-month angiographic follow-up results of the DEBSIDE trial. EuroIntervention. 2015;11(8):868-876. PMID: 26696455. https://dx.doi.org/10.4244/EIJV11I8A177
- Jing Q.-M., Zhao X., Han Y.-L., Gao L.-L., Zheng Y., Li Z.-Q., Yang P., Cong H.-L., Gao C.-Y., Jiang T.-M., Li H., Li J.-X., Wang D.-M., Wang G., Cong Z.-C., Zhang Z. A drug-eluting Balloon for the trEatment of coronarY bifurcatiON lesions in the side branch: a prospective multicenter ranDomized (BEYOND) clinical trial in China. Chin Med J (Engl). 2020;133(8):899-908. PMID: 32265425; PMCID: PMC7176447. https://dx.doi.org/10.1097/CM9.0000000000000743
- Thygesen K., Alpert J.S., Jaffe A.S., Chaitman B.R., Bax J.J., Morrow D.A., White H.D., ESC Scientific Document Group. Fourth universal definition of myocardial infarction (2018). Eur Heart J. 2019;40(3):237-269. PMID: 30165617. https://doi.org/10.1093/eurheartj/ehy462
- Ikuta A., Kubo S., Tanaka H., Tada T., Fuku Y., Kadota K. Efficacy of drug-coated balloon for treating side branch with provisional stenting in bifurcation lesions. J Am Coll Cardiol. 2020;75(11):1535. https://doi.org/10.1016/s0735-1097(20)32162-8
- Kleber F.X., Schulz A., Waliszewski M., Hauschild T., Böhm M., Dietz U., Cremers B., Scheller B., Clever Y.P. Local paclitaxel induces late lumen enlargement in coronary arteries after balloon angioplasty. Clin Res Cardiol. 2015;104(3):217-225. PMID: 25349065. https://doi.org/10.1007/s00392-014-0775-2
- Бокерия Л.А., Алекян Б.Г., Бузиашвили Ю.И., Голухова Е.З., Стаферов А.В., Асымбекова Э.У., Закарян Н.В., Казарян А.Г. Непосредственные и отдаленные результаты стентирования коронарных артерий у больных ИБС и сахарным диабетом 2 типа. Грудная и сердечно-сосудистая хирургия. 2009;(3):36-44. Bockeria L.A., Alekyan B.G., Buziashvili Yu.I., Golukhova Ye.Z., Nikitina T.G., Staferov A.V., Zakaryan N.V., Kazaryan A.G. Early and late results of coronary artery stenting in patients with coronary heart disease and type 2 diabetes mellitus. Russian Journal of Thoracic and Cardiovascular Surgery = Grudnaya i serdechnososudistaya khirurgiya. 2009;(3):36-44. (In Russ.)
- Шустов С.Б. Атеросклероз при сахарном диабете. Крюков Н.Н., Николаевский Е.Н., Поляков В.П. Ишемическая болезнь сердца. Современные аспекты клиники, диагностики, лечения, профилактики, медицинской реабилитации, экспертизы. Самара: Содружество, 2010. 651 c. Shustov S.B. Atherosclerosis at a diabetes. In: Krjukov N.N., Nikolaevskiy E.N., Poliakov V.P. Ischemic disease of heart (modern aspects of clinic, diagnostics, treatment, preventive maintenance, мedical re-habilitation, examinations). Samara: Sodruzhestvo Publ., 2010. 651 p.
- Lee C.H., Choi S.-W., Jun S.-W., Hwang J., Kim I.-C., Cho Y.-K., Park H.-S., Yoon H.-J., Kim H., Nam C.-W., Han S., Kim K.-B., Hur S.-H. Clinical impact of diabetes mellitus on 2-year clinical outcomes following PCI with second-generation drug-eluting stents; Landmark analysis findings from patient registry: Pooled analysis of the Korean multicenter drug-eluting stent registry. PLoS One. 2020;15(6):e0234362. PMID: 32520973; PMCID: PMC7286514. https://dx.doi.org/10.1371/journal.pone.0234362
- Yamawaki M., Terashita D., Takahashi H., Shinke T., Fujii K., Shimada Y., Takeda Y., Yamada S., Kinoshita Y., Murasato Y., J-REVERSE Investigators. Impact of Diabetes Mellitus on Intravascular Ultrasound-Guided Provisional Stenting in Coronary Bifurcation Lesions J-REVERSE Sub-Study. J Interv Cardiol. 2016;29(6):576-587. PMID: 27862314. https://dx.doi.org/10.1111/joic.12353
- Latif F., Kleiman N.S., Cohen D.J., Pencina M.J., Yen C.-H., Cutlip D.E., Moliterno D.J., Nassif D., Lopez J.J., Saucedo J.F., EVENT Investigators. In-hospital and 1-year outcomes among percutaneous coronary intervention patients with chronic kidney disease in the era of drug-eluting stents: a report from the EVENT (Evaluation of Drug Eluting Stents and Ischemic Events) registry. JACC Cardiovasc Interv. 2009;2(1):37-45. PMID: 19463396. https://dx.doi.org/10.1016/j.jcin.2008.06.012
- Saltzman A.J., Stone G.W., Claessen B.E., Narula A., Leon-Reyes S., Weisz G., Brodie B., Witzenbichler B., Guagliumi G., Kornowski R., Dudek D., Metzger D.C., Lansky A.J., Nikolsky E., Dangas G.D., Mehran R. Long-term impact of chronic kidney disease in patients with ST-segment elevation myocardial infarction treated with primary percutaneous coronary intervention: the HORIZONS-AMI (Harmonizing Outcomes With Revascularization and Stents in Acute Myocardial Infarction) trial. JACC Cardiovasc Interv. 2011;4(9):1011-1019. PMID: 21939942. https://dx.doi.org/10.1016/j.jcin.2011.06.012
- Tonelli M., Muntner P., Lloyd A., Manns B.J., Klarenbach S., Pannu N., James M.T., Hemmelgarn B.R., Alberta Kidney Disease Network. Risk of coronary events in people with chronic kidney disease compared with those with diabetes: a population-level cohort study. Lancet. 2012;380(9844):807-814. PMID: 22717317. https://dx.doi.org/10.1016/S0140-6736(12)60572-8
- Naganuma T., Tsujita K., Mitomo S., Ishiguro H., Basavarajaiah S., Sato K., Kobayashi T., Obata J., Nagamatsu S., Yamanaga K., Komura N., Sakamoto K., Yamamoto E., Izumiya Y., Kojima S., Kaikita K., Ogawa H., Nakamura S. Impact of Chronic Kidney Disease on Outcomes After Percutaneous Coronary Intervention for Chronic Total Occlusions (from the Japanese Multicenter Registry). Am J Cardiol. 2018;121(12):1519-1523. PMID: 29627112. https://dx.doi.org/10.1016/j.amjcard.2018.02.032
- Kim S.-M., Tripathy D.R., Park S.W., Park B., Son J.-W., Lee J.-W., Youn Y.J., Ahn S.-G., Ahn M.S., Kim J.-Y., Yoo B.-S., Lee S.-H., Yoon J. Impact of Chronic Kidney Disease on Clinical Outcomes in Diabetic Patients Undergoing Percutaneous Coronary Intervention in the Era of Newer-Generation Drug-Eluting Stents. Korean Circ J. 2017;47(2):222-230. PMID: 28382078; PMCID: PMC5378029. https://dx.doi.org/10.4070/kcj.2016.0312


