Параметры локального и интегрального мукоцилиарного клиренса в послеоперационный период у больных с инородными телами верхнечелюстной пазухи
Автор: Мареев О.В., Мареев Г.О., Ермаков И.Ю., Федосов И.В.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Оториноларингология
Статья в выпуске: 2 т.18, 2022 года.
Бесплатный доступ
Цель: дать оценку локальным и интегральным показателям мукоцилиарного клиренса (МЦК) полости носа в послеоперационный период у больных с инородными телами верхнечелюстной пазухи при различных методиках хирургического доступа к ней. Материал и методы. В исследование включены 90 больных с инородными телами верхнечелюстной пазухи и 60 здоровых лиц. Для оценки МЦК применялась методика анализа высокоскоростной цифровой видеозаписи микроскопической картины и сахариновый тест; оценивались данные компьютерной томографии (КТ). Результаты. Показатель МЦК среднего носового хода в контрольной группе ринологических здоровых лиц составил 10,84±3,80 Гц. Линейная корреляция показателя локального МЦК и сахаринового теста обратная, средней силы (г=-0,64). Локальный МЦК зависит от вида хирургического доступа; сахариновый тест не отражает хирургической травмы и быстро нормализуется. Изменения области остиомеатального комплекса на компьютерной томограмме соотносятся с локальным МЦК до и после оперативного вмешательства. Заключение. Измеренный показатель локального МЦК характеризует процессы в области остиомеатального комплекса и соотносится с данными КТ; значения локального МЦК из-за хирургической травмы снижаются на время до 3-5 месяцев. Сахариновый тест не является методом определения функционирования ключевой зоны остиомеатального комплекса и не может быть использован для формирования диагностических критериев. Метод исследования локального МЦК может быть использован как критерий выбора оперативного доступа к верхнечелюстной пазухе.
Инородные тела верхнечелюстных пазух, компьютерная томография, мукоцилиарный клиренс, ринология
Короткий адрес: https://sciup.org/149141138
IDR: 149141138 | УДК: 616.211+616.214.4+616.216.1-002
Parameters of local and integral mucociliary clearance in the postoperative period in patients with foreign bodies in the maxillary sinus
Objective: to evaluate the local and integral parameters of the mucociliary clearance (MCC) of the nasal cavity in the postoperative period in patients with foreign bodies in the maxillary sinus using various methods of surgical approach to the maxillary sinus. Material and methods. The study performed in 90 patients with foreign bodies in the maxillary sinus and 60 healthy individuals. To evaluate MCC, we used the technique of high-speed digital video recording of the microscopic picture of the specimen and saccharin test; computed tomography (CT) data. Results. Local MCC in the rhinological healthy individuals in our study was 10.84±3.80 Hz. There is a linear correlation of the local MCC and the saccharin test with inverse mean strength (r=-0.64). Local MCC depend on the type of surgical approach; the saccharin test do not reflect the nature of the surgical injury and quickly normalized. The degree of pathological changes in the area of the ostiomeatal complex on the computed tomogram, correlates with the local MCC before and after surgery. Conclusion. The measured indicator of local MCC characterizes the processes in the area of the ostiomeatal complex and correlates with CT; the values of local MCC due to surgical trauma decrease for up to 3-5 months. The saccharin test is not a method for determining the osteomeatal complex function and cannot be used as a diagnostic criteria. The method of investigation of local MCC can be used as a criterion for choosing surgical access to the maxillary sinus.
Текст научной статьи Параметры локального и интегрального мукоцилиарного клиренса в послеоперационный период у больных с инородными телами верхнечелюстной пазухи
1Введение. Одной из важнейших функциональных особенностей слизистой оболочки верхних дыхательных путей является МЦК. Колебания ресничек на поверхности мерцательного эпителия образуют синхронизированные бегущие волны, за счет чего происходит перемещение слизи по поверхности эпителия [1]. Понятие об МЦК и особенностях его функционирования лежит в основе современного хирургического подхода к заболеваниям околоносовых пазух — функциональной эндоскопической ринохи-рургии (FESS — functional endoscopic sinus surgery). В классическом понимании она опирается на постулаты о постоянстве направления МЦК в околоносовых пазухах и полости носа и невозможности его изменения, придавая большое значение формированию хирургического доступа в околоносовые пазухи через область естественного соустья.
В ряде случаев подобные взгляды могут быть подвергнуты определенному сомнению. С точки зрения классической эндоскопической ринохирургии область соустья — одновременно и ключевая зона для дренажа пазух за счет МЦК, и место хирургического вмешательства [2].
Распространенные в ринологии методы оценки МЦК, например сахариновый тест, не отражают происходящего в области среднего носового хода, но являются интегральным показателем, свидетельствующим об активности МЦК полости носа. Гораздо более точными являются методы оценки непосредственно частоты биения ресничек (CBF — ciliar beat frequency), что дает возможность локальной оценки МЦК [2]. Однако, как правило, ранее это были достаточно трудоемкие методы, в связи с чем научных работ, посвященных локальной оценке МЦК среднего носового хода, не так много. Значительный интерес представляет исследование влияния на МЦК хирургической травмы слизистой оболочки. Известно, что процесс повреждения слизистой оболочки ведет к длительному многомесячному восстановлению цилиарного эпителия; при этом его функция может быть восстановлена не полностью [3, 4]. Проведение оперативного вмешательства в регионе естественного соустья, таким образом, кроме изменения его размера для облегчения дренажа из пазухи, создает и зону поврежденного цилиарного эпителия в этой области [5]. Большинство эндоскопических ринологических оперативных вмешательств связано с выполнением хирургических вмешательств на решетчатой кости — удалением крючковидного отростка (унцинэктомии) и передних клеток решетчатого лабиринта (передняя этмоидотомия). Направление МЦК в клетках решетчатого лабиринта не изучалось, а после их удаления латеральная стенка полости носа в этом месте состоит из бумажной пластинки, по которой и должен осуществляться МЦК. Нередко, даже в поздний послеоперационный период, у оперированных эндоскопически больных можно встретить корки, скопления густой слизи в области среднего носового хода, что очевидно является нарушением локального МЦК, осуществляющегося по бумажной пластинке, вместо обычных структур латеральной стенки полости носа.
Сложность в исследовании локального МЦК представляет также и выбор объекта исследования, так как практически любая патология в ринологии тем или иным образом влияет на МЦК; при общей высокой вариабельности параметров МЦК, чувстви-
тельности МЦК к лекарственным воздействиям это приводит к невозможности понимания воздействия оперативного вмешательства или других факторов и их разделения для последующей оценки [8, 9].
Нами предлагается исследовать локальный и интегральный МЦК у больных с инородными телами верхнечелюстных пазух. В случае если до этого заболевания больной был ринологически здоров, то патология верхнечелюстной пазухи носит исключительно вызванный искусственный характер, соответственно, после лечения (удаления инородного тела из пазухи) можно четко оценить характер влияния именно хирургического вмешательства на показатели МЦК [10].
Цель — дать оценку локальным и интегральным показателям МЦК полости носа в послеоперационный период у больных с инородными телами верхнечелюстной пазухи при различных методиках хирургического доступа к ней.
Материал и методы. Нами применялся стандартный сахариновый тест для исследования состояния МЦК. Частицу сахарина диаметром 0,6 мм наносили на передний конец нижней носовой раковины на расстоянии 0,5 мм от места ее прикрепления и фиксировали время появления сладкого вкуса во рту. Не разрешалось делать глотательные движения чаще, чем раз в минуту, и форсировать дыхание. Этот метод достаточно достоверен, поскольку существует четкая корреляция между сахариновым временем и исследованием цилиарной активности при помощи радиоактивных маркеров. У взрослых людей в норме сахариновое время составляет 10– 15 мин. При наличии патологических процессов оно обычно увеличивается в связи с нарушением сократительной способности ресничек.
Для исследования локального МЦК и непосредственно частоты биения ресничек (CBF) нами был разработан современный способ оценки МЦК с использованием современной высокоскоростной цифровой видеозаписи микроскопической картины препарата с последующей ее математической обработкой [11]. Результат спектрального анализа — первая гармоника F , частота которой выражена в Гц, и есть показатель частоты биения ресничек CBF (локального МЦК), используемый нами в дальнейшем в работе. Браш-биопсия при исследовании под контролем эндоскопа бралась со слизистой оболочки полости носа из области естественного соустья. Использовались прямые и изогнутые щетки (кисточки) Storz, а также Olympus, «Биолайн» и др. До проведения исследования МЦК респондентом исключается прием вазоактивных препаратов, курение.
Работа проводилась на базе клиники оториноларингологии имени Н. П. Симановского Университетской клинической больницы № 1 имени С. Р. Миро-творцева ФГБОУ ВО «Саратовский государственный медицинский университет имени В. И. Разумовского». Исследование разрешено этической комиссией Саратовского ГМУ имени В. И. Разумовского (протокол № 3 от 05.11.2019) на основании информированного согласия об участии в исследовании, подписанного участником такового.
Исследование проведено у 90 больных с инородными телами верхнечелюстной пазухи. В группу исследования включались больные от 18 до 50 лет, инородные тела верхнечелюстных пазух у которых являлись исключительно результатом предшествующих эндодонтических вмешательств на зубах верхней челюсти.
Больные составили три группы, в каждой из которых было проведено хирургическое лечение: в I груп- пе доступ в верхнечелюстную пазуху осуществлялся при помощи эндоскопической трансмаксиллярной гайморотомии (с использованием троакара Storz или воронки В. С. Козлова — В. Н. Красножена); во II группе для ревизии пазухи использовался эндоскопический прелакримальный доступ по классической методике; в III группе больные были оперированы при помощи эндоскопического эндоназального доступа в верхнечелюстную пазуху (эндоскопическая антростомия). Для эндоскопических трансмаксил-лярных вмешательств нами использовался троакар для синусоскопии, с клювовидным наконечником, диаметр 5 мм, длина канюли троакара 8,5 см, для использования с оптикой HOPKINS 4 мм, для эндоскопии гайморовых пазух Storz (0031902) либо воронка В. С. Козлова — В. Н. Красножена (ООО «Медфарм-сервис» — троакар для минигайморотомии 5 мм ЕК-01051, по Красножену, со стилетами). Контрольную группу составили 60 здоровых лиц без патологии полости носа и околоносовых пазух. В контрольную группу включались лица на основании добровольного информированного согласия, после проведения эндоскопического осмотра полости носа и выявления при нем факта отсутствия препятствий для взятия браш-биопсии из среднего носового хода.
Для оценки состояния пазух и полости носа у обследованных использовалась КТ высокого разрешения. Согласно результатам КТ все больные были разделены на три группы:
-
1) практическое отсутствие изменений в пазухах или незначительные изменения в виде локальных утолщений слизистой на стенках пазухи без изменений области соустья и среднего носового хода, передних клеток решетчатого лабиринта (КТ1); в эту группу были отнесены 24 (30,0%) пациентов с инородными телами верхнечелюстных пазух;
-
2) значительное утолщение стенок пазух без изменений области соустья и отсутствием значительной реакции со стороны среднего носового хода
и передних клеток решетчатого лабиринта (КТ2); в эту группу вошли 39 (26,7%) больных с инородными телами верхнечелюстных пазух;
-
3) выраженный продуктивно-пролиферативный процесс, обтюрация соустья пазухи, сопутствующие поражения клеток решетчатого лабиринта или лобной пазухи, наличие полипозных изменений слизистой оболочки в среднем носовом ходе (КТ3); число участников этой группы — 37 (43,3%) больных с инородными телами верхнечелюстных пазух.
Для статистического анализа материала использовали Microsoft Excel, Statistica, онлайн-каль-куляторы. Для статистической оценки полученных параметров определяли среднее арифметическое значение в группах, среднеквадратичное отклонение (ϭ). Уровень значимости для исследований нами взят α=0,05. Для оценки значимости взаимосвязей мы использовали t -критерий Стьюдента, однофакторный дисперсионный анализ. Характер взаимосвязей определялся нами с помощью линейного корреляционного анализа с использованием шкалы Кендалла. Нормальность распределения проверялась при помощи критерия согласия Пирсона.
Результаты. Средний показатель локального МЦК в контрольной группе ринологических здоровых лиц в нашем исследовании был 10,84±3,80 Гц. Следует отметить, что значения локального МЦК весьма вариабельны даже в норме (интервал изменения в выборке составляет 17,00; минимальное значение МЦК составило 1,64 Гц, максимальное — 18,64 Гц; выборка симметрична относительно среднего значения, медиана и мода приблизительно равны). Возрастной зависимости локального МЦК в контрольной группе ринологических здоровых лиц нами не отмечено.
Основные результаты исследования локального и интегрального МЦК в послеоперационный период у больных с инородными телами верхнечелюстной пазухи представлены в табл. 1. Локальный МЦК среднего носового хода до оперативного вмешатель-
Таблица 1
Средние значения локального мукоцилиарного клиренса и сахаринового теста в основных группах исследования в ранний и отдаленный послеоперационные периоды, М ±σ
Можно отметить, что время сахаринового теста увеличивается после оперативного вмешательства на длительность раннего послеоперационного периода (1–14 дней) во всех основных группах исследования, кроме I группы (оперированных с использованием трансмаксиллярного доступа), в котором это явление практически не наблюдается. В поздний послеоперационный период время сахаринового теста постепенно приходит к нормативным значениям или близко к таковым до хирургического вмешательства. Влияние вида оперативного доступа при инородных телах верхнечелюстных пазух на результаты исследования интегральной функции МЦК полости носа (сахариновый тест) статистически значимо, что подтверждается и результатами однофакторно- го дисперсионного анализа (F=3,89 при Fкрит=3,33). Анализ при помощи линейной корреляции показывает наличие обратной средней силы связи между показателем локального МЦК среднего носового хода и временем сахаринового теста (r= –0,64).
Поскольку основные группы исследования не совсем однородны, возможно применение дополнительных критериев для разбиения их на подгруппы. Основным таким критерием в нашем случае является КТ-исследование околоносовых пазух высокого разрешения, которое выявляет собственно инородное тело и регистрирует степень патологических изменений в верхнечелюстной пазухе, структурах среднего носового хода, клетках решетчатого лабиринта и лобной пазухе. Имея данные о стадиях КТ-изменений в околоносовых пазухах, сопровождающих инородные тела верхнечелюстной пазухи, следует провести сравнение значений локального МЦК в зависимости от вида выполненного хирургического доступа к верхнечелюстной пазухе. Табл. 2–4 отражают результаты исследования локального МЦК сред-
Таблица 2
Средние значения локального мукоцилиарного клиренса и сахаринового теста в ранний и отдаленный послеоперационные периоды у больных I группы (трансмаксиллярный доступ) при ее разделении на подгруппы согласно данным компьютерной томографии, М ±σ
|
Время исследования с момента операции |
КТ1 |
КТ2 |
КТ3 |
|||
|
локальный МЦК, Гц |
сахариновый тест, мин |
локальный МЦК, Гц |
сахариновый тест, мин |
локальный МЦК, Гц |
сахариновый тест, мин |
|
|
До операции |
13,24 ± 1,25 |
12,64 ± 1,77 |
12,50 ± 1,23 |
12,80 ± 2,27 |
6,45 ± 1,28 |
19,26 ± 3,57 |
|
2-й день |
11,31 ± 2,50 |
13,06 ± 0,21 |
10,21 ± 3,01 |
13,17 ± 1,42 |
4,52 ± 1,31 |
18,98 ± 3,27 |
|
4-й день |
10,01 ± 2,47 |
12,76 ± 1,34 |
9,30 ± 2,08 |
12,47 ± 2,05 |
5,12 ± 1,00 |
18,30 ± 4,75 |
|
7-й день |
13,26 ± 1,63 |
13,47 ± 1,00 |
12,26 ± 1,81 |
12,63 ± 1,76 |
8,15 ± 0,57 |
18,14 ± 2,09 |
|
10-й день |
12,48 ± 1,97 |
12,13 ± 0,76 |
11,59 ± 2,03 |
11,66 ± 2,04 |
7,52 ± 0,68 |
18,38 ± 1,94 |
|
12-й день |
12,52 ± 2,00 |
12,06 ± 1,63 |
11,78 ± 1,92 |
12,11 ± 2,40 |
6,57 ± 1,33 |
18,60 ± 3,42 |
|
14-й день |
11,95 ± 1,19 |
12,11 ± 0,88 |
11,53 ± 1,33 |
11,66 ± 1,49 |
7,97 ± 0,94 |
16,20 ± 1,12 |
|
1-й месяц |
12,15 ± 2,06 |
11,17 ± 0,89 |
11,36 ± 1,92 |
11,42 ± 1,64 |
6,03 ± 0,57 |
14,18 ± 1,88 |
|
2-й месяц |
12,13 ± 1,62 |
11,21 ± 1,20 |
11,51 ± 1,43 |
11,18 ± 1,84 |
8,84 ± 0,68 |
14,33 ± 2,23 |
|
3-й месяц |
12,66 ± 1,99 |
11,96 ± 1,50 |
11,96 ± 1,95 |
11,56 ± 2,20 |
7,25 ± 1,07 |
15,36 ± 2,00 |
|
4-й месяц |
13,35 ± 2,20 |
10,67 ± 0,79 |
12,48 ± 2,50 |
10,67 ± 1,10 |
7,03 ± 0,67 |
14,15 ± 2,61 |
|
6-й месяц |
13,14 ± 2,02 |
11,09 ± 1,18 |
12,12 ± 2,41 |
10,67 ± 1,71 |
6,92 ± 0,96 |
13,65 ± 2,36 |
Таблица 3
Средние значения локального мукоцилиарного клиренса и сахаринового теста в ранний и отдаленный послеоперационные периоды у больных II группы (прелакримальный доступ) при ее разделении на подгруппы согласно данным компьютерной томографии, М ±σ
|
Время исследования с момента операции |
КТ1 |
КТ2 |
КТ3 |
|||
|
локальный МЦК, Гц |
сахариновый тест, мин |
локальный МЦК, Гц |
сахариновый тест, мин |
локальный МЦК, Гц |
сахариновый тест, мин |
|
|
До операции |
14,70 ± 1,52 |
13,30 ± 2,09 |
10,99 ± 0,46 |
16,03 ± 2,80 |
6,35 ± 1,72 |
18,60 ± 4,43 |
|
2-й день |
13,71 ± 1,88 |
— |
7,99 ± 1,82 |
— |
3,93 ± 1,12 |
— |
|
4-й день |
12,62 ± 1,59 |
8,22 ± 1,13 |
4,26 ± 1,23 |
|||
|
7-й день |
12,98 ± 0,95 |
20,90 ± 2,61 |
10,42 ± 0,45 |
23,15 ± 1,81 |
8,72 ± 0,66 |
24,20 ± 5,40 |
|
10-й день |
13,11 ± 1,47 |
21,40 ± 3,56 |
9,58 ± 0,69 |
22,08 ± 2,65 |
7,27 ± 0,89 |
22,40 ± 3,58 |
Окончание табл. 3
|
Время исследования с момента операции |
КТ1 |
КТ2 |
КТ3 |
|||
|
локальный МЦК, Гц |
сахариновый тест, мин |
локальный МЦК, Гц |
сахариновый тест, мин |
локальный МЦК, Гц |
сахариновый тест, мин |
|
|
12-й день |
12,40 ± 1,13 |
18,90 ± 3,16 |
9,67 ± 0,75 |
23,48 ± 2,71 |
7,33 ± 0,38 |
20,10 ± 4,30 |
|
14-й день |
12,37 ± 0,84 |
17,70 ± 2,65 |
10,39 ± 0,64 |
21,61 ± 3,48 |
8,40 ± 0,68 |
20,20 ± 4,26 |
|
1-й месяц |
12,67 ± 0,92 |
12,70 ± 1,49 |
9,66 ± 0,63 |
14,18 ± 0,85 |
7,84 ± 0,44 |
16,50 ± 2,42 |
|
2-й месяц |
14,18 ± 1,08 |
11,50 ± 1,77 |
9,90 ± 1,50 |
15,54 ± 2,03 |
7,18 ± 0,36 |
16,70 ± 3,48 |
|
3-й месяц |
13,10 ± 1,27 |
10,80 ± 2,71 |
10,68 ± 0,73 |
13,28 ± 1,05 |
7,99 ± 0,60 |
17,20 ± 4,71 |
|
4-й месяц |
13,42 ± 0,84 |
11,51 ± 2,06 |
10,90 ± 0,58 |
12,70 ± 1,10 |
8,60 ± 0,69 |
16,40 ± 1,81 |
|
6-й месяц |
13,15 ± 1,12 |
10,70 ± 2,00 |
10,66 ± 0,64 |
12,63 ± 2,77 |
8,03 ± 0,68 |
16,20 ± 2,23 |
Таблица 4
Средние значения локального мукоцилиарного клиренса и сахаринового теста в ранний и отдаленный послеоперационные периоды у больных I группы (эндоскопическая антростомия) при ее разделении на подгруппы согласно данным компьютерной томографии, М ±σ
Из проанализированных данных видно, что степень патологических изменений верхнечелюстной пазухи и области остиомеатального комплекса, выявленная по результатам данных КТ, соотносится с локальным МЦК среднего носового хода в послеоперационный период и до оперативного вмешательства; при этом чем значительнее изменения будут зарегистрированы на КТ, тем хуже показатели МЦК в послеоперационный период, хотя они и имеют тенденцию к улучшению со временем. Эти явления статистически значимы при проведении однофакторного дисперсионного анализа (в зависимости от вида хирургического доступа к пазухе — для трансмаксил-лярного F =79,58, F крит =3,32; для прелакримального F =71,88, F к ит =3,32; для эндоскопической антросто-мии F =6,73к,ри F т крит =3,4).
Для сравнения результаты исследования локального МЦК и сахаринового теста представлены графически на рисунке в виде нормализованных графиков (показатели приведены к 1,0). Снижение показателя локального МЦК (частоты биения ресничек) и увеличение времени сахаринового теста являются маркерами отрицательного воздействия на МЦК. Можно отметить, что наименьшая разница между этими показателями возникает в I группе, то есть трансмак-силлярный хирургический доступ к верхнечелюстной пазухе фактически не влияет на интегральный показатель МЦК полости носа, а на локальные показатели МЦК влияние оказывается только в первые дни после оперативного вмешательства, что связано с эвакуацией из пазухи сукровичного отделяемого. Такая хирургическая манипуляция проводится вне полости носа, не затрагивает его слизистую оболочку, что и отображает в данном случае кривая интегрального МЦК.
В случае хирургического доступа к верхнечелюстной пазухе в нижнем носовом ходе (прелакримально-го), который проводился у больных II группы, следует
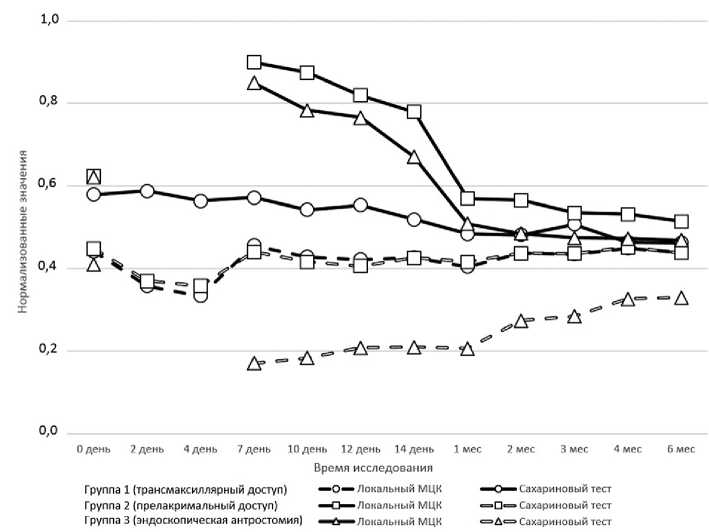
Нормализованные значения результатов исследования локального мукоцилиарного клиренса и сахаринового теста у больных с инородными телами верхнечелюстной пазухи в основных группах исследования
отметить, что при мало изменяющихся с течением послеоперационного периода показателях локального МЦК изменения времени сахаринового теста достаточно выражены и сохраняются в течение месяца после оперативного вмешательства. В первые дни проведение теста было невозможно, так как в полости носа отмечалось значительное количество сукровичных сгустков и корок, у ряда больных полость носа со стороны оперативного вмешательства была тампонирована на 1–2 суток. Именно поэтому мы проводили сахариновый тест всем больным во II и III группах начиная с 7-го дня после оперативного вмешательства. В данном случае мы имеем значительное расхождение между показателем функции МЦК полости носа — сахариновым тестом и значениями локального МЦК среднего носового хода. Это связано в первую очередь с тем, что хирургический доступ в нижнем носовом ходе (прелакримальный доступ) является серьезной хирургической травмой латеральной стенки полости носа, что сказывается на состоянии нижней носовой раковины, способствует возникновению ее отека и дисфункции МЦК ее слизистой, что и отражает сахариновый тест в данном случае. На локальный МЦК среднего носового хода этот доступ практически не влияет.
В III группе больных с инородными телами верхнечелюстной пазухи оперативное вмешательство по удалению инородного тела проводилось в виде классической эндоскопической антростомии, с резекцией крючковидного отростка (унцинэктомии), удалением передних клеток решетчатого лабиринта (передней этмоидэктомии), при необходимости — эндоскопической ревизией лобной пазухи. В этой группе исследование МЦК и сахариновый тест начинались с 7-го дня после хирургического вмешательства. Столь значительная хирургическая травма латеральной стенки полости носа в области среднего носового хода оказывала значительное отрицательное влияние на его локальный МЦК приводя к его длительному резкому снижению, с восстановлением только на 3–5-й месяцы от момента хирургического вмешательства; кроме этого, до месяца сохранялось и выраженное увеличение времени сахаринового теста, свидетельствующее о наличии изменений функции МЦК и нижней носовой раковины.
Обсуждение. Наши данные о течении послеоперационного периода с точки зрения локального МЦК среднего носового хода согласуются с оценками других авторов. Так, в исследовании [12] отмечено, что перед операцией на перегородке средняя частота биения ресничек CBF составляла 10,87 Гц±0,56 Гц, а после удаления сплинтов — 10,25 Гц±1,9 Гц. Подобные данные приводятся также в работах [13, 14].
Прелакримальный доступ и эндоскопическая ан-тростомия (группы II и III) значительно увеличивают время сахаринового теста в ближайший послеоперационный период, что связано с влиянием на слизистую полости носа передней тампонады, а также самих хирургических манипуляций на полости носа. Прелакримальный доступ оказывает более длительное влияние на слизистую полости носа, увеличивая время сахаринового теста и в отдаленный послеоперационный период, но это статистически незначимо, что объясняется особенностями техники данной хирургической манипуляции при доступе через нижний носовой ход, затрагивающей нижнюю носовую раковину, по поверхности которой и происходит транспорт частиц сахарина в классическом сахариновом тесте. Эндоскопическая антростомия затрагивает структуры полости носа, но при этом нижняя раковина остается интактной, и явления увеличения времени сахаринового теста в ближайший послеоперационный период вызваны в основном влиянием передней там- понады. На сахариновый тест в послеоперационный период первоначальное наличие мицетомы в верхнечелюстной пазухе фактически не влияет.
На динамику показателей сахаринового теста в наибольшей степени влияют техника выполнения оперативного вмешательства, вид доступа, факт передней тампонады, хирургической травмы нижней носовой раковины, и в гораздо меньшей — исходные морфологические изменения, регистрируемые по данным КТ. Негативное влияние факта тампонады на МЦК описано в литературе, например в исследовании [12].
В отличие от локального МЦК среднего носового хода сахариновый тест находится в прямой зависимости от состояния полости носа в целом. Схожие выводы также сделаны авторами [2, 4]. Сахариновый тест является интегральной характеристикой МЦК полости носа, так как в его классическом виде он отражает способность МЦК переносить частицы сахарина по верхней поверхности нижней носовой раковины спереди назад и к выходу из полости носа; затем в носоглотку и ротоглотку [15]. Он в лучшей степени отражает все изменения, происходящие в полости носа и непосредственно влияющие на носовое дыхание, с нарушением которого в основном и связано развитие всей субъективной назальной симптоматики у больных в послеоперационный период.
Длительность сохраняющихся в послеоперационный период изменений слизистой оболочки в результате внутриносовых оперативных вмешательств непосредственно в области среднего носового хода вполне согласуется с исследовательскими данными. Продолжительность заживления раны слизистой оболочки дыхательных путей обычно оценивается в литературе до 6 месяцев, а иногда и дольше [3–5]. Другие авторы приводят данные о необходимости срока от трех месяцев [16] до двух лет [17] для полного восстановления структуры и функции цилиарного эпителия после хирургического вмешательства. H. M. Huang с соавт. отводят на первичное восстановление слизистой оболочки после оперативного вмешательства на пазухе четыре месяца [18]. Согласно нашим данным, нарушение функции МЦК сохраняется в полости носа в ранний послеоперационный период (до месяца); в дальнейшем функция МЦК улучшается к 3–5-му месяцам, однако локальный МЦК находится в зависимости от морфологических изменений в области среднего носового хода и околоносовых пазух. При наличии выраженных изменений в этой области, регистрируемых на КТ, уровень активности ресничек цилиарного эпителия в целом ниже, и, хотя он постепенно улучшается после оперативного вмешательства, даже через 5–6 месяцев он может не достигать нормативных значений.
Таким образом, с точки зрения локального МЦК обосновано выполнение эндоскопических транс-максиллярных и прелакримальных хирургических доступов по поводу инородного тела верхнечелюстной пазухи при незначительных морфологических изменениях в области среднего носового хода и околоносовых пазухах; выполнение эндоскопической антростомии желательно при наличии выраженных морфологических изменений слизистой оболочки в области среднего носового хода и околоносовых пазух.
Заключение. В ходе проведенного исследования выполнено сравнение основных видов оперативного доступа к верхнечелюстной пазухе с точки зрения локального МЦК среднего носового хода, интегральной оценки МЦК полости носа (путем сахаринового теста). Регистрация изменений локального МЦК в послеоперационный период — чувствительная методика, характеризующая процессы в области ключевой зоны остиомеатального комплекса. При выполнении хирургических вмешательств в этой зоне значения локального МЦК из-за хирургической травмы снижаются на время до 3–5 месяцев. Динамика этого показателя хорошо соотносится с данными КТ изменений в полости носа и околоносовых пазухах. Сахариновый тест не является методом определения функционирования ключевой зоны остиомеатально-го комплекса и не может быть использован для формирования диагностических критериев.
Методы исследования локального МЦК достаточно просты и надежны, могут быть использованы в широкой клинической практике для формирования критериев выбора оперативного доступа при хирургических вмешательствах на околоносовых пазухах.
Список литературы Параметры локального и интегрального мукоцилиарного клиренса в послеоперационный период у больных с инородными телами верхнечелюстной пазухи
- Zakharova GP, Yanov YuK, Shabalin VV. The mucociliary system of the upper respiratory tract. St. Petersburg: Dialog, 2010; 360 p. Russian (Захарова Г. П., Янов Ю. К., Шабалин В. В. Мукоцилиарная система верхних дыхательных путей. СПб.: Диалог, 2010; 360 с.).
- Sedaghat MH, Shahmardan MM, Norouzi M, et al. Effect of cilia beat frequency on mucociliary clearance. J Biomed Phys Eng 2016; 6 (4): 265–78.
- Magomedov MM, Zeinalova DF, Magomedova NM, et al. Functional state of the mucous membrane of the nasal cavity and paranasal sinuses after radical and minimally invasive surgical interventions. Bulletin of Otorhinolaryngology 2016; 81 (2): 88–92. Russian (Магомедов М. М., Зейналова Д. Ф., Магомедова Н. М. и др. Функциональное состояние слизистой оболочки полости носа и околоносовых пазух после радикальных и малоинвазивных хирургических вмешательств. Вестник оториноларингологии 2016; 81 (2): 88–92).
- Myller JP, Luukkainen AT, Huhtala HS, et al. Satisfaction with maxillary sinus surgery might be influenced by risk factors. Allergy Rhinol (Providence) 2013; 4 (1): e6–12. DOI: 10.2500 / ar. 2013.4.0039.
- Luukkainen A, Myller J, Torkkeli T, et al. Endoscopic sinus surgery with antrostomy has better early endoscopic recovery in comparison to the ostium-preserving technique. ISRN Otolaryngol 2012; 2012: 189383. DOI: 10.5402 / 2012 / 189383.
- Jiao J, Meng N, Wang H, et al. The effects of vitamins C and B12 on human nasal ciliary beat frequency. BMC Compleent Altern Med 2013; 13 (1): 1–6. DOI: 10.1186 / 1472‑6882‑13‑11.
- Workman AD, Cohen NA. The effect of drugs and other compounds on the ciliary beat frequency of human respiratory epithelium. American Journal of Rhinology & Allergy 2014; 28 (6): 454–64. DOI:10.2500 / ajra.2014.28.4092.
- Chernykh NM. The mucociliary system with changes in the hormonal status. Russian Rhinology 2014; (4): 57–60. Russian (Черных Н. М. Состояние мукоцилиарной системы слизистой оболочки полости носа при изменениях гормонального статуса. Российская ринология 2014; (4): 57–60). DOI: 10.17116 / rosrino201422457–60.
- Koskinen A, Salo R, Huhtala H, et al. Factors affecting revision rate of chronic rhinosinusitis. Laryngoscope Investig Otolaryngol 2016; 1 (4): 96–105. DOI: 10.1002 / lio2.27.
- Venetis G, Bourlidou E, Liokatis PG, et al. Endoscopic assistance in the diagnosis and treatment of odontogenic maxillary sinus disease. Oral Maxillofac Surg 2014; 18 (2): 207–12. DOI: 10.1007 / s10006‑013‑0413‑6.
- Mareev OV, Mareev GO, Fedosov IV, et al. Evaluation of mucociliary clearance in the postoperative period after a maxillary sinus surgery. Science and Innovations in Medicine 2020; 5 (1): 23–7. Russian (Мареев О. В., Мареев Г. О., Федосов И. В. и др. Исследование мукоцилиарного клиренса в послеоперационном периоде при различных вмешательствах на верхнечелюстной пазухе. Наука и инновации в медицине 2020; 5 (1): 23–7). DOI: 10.35693 / 2500‑1388‑2020‑5‑1‑23‑27.
- Piatti G, Scotti A, Ambrosetti U. Nasal ciliary beat after insertion of septo-valvular splints. Otolaryngol Head Neck Surg 2004; 130 (5): 558–62. DOI: 10.1016 / j.otohns.2003.07.013.
- Smith CM, Djakow J, Free RC, et al. СiliaFA: a research tool for automated, high-throughput measurement of ciliary beat frequency using freely available software. Cilia 2012; (1): 14. DOI: 10.1186 / 2046‑2530‑1‑14.
- Zhang L, Han DM, Wang H, et al. [Measurement of respiratory ciliary beat frequency quantified with high-speed digital microscopy]. Zhonghua Er Bi Yan Hou Ke Za Zhi. 2004; 39 (7): 433–7. PMID: 15469118.
- Boatsman JE, Calhoun KH, Ryan MW. Relationship between rhinosinusitis symptoms and mucociliary clearance time. Otolaryngol Head Neck Surg 2006; 134 (3): 491–3. DOI: 10.1016 / j.otohns.2005.10.045.
- Hosemann W, Göde U, Länger F, Wigand ME. Experimentelle Untersuchungen zur Wundheilung in den Nasennebenhöhlen. II. Spontaner Wundschluss und medikamentöse Effekte im standardisierten Wundmodell [Experimental studies of wound healing in the paranasal sinuses. II. Spontaneous wound healing and drug effects in a standardized wound model]. HNO 1991; 39 (2): 48–54.
- Otori N, Fukami M, Yanagi K, et al. [Patency of the ostium of the frontal sinus after endoscopic endonasal surgery for chronic sinusitis]. Nihon Jibiinkoka Gakkai Kaiho 1996; 99 (5): 653–60. DOI: 10.3950 / jibiinkoka.99.653. PMID: 8691302.
- Huang HM, Cheng JJ, Liu CM, Lin KN. Mucosal healing and mucociliary transport change after endoscopic sinus surgery in children with chronic maxillary sinusitis. Int J Pediatr Otorhinolaryngol 2006; 70 (8): 1361–7. DOI: 10.1016 / j.ijporl. 2006.01.016. PMID: 16519952.


