Патогенетические особенности послеожоговых рубцовых изменений кожи: современные методы раннего лечения и профилактики (обзор)
Автор: Комков К.Н., Чмырев И.В., Козяев В.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Хирургия
Статья в выпуске: 1 т.21, 2025 года.
Бесплатный доступ
Цель: с учетом патогенетических механизмов провести анализ эффективности современных методов профилактики и раннего лечения рубцовых изменений кожи у обожженных пациентов. Методика написания обзора. Обзор выполнен по методологии PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) с использованием баз данных eLibrary, PubMed, Medline. Глубина поиска - c 2003 по 2024 г. Количество рассматриваемых источников - 1372. В обзор включено 16 оригинальных исследований. Установлены наиболее эффективные и широко используемые методы раннего лечения и профилактики рубцов у пациентов с ожогами.
Послеожоговые рубцы, профилактика послеожоговых рубцов, патогенез рубцевания
Короткий адрес: https://sciup.org/149148670
IDR: 149148670 | УДК: 616.5-003.92 | DOI: 10.15275/ssmj2101030
Pathogenetic features of post-burn scarring of the skin: modern methods of early treatment and prevention (review)
Objective: to analyze the effectiveness of modern methods of prevention and early treatment of scarring in burned patients, taking into account pathogenetic mechanisms. The methodology of writing a review. The review was performed using the PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) methodology using the eLibrary, PubMed, and Medline databases. The search depth is from 2003 to 2024. Number of sources viewed - 1372. The review includes 16 original studies. The most effective and widely used methods of early treatment and prevention of scars in burned patients have been established.
Текст обзорной статьи Патогенетические особенности послеожоговых рубцовых изменений кожи: современные методы раннего лечения и профилактики (обзор)
EDN: EPRGMA
анализ данных общероссийской общественной организации «Объединение комбустиологов “Мир без ожогов”» за 2019–2022 гг. отмечается, что среди взрослого населения в Российской Федерации ежегодно фиксируется 90-100 тыс. случаев обращений за медицинской помощью по поводу ожогов [1]. Несмотря на огромные успехи медицины, которые привели к значительному улучшению показателей выживаемости обожженных, сохраняется высокий процент инвалидизации [2]. Ее основной причиной является патологическое рубцевание, приводящее к стойким контрактурам, деформациям крупных
Методология отбора источников литературы
суставов и функционально активных зон, серьезным косметическим проблемам, снижению социальной адаптации и качества жизни [3]. По последним данным, во всем мире приблизительно 4 млн человек страдают от послеожоговых рубцов. В России 22,8% обожженных пациентов становятся инвалидами [4]. Почти 85% из них — это лица трудоспособного возраста от 20 до 49 лет [5]. Патологические рубцовые деформации кожи встречаются у 70% пациентов, перенесших ожоговую травму [6]. Послеожоговые рубцы от всех прочих отличаются обширной площадью поражения и выраженностью клинических проявлений [7].
Заживление ожоговых ран и образование по-слеожоговых рубцов проходит те же самые этапы, что и любая другая рана, однако эти фазы могут сильно отличаться по продолжительности и интенсивности в зависимости от степени и площади ожога. Вызывая сосудистые нарушения и дисбаланс между синтезом и деградацией внеклеточного матрикса, длительно протекающая воспалительная реакция играет определяющую роль в формировании после-ожоговых рубцов. Среди многочисленных медиаторов воспаления ключевая роль в процессах регенерации принадлежит TGF-в — трансформирующему фактору роста в, продолжительная активность которого стимулирует пролиферацию фибробластов, избыточное отложение внеклеточного матрикса, основным компонентом которого является коллаген, что и способствует избыточному рубцеванию [8, 9].
В настоящее время существует множество лечебных и профилактических методик для минимизации выраженности послеожогового рубцевания, но нет ясности в отношении их сравнительной эффективности, отсутствует общепринятый протокол помощи таким пациентам.
Цель — с учетом патогенетических механизмов провести анализ эффективности современных методов профилактики и раннего лечения рубцовых изменений кожи у обожженных пациентов.
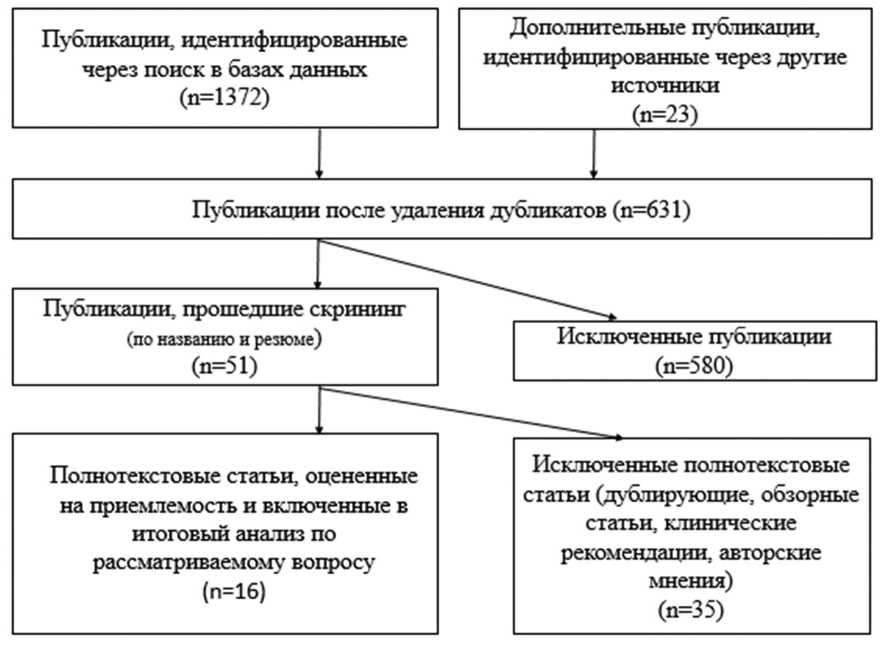
Методика написания обзора. Обзор выполнен по методологии PRISMA — Preferred Reporting Items for Systematic Reviews and MetaAnalyses (предпочтительных элементов отчетности для систематических обзоров и метаанализов) в период с 11.11.2024 по 09.12.2024 с использованием баз данных eLibrary, PubMed, Medline. Глубина поиска — с 2003 по 2024 г. Поиск проводили по ключевым словам: «послеожого-вые рубцы», «патогенез патологического рубцевания у обожженных», «профилактика послеожогового рубцевания», включая их перевод на английский язык: “post-burn scars”, “pathogenesis of pathological scarring in the burned”, “prevention of post-burn scarring”, а также по библиографическому списку найденных по ключевым словам публикаций. Для анализа эффективности превентивных методов патологического рубцевания у обожженных были учтены механизмы их действия и выделены следующие критерии включения источников: оригинальные исследования (рандомизированные, нерандомизированные, когортные, наблюдательные), в которых представлены клинические результаты применения различных методик профилактики и раннего лечения рубцов кожи после ожогов с упоминаем давности травмы и оперативных вмешательств при наличии. Исключались дублирующие статьи, обзорные статьи, статьи без упоминания даты получения травмы, клинические рекомендации, авторские мнения. Методология отбора литературных источников представлена на рисунке.
Результаты. Методы профилактики и раннего лечения патологического рубцевания у обожженных . Наиболее обоснованным подходом к лечению послеожоговых рубцов является своевременная профилактика. Гораздо эффективнее предотвратить появление рубцов, чем лечить уже существующие. Анализ клинических результатов эффективности применения различных методов раннего лечения и профилактики рубцевания кожи после ожогов представлен в таблице.
Анализ клинических результатов эффективности применения различных методов раннего лечения и профилактики рубцевания кожи после ожогов
Продолжение табл.
Окончание табл.
Полученные данные позволяют разделить методы профилактики и раннего лечения патологических рубцов после ожогов на 2 группы: хирургические и консервативные.
Время использования тех или иных методов варьировалось от 1 сут до 2 мес после ожога, а оптимальная продолжительность наблюдений для оценки результатов составила 12 мес.
К ранним хирургическим мероприятиям, начинающимся сразу после поступления пациента в стационар, относятся активная хирургическая обработка ран, удаление грануляций и фиброзно-измененной дермы перед аутодермопластикой, а также использование полнослойных кожных трансплантатов при восстановлении кожного покрова функциональных участков [10–12].
Консервативные методы профилактики и раннего лечения можно разделить на следующие подгруппы, исходя из звеньев патогенеза: мероприятия, направленные на подавление метаболической активности фибробластов, ухудшение кровоснабжения в рубце, удаление избыточного внеклеточного матрикса, уменьшение влагопотерь с поверхности кожи. Для угнетения избыточной активности фибробластов применяют препараты на основе глюкокортикоидов и верапамила, которые локально вводят с помощью микроинъекций или физиотерапии. При инъекционном применении наблюдается выраженный про-тиворубцовый эффект, но высок риск осложнений, связанных с неправильным введением препаратов [21]. Для ухудшения кровоснабжения в рубцовой ткани наиболее эффективным признается применение медицинского компрессионного трикотажа, оптимальный уровень давления составляет 20–25 мм рт. ст. [14–16, 19]. С целью уменьшения влагопотерь с поверхности кожи в комплексе с компрессионной терапией эффективны медицинские изделия, содержащие силикон. Местное применение силикона в форме геля или пластин оптимально начинать через 2 нед. после заживления ожоговой раны [13, 17, 18]. Вместе с тем наиболее патогенетически обоснованной для удаления избыточных компонентов межклеточного матрикса доказана действенность курсового применения ферментных препаратов, содержащих коллагеназу и гиалуронидазу. Кроме того, доказана эффективность этого метода в комбинации с ношением компрессионного трикотажа [9]. На ранних стадиях развития рубца назначают электрофорез и микроинъекции таких препаратов на срок 1–2 мес [22, 23]. Некоторыми авторами в ранний период рубцевания рекомендуется медицинский массаж послеожого-вых рубцов и дистракционный метод, но доказательная база эффективности этих методов минимальна, кроме того, существует опасение, что механическое воздействие может приводить к стимуляции миофибробластов, что, в свою очередь, ухудшает качество формирующейся рубцовой ткани [20, 24].
Заключение. Анализ научных работ выявил, что раннее иссечение грануляционной ткани и фиброзно-измененной дермы с последующей аутодермопластикой полнослойными кожными трансплантатами, а также комплексное применение таких препаратов, как глюкокортикостероиды, блокаторы кальциевых каналов, механизм действия которых направлен на подавление метаболической активности фибробластов, ухудшение кровоснабжения в рубце, удаление избыточного внеклеточного матрикса и уменьшение влагопотерь с поверхности кожи, улучшает характеристики формирующейся рубцовой ткани.
Вклад авторов. Все авторы сделали эквивалентный вклад в подготовку публикации.


