Перспективы и возможности прямой эндолимфатической терапии в лечении осложненных форм сахарного диабета
Автор: Выренков Ю.Е., Вторенко В.И., Есипов А.В., Шишло В.К., Харитонов В.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические исследования
Статья в выпуске: 2 (42), 2015 года.
Бесплатный доступ
Отмечается постоянный рост больных сахарным диабетом (СД) и соответственно больных с синдромом диабетической стопы (СДС), но результаты лечения этой категории больных остаются неудовлетворительными. Ведущую роль в возникновении СДС принадлежит инфекции, которая в основном распространяется по лимфатической системе. Обычные способы введения антибиотиков малоэффективны ввиду их слабого проникновения в лимфатическую систему. Для повышения эффективности антибактериальной терапии широко используется метод эндолимфатического введения антибиотиков и других лекарственных препаратов. Лекарственное насыщение лимфатическое системы позволяет создать высокие терапевтические концентрации антибиотиков и других лекарственных препаратов на путях движения бактериальных факторов, улучшить реологию лимфы, что позволяет разблокировать воспаленные лимфоузлы, уменьшить вероятность ограничения и абсцедирования воспалительных инфильтратов. Проанализированы результаты лечения 18 больных СД. Всем больным проведена прямая эндолимфатическая иммунофармакотерапия, по показаниям (у 13) - тотальная некрэктомия, у 40% больных рана зажила первичным натяжением. У всех больных произошло: значительное уменьшение симптомов диабетической ангиопатии (боли, онемение, парастезии и т. д.), снижение глюкоземии, уменьшение инсулинрезистентности. За анализируемый период не было выполнено ни одной «высокой ампутации» при диабетических гангренах и флегмонах.
Сахарный диабет, синдром диабетической стопы, диабетическая гангрена и флегмона, лимфатическая система, эндолимфатическая терапия
Короткий адрес: https://sciup.org/142211206
IDR: 142211206 | УДК: 616.381
Текст научной статьи Перспективы и возможности прямой эндолимфатической терапии в лечении осложненных форм сахарного диабета
В настоящее время СД занимает третье место среди причин высокой инвалидизации и смертности больных после сердечно-сосудистых и онкологических заболеваний. Заболеваемость СД непрерывно растет. Каждые 12-15 лет число больных диабетом в среднем удваивается. Во всех странах мира численность больных СД возрастает в основном за счет увеличения количества пациентов, страдающих СД типа 2. По данным экспертов ВОЗ, в 1994 г. во всем мире количество больных СД составляло около 110 млн, в 2000 г. -более 170 млн человек. Прогнозируют, что к 2010 г. количе-

ство больных СД превысит 230 млн человек. Аналогичные тенденции наблюдаются и в России: в 1997 г. зарегистрировано около 2,1 млн больных СД, в 2000 г. — около 3 млн человека к 2015 году до 12 млн человек.
«Сахарный диабет - хроническая болезнь, опасная тяжелыми осложнениями и инвалидизацией. Сегодня это социально значимое заболевание приобрело масштаб глобальной эпидемии. По прогнозам Международной диабетической федерации (IDF), к 2030 г. число больных сахарным диабетом в мире достигнет 522 млн. В России, по данным Государственного регистра, число больных, обратившихся в лечебные учреждения, на 1-ое января 2011 года составляет 3,4 млн. Вместе с тем, по оценкам экспертов, реальное количество больных сахарным диабетом, в том числе тех, у кого уже имеются осложнения, в 3–4 раза больше. Данное исследование, на основании результатов которого мы можем предположить реальное количество больных сахарным диабетом в нашей стране, имеет большое значение для российского здравоохранения», - сказала директор Института Диабета ЭНЦ, член-корреспондент РАМН, профессор Марина Владимировна Шестакова.
Диабетическая стопа является одним из осложнений сахарного диабета, в целом данное осложнение рассматривается как синдром, сопровождающийся целой группой различных проявлений, сказывающихся на периферической нервной системе, суставах стопы, костей и кровеносных сосудах. Диабетическая стопа, симптомы которой имеют форму язвенно-некротического поражения, иначе обозначается как гангрена стопы и развивается в среднем у 5-10% пациентов с диабетом.
При определении степени тяжести синдрома «диабетической стопы» выделяют следующие стадии патологического процесса:
-
• 0 стадия. В рамках данной стадии существует довольно высокий риск развития у больного диабетической стопы. Здесь наблюдается деформация стопы, чрезмерное шелушение кожи. Язвенных дефектов при этом нет.
-
• 1 стадия. Эта стадия характеризуется формированием язвенного поражения на поверхности кожи, ограничено оно только ее пределами.
-
• 2 стадия. Эта стадия сопровождается вовлечением в патологический процесс кожного покрова, мышечной ткани и клетчатки, сухожилий. Кости в рамках данной стадии патологическим процессом не поражены.
-
• 3 стадия. Характеризуется переходом патологического процесса к костям с соответствующим их поражением.
-
• 4 стадия. Определяется как стадия ограниченного типа гангрены.
-
• 5 стадия. Здесь уже речь идет об обширном гангренозном поражении.
Гангрена стопы определяется при 2, 3, 4 и 5 стадиях синдрома «диабетическая стопа». В зависимости от стадии процесса определяется и тактика хирургического лечения, и соответственно его прогноз. При 4 и 5 стадиях процесса высокая вероятность «высокой» ампутации нижней конечности.
Синдром диабетической стопы – основная причина, провоцирующая в дальнейшем ампутацию пораженной конечности при сахарном диабете. Как уже было указано, в среднем данная патология выявляется у 5-10%, при этом порядка 50% пациентов из этого числа находится в группе риска в отношении вопроса ампутации. Что примечательно, примерно в 45% случаев лечение диабетической стопы начинается позже, чем оно еще является возможным, а, при ампутации конечностей, актуальным остается вопрос о высокой вдвое смертности (по сравнению с ампутациями при атеросклерозе).
На ишемическую приходится порядка 10% случаев заболеваемости, на нейропатическую – около 60-70% и порядка 20-30% случаев – на смешанную.
Ведущую роль в возникновении и развитии синдрома «диабетическая стопа» принадлежит инфекции, особенно при тяжелом иммунодефиците, вызванном метаболическими нарушениями при сахарном диабете (окислительный стресс, гиперглюкоземия, гиперинсулинемия и т. д.).
Хорошо известна важная роль лимфатической системы при заболеваниях различного генеза, заключающаяся в вовлечении ее во все патологические процессы в организме (Выренков Е.Ю. и соавт., 2007, 2008). Показано, что при проникновении бактериальной инфекции в организм, она в первую очередь локализуется в лимфатических узлах, а в последующем распространяется в другие органы и ткани (Пан-ченков Р.Т., Выренков Ю.Е., Ярема И.В., 1984; Ярема И.В. и соавт., 1999; Ефименко Н.А., Выренков Ю.Е. и соавт., 2001).
Развитие воспалительных процессов в организме сопровождается появлением в интерстиции целого ряда токсических субстанций, которые при отеке в основном резорбци-руются лимфатической системой. Лимфатическая система играет ведущую роль в патогенезе гнойно-воспалительных заболеваний (Выренков Ю. Е. с соавт.1990-2008, Ярема И. В. с соавт. 1992-2010 г.), так как распространение бактерий и токсинов происходит в основном по лимфатическим сосудам и лимфоузлам, где происходит их задержка в лимфатической системе, и создается так называемое «токсическое депо», поэтому эндолимфатическое введение антибиотиков, иммуномодуляторов, антиоксидантов, антикоагулянтов является патогенетически обоснованым.
Лекарственное насыщение лимфатическое системы позволяет создать высокие терапевтические концентрации антибиотиков и других лекарственных препаратов на путях движения бактериальных факторов, улучшить реологию лимфы, что позволяет разблокировать воспаленные лимфоузлы, уменьшить вероятность ограничения и абсцедирования воспалительных инфильтратов в лимфатической системе.
При внутривенном введении через 30-60 мин. в крови создается кратковременная токсическая концентрация препарата, которая активизирует системы естественной элиминации антибиотика из организма через почки и печень. Причем период полувыведения (Т) основных антибиотиков достаточно короткий, для цефазолина он составляет 0,5– 1 час, для цефатаксима – 2 часа.
Для повышения эффективности антибактериальной терапии при лечении целого ряда хирургических заболеваний широко используется метод эндолимфатического введения антибиотиков и других лекарственных препаратов (Ярема И.В. и соавт., 1999-2010; Выренков Ю.Е. и соавт., 1998-2008; Уртаев Б.М. и соавт., 2000-2008).
Катетеризация периферических лимфатических сосудов производится на «здоровой» нижней конечности, наиболее подходящие места для катетеризации – это верхняя треть голени, нижняя или средняя треть бедра. Манипуляция производится под местной анестезией новокаином или лидокаином, длина кожного разреза от 2 до 5 см. В подкожно – жировой клетчатке обнаруживается периферических лимфатический сосуд в диаметре до 1,0 мм, производится его вскрытие микрохирургическими ножницами, и в его просвет вставляется катетер диаметром 0,3–0,5 мм на глубину 3–5 см. Вокруг сосуда и катетера накладывается две герметизирующие лигатуры. После этого кожная рана зашивается узловыми швами. Катетер фиксируется к коже липкими бинтами, на рану накладывается асептическая повязка. Лекарственные препараты вводятся с помощью шприцевого инфузомата со скоростью 20-40 мл в час. В сутки вводится до 150 мл растворов фармпрепаратов.
При эндолимфатическом введении антибиотик задерживается в лимфатической системе на 1-2 часа с последующим медленным дозированным поступлением в кровь через ГП, но, находясь в лимфосистеме АП адсорбируется до 50% на поверхности лимфоцитов (Ю. Е. Выренков 1991 г., С. В. Лохвицкий 1992 г.), кроме того, происходит нестойкое соединение АП с иммуноглобулинами, таким образом, в кровь поступают белковые соединения и иммунокомпетентные клетки содержащие АП.
Все это способствует уменьшению токсического воздействия препарата, период его полувыведения увеличивается, насыщенные препаратом лимфоциты поступают в кровяное русло, а затем в соответствии с воспалительной реакцией мигрируют в воспалительный очаг, создавая дополнительный пул препарата в области воспаления, в 3-6 раз больше по сравнению с внутримышечным способом введения (Г. И. Синиченко, 1989 г.).
Широкое применение в клинике эндолимфатического введения лекарственных средств показало их высокую эффективность в хирургической практики при лечении гнойно-воспалительных процессов (перитонитов, панкрео-некрозов и др.).
Нами в период с 2000 по 2012 применено эндолимфатическое введение лекарственных средств у больных сахарным диабетом (СД) с синдромом диабетической стопы у 18 больных, из них 11 больных был СД 2 типа инсулиннезависимый, у 6 – СД 2 типа инсулинозависимый, у 1 – СД 1 типа.
Возраст пациентов от 30 лет (1 больная), у остальных пациентов возраст колебался от 45 до 79 лет, преобладали женщины.
По стадиям развития процесса больные с синдромом диабетической стопы разделились следующим образом:
0 стадия – 3 больных,
-
1 стадия – 2 больных,
-
2 стадия – 2 больных,
-
3 стадия – 6 больных,
-
4 стадия – 4 больных,
-
5 стадия – 1 больных.
Всем больным после постановки диагноза и поступления в стационар производилась катетеризация периферического лимфатического сосуда в верхней или средней части голени. Эндолимфатически вводились следующие препараты:
-
1. антибиотики (цефатаксим, цефтриаксон, цефепим и др.),
-
2. иммуномодуляторы (полиоксидоний, иммунофан и др.),
-
3. антиоксиданты (мексидол),
-
4. противовирусные препараты (индукторы интерферонов) др.
Кроме эндолимфатической терапии все больные получали традиционное противодиабетическое лечение назначенное врачом эндокринологом (сахароснижающие препараты, инсулин), производилось обследование больных (по стандартам), при планировании операции под общим обезболиванием назначалась консультация анестезиолога, при выраженных симптомах интоксикации: назначается дезинтоксикационная терапия, суточная доза антибиотиков вводилась: половина – внутривенно, половина – эндолимфатически.
Через 1 – 2 – 3 дня после поступления больных в стационар (в зависимости от тяжести состояния) при 2 – 3 – 4 – 5 стадиях заболевания больным производилась операция – тотальная некрэктомия. В зависимости от распространенности процесса в 7 случаев операция производилась под местной анестезией, а в 6 случаях под общим обезболиванием (внутривенный наркоз + местная анестезия в конце операции). При выполнении операции производится не только вскрытие всех гнойников и затеков, но и самое главное иссечение всех некротических и даже сомнительно жизнеспособных тканей. После этого на рану накладываются ситуационно – провизорные швы, с обязательным дренированием раны пластинчатыми дренажами.
В послеоперационном периоде эндолимфатическое введение лекарственных средств продолжалось от 7 до 28 суток, в зависимости от тяжести состояния больного.
Результаты
Следует отметить, что в 5 (40%) из 13 случаев послеоперационная рана зажила первичным натяжением. Это наблюдалось в тех случаях, когда удавалось полностью сопоставить края раны и закрыть раневой дефект, в тех случаях, когда из-за нехватки тканей закрыть раневой дефект не удается - рана заживала вторичным натяжением, иногда с помощью свободной кожной пластики расщепленным лоскутом, после заполнения раны «здоровыми» грануляциями.
При 0 – 1 стадиях диабетической стопы после проведения прямой эндолимфатической терапии происходило заживление поверхностных эрозий и мелких ран без операции.
У всех больных сахарным диабетом независимо от его типа после 3–5 дней после начала лечения происходило:
-
1. значительное уменьшение симптомов диабетической ангиопатии (боли, онемение, парастезии и т. д.),
-
2. Снижение глюкоземии:
-
а) при инсулиннезависимом СД 2 типа, – происходило резкое снижение уровня глюкозы до субнормальных, а в двух случаях – до нормальных цифр,
-
б) при инсулиннозависимом СД 2 типа, и при СД 1 типа – происходило значительное снижение уровня глюкозы до 10–12 ммоль/л, особенно при инсулинрезистентных формах.
-
3. Снижение инсулинрезистентности - при инсулин-

Больная Ш., 79 лет. Состояние стопы Больная Ш., 79 лет. Состояние стопы при поступлении во время операции
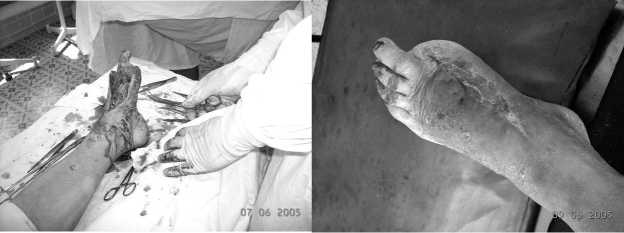
Больная Ш., 79 лет. Состояние стопы в Больная Ш., 79 лет. Состояние стопы
конце операции
при выписки из стационара (через 2 месяца)
нозависимом СД 2 типа, и при СД 1 типа – происходило снижение количества потребляемого инсулина (со 100 ед. в сутки до 40–50 ед. инсулина), особенно быстро этот процесс происходил после операции тотальной некрэктомии и исчезновении симптомов интоксикации.
За анализируемый период с 2000 по 2012 год нами не было выполнено ни одной «высокой ампутации» при диабетических гангренах и флегмонах, все резекции ограничивались частичными резекциями костей стопы (пальцы, плюсневые кости, чаще их головки, иногда кости предплюсны) с обязательным сохранением таранной и пяточных костей и соответственно опорной функции стопы.
Развитие клинической лимфологии и применение лимфогенных методов открывает новые перспективы в лечении различных типов сахарного диабета и его осложнений. Необходимо дальнейшее изучение этих методик и их внедрение в широкую медицинскую практику.
Список литературы Перспективы и возможности прямой эндолимфатической терапии в лечении осложненных форм сахарного диабета
- Малек П. Вопросы патоморфологии лимфатической системы. Прага: Гос. изд-во мед. лит., 1962. 174 с.
- Панченков Р.Т., Выренков Ю.Е., Ярема И.В., Уртаев Б.М. Лимфосорбция. М.: Медицина, 1982.
- Лохвицкий С.В., Клепацкий Г.В., Гуляев Д.Е., Гайдукова Г.П., Кивман Г.Я. Клиническая фармакокинетика канамицина при эндолимфатической терапии перитонита//Антибиотики и химиотерапия. 1992. Т. 37, № 4. С. 34-36.
- Выренков Ю.Е., Черняховская Н.Е., Ефименко Н.А. Руководство по клинической лимфологии. М., ООО «Поли-маг», 2001.
- Проблемы лимфологии и количественной патологии (сборник статей). М.: Российская медицинская академия последипломного образования. Российская академия естественных наук, 1997.
- Выренков Ю.Е., Шевхушев З.А. с соавт. Применение лимфологических методов в хирургии и интенсивной терапии. (учебно-методическое пособие). Краснодар: Российская медицинская академия последипломного образования, 2007.
- Москаленко В.И., Есипов А.В., Коридзе А.Д., Не-щасный А.Г., Волков А.Н., Москаленко В.В. Лимфатическая терапия в военной медицине//Вестник лимфологии. 2008. №1. С. 11-17.
- Выренков Ю.Е. с соавт. Сепсис: диагностика и лечение. (учебно-методическое пособие). М.: Российская медицинская академия последипломного образования, 2010 г.
- Выренков Ю.Е., Есипов А.В., Москаленко В.И., Москаленко В.В., Шишло В.К. Лимфогенные методы в анестезиологии и интенсивной терапии. Учебно-методическое пособие. М., 2010. 40 с.
- Конгресс лимфологов России//Сборник материалов. М., 25-26 октября 2000 г.
- Первый съезд лимфологов России. Сборник докладов и сообщений. Москва 22-23 мая 2003 г./В книге: «Сердечно-сосудистые заболевания»//Бюллетень НЦССХ им. А. Н. Бакулева РАМН. 2003. Т 4, №5.
- Второй съезд лимфологов России//Тезисы докладов. 23-25 мая 2005 г. Санкт-Петербург.
- Вторенко В.И., Есипов А.В., Мусаилов В.А., Шишло В.К. Комплексная NO-и лимфатическая терапия в лечении перитонитов различной этиологии//Московский хирургический журнал. 2012. №6 (28). С. 5-20.
- Тагирова А.Г., Удалов Ю.Г., Быковщенко А.Н., Чеканов В.Н., Тотоева З.Н., Валкин Д.Л., Иванов Н.А., Хананян Н.А. Лимфологические методы в комплексном лечении новообразований органов малого таза и профилактика осложнений Хирургических вмешательств//Хирург. 2013. № 8. С. 50-64.


