Первичное бесплодие и инородное тело (corpus alienum) брюшной полости
Автор: Доброхотова Юлия Эдуардовна, Гришин Игорь Игоревич, Ибрагимова Джамиля Магомедовна
Журнал: Клиническая практика @clinpractice
Рубрика: Клинический случай
Статья в выпуске: 1 (25), 2016 года.
Бесплатный доступ
Приведен клинический пример длительного ношения инородного тела, приведшего к бесплодию. Выработан ряд рекомендаций, направленных на оптимизацию ведения данной категории пациенток.
Инородное тело, оперативная лапароскопия, противоспаечный барьер
Короткий адрес: https://sciup.org/14338549
IDR: 14338549
Primary infertility and foreign body (corpus alienum) abdominal cavity
The given clinical example of prolonged bearing of foreign body, leading to infertility. A number of recommendations aimed at the optimization of reference for this group of patients were drawn up.
Текст научной статьи Первичное бесплодие и инородное тело (corpus alienum) брюшной полости
Следует отметить, что инородные тела в гинекологической практике являются достаточно редкой ятрогенной патологией. Однако, не следует забывать, что у пациенток, подвергшихся повторным оперативным вмешательствам, имеющим в анамнезе лапаротомные операции, возможны интраопрационные находки в виде инородных тел [1, 2, 3].
Немногочисленные публикации по этой теме подтверждают мнение о развитии клинической симптоматики и риска проведения отсроченных операций при извлечении инородных тел [4, 5].
По статистике, более 50 процентов из оставленных предметов в брюшной полости составляют марлевые салфетки, на втором месте – дре- нажи и инструменты и совсем казуистические случаи (часы, очки, броши, кольца) [6]. Развитие осложнений, связанных с инородным телом, зависит от длительности его пребывания, локализации, размеров и степени инфицирования [7]. Описаны случаи пребывания инородных тел от 1 часа до 30 лет [8, 9, 10].
Ряд авторов выделяет три степени течения (клинические формы): острую, ремитирующую и хроническую. Так первые две формы течения подсказывают хирургу, развившийся клинической симптоматикой, кишечной непроходимости, инфильтрата или перитонита, предпринимать необходимые лечебные мероприятия, напротив хроническое течение может сопрово- ждаться каким либо одним симптомом, персистирующим многие годы, и связывают его, как правило, с перенесенным оперативным лечением. Такой клинический вариант представляет наибольшие трудности в диагностике и выработке дальнейшей тактики [10, 11].
Приводим редкий случай лечения больной с первичным бесплодием и выявленным интраоперационно инородным телом (corpus alienum) брюшной полости в гинекологическом отделении ГКБ №1 им. Н.И. Пирогова.
Цель представления нами данного клинического случая – показать соблюдение необходимых правил и возможности применения современных методик при проведении подобных операций.
Материалы и методы: больная П., 30 лет поступила 08.04.2015 г. в плановом порядке в гинекологическое отделение ГКБ №1 им. Н.И. Пирогова, с диагнозом: первичное бесплодие. Жалобы при поступлении на отсутствие беременностей в течение 10 лет, при регулярной половой жизни, запоры. Из анамнеза: менструации с 14 лет, установились сразу, по 4 дня через 28 дней, регулярные, умеренные, безболезненные. Последняя нормальная менструация с 04.04.2015 года. Беременностей не было. Половая жизнь с 17 лет, вне брака. Из перенесенных гинекологических заболеваний: в 2005 г. экстренное оперативное вмешательство: нижнесрединная лапаротомия по поводу резекция левого яичника.
При поступлении: общее состояние больной удовлетворительное, температура 36,7°C, рост 167, вес 63. ИМТ – 22,59. телосложение – нормостеник. На передней брюшной стенке имеется рубец после нижнесрединной лапаротомии, не спаянный с подлежащими тканями. Отмечает склонность к запорам, последний стул 07.04. с использованием слабительных препаратов. По остальным органам и системам без особенностей. При влагалищном исследовании: оволосение по женскому типу, наружные половые органы развиты правильно, влагалище узкое, без видимой патологии. Шейка матки коничес-кой формы, зев закрыт. Тело матки не увеличено, ограниченно подвижно, плотное, подвижное, безболезненное. Придатки с обеих сторон не увеличены, ограниченно подвижны, безболезненны. Своды свободные, глубокие. Ампула прямой кишки свободна. Правый параметрий несколько уплотнен. Диагноз: первичное бесплодие. Трубно- перитонеальный фактор. Состояние после нижнесрединной лапаротомии резекции левого яичника от 2005 года. Спаечный процесс в брюшной полости и малом тазу. План ведения: оперативная лапароскопия, рассечение спаек, хромо-сальпингоскопия, гистероскопия, ЦУГ-биопсия эндометрия.
Результаты и обсуждение: УЗИ органов малого таза от 08.04.15: матка наклонена кпе- реди, размерами 4,9х3,4х5,0 см, структура однородная, контуры ровные. Миоматозные узлы не определяются. М-Эхо 0,4 см. Шейка матки 3,1 см. Правый яичник в типичном месте размерами 4,0х2,0х2,2см содержит фолликулы до 0,8-0,9 см. Левый яичник смещен к ребру матки размерами 2,9х1,3х1,5 см, фолликулы до 0,4 см. Свободной жидкости не выявлено. При проведении УЗ-исследования патологических образований в малом тазу обнаружено не было. Гистеросаль-пингография от 20.01.15: Трубы с обеих сторон не проходимы.
09.04.2015 г. 11.30-13.40 произведена плановая операция. Оперативная лапароскопия. Разъединение спаек. Удаление культи левой маточной трубы. Удаление инородного тела брюшной полости. Хромосальпингоскопия. Санация брюшной полости. Обнаружено: в малом тазу выраженный спаечный процесс: сальник подпаян к париетальной брюшине; матка по средней линии, не увеличена. Передне-маточное пространство в плоскостных спайках. Левый яичник в виде тяжа, размерами 1,0х1,5см, без фолликулярного аппарата. Левая маточная труба в виде культи, размерами до 1,0см (рис. 1, 2).
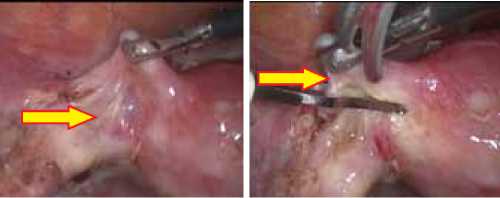
Рис. 1, 2. Интраоперационная картина левых придатков (стрелками указаны левый яичник и культя трубы).
Правый яичник 3,0х2,5х2,0 см, в спайках. Правая маточная труба длиной до 8 см, извитая, фимбриальный отдел припаян к яичнику, в спайках. В позадиматочное пространство в плоскостных спайках, с петлями кишечника и сальника, при разделении спаек в позадиматочном пространстве определяется забрюшинно расположенное образование, размерами 5,5х4,5см, плотной консистенции, ограничено подвижное, без определенной органо-принадлежности (corpus alienum, инородное тело брюшной полости) прилежащее к прямой кишке (рис. 3, 4).
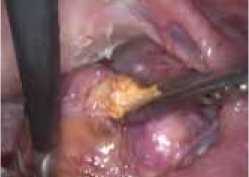
Рис. 3. Сorpus alienum.
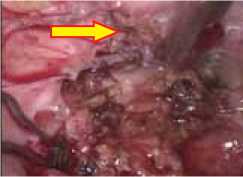
Рис. 4. Ложе инородного тела
(стрелкой указана прямая кишка).
Ход операции: тупым и острым путем с гемостазом в режиме биполярной коагуляции произведено разъединение спаек. В режиме биполярной коагуляции произведено удаление культи левой маточной трубы. Тупым и острым путем образование выделено, удалено в пластиковом контейнере (рис. 5).
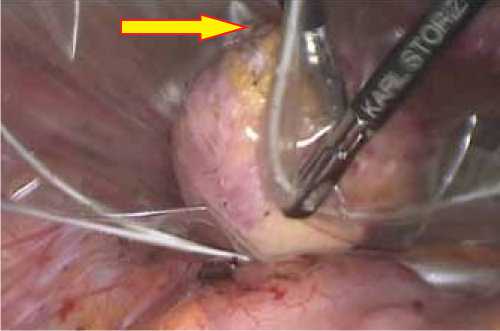
Рис. 5. Инородное тело (в пластиковом контейнере).
Хромосальпингоскопия – правая маточная труба не проходима. Санация брюшной полости 0,9 % раствором NaCl (3000 мл). Интраоперационно на правые придатки – фимбриальный отдел левой маточной трубы и правый яичник; позадиматочное пространство нанесен противо-спаечный гель Протескал 10,0 мл (рис. 6).
Кровопотеря составила 10,0 мл.
Операция Гистероскопия. ЦУГ – биопсия эндометрия. Ход операции: зондирование полости матки, длина по зонду – 7см, направление движения маточного зонда: кпереди, вверх. Дилатация цервикального канала с 4.5 по 8 расширителей Гегара без затруднений. В полость матки введён гистероскоп. Полость матки не деформирована, эндометрий низкий. Сосуди- стый рисунок не выражен. Устья маточных труб визуализируются, справа свободно, слева – облитерировано.
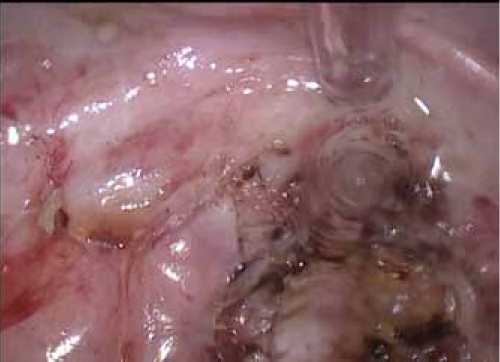
Рис. 6. Противоспаечный гель.
Послеоперационный период протекал без осложнений, составил 5 дней, произведенное УЗ-исследование изменений не выявило. Стул был самостоятельный на 3-е сутки. При гистологическом исследовании подтвержден факт инородного тела: гистология № 28372-75. Макро: 1. культя левой трубы до 1 см, стенка плотная, белесоватая, просвет точечный; 2. corpus, фрагменты осумкованной марлевой салфетки 11х7х3 см (рис. 7). Микро: 1. культя маточной трубы с резким сужением просвета, атрофией слизистой оболочки, выраженными склеротическими, рубцовыми изменениями стенки; 2. осумкованная марлевая салфетка – в капсуле отложения кристаллов холестерина, макрофаги, ксантомные клетки.

Рис.7. Макропрепарат осумкованного инородного тела (марлевая салфетка)
Больная осмотрена через три месяца, жалоб не предъявляла, отмечает нормализацию стула, по данным инструментальных и лабораторных методов исследования патологии не выявлено.
Пациентка принята в программу ЭКО в женской консультации по месту жительства.
Данный клинический пример наглядно свидетельствует о необходимости применения современных малоинвазивных методик (КТ, МРТ), на догоспитальном этапе, тщательная проработка анамнеза, необходимость учета отдельных симптомов развившихся в отдаленном послеоперационном периоде. Четкая и слаженная работа операционной бригады и операционных сестер. Ранняя диагностика возможных интраоперационных осложнений [12]. Возможность использования малоинвазивных методов лечения (лапароскопия) [10]. В обязательном порядке использование противоспаечных барьеров с гемостатическим эффектом, как в нашем случае использование препарата «Протескал». Установка дренажей должна быть четко обоснована в каждом конкретном случае. Ведение раннего послеоперационного периода должно включать учет рисков развития гнойно-септических и тромботических осложнений. Применение физиотерапевтических методов лечения в отдаленном периоде. Динамическое наблюдение пациенток, позволяющее проследить результат, включающий работу хирурга и желание пациентки.
Вывод: таким образом, исходя из клинического случая, предложенные нами мероприятия по оптимизации работы позволяют добиться нужного результата, выработать четкий план дальнейших действий пациентки.
Список литературы Первичное бесплодие и инородное тело (corpus alienum) брюшной полости
- Ярема И.В., Казарян В.М., Нахаев В.И. и др. Послеоперационные ятрогенные инородные тела брюшной полости:преступление или непреднамеренное причинение вреда?//Хирург. 2010. №2. С. 63-67.
- Lincourt A.E. et al. Retained Foreign Bodies After Surgery. J Surg Res. 2007 Apr;138(2):170-4.
- Zoltan D., Vilmos S. Intraabdominal foreign body caused diagnostic difficulty. Magy Seb. 2005 Oct; 58(5): 324-7.
- Бахчевников В.В. Последствия непреднамеренного интраоперационного оставления инородных тел и их судебно-медицинская оценка: Автореф. дис... канд. мед. наук. СПб., 1999. 32 с.
- Sabiston Textbook of Surgery: the Biological Basis of Modern Surgical Practice. 16th ed./Ed. By C.M. Townsend, R.D. Beauchamp, B.M. Evers, K. Mattox. Philadelphia: W.B. Saunders Company, 2001. 2000 p.
- Араблинский А.В., Богатырев О.П. К вопросу о диагностике послеоперационных марлевых инородных тел ("текстилом")//Вестник рентгенологии.1996. №5. С. 45-46.
- Rodrigues D. et al. Laparoscopic removal of a retained intra-abdominal ribbon malleable retractor after 14 years./J Laparoendosc Adv Surg Tech A 2006; 16: 4: P. 369-71.
- Аннаев А.А., Нечипоренко И.Н., Мейданов Б.М. и др. Три случая инородных тел брюшной полости.//Здравоохранение Туркменистана 1994; 3: C. 45-48.
- Гатауллин Н.Г., Власов А.Ф. Послеоперационные инородные тела брюшной полости.//Вестник хирургии 1977; 9: С. 118-121.
- Черепанин А.И., Нечаенко А.М., Нечипоренко Е.И. Лапароскопическое удаление инородного тела брюшной полости.//Хирургия. Журнал им. Н.И. Пирогова. 2007. №12. С. 45-47.
- Власов А.Ф., Плечев В.В., Гатауллин Н.Г. Послеоперационные ятрогенные инородные тела (Corpus alienum). Уфа 2000. 206 с.
- Иванов Ю.В. Забытые инородные тела при абдоминальных опрациях: случайность или неизбежность?//Клиническая практика. 2011. №2. С 71-74.


