Первичное эндопротезирование коленного сустава у пациентки с ложным суставом метадиафиза бедренной кости (клинический случай)
Автор: Куляба Т.А., Корнилов Н.Н., Расулов М.Ш., Петухов А.И.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Клинический случай
Статья в выпуске: 4 (58), 2024 года.
Бесплатный доступ
Введение: для компенсации обширных костных дефектов бедренной и большеберцовой костей третьего типа по классификации AORI в ходе первичного или ревизионного эндопротезирования коленного сустава используют металлические конусы/втулки или костные аллотрансплантаты, а при отсутствующих метаэпифизах - структурные аллотрансплантаты, онкологические эндопротезы, применяемые при опухолевых поражениях костей и индивидуальные титановые конструкции, изготавливаемые с помощью аддитивных технологий с 3-D моделированием.Материлы и методы: нами представлен опыт замещения удаленного дистального метаэпифиза бедренной кости структурным аллотрансплантатом при первичном тотальном эндопротезировании коленного сустава (ТЭКС) у пациентки с повторными безуспешными попытками остеосинтеза перелома бедренной кости, возникшего на фоне терминального артроза коленного сустава. При контрольном обследовании через 36 месяцев изучали жалобы пациентки, клиническое и функциональное состояние коленного сустава с помощью опросников KSS и WOMAC, а также оценивали рентгенограммы.Результаты: через три года при ходьбе пациентка использовала трость, незначительная боль в коленном суставе возникала после преодоления 5-10 кварталов, амплитуда движений составляла 0°/0°/100°. Функциональная оценка сустава по шкале KSS - 80 баллов (хорошая), WOMAC - 27 баллов (хорошая). На контрольных рентгенограммах положение компонентов эндопротеза правильное, стабильное, наступило сращение структурного аллотрансплантата с бедренной костью.Заключение: применение структурного аллотрансплантата дистального метаэпифиза бедренной кости при обширных дефектах третьего типа или отсутствии метаэпифиза, позволяет компенсировать имеющийся дефицит костной массы и достичь стабильной фиксации компонентов эндопротеза.
Эндопротезирование коленного сустава, компенсация костных дефектов, структурный аллотрансплантат
Короткий адрес: https://sciup.org/142244695
IDR: 142244695 | УДК: 617.3 | DOI: 10.17238/2226-2016-2024-4-39-49
Primary total knee arthroplasty in patient with non-union of femoral metadiaphysis (clinical case)
Introduction: there are several biological and mechanical approaches for compensation of extensile bone defi cy during primary and revision total knee arthroplasty (TKA) including metal augments, cones, sleeves, structural allograft impaction bone auto/allografting and mega-prosthesis. If bone defect extends to metadiaphysial area of femur or tibia the number of surgical options becomes more limited.Materials and methods: here are discussed the technical issues and mid-term outcome of replacing the distal femoral metaepiphysis by structural allograft during primary TKA due to non-union after several unsuccessful attempts of internal and external fi tion in patient with end-staged osteoarthritis. At a follow-up examination after 36 month, the patients complaints, clinical and functional state of the knee joint were studied using the KSS and WOMAC questionnaires, and radiographs were also assessed.Result: three years later, the patient used a cane when walking, minor pain in the knee joint occurred after covering 5-10 blocks, the range of motion was 0°/0°/100°. Functional assesment of the joint on the KSS scale - 80 points (good), WOMAC -27 points (good). On control radiographs, the position of the endoprosthesis components is correct, stable, and fusion of the structural allograft with the femur has ocurred.Сonclusion: the use of a structural allograft of the distal metaepiphysis of the femur in case of extensive defects of the third type or the absence of a metaepiphysis makes it possible to compensate for the existing defi cy of bone mass and achieve stable fi tion of the components of the endoprosthesis.
Текст научной статьи Первичное эндопротезирование коленного сустава у пациентки с ложным суставом метадиафиза бедренной кости (клинический случай)
ТЭКС является широко применяемым в клинической практике высокоэффективным методом лечения заболеваний и последствий травм коленного сустава терминальной стадии [1]. В Российской Федерации количество артропластик ежегодно увеличивается, что отражает общемировые тенденции [2, 3, 4].
Одной из сложнейших задач первичного и ревизионного эндопротезирования коленного сустава является компенсация костных дефектов мыщелков бедренной и большеберцовой костей, возникающих по различным причинам [1, 5].
Для компенсации дефектов 3 типа используют металлические конусы/втулки, костные аллотрансплантаты, индивидуальные титановые аугменты, изготавливаемые с помощью аддитивных технологий с 3-D моделированием [6, 7, 8, 9, 10, 11]. При распространении дефекта на метадиафизарную зону бедренной или большеберцовой костей в арсенале хирурга имеется три методики – структурные аллотрансплантаты, онкологические эндопротезы и индивидуально изготавливаемые титановые конструкции, имплантируемые с ревизионными компонентами эндопротеза [6, 8, 11].
Цель данной статьи – представить технические особенности выполнения операции первичного ТЭКС с имплантацией массивного структурного аллотрансплантата дистального метаэпифиза бедренной кости у пациентки с повторными безуспешными попытками остеосинтеза перелома бедренной кости, возникшего на фоне терминального артроза коленного сустава и трехлетний результат данного крайне редко выполняемого хирургического вмешательства.
Представляемое клиническое наблюдение
Результаты клинического и рентгенологического обследования.
Пациентка М., 69 лет, в 2020 году госпитализирована в отделение патологии коленного сустава № 10 НМИЦ ТО им. Р.Р. Вредена, после клинико-рентгенологического обследования был установлен диагноз: ложный сустав, состояние после внеочагового остеосинтеза и накостного реостеосинтеза оскольчатого перелома метафизарной области левой бедренной кости, удаления металлоконструкций. Сгибательно-разгибательная контрактура, посттравматический артроз 3 стадии левого коленного сустава. Из анамнеза заболевания установлено, что в 2016 году в результате дорожно-транспортного происшествия произошел перелом мыщелков левой бедренной кости. В больнице по месту травмы наложено скелетное вытяжение на 2 недели с последующим внеочаговым компрессионнодистракционным остеосинтезом перелома. Спустя 8 месяцев аппарат внешней фиксации демонтирован, сформировался ложный сустав бедренной кости, комбинированная контрактура коленного сустава. Проведено консервативное лечение, направленное на увеличение амплитуды движений голени и улучшение состояния мягких тканей конечности. Через полгода выполнен реостеосинтез ложного сустава мыщелков левой бедренной кости пластиной и винтами с костной аутопластикой. Через год ложный сустав не сросся, пластина и винты удалены. В 2018 году в результате падения произошел перелом проксимальной трети правой бедренной кости, выполнен остеосинтез интрамедуллярным стержнем с блокированием, перелом консолидировался. У пациентки сохранялась боль в левом коленном суставе, ограничение движений и отек. Спустя 2 года госпитализирована в клинику НМИЦ ТО им. Р.Р. Вре-дена для планового эндопротезирования коленного сустава.
При объективном осмотре множественные послеоперационные рубцы в области наружной поверхности левого бедра и передней поверхности левой голени, следы в местах проведения спиц АВФ без признаков воспаления, амплитуда движении в коленном суставе 10°/20°/100° (рис. 1). Определяется пато- логическая подвижность в нижней трети левого бедра. При рентгенологическом обследовании - ложный сустав метафи-зарной области левой бедренной кости, посттравматический гонартроз 3 стадии (рис. 2 а, б). Для уточнения особенностей прохождения сосудов бедренной и подколенной областей и исключения возможной их связи с ложным суставом выполнена компьютерная томография с VRT-реконструкцией и контрастированием сосудов (рис. 2 в).
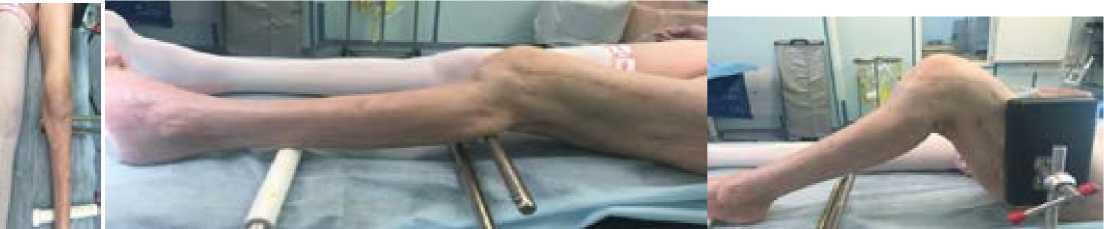
поверхности левого бедра без признаков воспаления, пассивное разгибание голени 10º, сгибание 100º.
Рисунок 1 - Предоперационные фотографии: послеоперационные рубцы по передней поверхности левой голени и наружной
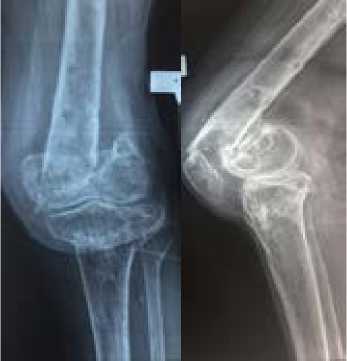
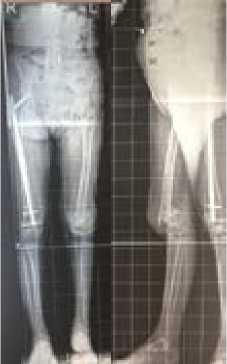
б
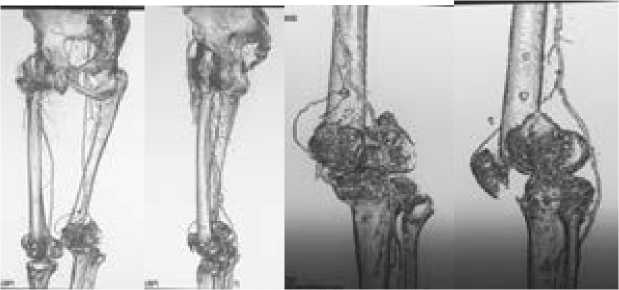
Рисунок 2 - Данные лучевого обследования пациентки М.: а - рентгенограммы левого коленного сустава в двух проекциях - ложный сустав метафизарной области левой бедренной кости, посттравматический гонартроз 3 ст.; б - телерентгенограммы обоих конечностей в двух проекциях - ложный сустав метафизарной области левой бедренной кости, посттравматический гонартроз 3 ст., сросшийся перелом, состояние после интрамедуллярного остеосинтеза правой бедренной кости; в - компьютерные томограммы, VRT-реконструкции с контрастированием сосудов.
На основании данных клинического, лучевого и лабораторного обследований принято решение о выполнении первичного тотального эндопротезирования коленного сустава шарнирным эндопротезом RHK производства «Zimmer Biomet» с компенсацией несросшегося метаэпифиза бедренной кости структурным аллотрансплантатом.
Техника хирургического вмешательства. Из переднемедиального доступа выполнена артротомия. Интраоперационно выявлено: ложный сустав бедренной кости на границе диафизарной и метафизарной зон, метаэпифиз располагается позади дистального отдела диафиза бедренной кости. Удален дистальный метаэпифизарный отломок на уровне перехода в диафиз бедренной кости (рис. 3).
Первым этапом выполнено рассверливание костномозгового канала большеберцовой кости, с использованием интрамедуллярной техники произведены опил и обработка плато большеберцовой кости, имплантирован примерочный большеберцовый компонент эндопротеза. Далее с дистального конца бедренной кости удалена склерозированная кость и замыкательная пластинка ложного сустава, костномозговой канал рассверлен увеличивающимися в диаметре развертками до достижения плотного эндостального контакта на необходимую глубину для имплантации ножки максимальной длины, выполнена Z-образная остеотомия диафиза бедренной кости для максимальной адаптации со структурным аллотрансплантатом (рис. 4).
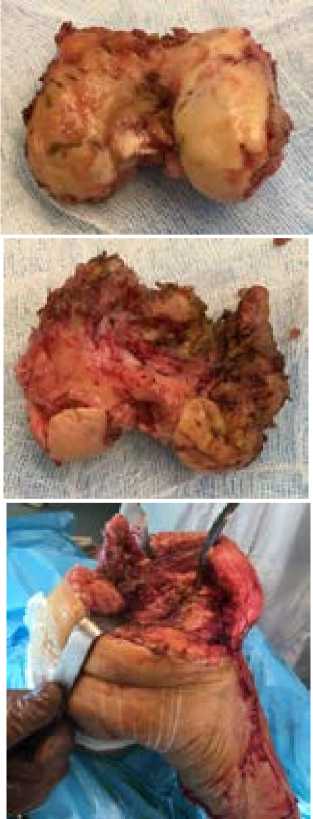
Рисунок 3 - Интраоперационные фотографии: а, б - удаленный дистальный отломок бедренной кости, в – полость сустава после удаления дистального метаэпифиза бедра - дистальный конец бедренной кости склерозирован, костномозговой канал обтурирован замыкательной пластинкой ложного сустава.
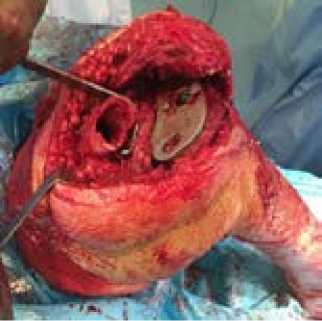
Рисунок 4 - Интраоперационная фотография: иплантирован большеберцовый компонент эндопротеза, рассверлен костномозговой канал и выполнена Z-образная остеотомия диафиза бедренной кости.
Для компенсации отсутствовавшего дистального метаэпифиза бедренной кости подготовили структурный аллотрансплантат бедренной кости. На структурном аллотрансплантате выполняли следующие манипуляции:
1. Вскрыли и рассверлили костномозговой канал до диаметра выбранной интрамедуллярной ножки (можно ретроградно) (рис. 5).
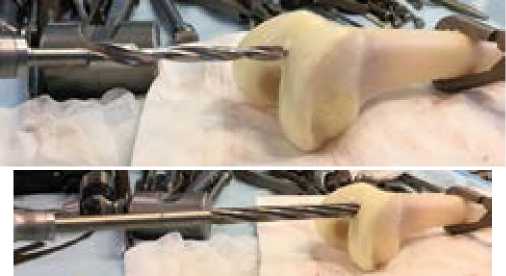
Рисунок 5 - Вскрытие и рассверливание костномозгового канала аллотрансплантата.
2. На интрамедуллярной развертке смонтировали направитель для соответствующей стороны и дистальный резекторный блок, выполнили дистальный опил аллотрансплантата (рис. 6).

Рисунок 6 - Монтаж направителя соответствующей стороны и дистального резекторного блока, проверка лекалом высоты дистальной резекции (а); выполнение дистального опила бедренной кости (б).

б
Рисунок 7 - Контурный резекторный блок «четыре в одном» через соответствующий адаптер фиксирован к интрамедуллярной развертке и дистальному опилу трансплантата (а); рассверливание дистального отдела аллотрансплантата для соответствия с диаметром ножки ревизионного бедренного компонента.

-
3. Определив с помощью примерочного бедренного компонента и бокового контурного лекала размер бедренного компонента, оптимально подходящий к аллотрансплантату и совместимый с большеберцовым компонентом, к интрамедуллярной развертке и дистальному опилу трансплантата через соответствующие адаптеры фиксировали контурный резекторный блок «четыре в одном». Удалив адаптеры и интрамедуллярную развертку, рассверлили дистальный отдел аллотрансплантата для соответствия с диаметром ножки ревизионного бедренного компонента (рис. 7).
Через соответствующие прорези резекторного блока выполнили все необходимые опилы (передний, задний, косые, под бокс) (рис. 8).

а

Рисунок 8 - Опилы аллотрансплантата бедренной кости: а – передний; б – задний; в – косой; г – под бокс.
-
5. Примерочный бедренный компонент имплантировали на подготовленный аллотрансплантат (рис. 9).
-
6. С учётом сохранившейся материнской бедренной кости и формы ее дистального конца, уровня суставной линии и длины конечности подготовили проксимальный конец аллотрансплантата, выполнив Zобразную остеотомию в сагиттальной плоскости для максимальной адаптации с бедренной костью (рис. 10).


б

Рисунок 10 - Моделирование соответствия кости реципиента и аллотрансплантата: а - Zобразная остеотомия проксимального конца аллотрансплантата; б – подготовленный структурный аллотрансплантат; в -примерочный бедренный компонент имплантирован на аллотрансплантат.
в
-
7. Имплантировали примерочные компоненты эндопротеза, подбирая оптимальный вкладыш, позволяющий добиться полного разгибания в суставе, максимально восстановить суставную линию и длину конечности
-
8. Имплантировали окончательный бедренный компонент на подготовленный аллотрансплантат, используя цемент с антибиотиком (рис. 11).
-
9. Выполнили окончательную имплантацию большеберцового компонента на цемент и бедренного компонента с аллотрансплантатом, заклинив бесцементную ножку в бедренной кости, имплантировали полиэтиленовый вкладыш (рис. 12).
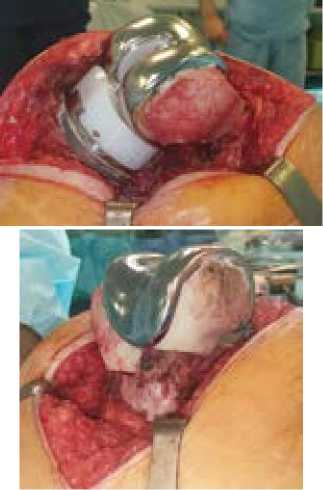
Рисунок 12 - Окончательная имплантация компонентов эндопротеза и структурного аллотрансплантата.

Рисунок 9 - Примерочный бедренный компонент имплантирован на подготовленный аллотрансплантат.

Рисунок 11 - Имплантация окончательного бедренного компонента на подготовленный аллотрансплантат.
Непосредственный исход и среднесрочный результат операции.
Ранний послеоперационный период протекал без осложнений. На контрольных рентгенограммах положение компонентов эндопротеза и структурного аллотрансплантата правильное, стабильное, ось конечности нормальная. Длительно существовавший задний вывих метаэпифиза бедренной кости привел к контрагированию и рубцеванию параартикулярных мягких тканей, что не позволило восстановить длину конечности и нормальный уровень суставной линии (рис. 13). Пациентка выписана для продолжения реабилитационного лечения в поликлинику по месту жительства. Рекомендована ходьба с опорой на костыли и дозированной осевой нагрузкой конечности в течение трех месяцев, далее с опорой на трость до 6 месяцев.
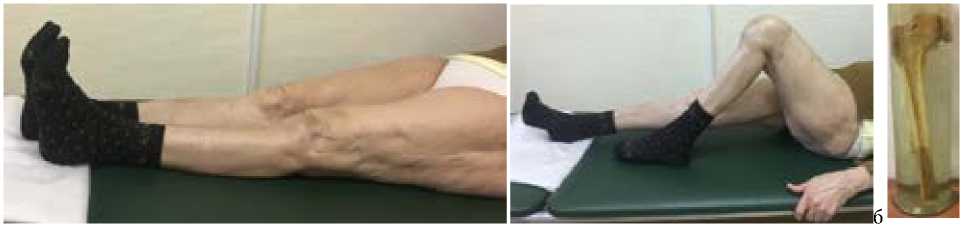
При контрольном осмотре через три года ходит с опорой на трость, боль в коленном суставе незначительная при ходьбе
5-10 кварталов, амплитуда движений 0°/0°/100°. Укорочение конечности 3 см компенсирует обувью. Функциональная оценка сустава по шкале KSS 80 баллов (хорошая), WOMAC 27 баллов (хорошая). На контрольных рентгенограммах положение компонентов эндопротеза правильное, стабильное, наступило сращение структурного аллотрансплантата с бедренной костью. Низкое положение надколенника, обусловленное упомянутым ранее контрагированием параартикуляных мягких тканей, на функцию сустава существенно не влияет, болевого синдрома не провоцирует (рис. 14).
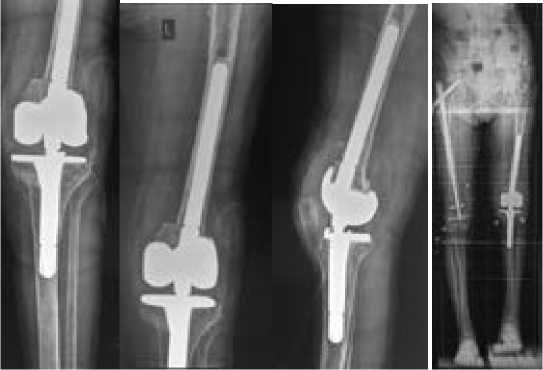
Рисунок 13 - Послеоперационные рентгенограммы пациентки М.
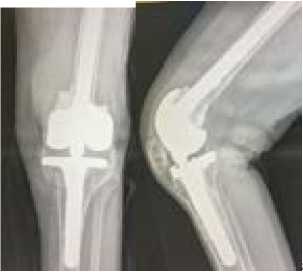
а
в
Рисунок 14 - Контрольные рентгенограммы пациентки М. через 3 года (а) и амплитуда движений в коленном суставе (б); в – уникальный анатомический препарат, хранящийся в архиве патолого-анатомической лаборатории НМИЦ ТО им. Р.Р.Вредена с 1960 года – сросшийся массивный аллотрансплантат верхней и средней третей бедренной кости через два года после имплантации, выполненной для замещения дефекта бедренной кости при ее опухолевом поражении (бедренная кость была изъята у пациента, умершего через два года после имплантации по другой причине).
Обсуждение
Для компенсации обширных дефектов метаэпифизов бедренной и большеберцовой костей 3-го типа по классификации AORI, возникающих в ходе первичной или ревизионной артропластики коленного сустава длительное время в клинической практике применялись массивные структурные аллотрансплантаты, металлические конусы/втулки или онкологические эндопротезы [5, 12, 13, 14, 15, 16]. В последние годы появились обнадеживающие публикации, свидетельствующие об успешном применении аддитивных технологий с 3-D реконструкцией, позволяющих изготовить индивидуальный пористый аугмент из титанового порошка, оптимально соответствующий форме дефекта [17, 18]. Указанные методики обладают определенными преимуществами и недостатками, детально изучаемыми научным сообществом и активно обсуждаемыми в специализированной литературе последних десятилетий.
Имплантация онкологических эндопротезов за счет модульности конструкций позволяет компенсировать любые по протяженности дефекты бедренной и большеберцовой костей, добиться первичной стабильности имплантата и приступить к ранней осевой нагрузке конечности и функциональной реабилитации сустава [14, 16]. Тем не менее, данная методика характеризуется большим количеством послеоперационных осложнений, а долгосрочная выживаемость имплантированных конструкций оставляет желать лучшего [19, 20]. Кроме того, в условиях нынешней системы здравоохранения Российской Федерации имплантация онкологических эндопротезов за счет средств бюджетного финансирования возможна только пациентам с онкологической патологией, а стоимость указанных конструкций крайне высокая, что делает их малодоступными в травматолого-ортопедической практике.
Аддитивные технологии с 3-D реконструкцией позволяют изготовить индивидуальный пористый аугмент из титанового порошка, оптимально соответствующий форме дефекта кости или заместить отсутствующий сегмент кости и, как и при использовании онкологических эндопротезов, добиться первичной стабильности имплантата и приступить к ранней реабилитации пациента [17]. Данную методику начали применять в клинической практике относительно недавно, первые публикации свидетельствуют о хорошей среднесрочной выживаемости имплантатов и незначительном количестве послеоперационных осложнений [21, 22, 23]. На сегодняшний день главным недостатком, ограничивающим широкое клиническое применение аддитивных технологий с 3-D реконструкцией, является необходимость слаженной совместной работы специалиста, обладающего навыками 3D-моделирования, с оперирующим хирургом для определения показаний, моделирования, изготовления имплантата и корректной имплантации эндопротеза [18, 22, 23, 24].
Использование металлических конусов или танталовых втулок является высоко эффективным методом компенсации дефектов третьего типа, позволяющим добиться первичной стабильной фиксации имплантатов в условиях дефицита костной массы и обеспечить их долгосрочную выживаемость [6]. Но для их применения требуется сохранный метафиз кости, в котором фиксируется модульный компонент эндопротеза, а в представленном нами клиническом примере метафизарная область бедренной кости требовала удаления, что не позволяло применить бедренную метафизарную втулку или конус.
Ряд авторов обосновали возможность применения методики двойных танталовых конусов при обширных дефектах третьего типа, распространяющихся на метафизарную и диафизарную зоны [25, 26]. Методика предусматривает достижение основной фиксации бедренного или большеберцового компонента за счет тугой посадки диафизарного конуса, в то время как дополнительная фиксация обеспечивается цементированием метафизарного конуса к диафизарному с расчетом на дальнейшую остеоинтеграцию обоих конусов с оставшейся костью метадиафизарной зоны. Фиксация компонента к конусам и кости осуществляется с помощью костного цемента [27]. Использовать методику двойных танталовых конусов в приведенном наблюдении не представлялось возможным из-за отсутствия метафизарного отдела бедренной кости.
Костная пластика головками бедренной кости, губчато-кортикальными и структурными аллотрансплантатами позволяет компенсировать и частично восстановить утраченную кость. Существенным недостатком костной аллопластики является необходимость длительной разгрузки конечности для сращения и перестройки трансплантата, а также дополнительных материальных затрат на содержание костного банка [28, 29, 30].
Опубликованные в литературе результаты, в основном, освещают процессы реорганизации и перестройки измельченных костных аллотрансплантатов, имплантированных в область дефекта. Так L.A. Whiteside и P.S. Bicalho [31] указывают, что на рентгенограммах, выполненных через год после ревизионной операции у всех больных отмечены признаки сращения кости, созревания и формирования трабекул в области аллотрансплантации. При гистологическом изучении биопсийного материала через 12-18 месяцев установлено активное формирование кости в фрагментах трансплантата и вокруг них, в более поздние сроки отмечены признаки прогрессирующего созревания кости. C.J.M. van Loon с соавторами [32] пришли к заключению, что измельченные костные аллотрансплантаты, импактированные в зону дефекта, через четыре года могут трансформироваться в новую полноценную кость.
G.A. Engh с соавторами [28] представили данные гистологического исследования массивных структурных аллотрансплантатов через 41 месяц после имплантации – васкуляризации трансплантата не происходило, он оставался интактным, по периферии формировалась новая костная ткань, коллапса донорской ткани не наступало. Нами были опубликованы результаты детального морфологического исследования массивного аллотрансплантата дистального метаэпифиза бедренной кости через 54 месяца после его имплантации – тканевые реакции на границе с аллокостью происходили в форме поверхностного врастания соединительной ткани и сосудов в костную ткань трансплантата с частичной его перестройкой в костную ткань на границе с костью реципиента, где происходило их сращение. Основная масса губчатого аллотрансплантата оставалась неизменной даже спустя 54 месяца после операции [30].
В представленном клиническом наблюдении организационные сложности не позволили использовать онкологический эндопротез или индивидуально изготовленную титановую конструкцию для выполнения первичного ТЭКС, а анатомические особенности дистального метаэпифиза бедренной кости после повторных безуспешных попыток остеосинтеза перелома и формирования ложного сустава исключали возможность имплантации металлической втулки/конуса для достижения стабильной фиксации бедренного компонента. Применение массивного структурного аллотрансплантата дистального отдела бедренной кости совместно с ревизионным шарнирным эндопротезом позволило успешно выполнить первичное ТЭКС и добиться хорошего функционального результата при трехлетнем сроке наблюдения за пациенткой.
Заключение
Представленное клиническое наблюдение наглядно демонстрирует возможность успешного применения структурных аллотрансплантатов дистального метаэпифиза бедренной кости при обширных дефектах третьего типа или отсутствии метаэпифиза, что позволяет компенсировать имеющийся дефицит костной массы и достичь стабильной фиксации компонентов эндопротеза в среднесрочной перспективе.


