Пластическое закрытие торакостомы вертикальным лоскутом на прямой мышце живота: клинический случай
Автор: Золотых В.Г., Кайланич Е.А., Шалаев М.С., Петрачков А.О., Аветисян А.О., Яблонский П.К., Дубко А.И., Медведева К.Ю., Тюсенко А.Е.
Журнал: Juvenis scientia @jscientia
Рубрика: Клинические случаи
Статья в выпуске: 5 т.8, 2022 года.
Бесплатный доступ
В настоящее время сохраняется достаточно большое количество оперативных вмешательств как открытых, так и видеоторакоскопических на органах грудной клетки как при онкопатологии, туберкулезе легких, так и при различных гнойно-воспалительных и неспецифических заболеваниях легких и плевры. Однако следствием увеличения хирургической активности является возрастание числа послеоперационных осложнений, наиболее грозными из которых являются бронхоплевральные осложнения. Ведение пациентов с недостаточной герметичностью после резекции легкого - одна из наиболее распространенных проблем торакальной хирургии. При длительно сохраняющейся остаточной плевральной полости объемом более 1 / 3 гемиторакса, при неэффективности проводимых мероприятий по достижению аэростаза (смена активной и пассивной аспирации, пневмоперитонеум, химический плевродез), при отсутствии эффекта от закрытого дренирования, видеоторакоскопии и при дальнейшем развитии эмпиемы в настоящее время продолжает активно применяться торакостомия. Так, хирургическое лечение больных с ХОБЛ и эмфиземой легких нередко осложняется замедленным расправлением легкого, что иногда приводит к инфекционным осложнениям. Одним из них является эмпиема плевры, которая в данном клиническом случае осложнилась тяжелым остеомиелитом ребер, потребовавшим выполнения нескольких торакопластик с формированием торакостомы больших размеров. Лоскутная пластика является одним из методов закрытия подобных дефектов. В представленном клиническом случае выполнена пластика торакостомы правого гемиторакса вертикальным лоскутом на прямой мышце живота (VRAM-flap).
Эмпиема плевры, торакопластика, торакостома, пластическая хирургия, vram-лоскут
Короткий адрес: https://sciup.org/14126341
IDR: 14126341 | DOI: 10.32415/jscientia_2022_8_5_38-46
Plasty of a large through thoracic wall defect with the help of VRAM-flap: a clinical case
At present, there is a fairly large number of surgical interventions, both open and video-assisted thoracoscopic, on the chest organs in oncopathology and pulmonary tuberculosis, as well as in various pyoinflammatory and nonspecific diseases of the lungs and pleura. However, a consequence of the increase in surgical activity is an increase in the number of postoperative complications, the most severe of which are bronchopleural complications. The management of patients with inadequate sealing after lung resection is one of the most common problems in thoracic surgery. Thoracostomy is still actively used in patients with a long-term residual pleural cavity with a volume of more than 1 / 3 of the hemithorax, with the ineffectiveness of the measures taken to achieve aerostasis (change of active and passive aspiration, pneumoperitoneum, chemical pleurodesis), in the absence of the effect of closed drainage, videothoracoscopy, and with the further development of empyema. Thus, surgical treatment of lung pathology on the background of local infectious process and delayed lung expansion on the background of COPD is largely associated with the risk of complications. One of them is the empyema of the pleura, which, in this clinical case, was complicated by severe osteomyelitis of the ribs, requiring several thoracoplasties with the appearance of large thoracostomy. One of the methods for treatment of such defects is flap plastics. In the presented clinical case, thoracostomy surgery of the right hemitorax was performed with a vertical flap on the rectus abdominis (VRAM-flap).
Текст научной статьи Пластическое закрытие торакостомы вертикальным лоскутом на прямой мышце живота: клинический случай
Представлен случай успешного пластического закрытия торакостомы правой половины грудной клетки, сформированной после нескольких этапных торакопластик по поводу эмпиемы плевры с альвеолярно-плеврокожными свищами и остеомиелита ребер, которые возникли после атипичной резекции верхней доли правого легкого (по поводу новообразования, подозрительного в отношении онкопатологии) с замедленным расправлением легкого на фоне ХОБЛ в послеоперационном периоде [1–3].
Пациент 62 лет многократно находился на стационарном лечении в разных клиниках страны с 25.03.2016 по 08.09.2017 г.
ДИАГНОЗ
Основной: Хроническая эмпиема остаточной плевральной полости справа с альвеолярно-плеврокожными свищами. Торако-стома справа (состояние после атипичной резекции верхней доли правого легкого от 30.03.16; резекции III–IV ребер справа от 05.05.16 с формированием торакостомы; резекции передней грудной стенки и VI–VIII ребер справа, реторакостомии от 10.03.17; этапной торакопластики с резекцией задних отрезков II–VI ребер справа от 16.05.17, этапной торакопластики с резекцией VII–X ребер справа от 30.05.17).
Осложнения: Дыхательная недостаточность 2–3 ст.
Сопутствующий: ИБС. Атеросклероз аорты, створок клапанов сердца, миокардиодистрофия смешанного генеза. Атеросклеротический кардиосклероз. Пароксизмальная наджелудочковая экстрасистолия. ХСН I ст., 2 ФК. ХОБЛ, тяжелой степени. Буллезная эмфизема легких, диффузный пневмосклероз. Хроническое легочное сердце). Некротизирующий васкулит с гранулематозным компонентом с поражением легких и почек (гранулематоз Вегенера). Хронический вторичный пиелонефрит, латентное течение. ХПН I ст. Кисты левой почки. Анемия смешанного генеза.
Ахалазия кардии I ст. Раневое истощение. Дефицит массы тела. Астено-ипохондриче-ский синдром. Тревожно-ипохондрический синдром с суицидальными мыслями. Хроническая полифакторная анемия.
АНАМНЕЗ ЗАБОЛЕВАНИЯ
В феврале 2016 г. выявлен инфильтрат верхней доли правого легкого. Учитывая невозможность выполнения чрезбронхиаль-ной и трансторакальной биопсии, 30.03.16 г. выполнена атипичная резекция верхней доли правого легкого с целью уточнения диагноза. [3, 4]. Гистологическое заключение — некротизирующий васкулит (гранулематоз Вегенера). Диагноз подтвержден иммунофермент-ным анализом после осмотра ревматолога (антинейтрофильные цитоплазматические антитела (ANCA IgG) — титр 1:565), назначена терапия системного поражения соединительной ткани.
В послеоперационном периоде отмечено замедленное расправление легкого, выполнено повторное дренирование плевральной полости, активная аспирация, с положительными результатами [5]. Однако пациент самовольно покинул отделение с плевральным дренажом, с остаточной полостью в правом гемитораксе. При повторном обращении в связи с ухудшением состояния в виде нарастания интоксикации диагностирована эмпиема плевры с остеомиелитом ребер, 05.05.16 г. была выполнена резекция III–IV ребер справа с формированием торакостомы [6]. В дальнейшем лечился амбулаторно (рис. 1, 2).
В связи с ухудшением состояния поступил в стационар 28.02.17 г. При обследовании выявлена эмпиема правой плевральной полости, остеомиелит VI–VIII ребер справа. 10.03.17 г. пациенту выполнена резекция передней грудной стенки, VI–VIII ребер справа, реторакостомия, частичная торакопластика [3, 4].
При бактериологическом исследовании раневого отделяемого изначально высевалась Pseudomonas aeruginosa (степень
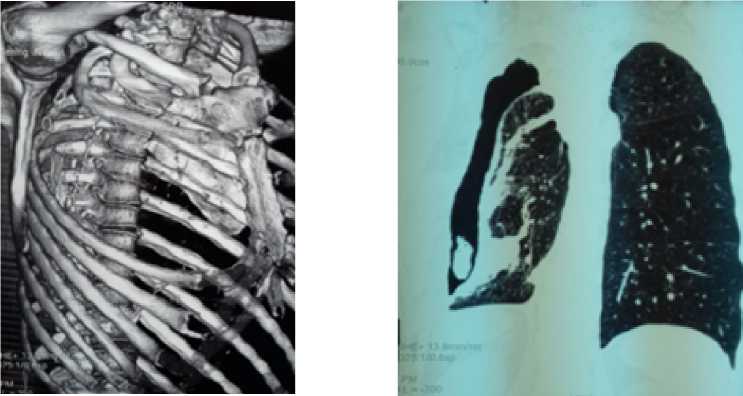
Рисунок 1. КТ-картина обширного сквозного дефекта грудной клетки с отсутствием ребер (реконструкция в костном режиме)
Рисунок 2. КТ-картина остаточной полости большого размера.
обсеменения 107 КОЕ/мл), чувствительная сначала к ванкомицину, доксициклину и амикацину, а в последующем — к полимиксину [7, 8]. Многократные посевы крови — роста не давали. В посеве мокроты — Streptococcus gordonii (степень обсеменения 106 КОЕ/мл), чувствительный к цефотаксиму, цефтази- диму, цефтриаксону, цефепиму, цефопера-зону/сульбактаму [9, 10].
После множественных этапных операций воспалительный процесс в плевре был купирован, свищи закрылись, края резецированных ребер без признаков остеомиелита. У пациента сохранялась торакостома со зна-
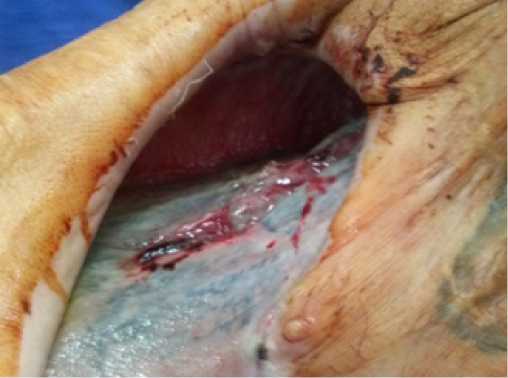
Рисунок 3. Остаточная полость больших размеров в задних отделах от купола плевральной полости до заднего ребернодиафрагмального синуса
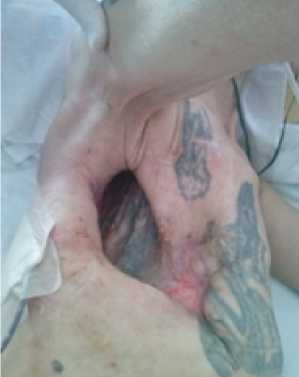
Рисунок 4. Общий вид зоны операции
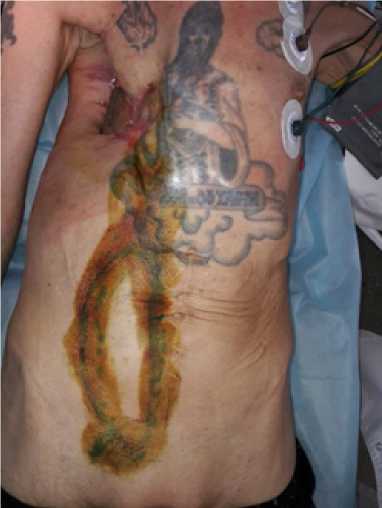
Рисунок 5. Разметка VRAM-лоскута перед операцией чительным дефектом грудной стенки, по краям которой фиксировалось легкое (рис. 3, 4). На всех этапах получал терапию гранулематоза. В динамике почечная недостаточность компенсирована.
Для попытки закрытия торакостомы пациент поступил в стационар 20.04.17 г.
При поступлении: в правой половине грудной клетки имеется торакостома больших размеров (около 30 х 20 см): отсутствуют ребра с III по VIII на протяжении от срединноключичной линии до задней подмышечной линии, края ее умеренно гиперемированы. Ткань легкого в фиброзной капсуле грязно-серого цвета, имеется линейный дефект данной капсулы в средних отделах протяженностью около 15 см, из которого выстоит ткань легкого темно-вишневого цвета (рис. 3).
С целью ликвидации торакостомы, с учетом инфекционного процесса в ее краях и отсутствия пластического материала в грудной стенке, было принято решение об отказе
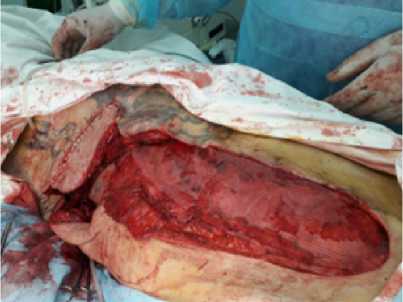
Рисунок 6. Этап операции. Лоскут перемещен на дефект, сетчатый имплантат уложен вме- сто лоскута от местной пластики и синтетических материалов в пользу пластического закрытия дефекта правой половины грудной клетки кожно-мышечным VRAM-лоскутом (vertical rectus abdominal muscle) (рис. 5) [11, 12]. 20.06.17 г. выполнена операция. Лоскут с вертикальным дизайном кожной площадки выделен на правой прямой мышце живота, в толще которой — анастомозирующие друг с другом aa. epigastricae profundae superior et inferior, мобилизован, перемещен по дуге ротации на дефект переднe-боковой поверхности грудной клетки. Точкой ротации была точка входа a. epigastrica profunda superior. Перед-
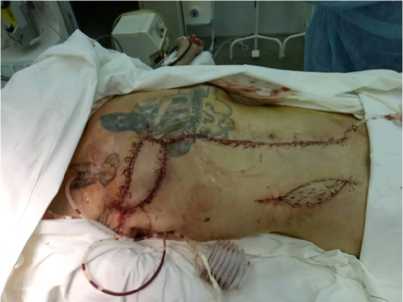
Рисунок 7. Пациент на момент окончания операции
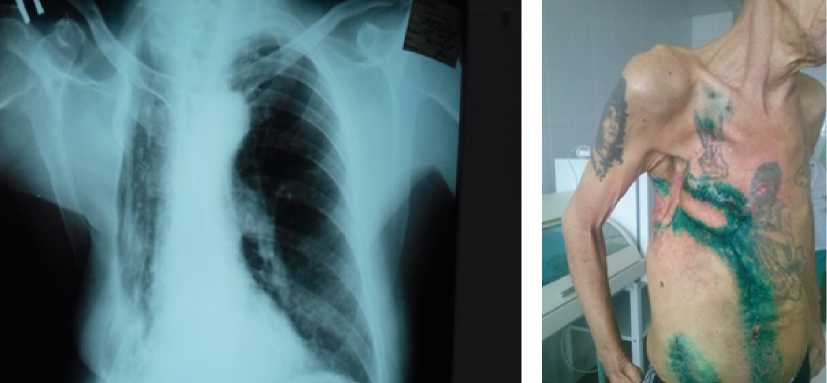
Рисунок 8. Пациент перед выпиской (внешний вид и обзорная рентгенограмма органов грудной клетки)
няя брюшная стенка укреплена сетчатым имплантатом (рис. 6, 7) [13, 14]. Дефект кожи над сетчатым имплантатом закрыт мостовидным лоскутом с боковой поверхности живота [15]. Остаточный дефект донорского ложа боковой поверхности живота закрыт перфорированным свободным полнослойным кожным лоскутом [16–18].
После продолжения лечения пациент выписан с выздоровлением по месту жительства. На данный момент пациент находится под наблюдением терапевта, хирурга и ревматолога в поликлинике по месту жительства. Получает терапию ХОБЛ и некротизирующего васкулита Вегенера. На рентгенограммах органов грудной клетки — остаточная полость не визуализируется (рис. 8.). УЗИ почек от 16.11.2018 г. — эхо-признаки уплотнения паренхимы почек, кист левой почки 15 и 20 мм, хронического воспалительного процесса в почках. Общий анализ мочи от 16.11.2018 г. — темно-желтая, прозрачная, удельный вес 1025, рН — кислая, белок 0,066 г/л, лейкоциты 5 в поле зрения, эритроциты 1–2 в поле зрения.
ЗАКЛЮЧЕНИЕ
Послеоперационные инфекционные осложнения остаются острой проблемой в торакаль- ной хирургии. Когда закрытие торакостомы при помощи различных способов торако-пластик неэффективно, выходом может быть пластика дистантным или свободным рева-скуляризированным лоскутом. В данном случае эффективным оказалось применение вертикального кожно-мышечного лоскута на прямой мышце живота (VRAM) с пластикой дефекта донорского ложа сетчатым имплантатом и местными тканями.
Финансирование: Авторы заявляют об отсутствии финансирования.
Список литературы Пластическое закрытие торакостомы вертикальным лоскутом на прямой мышце живота: клинический случай
- Вишневский А.А., Рудаков С.С., Миланов Н.О. Хирургия грудной стенки. Руководство для врачей М.: Видар, 2005. 312 с. [Vishnevskii AA, Rudakov SS, Milanov NO. Khirurgiyagrudnoistenki. Rukovodstvo dlya vrachei (Surgery of the chest wall. Guide for doctors). Moscow: Vidar, 2005. 312 p. (in Russ.)]
- Кармазановский Г.Г., Старостина Н.С., Косова И.А. КТ-семиотика гнойно-деструктивных процессов в грудной клетке: показания к хирургическому лечению. М.: Видар-М, 2012. 104 с. [Karmazanovskii GG, Starostina NS, Kosova IA. KT-semiotika gnoino-destruktivnykh protsessov v grudnoi kletke: pokazaniya k khirurgicheskomu lecheniyu (CT-semiotics of purulent-destructive processes in the chest: indications for surgical treatment). Moscow: Vidar-M, 2012. 104 p. (in Russ.)]
- Иванова В.Д., Яремин Б.И., Колсанов А.В., и др. Клинико-анатомическое обоснование операций на грудной стенке, молочной железе, плевре и легких. Самара: Офорт, СамГМУ, 2003. 130 с. [Ivanova VD, Yaremin BI, Kolsanov AV, et al. Kliniko-anatomicheskoe obosnovanie operatsii na grudnoi stenke, molochnoi zheleze, plevre i legkikh (Clinical and anatomical substantiation of operations on the chest wall, mammary gland, pleura and lungs). Samara: Ofort, SamGMU, 2003. 130 p. (in Russ.)]
- Печетов А.А., Грицюта А.Ю. Осложнения после анатомических резекций легких. Современное состояние проблемы (обзор литературы) // Поволжский онкологический вестник. 2017. № 4. С. 90-98. [Pechetov AA, Gritsyuta AY. Surgical complications after anatomical lungs respections. Review of literature. Povolzhskii onkologicheskii vestnik. 2017;(4):90-98. (in Russ.)].
- Шевченко А.А., Кошевой А.В., Кашкаров Е.А., и др. Хирургическая коррекция грудной стенки в лечении хронической неспецифической эмпиемы плевры с бронхоплевральными свищами // Якутский медицинский журнал. 2015. № 4(52). С. 110-111. [Shevchenko AA, Koshevoy AV, Kashkarov EA, et al. Surgical correction of chest wall in the treatment of chronic nonspecific pleural empyema with bronchopleural fistulas. Yakut medical journal. 2015;(4)52:110-111 (in Russ.)].
- Белоусов А.Е. Пластическая, реконструктивная и эстетическая хирургия. СПб.: Гиппократ, 1998. 744 с. [Belousov AE. Plasticheskaya, rekonstruktivnaya i esteticheskaya khirurgiya (Plastic, reconstructive and aesthetic surgery). Saint Petersburg: Gippokrat, 1998. 744 p. (in Russ.)]
- Котив Б.Н., Дзидзава И.И., Валиев Г.В., и др. Факторы, влияющие на выбор схемы антибактериальной терапии при эмпиеме плевры // Вестник Российской Военно-медицинской академии. 2020. № 2(70). С. 199-203. [Kotiv BN, Dzidzava II, Valiev GV, et al. Factors influencing the choice of antibiotic therapy regimen for pleural empyema. Bulletin of the Russian Military Medical Academy. 2020:2 (70):199-203. (in Russ.)].
- Гиллер Д.Б., Кесаев О.Ш., Ениленис И.И., и др. Диагностика и хирургическое лечение пострезекционной эмпиемы плевры с бронхиальным свищом и торакальным дефектом // Российский электронный журнал лучевой диагностики. 2022. Т. 12. № 1. С. 147-151. [Giller DB, Kesaev OSh, Enilenis II, et al. Diagnostics and surgical treatment of post-resection pleural empyema with bronchial fistula and chest wall defect. Russian Electronic Journal of Radiation Diagnostics. 2022;12(1):147-151. (in Russ.)].
- Куптель М.А., Татур А.А., Попов М.Н., и др. Лечебная тактика при острой эмпиеме плевры // В сборнике: Хирургия Беларуси на современном этапе. Материалы XVI съезда хирургов Республики Беларусь и Республиканской научно-практической конференции: в 2 частях. 2018. С. 250-253. [Kuptel MA, Tatur AA, Popov MN, et al. Therapeutic tactics in acute pleural empyema. In the collection: Surgery of Belarus at the present stage. Materials of the XVI Congress of Surgeons of the Republic of Belarus and the Republican Scientific and Practical Conference: in 2 parts. 2018:250-253. (in Russ.)].
- Валиев Г.В., Суборова Т.Н., Баринов О.В. Выбор схемы эмпирической антибактериальной терапии при эмпиеме плевры // Проблемы медицинской микологии. 2020. Т. 22. № 3. С. 56. [Valiev GV, Suborova TN, Barinov OV. Choice of empirical antibiotic therapy regimen for pleural empyema. Problems of Medical Mycology. 2020:22(3):56. (in Russ.)].
- Kuntscher MV, Mansouri S, Noack N, et al. Versatility of vertical rectus abdominis musculocutaneous flaps. Microsurgery. 2006;26(5):363-369. DOI: 10.1002/micr.20253
- Chang RR, Mehrara BJ, Hu QY, et al. Reconstruction of complex oncologic chest wall defects: a 10-year experience. Ann Plast Surg. 2004;52(5):471-479. DOI: 10.1097/01.sap.0000122653.09641.f8
- Okuda M, Go T, Yokomise H. Risk factor of bronchopleural fistula after general thoracic surgery: review article. Gen Thorac Cardiovasc Surg. 2017;65(12):679-685. DOI: 10.1007/s11748-017-0846-1
- Lesser T. Residual Pleural Space after Lung Resection. Zentralbl. Chir. 2019;27. DOI: 10.1055/a-0896-8748
- Fukui T, Matsukura T, Wakatsuki Y, Yamawaki S. Simple chest closure of open window thoracostomy for postpneumonectomy empyema: a case report. Surg Case Rep. 2019;5(1):53. DOI: 10.1186/s40792-019-0612-y
- Белов С.А., Григорюк А.А., Шаповалов А.С. Корригирующая торакопластика для достижения аэростаза после объемных резекций легких // Современные проблемы науки и образования. 2021. № 2. С. 160. [Belov SA, Grigoryuk AA, Shapovalov AS. Corrective thoracoplasty to achieve aerostasis after lung volume resections. Modern problems of science and education. 2021;(2):160. (in Russ.)].
- Пшениснов К.П. Курс пластической хирургии. Руководство для врачей в 2-х томах. Рыбинск: Рыбинский дом печати, 2010. [Pshenisnov KP. Kurs plasticheskoi khirurgii. Rukovodstvo dlya vrachei v 2kh tomakh (Course of plastic surgery. Guide for doctors in 2 volumes). Rybinsk: Rybinskii dom pechati, 2010. (in Russ.)].
- Liapakis IE, Korkolis D, Papadopoulos O, et al. Reconstruction of the chest wall. J BUON. 2008;13(2):185-191.


