Пластика медиальных коллатеральных связок первого плюснефалангового сустава. Клиническое наблюдение
Автор: Бобров Д.С., Лычагин А.В., Подлесная А.А., Якимов Л.А., Бабкова А.А., Мурдалов Э.Э., Артемов К.Д., Дрогин А.Р., Зейналов В.Т., Шубкина А.А.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Клинический случай
Статья в выпуске: 1 (55), 2024 года.
Бесплатный доступ
Введение: разработка эффективных методов лечения вальгусного отклонения первого пальца стопы или Hallux Valgus, которые обеспечивают долгосрочный воспроизводимый результат является актуальным вопросом в хирургии стопы.Наиболее перспктивными методами лечения в настоящее время являются комбинированные технологии воздействия на комплекс биомеханических изменений в топе, связанных с развитием вальгусной деформации первого пальца.Материалы и методы: в настоящем исследовании представлено клиническое наблюдение лечения пациентки О. 54 лет с вальгусным отклонением первого пальца стопы и варусным отклонением первой плюсневой кости. Пациентке была выполнена реконструктивная операция на стопе, остеотомия scarf, остеотомия Akin. Интраоперационно было выявлено значительное истончение капсулы и медиального связочного комплекса в тыльно-проксимальной части, отрыв от точки фиксации к головке 1 плюсневой кости. Выполнена пластика медиальных коллатеральных связок 1 плюснефалангового сустава. Период наблюдения составил 12 месяцев. На осмотрах проводили опрос, физикальный осмотр, исследование амплитуды движений, объективную оценку состояния пациента с помощью опросников VAS, SF-36 и AOFAS. Амплитуда разгибания (тыльное сгибание, дорсифлексия) в 1 плюснефаланговом суставе 90 градусов, амплитуда сгибания (подошвенное сгибание) 30 градусов.Результаты: До операции по VAS боль была оценена в 80 баллов, SF-36 в 35%, AOFAS в 59 баллов. После операции по всем опросникам получены значимые улучшения (VAS = 0, SF-36 = 95 и AOFAS = 100), также отмечается восстановление амплитуды движений плюснефалангового сустава. До операции угол между осью I и II плюсневыми костями (межплюсневый угол) 21° (IV степень), угол отклонения первого пальца стопы 50° (IV степень). На контрольных рентгенограммах через 3 месяца после операции и через год после операции углы вальгусного отклонения составили 8 градусов и межплюсневый 12 градусов, остались неизменны, отрицательной динамики не наблюдалось. Амплитуда разгибания (тыльное сгибание, дорсифлексия) в 1 плюснефаланговом суставе после операции составила 85 градусов, амплитуда сгибания (подошвенное сгибание) 15 градусов.
Медиальная коллатеральная связка первого плюснефалангового сустава
Короткий адрес: https://sciup.org/142241711
IDR: 142241711 | УДК: 617.3 | DOI: 10.17238/2226-2016-2024-1-62-68
Repair of the medial collateral ligaments of the first metatarsophalangeal joint. Clinical observation
Introduction: The development of effective methods for Hallux Valgus, that provide a long-term reproducible result is a pressing issue in foot surgery. Currently, combined techniques addressing the complex biomechanical changes associated with the development of Hallux valgus show the most promising results.
Текст научной статьи Пластика медиальных коллатеральных связок первого плюснефалангового сустава. Клиническое наблюдение
Вальгусное отклонение первого пальца стопы является одной из наиболее распространенных деформаций переднего отдела стопы [1]. Как правило, данная патология сочетается с варусным отклонением первой плюсневой кости, подвывихом сесамовидных костей, что в итоге приводит к боли в первом плюснефаланговом суставе и нарушению биомеханики ходьбы [2]. В научной литературе описано множество хирургических методик лечения данной патологии. Доказать превосходство какого-либо одного или комбинированного хирургического метода не удалось, поэтому, несмотря на многочисленные научные работы, общепринятый единый алгоритм лечения отсутствует [3]. Ожидаемая частота осложнений после реконструктивных операций, выполненных с целью коррекции вальгусного отклонения первого пальца стопы (Hallux Valgus) от 10% до 55% случаев [9]. Наиболее частые осложнения включают недоста- точную коррекцию или рецидив, чрезмерную коррекцию [4]. Диагностические критерии рецидива, приводимые в литературе, различны. В некоторых исследованиях порог диагностики угла вальгусного отклонения большого пальца стопы (hallux valgus angle (HVA)) составляет 20 градусов, в других - 15 градусов, а в третьих критерии диагностики вообще не описаны [5,6,7]. Распространенность рецидивов в литературе при наблюдении до 1 года варьирует от 14% до 59% [6,7,8].
В связи с этим, разработка эффективных методов лечения вальгусного отклонения первого пальца стопы, которые обеспечивают долгосрочный воспроизводимый результат лечения является актуальным вопросом в хирургии стопы.
В литературе наиболее часто описаны комбинированные методики лечения Hallux Valgus, которые включают в себя остеотомию и компоненты операции на мягких тканях (восстановление капсулы сустава, связочного аппарата, тенотомии, транспозиции сухожилий мышц).
В данном клиническом случае рассмотрена важность комбинированного метода лечения вальгусного отклонения первого пальца стопы, проанализирована его успешность и проведена оценка результатов лечения. Это клиническое наблюдение подчеркивает значимость выбора наиболее подходящего и эффективного метода с учетом индивидуальных особенностей пациента с целью улучшения качества жизни и восстановления нормальной функции стопы.
Цель исследования
Улучшить результаты хирургического лечения пациентов с вальгусным отклонением первого пальца с помощью комбинированного метода лечения (остеотомия и пластика медиальных коллатеральных связок).
Материалы и методы
В клинику обратилась Пациентка О, 54 лет, с жалобами на хроническую боль, дискомфорт при ношении обуви и ограничение амплитуды движений в большом пальце стопы, деформацию оси первого пальца стопы. Установлен диагноз: “Плосковальгусная деформация стопы. Вальгусная деформация первого пальца стопы. Варусная деформация первой плюсневой”.
В результате физикального обследования на рентгенограмме определяется вальгусное отклонение 1 пальца стопы (рисунок 1). Угол между осью I и II плюсневыми костями (межплюсне-вый угол) 21° (IV степень), угол отклонения первого пальца стопы 50° (IV степень).
Амплитуда разгибания (тыльное сгибание, дорсифлексия) в 1 плюснефаланговом суставе 90 градусов, амплитуда сгибания (подошвенное сгибание) 30 градусов.
Определяется I тип эластичности стопы (легкое, без сопротивления сближение головок с формированием поперечного свода). Локальный статус: определяется уменьшение продольной и поперечной арок стопы, снижение высоты свода. Клинически при осмотре выявлена вальгусная деформация осей первого пальца стопы и варусная первой плюсневой кости. Определяется боль при пальпации в проекции головки 1 плюсневой кости.
Для объективной оценки функции стопы использовались наиболее распространенные шкалы и опросники: VAS (visual analog scale, визуальная аналоговая шкала), SF-36 (Health status survey, оценка качества жизни), AOFAS (American Orthopedic Foot and Ankle Society, шкала Американского ортопедического общества стопы и голеностопного сустава.
По VAS боль была оценена в 80 баллов, SF-36 в 35%, AOFAS в 59 баллов. При диагностике после тщательной оценки состояния было выявлено дегенеративное повреждение медиальных коллатеральных связок первого плюснефа-лангового сустава.
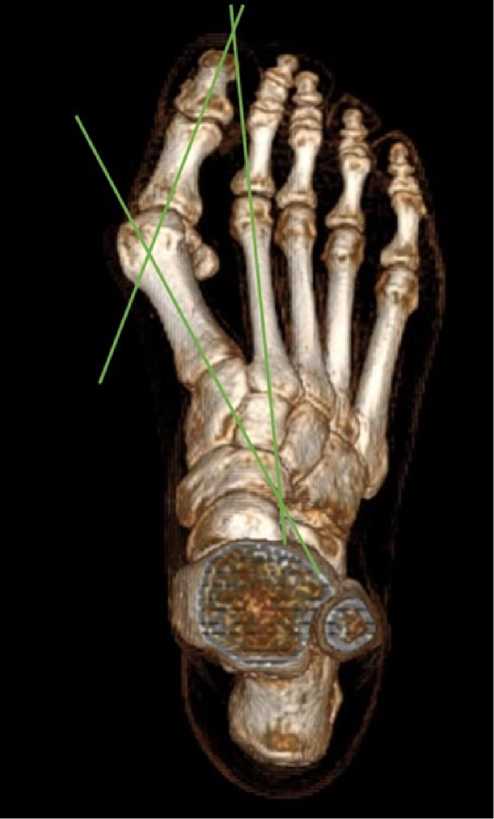
Рисунок 1. МСКТ стопы до операции с измерением углов:Угол между осью I и II плюсневыми костями (межплюсневый угол) 21° (IV степень), угол вальгусного отклонения первого пальца стопы 50° (IV степень)
Хирургическая техника:
Послойно разрезом длиной около 5 см по внутренней поверхности стопы осуществлен доступ к первому плюсне-фаланговому суставу и плюсневой кости. Выявлена нестабильность 1 плюснефалангвого сустава, разрыв медиальной коллатеральной связки, подвывих проксимальной фаланги первого пальца и сесамовидных костей (в положении 7 по классификации Харди-Клепхем; 3 степень по шкале Илдирима (Yildirim) [10]). Выявлен разрыв медиальных коллатеральных связок с отрывом от проксимальной точки фиксации к головке первой плюсневой кости . Определяется удлинение, истончение и перерастяжение капсулы сустава. Иссечена слизистая сумка,выполнено удаление остеофита по медиальной поверхности первой плюсневой кости (операция Шеде). Вы- явлен артроз плюснефалнгового сустава 1 ст. с истончением хрящевой поверхности в тыльных и медиальных отделах головки 1 плюсневой кости. Произведена корригирующая остеотомия Scarf первой плюсневой кости. Введена направляющая спица и канюлированным сверлом сформированы каналы для винтов. Выполнена фиксация костных фрагментов канюлированными безголовчатыми винтами.
Выполнено восстановление медиальных коллатеральных связок с рефиксацией с помощью анкерной системы в точке нормального анатомического прикрепления связок и капсулы первого плюснефалангового сустава (Рисунок 2).
Выполнена остеотомия Akin проксимальной фаланги 1 пальца с фиксацией канюлированным винтом.
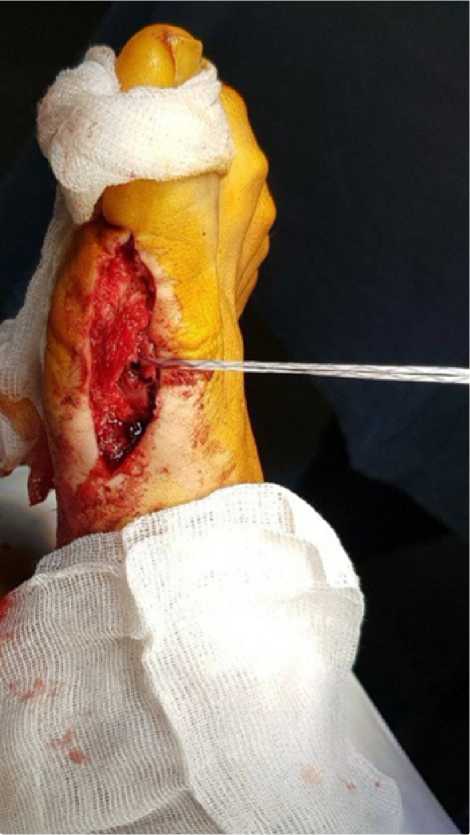
Рисунок 2. Анатомическое восстановление медиальной коллатеральной связки с рефиксацией в точке нормального анатомического прикрепления.
В послеоперационном периоде пациентка была под наблюдением специалистов и прошла реабилитацию, включая физическую терапию и рекомендации по ношению специальной послеоперационной обуви.
Через 3-4 месяца после операции пациентка вернулась к занятиям спортом и обычной ежедневной нагрузке, через 9 месяцев возобновила ношение обуви на каблуке.
Контрольная рентгенограмма показала удовлетворительное положение имплантов (винтов), нормальную ось первого пальца (рисунок 3). Клинически нестабильность в 1 плюсне-фаланговом суставе отсутствовала, а оценка по шкале AOFAS составила 100 баллов, по шкале VAS 0 баллов, согласно SF-36 = 95%. Через год после операции пациентка вернулась к обычной жизни ( в том числе спортивные нагрузки).
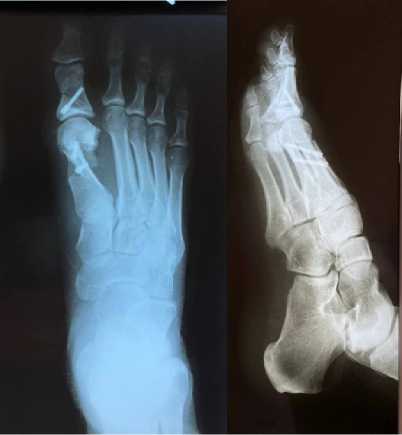
А
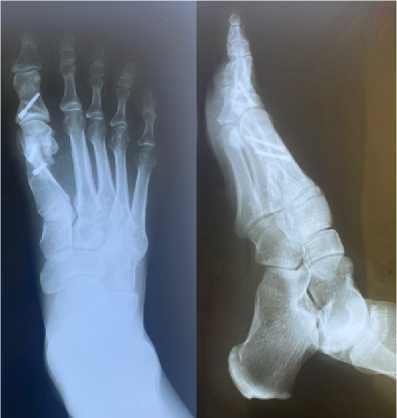
Б
Рисунок 3. Контрольная рентгенограмма стопы на следующий день после операции (А); через 1 год с момента операции (Б).
Амплитуда разгибания (тыльное сгибание, дорсифлексия) в 1 плюснефаланговом суставе после операции составила 85 градусов, амплитуда сгибания (подошвенное сгибание) 15 градусов.
На контрольных рентгенограммах через 3 месяца после операции и через год после операции углы вальгусного отклонения составили 8 градусов и межплюсневый 12 градусов, остались неизменны, отрицательной динамики не наблюдалось.
Обсуждение
В литературе встречается описание медиального связочного аппарата первого плюснефалангового сустава состоящего из медиальной плюсне-сесамовидной связки и медиальной плюснефаланговой связки [11]. Началом этих связок является медиальная поверхность головки первой плюсневой кости. Медиальная плюснефаланговая связка располагается дистальнее этого начала и прикрепляется к основанию проксимальной фаланги. Плюсне-сесамовидная связка берет начало плантарно и входит в плантарную пластинку (рисунок 3) [12]. В других источниках литературы медиальная связочная структура описана как одна связка, имеющая V-образное строение и состоящая из двух порций [12,17,18].
METATARSOPHALANGEAL JOINT
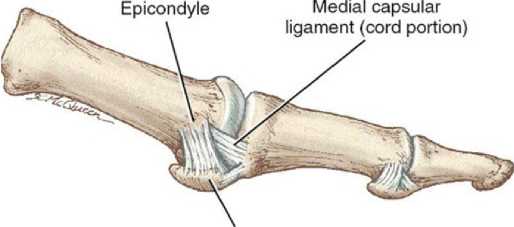
Plantar plate and sesamoids
Рисунок 3. Опубликовано в журнале Journal of Bone and Joint Surgery, британский том, 1954 г. Медиальная коллатеральная связка (Medial capsular ligament)[16].
В литературе описаны случаи повреждения медиальных коллатеральных связок, чаще это острая травма (спортсмены, танцоры), клиническая картина обусловлена болью, отеком и приобретенным вальгусным отклонением первого пальца стопы.[18,19] Первый плюснефаланговый сустав (ПФ1) важен для нормальной функции стопы и выдерживает вес, в восемь раз превышающий вес тела (при интенсивных физических нагрузках во время занятий спортом). Первый (ПФ1) включает костные и хрящевые поверхности, а также комплекс поддерживающих структур, включая сухожилия дорсальных разгибателей, коллатеральные связки и комплекс подошвенных связок [13].
При повреждении медиальных коллатеральных связок возможна фиксация к кости анкерными системами.
Фиксация мышц и сухожилий анкерными системами является стандартной распространенной техникой.
Использование анкера усиливает капсулу и защищает коррекцию на начальном этапе [14].
Заключение
Результаты этого клинического случая показывают улучшение состояния пациента: уменьшение боли, восстановление функции стопы и увеличение комфорта при ношении обуви. Этот случай подчеркивает важность комбинированного метода лечения Hallux Valgus, который позволяет достичь оптимальных результатов для пациентов, страдающих от данной патологии [15].
Данный клинический случай также подчеркивает необходимость индивидуального подхода к выбору метода лечения, с учетом его медицинской истории и особенностей.
После успешного проведения комбинированного метода лечения Hallux Valgus, пациентка регулярно наблюдался согласно установленным срокам для оптимального восстановления.
Важно отметить, что комбинированный метод, включающий в себя как остеотомию, так и восстановление капсулы, является и позволяет решать не только костные деформации, но и восстанавливать анатомические структуры, обеспечивающие нормальную биомеханику и опорную функцию первого пальца стопы [20,21]. Важен выбор правильной точки ротации первого плюснефалангового сустава, который определяется на основании анатомических ориентиров и остаточных волокон медиальных коллатеральных связок.
Комбинированный метод лечения Hallux Valgus (с пластикой медиальных коллатеральных связок) остается одним из важных инновационных подходов в ортопедической хирургии, и его успешное применение в данном клиническом случае подчеркивает эффективность данного метода.
Список литературы Пластика медиальных коллатеральных связок первого плюснефалангового сустава. Клиническое наблюдение
- Zirngibl B, Grifka J, Baier C, Götz J. Hallux valgus : Ätiologie, diagnostische und therapeutische Prinzipien [Hallux valgus : Etiology, diagnosis, and therapeutic principles]. Orthopade. 2017 Mar;46(3):283-296. German. doi: 10.1007/s00132-017-3397-3. PMID: 28251259.
- Fournier M, Saxena A, Maffulli N. Hallux Valgus Surgery in the Athlete: Current Evidence. J Foot Ankle Surg. 2019 Jul;58(4):641-643. doi: 10.1053/j.jfas.2018.04.003. Epub 2018 Nov 15. PMID: 30448185.
- Arbab D, Wingenfeld C, Frank D, Bouillon B, König DP. Distaler Weichteileingriff am Großzehengrundgelenk bei Hallux-valgus-Deformität [Distal soft-tissue procedure in hallux valgus deformity]. Операционная Ортопедическая травматология. 2016 апрель; 28 (2): 128-37. Немецкий. doi: 10.1007/s00064-015-0406-8. Epub 2015, 22 июля. PMID: 26199033.
- Monteagudo M, Martínez-de-Albornoz P. Management of Complications After Hallux Valgus Reconstruction. Foot Ankle Clin. 2020 Mar;25(1):151-167. doi: 10.1016/j.fcl.2019.10.011. Epub 2019 Nov 29. PMID: 31997742.
- Coetzee JC, Resig SG, Kuskowski M, et al. The Lapidus procedure as salvage after failed surgical treatment of hallux valgus: a prospective cohort study. J Bone Joint Surg Am. 2003;85(1):60-65
- Park CH, Lee WC. Recurrence of hallux valgus can be predicted from immediate postoperative non-weight bearing radiographs. J Bone Surg Am. 2017;99(14):1190-1197.
- Pentikainen I, Ojala R, Ohtonen P, Piippo J, Leppilahti J. Preoperative radiological factors correlated to long-term recurrence of hallux valgus following distal chevron osteotomy. Foot Ankle Int. 2014;35(12):1262-1267
- Young KW, Lee HS, Park SC. Modified proximal scarf osteotomy for hallux valgus. Clin Orthop Surg. 2018;10(4):479- 483.
- Lee KT, Park YU, Jegal H, et al. Deceptions in hallux valgus: what to look for to limit failures. Foot Ankle Clin 2014;19:361–70.
- Kim Y, Kim JS, Young KW, Naraghi R, Cho HK, Lee SY. A New Measure of Tibial Sesamoid Position in Hallux Valgus in Relation to the Coronal Rotation of the First Metatarsal in CT Scans. Foot Ankle Int. 2015 Aug;36(8):944-52. doi: 10.1177/1071100715576994. Epub 2015 Mar 26. PMID: 25813535.
- Sarrafian, S. Syndesmology, ch. 4. In Anatomy of the Foot and Ankle, Descriptive, Typographic and Functional, 2nd ed., p. 215, J. B. Lippincott Co., Philadelphia, 1983
- Douglas DP, Davidson DM, Robinson JE, Bedi DG. Rupture of the medial collateral ligament of the first metatarsophalangeal joint in a professional soccer player. J Foot Ankle Surg. 1997 Sep-Oct;36(5):388-90. doi: 10.1016/s1067-2516(97)80042-7. PMID: 9356919.
- Hallinan JTPD, Statum SM, Huang BK, Bezerra HG, Garcia DAL, Bydder GM, Chung CB. High-Resolution MRI of the First Metatarsophalangeal Joint: Gross Anatomy and Injury Characterization. Radiographics. 2020 Jul-Aug;40(4):1107-1124. doi: 10.1148/rg.2020190145. Epub 2020 May 15. PMID: 32412828; PMCID: PMC7337226
- Gould JS, Ali S, Fowler R, Fleisig GS. Anchor enhanced capsulorraphy in bunionectomies using an L-shaped capsulotomy. Foot Ankle Int. 2003 Jan;24(1):61-6. doi: 10.1177/107110070302400110. PMID: 12540084
- Карданов А.А., Загородний Н.В., Макинян Л.Г., Лукин М.П. Наш опыт хирургического лечения вальгусного отклонения первого пальца стопы посредством остеотомии SCARF. Травматологи и ортопедия России, 2008, ном. 2, стр. 437–431. [Kardanov A. A., Zagorodnii N. V., Makinian L. G., Lukin M. P. Nash opyt khirurgicheskogo lecheniia val’gusnogo otkloneniia pervogo pal’tsa stopy posredstvom osteotomii SCARF [Our experience of hallux valgus surgical treatment by scarf osteotomy]. Travmatologiia i ortopediia Rossii [Traumatology and orthopedics Russia], 2008, no. 2, pp. 437–431. ]
- The Journal of Bone and Joint Surgery 1954: Vol 36A Index. Publisher Journal of Bone and Joint Surgery, Inc. Collection pub_journal-ofbone- and-joint surgery; sim_microfilm; periodicals
- Fabeck LG, Zekhnini C, Farrokh D, Descamps PY, Delincé PE. Traumatic hallux valgus following rupture of the medial collateral ligament of the first metatarsophalangeal joint: a case report. J Foot Ankle Surg. 2002 Mar-Apr;41(2):125-8. doi: 10.1016/s1067-2516(02)80037-0. PMID: 11995833.
- Christopher R. Hood JR, DPM, AACFAS1*, Jason R. Miller, DPM, FACFAS2: Post traumatic hallux valgus – a rupture of the medial collateral ligament; The Foot and Ankle Online Journal 9 (1): 3; doi: 10.3827/faoj.2016.0901.0003
- Fernandez A, Basselerie H, Assabah B, Ancelin D. Post traumatic medial instability of the MTP1 joint and ensuing surgical reconstruction: A case report. Foot Ankle Surg. 2022 Jan;28(1):134-137. doi: 10.1016/j.fas.2021.02.003. Epub 2021 Feb 5. PMID: 33674194.
- А.А.Карданов, Н.В.Загородний, М.П.Лукин, Л.Г.Макинян Модифицированная операция МакБрайда в хирургическом лечении Hallux valgus: возможности и ограничения. Вестник травматологии и ортопедии имени Н.Н.Приорова. 2007;4:61-65 [A.A.Kardanov, N.V.Zagorodnii, M.P.Lukin, L.G.Makinyan Modifitsirovannaya operatsiya MakBraida v khirurgicheskom lechenii Hallux valgus: vozmozhnosti I ogranicheniya. UVestnik travmatologii i ortopedii imeni N.N.Priorova. 2007;4:61-65]
- Истомина И.С., Кузьмин В.И., Левин А.Н. Оперативное лечение поперечного плоскостопия, hallux valgus //Вестн. травматол. ортопед. 2000; (1):55-60. [Istomina I.S., Kuz’min V.I., Levin A.N. Operativnoe lechenie poperechnogo ploskostopiya, hallux valgus //Vestn. travmatol. ortoped. 2000; (1):55-60.]


