Пластика век и периорбитальной области свободным кожным лоскутом
Автор: Пахомова Р.А., Клименко К.В., Артамонова К.В., Гришина Н.Т., Портнова Е.В.
Журнал: Московский хирургический журнал @mossj
Рубрика: Пластическая хирургия
Статья в выпуске: 2 (88), 2024 года.
Бесплатный доступ
Введение. Блефаропластика занимает одну из ведущих позиций в пластической хирургии. Особенно актуальной становится функциональная блефаропластика в связи проведением специальной военной операции, которая в разы увеличила посттравматические рубцовые изменения век после получения минно-взрывных, огнестрельных и ожоговых травм лица. Одним из хирургических методов лечения является эксцизия патологической рубцовой ткани с одномоментной пластикой дефекта свободным кожным лоскутом.Целью работы является сравнение результатов блефаропластики, применяемой для коррекции дефектов века и периорбитальной области, в зависимости от зоны забора используемых свободных лоскутов.Материалы и методы. В проспективное клиническое исследование были включены 52 пациента, которым в период с 2020 по 2023 годы была выполнена блефаропластика свободным кожным лоскутом.Результаты и обсуждение. Положительные функциональные и эстетические результаты зависят от исходного состояния рубцово-измененной зоны, механизма получения травматического повреждения, а также от зоны забора аутодермального лоскута.Заключение. Блефаропластика свободным лоскутом, дающая хорошие ближайшие и отдаленные результаты. Оптимальным пластическим материалом по нашим наблюдениям является аутодермальный лоскут из ретроаурикулярной зоны и зоны промежности. Несмотря на хорошие результаты, необходимо продолжение поиска наилучших методов блефаропластики для снижения риска возникновения осложнений.
Блефаропластика, свободный лоскут, аутодермальный лоскут
Короткий адрес: https://sciup.org/142241733
IDR: 142241733 | УДК: 617.77-007.57 | DOI: 10.17238/2072-3180-2024-2-77-82
Eyelid and periorbital area plastic surgery with a free skin flap
Introduction. Blepharoplasty occupies one of the leading positions in plastic surgery. Functional blepharoplasty is becoming especially relevant in connection with a special military operation, which significantly increased post-traumatic scarring of the eyelids after receiving mine-explosive, gunshot and burn injuries to the face. One of the surgical methods of treatment is the excision of pathological scar tissue with simultaneous repair of the defect with a free skin flap.The aim of the work is to compare the results of blepharoplasty used to correct defects in the eyelid and periorbital region, depending on the sampling zone of the free flaps used.Materials and methods. A prospective clinical study included 52 patients who underwent blepharoplasty with a free skin flap between 2020 and 2023.Results and discussion. Positive functional and aesthetic results depend on the initial state of the scar-altered zone, the mechanism of traumatic injury, as well as on the zone of intake of the autodermal flap.Conclusion. Blepharoplasty with a free flap, which gives good immediate and long-term results. According to our observations, the optimal plastic material is an autodermal flap from the retroauricular zone and the perineal zone. Despite the good results, it is necessary to continue the search for the best blepharoplasty methods to reduce the risk of complications.
Текст научной статьи Пластика век и периорбитальной области свободным кожным лоскутом
Блефаропластика занимает одну из ведущих позиций в пластической хирургии.
Под блефаропластикой принято понимать хирургическое вмешательство, направленное на устранение дефектов век и периорбитальной зоны.
Впервые операции на веках встречаются в древнеиндийских медицинских трактатах 400 лет до нашей эры. В X в. Авиценна описал применение операций на веках для улучшения зрительного обзора у пациентов. В европейской медицине применение блефаропластики датируется концом 18 – началом 19 веков [1]. Современные аспекты блефаропластики были описаны во второй половине 20 века и нашли свое применение в эстетической хирургии, применяемой и в настоящее время [2–3].
Однако помимо эстетической блефаропластике все сильнее увеличивается потребность в блефаропластики функциональной. Последняя становится особенно актуальной в связи проведением специальной военной операции, которая в разы увеличила посттравматические рубцовые изменения век после получения минно-взрывных, огнестрельных и ожоговых травм лица [4].
Проведенные исследования в области посттравматических рубцовых изменений периорбитальной области показали, что с увеличением срока посттравматического периода увеличивается плотность рубца, его эхогенность и смещение окружающих тканей век, что усугубляет как косметический дефект, так и физиологические нарушения [5–6].
Для улучшения эффективности блефаропластики необходимо проводить количественные измерения изменений в глазной щели [7–8].
Расширения области применения блефаропластики привело к поиску новых и оптимальных методов данной операции. Реалии настоящего времени вызывают значительный рост необходимости проведения блефаропластики по поводу рубцовых деформаций век и периорбитальной зоны.
Показания к выполнению подобных операций носят не только и не столько эстетический характер, но главным образом физиологический. Нарушение анатомического строения века приводит к слезотечению, сужению полей зрения у больных, развитию кератита [9].
Серьезной проблемой блефаропластики является функциональная и косметическая реабилитация пациентов с рубцовыми деформациями век и периорбитальной области [10–11]. Это обусловлено вторичным рубцовым сокращением трансплантата. Одним из хирургических методов лечения является эксцизия патологической рубцовой ткани с одномоментной пластикой дефекта свободным кожным лоскутом [12].
Целью работы является сравнение результатов блефаропла-стики, применяемой для коррекции дефектов века и периорбитальной области, в зависимости от зоны забора используемых свободных лоскутов.
Материалы и методы
В проспективное клиническое исследование были включены 52 пациента, которым в период с 2020 по 2023 годы была выполнена блефаропластика свободным кожным лоскутом. Количество лиц мужского пола составило 36 человек (69%), женского – 16 (31%). Возраст пациентов 22–48 (35) лет.
Причинами обращения за хирургической помощью явились рубцовые изменения век и периорбитальной области вследствие травматического повреждения век, ожоговой стриктуры, злокачественные опухоли (табл. 1).
Таблица 1
Причины выполнения блефаропластики
The reasons for performing blepharoplasty
Table 1
|
количество больных/ number of patients |
% |
|
|
минно-взрывная травма/ mine explosion injury |
8 |
15 |
|
огнестрельная травма/ gunshot injury |
18 |
35 |
|
ожоговая травма/burn injury |
24 |
46 |
|
злокачественная опухоль/ malignant tumor |
2 |
4 |
|
итого/ total |
52 |
100 |
У 28 человек отмечалось рубцовое изменение одного века (верхнего или нижнего), из них у 12 – двустороннее поражение, у 10 – одностороннее обоих век. Лагофтальм в различной степени отмечался у 44 пациентов (табл. 2).
Таблица 2
Локализация рубцовых изменений
Localization of scarring
Table 2
|
количество больных/ number of patients |
% |
Лагофтальм/ Lagophthalmos |
|
|
верхнее веко/upper eyelid |
18 |
36 % |
16 (36 %) |
|
нижнее веко/lower eyelid |
10 |
20 % |
2 (5 %) |
|
двустороннее по-ражение/bilateral lesion |
12 |
24 % |
7 (16 %) |
|
верхнее и нижнее веко/ upper and lower eyelid |
10 |
20 % |
19 (43 %) |
|
итого/ total |
50 |
100 % |
44 (100 %) |
Степень лагофтальма варьировалась от 4 до 13 мм.
Двум пациенткам была выполнена операция удаления база-лиомы с последующей пластикой кожного дефекта свободным лоскутом (рис. 1).
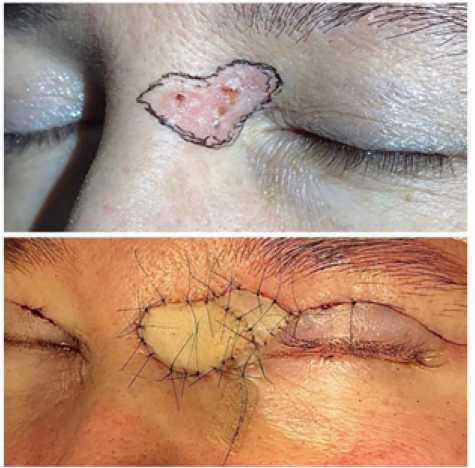
Рис. 1. Пластика свободным кожным лоскутом после удаления базалиомы
Fig. 1. Plastic surgery with a free skin flap after removal of basal cell carcinoma
Забор кожного лоскута для пластики производился в основном из заушной области и области промежности (табл. 3).
Таблица 3
Локализация забора кожного лоскута для пластики
Table 3
Localization of skin flap sampling for plastic surgery
|
количество больных/ number of patients |
% |
|
|
заушная зона/behind the ear |
28 |
54 % |
|
зона промежности/perineal area |
16 |
31 % |
|
передняя брюшная стенка/ anterior abdominal wall |
6 |
11,5 % |
|
предплечье/forearm |
2 |
3,5 % |
|
итого/ total |
52 |
100 % |
Выбор данных зон основывался на достаточном «резервном» количестве ткани в этих зонах. В связи с этим при заборе большого кожного лоскута не создается выраженного натяжения ткани и, как следствие, нет опасности развития краевого некроза шва. Кроме того, локализация рубца после забора трансплантата малозаметна из-за локализации последнего.
Преимущество лоскута из заушной области заключается еще и в совпадении окраски кожного покрова с периорбитальной областью, чем достигается наилучший косметический эффект оперативного вмешательства.
Для получения оптимальных результатов все кожные лоскуты во избежание натяжения трансплантированного кожного лоскута в период рубцевания и уплотнения ткани все лоскуты пришивались с «избытком». В послеоперационном периоде проводилась иммобилизация века и применялись асептические гидроколлоидные повязки и дозированная компрессия трансплантата.
Результаты и обсуждение
В ближайшем послеоперационном периоде у всех 52 пациентов не было отмечено осложнений. Приживление лоскута к 7-м суткам отмечалось в 100 % случаев. При этом трансплантат имел исходные размеры, цвет трансплантата практически не отличался от окружающих тканей. У 1 пациента после ожоговой травмы был отмечен краевой некроз кожи с последующим заживлением вторичным натяжением.
В течение 1,5–2 месяцев сохранялась эритема рубца, которая исчезла после облитерации вновь сформированного сосудистого русла.
При обследовании через 3 месяца у всех прооперированных больных отмечено приживление пересаженного свободного лоскута, лагофтальм не отмечался, не было натяжения лоскута и рубцовой деформации. У двух пациентов отмечено появление гиперпигментации трансплантированного лоскута.
При обследовании через 6 месяцев у трех больных отмечен лагофтальм 1 мм, не вызывающий физических и косметических проблем.
При обследовании через год у 43 (83 %) пациентов достигнут положительный результат, у которых не отмечено рубцовой деформации оперированной зоны, выворота века, выраженных рубцовых деформаций. Лагофтальм от 1 до 2 мм отмечен у 6 (11 %) пациентов. У 2 (4 %) больных отмечено истончение кожного лоскута. У 1 (2 %) пациента возникли выраженные рубцовые изменения, потребовавшие повторного оперативного вмешательства. Слезотечения из оперированного глаза не было зарегистрировано ни у одного пациента (табл. 4).
Таблица 4
Отдаленные результаты блефаропластики свободным лоскутом
Table 4
Long-term results of blepharoplasty with a free flap
|
через 3 ме-сяца/after 3 months |
через 6 ме-сяцев/after 6 months |
через 12 месяцев/ after 12 months |
итого/ total |
|
|
Выворот века/ Eversion of the century |
– |
– |
– |
– |
|
Истончение кожного лоскута/ Thinning of the skin flap |
– |
– |
2 |
2 |
|
Лагофтальм/ Lagophthalmos |
– |
3 |
6 |
6 |
|
Слезотечение/ Lacrimation |
– |
– |
– |
– |
|
Рубцовая деформация/ Scarring |
– |
– |
1 |
1 |
|
Гиперпигментация/ Hyperpigmentation |
2 |
2 |
6 |
6 |
Через 2 года после операции выраженные рубцовые изменения с уменьшением площади трансплантата были отмечены у 2 пациентов. Лагофтальм наблюдался у 8 пациентов, однако он не превышал 1 мм. Гиперпигментация присутствовала у 5 больных, однако это не вызывало эстетического неудобства. Слезотечения не отмечал ни один из пациентов.
Необходимо отметить, что наилучшие результаты операции как в ближайшем, так и в отдаленном послеоперационных периодах зависели от зоны забора трансплантата. При заборе свободного кожного лоскута из ретроаурикулярной области и из области промежности не было получено ни одного осложнения. Наибольшее количество осложнений было получено при заборе аутодермального лоскута с предплечья (табл. 5).
Таблица 5
Количественная оценка послеоперационныхо сложнений в зависимости от зоны забора аутодермотрансплантата
|
ретроаурику-лярная зона/ retroauricular zone |
промежность/ perineum |
передняя брюшная стенка/ anterior abdominal wall |
предплечье/ forearm |
|
|
Истончение кожного лоскута/ Thinning of the skin flap |
– |
– |
1 |
1 |
|
Лагофтальм/ Lagophthalmos |
– |
– |
2 |
4 |
|
Рубцовая деформация/ Scarring |
– |
– |
– |
2 |
|
Гиперпигментация/ Hyperpigmentation |
– |
– |
1 |
4 |
Резюмируя все вышесказанное необходимо отметить, что положительные функциональные и эстетические результаты зависят от исходного состояния рубцово-измененной зоны, механизма получения травматического повреждения, а также от зоны забора аутодермального лоскута.
Заключение
Реалии настоящего времени вызывают значительный рост необходимости проведения блефаропластики по поводу рубцовых деформаций век и периорбитальной зоны. Показания к выполнению подобных операций носят не только и не столько эстетический характер, но главным образом физиологический. Нарушение анатомического строения века приводит к слезотечению, сужению полей зрения у больных, развитию кератита.
В связи с этим продолжается поиск новых оптимальных методов оперативного лечения рубцовых деформаций. Одним из таких методов является блефаропластика свободным лоскутом, дающая хорошие ближайшие и отдаленные результаты.
Оптимальным пластическим материалом по нашим наблюдениям является аутодермальный лоскут из ретроаурикулярной зоны и зоны промежности.
Несмотря на хорошие полученные результаты исследования, необходимо продолжение поиска наилучших методов блефа-
Пахомова Регина Александровна – доктор медицинских наук, руководитель кафедры пластической и реконструктивной хирургии ФГБОУ ВО «Росбиотех». 125080, Россия, Москва, Волоколамское шоссе дом 11, e-mail: ,
Клименко Константин Владимирович – врач-пластический хирург, старший преподаватель кафедры пластической и реконструктивной хирургии ФГБОУ ВО «Росбиотех». 125080, Россия, Москва, Волоколамское шоссе дом 11,e-mail: kklimenko777@ ,
Артамонова Кристина Викторовна – врач-пластический хирург, ООО «Клиника реконструктивной хирургии Revitalife». 119361, Россия, Москва, ул. Большая Очаковская, дом 31,e-mail: ,
Гришина Натэла Тенгизовна – врач-пластический хирург, ООО «Клиника реконструктивной хирургии Revitalife». 119361, Россия, Москва, ул. Большая Очаковская, дом 31, e-mail: ,
Портнова Екатерина Вячеславовна – врач-пластический хирург, ООО «Клиника реконструктивной хирургии Revitalife». 119361, Россия, Москва, ул. Большая Очаковская, дом 31, e-mail: ,
Pakhomova Regina Alexandrovna – Doctor of Medical Sciences, Head of the Department of Plastic and Reconstructive Surgery, Ros-biotech, 11 Volokolamsk Highway, Moscow, 125080, Russia, e-mail: ,
Klimenko Konstantin Vladimirovich – plastic surgeon, Senior lecturer of Department of Plastic and Reconstructive Surgery, Rosbio-tech Federal State Budgetary Educational Institution. 125080, Russia, Moscow, 11 Volokolamsk Highway, e-mail: ,
ПЛАСТИЧЕСКАЯ ХИРУРГИЯ / PLASTIC SURGERY
Список литературы Пластика век и периорбитальной области свободным кожным лоскутом
- Казанцев А.Д., Казанцева Э.П., Алексеев И.Б. Блефаропластика: исторические аспекты, терминология и современные представления. Клиническая офтальмология, 2022.Том 22. № 2. С.127-131.
- Hong Gao, Dan Wu, Xiang Jie, ZheYuan Hu, WenJun Zhang, Lie Zhu, XiaoHai Zhu. Global Research Trends and Perspectives of Blepharoplasty: A 20-Year Bibliometric Analysis Based on Web of Science. Aesthetic Plast Surg., 2023, Apr; № 47(2), рр. 654-665.
- Park K.S., Park D.D. Objective Outcome Measurement After Upper Blepharoplasty: An Analysis of Different Operative Techniques. Aesthetic Plast Surg., 2017, Feb; № 41(1), рр. 64-72.
- Епифанов С.А., Крайнюков П.Е., Матвейкин С.В., Крайнюкова Л.А. Методологические аспекты формирования клинико-анатомической классификации минно-взрывных ранений лица. Вестник Национального медико-хирургического Центра им. Н.И. Пирогова, 2023. Т. 18. № 1. С 44-50
- Филатова И.А., Киселева Т.Н., Луговкина К.В., Шеметов С.А., Павленко Ю.А. Взаимосвязь клинических проявлений и ультразвуковых характеристик посттравматических рубцовых изменений век. Российский офтальмологический журнал, 2022. № 15(1). С. 72-77. https://doi.org/10.21516/2072-0076-2022-15-1-72-77
- Rodrigues C., Carvalho F., Marques M. Upper Eyelid Blepharoplasty: Surgical Techniques and Results-Systematic Review and Meta-analysis. Aesthetic Plast Surg., 2023, Oct; № 47(5), рр. 1870-1883.
- Луцевич Е.А. Функциональный и косметический аспекты эстетической блефаропластики. Материалы VIII Съезда офтальмологов России. М., 2005. С. 651.
- Белоусов А.Е. Влияние характеристик тканей лица на вероятность развития некоторых осложнений при пластике нижних век. Анналы пластической, реконструктивной и эстетической хирургии, 2006. № 4. С. 50-51.
- Егорова Э. В., Гущина М. Б., Терещенко А. В., Молоткова И. А. Морфологическое обоснование повышения эффективности восстановительных операций с использованием свободной кожной пластики в лечении различных деформаций век и окружающих зон. Анналы пластической, реконструктивной и эстетической хирургии, 2005. № 2. С. 18-24.
- Нураева А.Б. Результаты реконструктивной хирургии рубцовых деформаций нижнего века. Медицинский вестник Башкортостана, 2017. Том 12. № 2 (68). С. 117-119.
- Банщиков П.А., Егоров В.В., Смолякова Г.П. Совершенствование методов одноэтапной реконструктивно-восстановительной хирургии при рубцовых дефектах век. Саратовский научно-медицинский журнал, 2020. Том 16. № 2. С. 578-583.
- Лузьянина В.В., Уткина Е.С., Сорокин Е.Л. Оценка клинической эффективности пластики свободным кожным лоскутом рубцовых деформаций век и периорбитальной области. Вестник ОГУ, 2010. № 12. С. 135-138.


