Пневмомедиастинум, пневмоторакс и эмпиема плевры у пациентов с COVID-19
Автор: Ясногородский О. О., Насиров Ф. Н., Яковлев А. А., Боблак Ю. А., Талдыкин И. М., Кернер Д. В., Хусаинова Н. Р.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клиническая хирургия в условиях пандемии SARS-CoV-2
Статья в выпуске: 1 (83), 2023 года.
Бесплатный доступ
Введение. С момента начала распространения Covid-19 появились публикации, касающиеся пневмомедиастинума на фоне коронавирусной инфекции, но данные в них недостаточны. Пневмомедиастинум на фоне распространения Covid-19 может быть источником серьезной озабоченности для клиницистов.Цель исследования - представить данные о новых нередких наблюдениях пневмомедиастинума, сочетающихся с пневмотораксом и гидропневмотораксом у пациентов с Covid-19, с различными клиническими проявлениями и течением, а также определить тактику лечения.Материалы и методы. Проведено исследование результатов лечения 5301 больных с Covid-19 в возрасте от 19 до 104 лет. Пневмомедиастинум подтверждался компьютерной топографией. Все пациенты с пневмотораксом, пневмо-гидротораксом и эмпиемой плевры дренированы с использованием дренажной системы «Pleuracan» (B.Braun) либо силиконовых дренажей с последующей активной аспирацией.Результаты. Пневмомедиастинум ни в одном случае не потребовал каких-либо вмешательств, на фоне проводимого лечения ситуация разрешалась самостоятельно, по мере резорбции воздуха. При пневмотораксе осуществляли активную аспирацию до полного расправления легкого с достижением надежного герметизма, от шести суток до двух недель. Умерли все 26 пациентов с пневмотораксом, находившиеся на ИВЛ, однако ни в одном случае пневмоторакс не явился непосредственной причиной смерти.Заключение. Пневмомедиастинум, особенно в сочетании с пневмотораксом, может осложнить течение тяжелой коронавирусной инфекции. Сочетание с пневмотораксом требует дренирования плевральной полости, в то же время, пневмомедиастинум нуждается лишь в консервативном ведении. Во всех случаях следует выбирать наименее травматичные и наиболее безопасные способы коррекции.
Пневмомедиастинум, эмпиема плевры, пневмоторакс, covid-19
Короткий адрес: https://sciup.org/142237465
IDR: 142237465 | УДК: 616-089-06 | DOI: 10.17238/2072-3180-2023-1-9-17
Pneumomediastinum, pneumothorax and pleural empyema in patients with COVID-19
Introduction. Since the beginning of the spread of Covid-19, publications have appeared regarding pneumomediastinum against the background of coronavirus infection, but the data in them are insufficient. Pneumomediastinum against the background of the spread of Covid-19 can be a source of serious concern for clinicians.The aim of the study is to present data on new, frequent observations of pneumomediastinum, combined with pneumothorax and hydropneumothorax in patients with Covid-19, with various clinical manifestations and course, as well as to determine treatment tactics.Materials and method. A study of the treatment results of 5301 patients with Covid-19, aged 19 to 104 years. Pneumomediastinum was confirmed by computed tomography. All patients with pneumothorax, pneumo-hydrothorax and empyema pleura were drained using the Pleuracan drainage system (B.Braun) or silicone drains, followed by active aspiration.Results. Pneumomediastinum did not require any interventions in any case, against the background of the treatment, the situation was resolved independently, as the air resorbed. In pneumothorax, active aspiration was carried out until the lung was completely straightened to achieve reliable sealing, from six days to two weeks. All 26 patients with pneumothorax who were on mechanical ventilation died, but in no casepneumothorax was the direct cause of death.Conclusion. Pneumomediastinum, especially in combination with pneumothorax, can complicate the course of severe coronavirus infection. Combination with pneumothorax requires drainage of the pleural cavity, at the same time, the pneumomediastinum needs only conservative management. In all cases the least traumatic and safest methods of treatment should be chosen.
Текст научной статьи Пневмомедиастинум, пневмоторакс и эмпиема плевры у пациентов с COVID-19
Эмфизема средостения или пневмомедиастинум определяется, как присутствие воздуха в средостении. Большинство случаев вызвано травмой – случайной, насильственной или ятрогенной, однако некоторые возникают без видимой причины и называются «спонтанными». Частота спонтанной эмфиземы средостения среди госпитализированных пациентов, колеблется, по различным данным от 0,02 [5] до 0,003 %. На самом деле они не являются действительно спонтанными, так как обычно вызваны внезапным повышением внутриаль-веолярного и внутрибронхиального давления из-за кашля, чихания, рвоты, при родах или пробе Вальсальвы (повышение внутрибронхиального и внутриальвеолярного давления при энергичном выдохе при закрытой голосовой щели) [4, 5]. Некоторые из них были связаны с употреблением кокаина [6], курением марихуаны [7], тестированием функции легких [8] и астмой [9]. Способствующие факторы включают пневмото- ракс и перфорацию трахеи, бронхов или пищевода. Случаи, в которых этиология пневмомедиастинума ясна – такие, как пневмомедиастинум, связанный с травмой, перфорацией полых органов, ятрогенными травмами, инфекциями и хирургическими операциями – не считаются спонтанным пневмомедиастину-мом. Впервые он был описан Луисом Хамманом в 1939 году [15], поэтому его еще называют синдромом Хаммана. Первичные жалобы включают ретростернальную боль, иррадиирующую в сторону шеи или спины, порой – нехватку воздуха. Клиническими признаками являются дисфагия (одинофагия), дис-фония, одышка, подкожная эмфизема, отсутствие сердечной тупости при перкуссии и синдром Хаммана (хруст, треск или бульканье, синхронные с биением сердца при аускультации). Патофизиология этого состояния основана на существовании градиента давления между альвеолами и интерстицием легких – эта разница давления может привести к разрыву альвеол и последующему выходу воздуха в интерстиций. Как только воздух попадает в легочный интерстиций, он стремится в сторону хилума и средостения по градиенту давления между периферией легкого и средостением [12]. При большом градиенте давления происходит разрыв альвеол, что позволяет воздуху проникать в перибронхиальные и периваскулярные пространства и достигать средостения (так называемый эффект Маклина) [12–14]. С момента начала распространения Covid-19 появились публикации, касающиеся ПМ на фоне коронавирусной инфекции, однако они ограничены небольшим количеством наблюдений [1, 2].
Цель исследования состоит в том, чтобы представить некоторые данные о новых, нередких наблюдениях пневмо-медиастинумов, порой сочетающихся с пневмотораксом и гидропневмотораксом у пациентов с Covid-19, c различными клиническими проявлениями и течением, а также определить предпочтительную тактику лечения.
Материал и методы исследования
В период с апреля 2020 по апрель 2021 г., в Университетскую клиническую больницу № 4 Первого Московского Государственного Медицинского Университета им. И.М. Сеченова, госпитализирован 5301 больной с Covid-19, в возрасте от 19 до 104 лет, среди которых было 2632 мужчины и 2669 женщин (табл. 1).
Таблица 1
Общее число госпитализированных, распределение по полу и возрасту
Table 1
Total number of hospitalized, sex and age distribution
|
Возраст Age |
19–30 |
31–40 |
41–50 |
51–60 |
61–70 |
71–80 |
81–90 |
91–104 |
Всего Total |
% |
|
Мужчин Men |
67 |
198 |
261 |
564 |
666 |
530 |
316 |
30 |
2632 |
49,6 |
|
Женщин Women |
56 |
161 |
397 |
440 |
608 |
565 |
400 |
42 |
2669 |
50,4 |
|
Итого: Total |
123 |
359 |
658 |
1004 |
1274 |
1095 |
716 |
72 |
5301 |
100 |
Сравнив все возрастные группы по полу, можно сделать продолжительностью жизни, то в группе «41–50» вызывает вывод, что они статистически значимо различаются (р<0,0001). интерес.
На основании рисунка 1 можно заметить, что в возрастных группах «19–30», «31–40», «51–60» и «61–70» больше мужчин, а в группах «71–80», «81–90», «91–104» и «41–50» больше женщин. Если в группах 71+ преобладание женщин объясняется
Сравнивая возрастные группы, можно заключить, что группа «41–50» статистически значимо отличается от группы «19–30» (р=0,0023), группы «31–40» (р<0,0001), группы «51–60» (р<0,0001), группы «61–70» (р<0,0001) и группы «71–80» (р=0,0004).
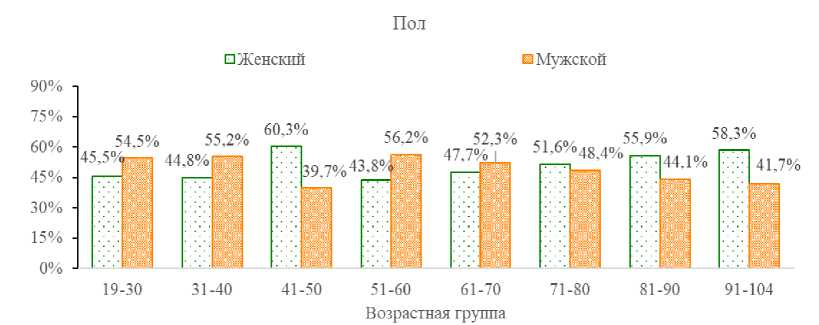
Рис. 1. Распределение исследуемых по полу внутри возрастных групп
Fig. 1. Distribution of subjects by sex within age groups
Среди всех, находившихся на лечении по поводу Covid-19, пневмомедиастинум, в сочетании с пневмотораксом или гидротораксом, возник у 163 (3,1 %) пациентов (65 женщин и 98 мужчин, в возрасте от 38 до 85 лет). Пневмомедиастинум наблюдали у 45 больных, пневмомедиастинум в сочетании с пневмотораксом – у 86, в сочетании с двусторонним пневмотораксом – у 10, с пневмотораксом и гидротораксом – у 19, пневмомедиастинум и эмпиему плевры – у 3.
Основные первичные субъективные и объективные признаки пневмомедиастинума и пневмоторакса представлены в таблице 2.
Таблица 2
Первичные жалобы и клинические признаки
Primary complaints and clinical signs
Table 2
|
Ретростернальная боль с иррадиацией в сторону шеи или спины Retrosternal pain with irradiation towards the neck or back |
120 (73,6 %) |
|
Ощущение нехватки воздуха Feeling short of air |
55 (33,7 %) |
|
Кашель Сough |
47 (28,8 %) |
|
Диспноэ (одышка) Dyspnea |
55 (33,7 %) |
|
Дисфагия (одинофагия) Dysphagia |
110 (67,5 %) |
|
Дисфония (ринофония) Dysphonia |
160 (98 %) |
|
Подкожная эмфизема Subcutaneous emphysema |
123 (75,5 %) |
|
Пневмоторакс Pheumothorax |
66 (40,5 %) |
|
Двусторонний пневмоторакс |
10 (6,1 %) |
|
Пневмо-гидроторакс Bilateral pneumothorax |
22 (13,5 %) |
|
Эмпиема плевры Empyema pleura |
3 (1,8 %) |
|
Пневмоперикард Pneumopericardium |
15 (9,2 %) |
|
Тахикардия Tachycardia |
126 (77,3 %) |
|
Гипотензия Hypotension |
64 (39,2 %) |
|
Температура Fever |
15 (9,2 %) |
|
Синдром Хаммана Hamman syndrome |
127 (78 %) |
Очевидно, наиболее частой жалобой пациентов являлась боль в груди и ощущение нехватки воздуха, а среди клинических проявлений – дисфагия, дисфония, ринофония (гнусавость), тахикардия, подкожная эмфизема, обычно в области шеи и передней поверхности грудной клетки и синдром Хаммана.
Подавляющее большинство пациентов (123) с развившимся пневмомедиастинумом, находились на неинвазивной вспомогательной вентиляции CPAP (Continuous Positive Airway Pressure) в режиме начального давления 7,0 и лечебного давления от 10 до 10,8 см вод. ст., ПТ возник у 26, находившихся на искусственной вентиляции легких и у 40 – на спонтанной вентиляции.
Основным методом подтверждения пневмомедиастинума и пневмоторакса являлась компьютерная томография, в процессе лечения и с целью контроля выполняли рентгенографию или рентгеноскопию. С учетом выраженных изменений в легких, обусловленных Covid-19 (от 70 до 90 %), мы не проводили дополнительных исследований (эзофагография, бронхоскопия), отчетливо представляя основную причину возникшей ситуации.
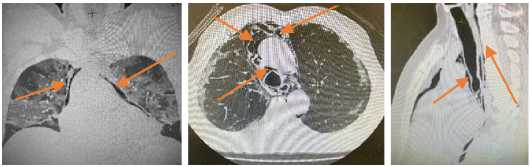
а б в
Рис. 2 (а, б, в). Компьютерная томография грудной клетки пневмомедиастинума у больного 45 лет – отчетливо прослеживается субфасциальная диссекция анатомических структур средостения воздухом Fig. 2 (a, b, c). Computed tomography of the chest of the pmneumomediastinum in a 45-year-old patient - subfascial dissection of the anatomical structures of the mediastinum with air is clearly traced
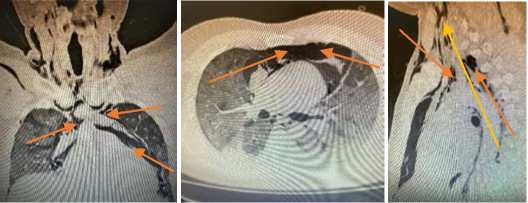
б
в
Рис. 3 (а, б, в). Компьютерная томография грудной клетки – пневмомедиастинум, в сочетании с пневмотораксом слева и подкожной эмфиземой, преимущественно в области шеи, у больного 38 лет Fig. 3 (a, b, c). Computed tomography of the chest - pneumomediastinum, in combination with pneumothorax on the left and subcutaneous emphysema, mainly in the neck, in a 38-year-old patient
Все пациенты с пневмотораксом, пневмо-гидротораксом и эмпиемой плевры дренированы с использованием дренажной системы «Pleuracan» (B.Braun) либо силиконовых дренажей, диаметром 3 мм, с последующей активной аспирацией. Пнев-момедиастенум во всех случаях не требовал какого-либо вмешательства, при этом динамического наблюдения, как правило, было вполне достаточно.
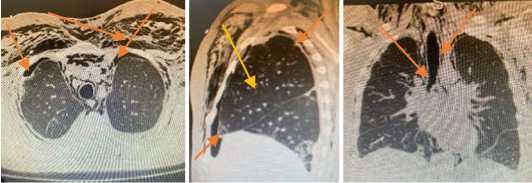
а б в
Рис. 4 (а, б, в). Компьютерная томография грудной клетки – пневмомедиастинум, в сочетании с двусторонним пневмотораксом и подкожной эмфиземой у больного 54 лет Fig. 4 (a, b, c). Chest computed tomography -pneumomediastinum, combined with bilateral pneumothorax and subcutaneous emphysema in a 54-year-old patient
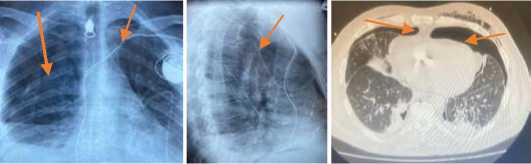
б
Рис. 5 (а, б, в). Рентгенограммы в прямой и боковой проекции, компьютерная томография грудной клетки – двусторонний ПТ у больного 53 лет
Fig. 5 (a, b, c). Radiographs in direct and lateral projection, computed tomography of the chest - bilateral PT in a 53-year-old patient
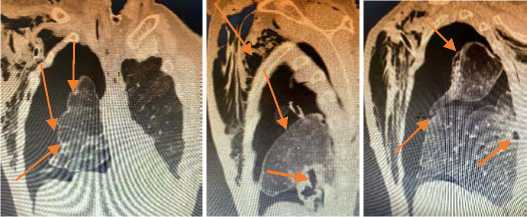
а б в
Рис. 6 (а, б, в). Компьютерная томография грудной клетки – пневмоторакс (подкожная эмфизема на фоне дренирования плевральной полости), обусловленный деструкцией легочной ткани в базальных сегментах у больного 70 лет
Fig. 6 (a, b, c). Computed tomography of the chest - pneumothorax (subcutaneous emphysema against the background of drainage of the pleural cavity), caused by the destruction of pulmonary tissue in the basal segments in a 70-year-old patient
Результаты
В исследовании речь идет о пневмомедиастинуме и пневмотораксе, ассоциированными с Covid -19. Разумеется – это не спонтанно возникшие осложнения. Учитывая известные механизмы их развития, по-видимому, следует иметь ввиду значительные изменения интерстиция, обусловленные тромбозом мелких сосудов и бактериальной инфекцией. Как мы уже отмечали выше, пневмомедиастинум ни в одном случае не потребовал каких-либо вмешательств, на фоне проводимого лечения ситуация разрешалась самостоятельно, по мере резорбции воздуха. При пневмотораксе осуществляли активную аспирацию, в подавляющем большинстве случаев, до полного расправления легкого с достижением надежного герметизма, от шести суток до двух недель. Умерли все 26 пациентов с пневмотораксом, находившиеся на ИВЛ, однако ни в одном случае пневмоторакс не явился непосредственной причиной смерти – все имели обширное (более 90 %) двустороннее поражение легких с прогрессирующей полиорганной недостаточностью. У пациентов с пневмотораксом обычно не шла речь о каком-либо вмешательстве, кроме дренирования и аспирации и лишь в одном случае (рис. 6 – а, б, в), при очевидной деструкции легочной ткани в нижней доле, массивном сбросе воздуха по дренажу и отсутствии тенденции к реэкспансии легкого, возникли показания к вмешательству.
С учетом возраста, сопутствующих заболеваний и объема поражения легких, было решено воздержаться от торакоскопической операции – выполнена временная эндоскопическая окклюзия нижнедолевого бронха с применением специального клапана (рис. 7), обеспечивающего создание гиповентиляции пораженной зоны легкого с сохранением дренажной функции блокированного бронха [3].
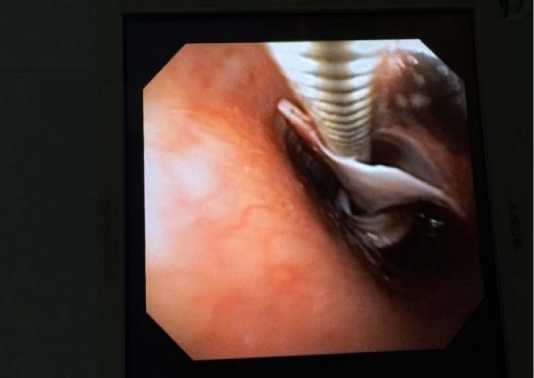
Рис. 7. Эндоскопическая установка клапана-обтуратора в нижнедолевой бронха (фибробронхоскопия)
Fig. 7. Endoscopic installation of the obturator valve in the lower lobe bronchus (fibrobronchoscopy)
Временная окклюзия бронха позволила добиться герме-тизма, легкое расправилось, клапан удален через семь суток, дренаж – на десятый день. При эмпиеме плевры проводили активную аспирацию с фракционной санацией, дренажи удалены в сроки от 10 до 18 дней при полной реэкспансии легкого и облитерации полости.
Таблица 3
Летальность (распределение по возрасту)
Mortality (age distribution)
Table 3
|
Возраст Age |
19–30 |
31–40 |
41–50 |
51–60 |
61–70 |
71–80 |
81–90 |
91–104 |
Всего Total |
|
Госпитализировано Hospitalized |
123 |
359 |
658 |
1004 |
1274 |
1095 |
716 |
72 |
5301 |
|
Умерло Died |
0 (0,00%) |
5 (1,39%) |
16 (2,43%) |
40 (3,98%) |
80 (6,28%) |
123 (11,23%) |
134 (18,72%) |
24 (33,33%) |
422 (7,96%) |
На основании критерия Хи-квадрат можно заключить, что есть статистически значимая разница по летальности пациентов разных возрастных групп (р<0,0001). Из диаграммы 2 видно, что с возрастом летальность увеличивается от 0, в возрастной группе «19–30», до 33,3 % в группе «91–104».
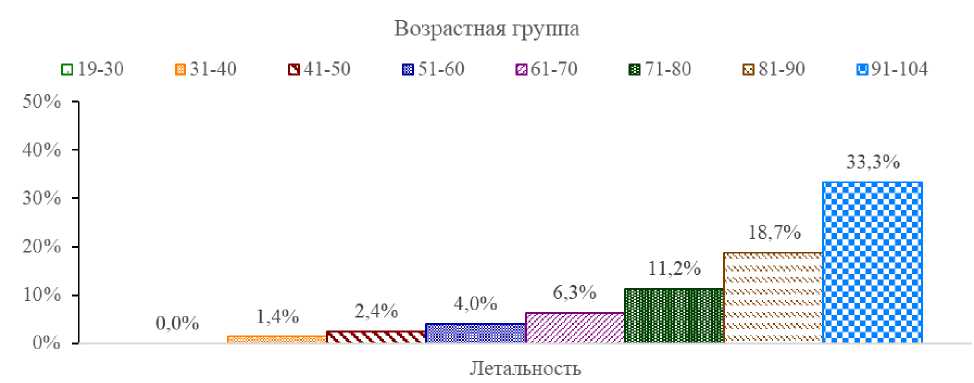
Рис. 8. Летальность среди пациентов разных возрастных групп
Fig. 8. Mortality among patients of different age groups
В таблице 3 приведены данные о летальности во всех исследуемых возрастных группах – максимальное количество госпитализированных пациентов прослеживается в возрасте от 51 до 80 лет, летальность преобладает в наиболее уязвимых группах, от 71 до 104 лет.
Обсуждение
Если пневмомедиастинум, до появления Covid-19, считался редкой клинической находкой – от 0,02 [5] до 0,003 % [10], то в настоящее время (3,1 % по нашим данным) он часто вызывает серьезную озабоченность, особенно в случаях сочетания с прочими осложнениями ковидного поражения легких. Дис-регуляторная активация моноцитарных фагоцитов, развитие генерализованного тромбоза микроциркуляторного русла, патологическая репарация, прогрессирующий внутриальве-олярный и интерстициальный фиброз – основные звенья патоморфогенеза Covid-19 интерстициальной пневмонии [11]. Наиболее распространённым в научных кругах, является мнение, что пневмомедиастинум возникает в результате разрыва терминальных альвеол, локализующихся в корне сегмента или доли, прилежащих к охватывающей сегментарные сосуды и бронхи рыхлой клетчатке. Разрыву стенки альвеолы способствует повышение внутриальвеолярного давления, что может наблюдаться при бронхоспазме, в том числе рефлекторном, кашле, дефекации, физической нагрузке. Кроме того, разрыву альвеолярной стенки могут способствовать изменения, возникающие при интерстициальных заболеваниях легких [10]. Воздух, поступающий из повреждённых альвеол, распространяется по градиенту давления вдоль сосудов и бронхов в сторону ворот легких, а затем в средостение. Распространение воздуха именно в направлении от повреждённых альвеол в сторону средостения (эффект Macklin) происходит потому, что давление в средостении ниже, чем на периферии лёгких. Проникнувший в средостение воздух может распространяться субфасциально на клетчаточные пространства шеи, мягкие ткани грудной клетки, в полость перикарда, а в некоторых случаях (в зависимости от его количества) – в забрюшинное клетчаточное пространство. Вследствие диссекции воздухом тканей заглоточного клетчаточного пространства и скопления воздуха под слизистой оболочкой задней стенки ротоглотки возможно появление ринофонии – гнусавости.
Мы не наблюдали случаев, так называемого «злокачественного пневмомедиастинума», описанного Macklin M.T. и Macklin C.C. [12] , характеризующегося одышкой, цианозом, набухшими венами на шее, быстрым малообъемным пульсом и гипотензией, имитирующего тампонаду сердца, что обусловлено нарастающей компрессией органов средостения и тонкостенных магистральных вен, угнетением сердечной деятельности из-за уменьшения венозного притока крови к сердцу, быстро прогрессирующей легочно-сердечной недостаточностью, что требует неотложного вмешательства с целью декомпрессии [1]. При прорыве воздуха через париетальную или висцеральную плевру развивается пневмоторакс, порой двусторонний, что мы и наблюдали в десяти случаях (рис. 4 а, б, в).
В контексте тяжелого респираторного заболевания, обусловленного Covid-19, патогенез пневмомедиастинум, очевидно, обусловлен разрывом альвеол, вторичным по отношению к баротравме, связанной с механической вентиляцией легких, из-за высокого давления, необходимого для поддержания адекватной оксигенации. Действительно, баротравма является признанным осложнением ИВЛ. Причиной также может быть повреждение мембранозной стенки трахеи в момент интубации.
Основным диагностическим тестом при ПМ является обычная рентгенография грудной клетки. Пневмомедиастинум имеет множественные рентгенологические признаки, включая полосу гиперпрозрачности, параллельную левой стороне сердечного контура, с тонкой рентгеноконтрастной линией, указывающей на приподнятую медиастинальную плевру, прозрачные линии в средостении, простирающиеся к шее, и воздух, окружающий анатомические структуры. Наличие подкожной эмфиземы, особенно в области шеи и груди, связано с вышеупомянутыми признаками у значительного числа пациентов. Порой обычная рентгенография оказывается малоинформативной, и, как от- мечает Kaneki Т. и соавторы, до 30 % пациентов с пневмомедиа-стинумом имеют нормальную рентгенограмму, поэтому авторы рекомендуют выполнение КТ грудной клетки. Несмотря на то, что во всех описанных нами случаях причина осложнения была ясна и проведение дополнительных исследований (бронхоскопия, эзофагоскопия, контрастное исследование пищевода) не имело смыла, все-таки (подспудно) следует иметь ввиду перикардит, острый коронарный синдром, тромбоэмболию легочной артерии, повреждение трахеи и синдром Boerhaave.
Заключение
Особенности патогенеза поражения легких при тяжелой коронавирусной инфекции, на фоне выраженной гипоксемии, отека интерстиция, тромбоза сосудов микроциркуляторного русла, увеличивают риск механического повреждения ткани легких на фоне CPAP (Continuous Positive Airway Pressure)
и ИВЛ, с развитием различных вариантов баротравмы: пневмомедиастинума, пневмоторакса, пневмоперикарда.
КТ грудной клетки является золотым стандартом диагностических тестов, способных выявить пневмомедиастинум у пациентов даже с небольшим количеством воздуха в средостении.
Существует три основных подхода к лечению пневмоме-диастинума: покой, оксигенотерапия и обезболивание при необходимости – клинические проявления постепенно исчезают, а рентгенологические признаки регрессируют.
Чтобы минимизировать риск баротравмы, очевидно, пациентов следует вести в максимально безопасных условиях, с продуманными режимами вентиляции, как на СPAP, так и на ИВЛ.
Во всех случаях, сопровождающихся развитием описываемых осложнений, так или иначе, мы вынуждены выбирать наименее травматичные и наиболее безопасные способы коррекции.
Список литературы Пневмомедиастинум, пневмоторакс и эмпиема плевры у пациентов с COVID-19
- Полянцев А.А., Панин С.И., Котрунов В.В. Пневмомедиастинум у больных с коронавирусной инфекцией (COVID-19). Хирургия. Журнал им. Н.И. Пирогова, 2021. № 5. С. 20-24. https://doi.org/10.17116/hirurgia202105120
- Лестева Н.А., Адиева Е.В., Лесина С.С., Айбазова М.И., Абрамов К.Б., Себелев К.И., Кондратьев А.Н. Пневмомедиастинум на фоне коронавирусной пневмонии. Клинические наблюдения. Вестник анестезиологии и реаниматологии, 2021. Т. 18, № 3. С. 23-29. https://doi.org/10.21292/2078-5658-2021-18-3-23-29
- Левин А.В., Цеймах Е.А., Бродер И.А., Швецов И.В. Применение клапанного бронхоблокирования и видеоторакоскопии в комплексном лечении пиопневмоторакса. Эндоскопическая хирургия, 2011. Т. 17. № 2. С. 14-17.
- Sutherland F., Campanella C. Pneumomediastinum during spontaneous vaginal delivery. Ann. Thorac. Cardiovasc. Surg., 2002, vol.73, pp. 314-315. https://doi.org/10.1016/s0003-4975(01)02729-1
- Gerazounis M., Athanassiadi K., Kalantzi N., Moustardas M. Spontaneous pneumomediastinum. A rare benign entity. J. Thorac. Cardiovasc. Surg., 2003, vol. 126, pp. 774-776. https://doi.org/10.1016/s0022-5223(03)00124-7
- Morris J.B., Shuck J.M, Pneumomediastinum in a young male cocaine user. Ann Emerg Med., 1985, vol. 14, pp. 194-196. https://doi.org/10.1016/s0196-0644(85)81104-5
- Birrer R.B., Calderon J. Pneumothorax. Pneumomediastinum and pneumopericardium following Valsalva’s maneuver during marijuana smoking. NY State J. Med., 1984, vol. 12, pp. 619-620.
- Manço J.C., Terra-Filho J., Silva G.A. Pneumomediastinum, pneumothorax and subcutaneous emphysema following the measurement of maximal expiratory pressure in a normal subject. Chest, 1990, vol. 98, pp. 1530-1532. https://doi.org/10.1378/chest.98.6.1530
- Maunder R.J., Pierson D.J., Hudson L.D. Subcutaneous and mediastinal emphysema: pathophysiology, diagnosis and management. Arch. Intern. Med., 1984, vol. 144, pp. 1447-1453.
- Macia I., Moya J., Ramos R., Morera R., Escobar I., Saumench J., Perna V., Rivas F. Spontaneous pneumomediastinum: 41 cases. European Journal of Cardio-Thoracic Surgery, 2007, vol. 31, pp. 1110-1114. https://doi.org/10.1016/j.ejcts.2007.03.008
- Забозлаев Ф.Г., Кравченко Э.В., Галлямова А.Р., Летуновский Н.Н. Патологическая анатомия легких при новой коронавирусной инфекции (COVID-19). Предварительный анализ аутопсийных исследований. Клиническая практика, 2020. Т. 11. № 2. C. 21-37. https://doi.org/10.17816/clinpract34849
- Macklin M.T., Macklin C.C. Malignant interstitial emphysema of the lungs and mediastinum as an important occult complication in many respiratory diseases and other conditions: interpretation of clinical literature in light of laboratory experiment. Medicine, 1944, vol. 23, pp. 281-358.
- Yelli A., Conway E.E. Spontaneous pneumomediastinum. Chest, 1992, vol. 101, pp. 1743. https://doi.org/10.1378/chest.101.6.1742b
- Wintermark M., Schnyder P. The Macklin effect. A frequent etiology for pneumomediastinum in severe blunt chest trauma. Chest, 2001, vol. 120, pp. 543-547. https://doi.org/10.1378/chest.120.2.543
- Hamman L. Spontaneous mediastinal emphysema. Bull Johns. Hopkins Hosp.,1939, vol. 64, pp. 1-21.


