Послеоперационная пневмоцефалия и каротидный кровоток
Автор: Гриненко Е.А., Кульчиков А.Е., Морозов С.Г.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.9, 2014 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188298
IDR: 140188298
Postoperative pneumocephalus and carotid blood flow
Текст статьи Послеоперационная пневмоцефалия и каротидный кровоток
Интерес к феномену пневмоцефалии (ПЦ) в первую очередь продиктован его непредсказуемостью, поскольку невозможно предугадать появление воздуха в краниальной полости. Кроме того, ПЦ нередко становится причиной возникновения краниоцеребральной диспропорции (КЦД). КЦД представляет собой конфликт между объемом краниальной полости и объемом его физиологических компонентов: мозгового вещества, ликвора, внутрисосудистой крови и объемом инородных компонентов. В роли инородного содержимого может выступать воздух. Для формирования ПЦ необходимо совокупность двух предрасполагающих факторов: разгерметизация полости черепа и значимая разница между атмосферным и внутричерепным давлениями (ВЧД) [1, 10, 12]. Пациенты, оперируемые в положении сидя по поводу объемных образований задней черепной ямки (ЗЧЯ), составляют группу риска по возникновению послеоперационной ПЦ. Как показано рядом исследований, вертикализация, приводит к дополнительному снижению ВЧД вплоть до -10 и даже -15 мм рт.ст., что еще в большей степени увеличивает разрыв между атмосферным давлением и ВЧД [9, 13]. Нередко ПЦ является диагностической находкой, которая не проявляется себя клинически [1], но не исключено, что в ряде наблюдений ПЦ может стать причиной внутричерепной гипертензии (ВЧГ) [4, 3, 11, 8]. Тогда клиническая картина может быть весьма разнообразной, начиная с различной степени интенсивности цефалгии, вплоть до угнетения сознания в течение 72 и более часов, судорожного синдрома, двигательный, речевых, психических нарушений, расстройств памяти [5, 3, 8]. Как причина ВЧГ ПЦ оказывает влияние на церебральный кровоток. В первую очередь повышение ВЧД приводит к компенсаторному усилению венозного оттока. Повышение систолической линейной скорости кровотока (ЛСК сист.) в прямом синусе более 30 см/сек. говорит в пользу косвенных признаков ВЧГ [7]. Увеличение ВЧД более 30 мм рт. ст. оказывает влияние не только на венозный отток, но и на артериальный приток, который редуцируется при критических показателях ВЧД [2]. А адекватный церебральный кровоток – это залог благоприятного течения и наилучшего исхода неврологи- ческой и нейрохирургической патологии. Поэтому целью нашего исследования стало изучение экстракраниального кровотока в условиях ПЦ и влияние его изменений на уровень сознания.
Материалы и методы
В исследование включено 60 пациентов по поводу объемного образования ЗЧЯ. Из них женщины представляли подавляющее большинство – 73,3%, мужчины – только 26,7%. Средний возраст обследованных составил 46,45 ± 13,2 лет (табл. 1).
Основным и единственным критерием включения в исследования послужила вертикализация пациента в ходе хирургического вмешательства. Операции на ЗЧЯ были выполнены по причине опухолевого процесса, который в подавляющем большинстве случаев был представлен невриномами и менингеомами. Иная гистология имела место только в 15,1% наблюдений (табл. 2).
Критерием исключения стали послеоперационные осложнения: отек головного мозга, окклюзионная гидроцефалия, интракраниальная гематома, которые помимо самой ПЦ могли стать причиной ВЧГ.
В алгоритм обследования в первую очередь было включено исследование неврологического статуса в до- и послеоперационном периоде. Для оценки уровня сознания после операции мы опирались на «Качественную шкалу», разработанную отечественным ученым А.Р. Шахновичем [6]. Кроме того, мы сопоставляли неврологический дефицит в послеоперационном периоде с дооперационным статусом. Исследование мозгового кровотока (МК) в силу особенности патологии и возможного формирования массивной ПЦ осуществляли на брахиоцефальном уровне в условиях гемодинамической стабильности пациентов. Выполняли регистрацию ЛСК сист. в сосудах каротидного бассейна (общей сонной артерии – ОСА, наружной сонной артерии – НСА, внутренней сонной
Табл. 1. Распределение больных с опухолями ЗЧЯ по полу и возрасту
|
Возраст |
20–30 |
31–40 лет |
41–50 |
51–60 |
>60 |
|
Мужчины |
- |
4 |
3 |
6 |
3 |
|
Женщины |
8 |
12 |
6 |
11 |
7 |

Табл. 2. Распределение больных с опухолями ЗЧЯ по гистологической особенности
Результаты и обсуждения
На первом этапе согласно полученным результатам мы распредели всех пациентов на 3 группы.
I группу составили 25 человек (41,6%), у которых, несмотря на выполненное хирургическое вмешательство в положении «сидя», не было обнаружено воздуха в краниальной полости (рис. 1А, Б).
Все пациенты этой группы имели своевременный и адекватный выход из наркозного сна, ясное сознание и неврологически оставались на дооперационном уровне, т. е. без нарастания дефицита в послеоперационном периоде. Исследование кровотока показало, отсутствие достоверных его изменений как в каротидном бассейне, так и ВББ в раннем послеоперационном периоде при сопоставлении с дооперационными показателями (табл. 3).
II группа обследованных состояла также из 25 человек (41,6%), у которых в послеоперационном периоде по данным КТ было отмечено скопление воздуха над лобными долями (с одной или обеих сторон) или его локализация носила мозаичный характер (рис. 2).
Из 25 пациентов этой группы своевременный и адекватный выход из наркозного сна имели 22 (88%) человека, у которых в послеоперационном периоде зафиксировано ясное сознание и не было отмечено усугубление неврологического статуса по сравнению с дооперационным периодом. У 3-х (12%) пациентов с локализацией воздуха над лобными долями, тем не менее, в раннем по-
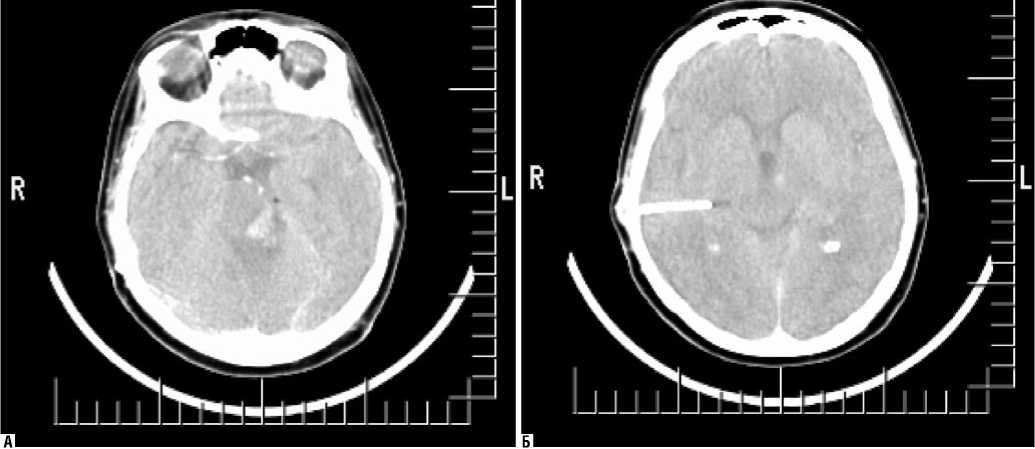
Рис. 1. А и Б. Пациент Х., операции по поводу удаление невриномы слухового нерва слева, без признаков послеоперационной ПЦ, 2 среза КТ, выполненной через 2 ч. после окончания операции

Табл. 3. Динамика экстракраниального кровотока у пациентов без ПЦ
|
Название сосуда |
ОСАd |
ОСАs |
НСАd |
НСАs |
ВСАd |
ВСАs |
ПАd |
ПАs |
НБd |
НБs |
|
ЛСК сист. д/о |
55,84 ± 11,31 |
58,64 ± 11,65 |
58,08 ± 13,11 |
59,92 ± 13,06 |
43,12 ± 9,89 |
43,92 ± 11,77 |
34,84 ± 7,9 |
36,6 ± 7,03 |
13,32 ± 5,6 |
13,56 ± 4,8 |
|
ЛСК сист. п/о |
55,1 ± 14,74 |
57,5 ± 12,7 |
54,7 ± 12,7 |
56,4 ± 15,44 |
39,5 ± 10,5 |
40,8 ± 10,6 |
38,8 ± 10,2 |
38,6 ± 10,2 |
13,6 ± 3,7 |
14,4 ± 5,1 |
|
р |
0,789 |
0,779 |
0,419 |
0,454 |
0,164 |
0,361 |
0,125 |
0,417 |
0,538 |
1,0 |
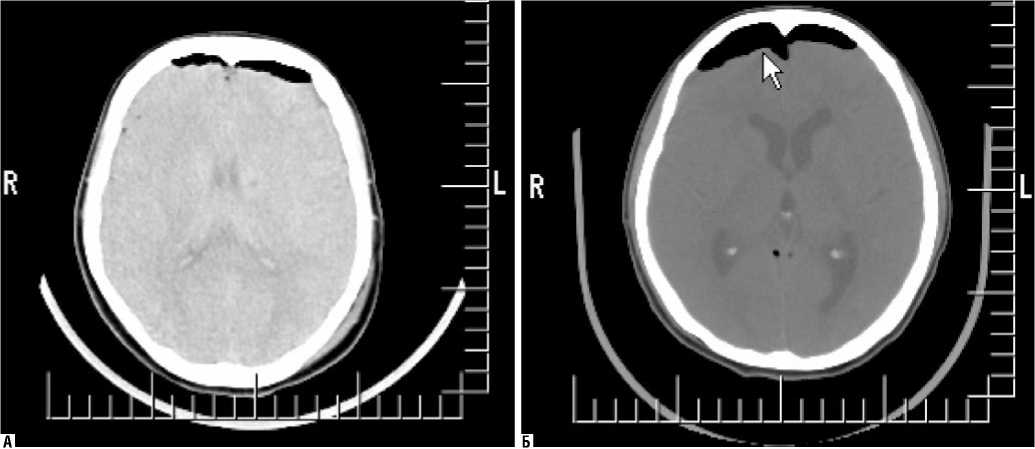
Рис. 2. Клинические примеры пациентов с умеренным объемом воздуха в краниальной полости в послеоперационном периоде. А – пациент У, операции по поводу удаления большой менингеомы задней поверхности пирамиды височной кости слева, КТ головного мозга выполнено на 2-е сутки после операции. Б – пациент Z, операции по поводу удаления большой невриномы слухового нерва справа, КТ головного мозга выполнено на 4-е сутки после операции
слеоперационном периоде отмечено угнетение сознания вплоть до глубокого оглушения. Выход из наркозного сна сопровождался психомоторным возбуждением. При исследовании МК на экстракраниальном уровне в каротидном и в ВББ в среднем в группе не удалось установить достоверной динамики ЛСК сист. по отношению к дооперационным показателям (табл. 4).
Наибольший интерес с точки зрения патофизиологических и клинических аспектов представляла III группа пациентов с массивной ПЦ в количестве 10 (16,8%) человек. Скопление воздуха в краниальной полости могло быть не только над лобными долями, но и над височными, а также в желудочковой системе головного мозга (рис. 3).
Из 10 пациентов с распространенной ПЦ проблемы с выходом из наркозного сна имели место в 8 (80%) клинических наблюдениях. Уровень сознания соответствовал от глубокого оглушения до умеренной комы, а в ряде наблюдений мы отмечали психомоторное возбуждение. Несмотря на массивное скопление воздуха в краниальной полости 2 пациента (20%) имели адекватный своевременный выход из наркозного сна с полным восстановлением сознания в раннем послеоперационном периоде. Исследование кровотока в обоих сосудистых бассейнах на экстракраниальном уровне показал достоверное его изменение в каротидном бассейне. В раннем послеоперационном периоде на фоне выше описанной клинической картины было выявлено снижение ЛСК сист. в экстракраниальной части ВСА в среднем в группе пациентов с распространенной ПЦ (табл. 5).
Исследование кровотока, проведенное через 24–48 часов после операции, у этих же пациентов показало достоверное увеличение ЛСК сист. в экстракраниальной части обеих ВСА. Подобные изменения со стороны кровотока коррелировали с восстановлением сознания вплоть до ясного, устранением психомоторного возбуждения и отсутствием отрицательной динамики в неврологическом статусе по сравнению с дооперационным статусом (табл. 6).
Табл. 4. Динамика кровотока у 25 пациентов с ПЦ после операции на структурах ЗЧЯ в положении сидя
|
Название сосуда |
ОСАd |
ОСАs |
НСАd |
НСАs |
ВСАd |
ВСАs |
ПАd |
ПАs |
НБd |
НБs |
|
ЛСК сист. д/о |
59,92 ± 21,12 |
59 ± 18,96 |
57,32 ± 14,23 |
56,6 ± 16,27 |
44,5 ± 11,24 |
45,4 ± 13,75 |
35,46 ± 7,9 |
37,1 ± 6,6 |
12,52 ± 5,5 |
13,54 ± 4,2 |
|
ЛСК сист. п/о |
60,08 ± 20,89 |
60,4 ± 17,02 |
60,96 ± 21,39 |
62,6 ± 17,92 |
41,6 ± 10,8 |
41,8 ± 11,01 |
36,92 ± 10,6 |
39,04 ± 11,7 |
12,4 ± 6,2 |
12,6 ± 2,9 |
|
р |
1,0 |
0,841 |
0,432 |
0,219 |
0,542 |
0,404 |
0,466 |
0,475 |
1,0 |
1,0 |
Табл. 5. Динамика кровотока у пациентов с распространенной ПЦ после операций на структурах ЗЧЯ в положении сидя
|
Название сосуда |
ОСАd |
ОСАs |
НСАd |
НСАs |
ВСАd |
ВСАs |
ПАd |
ПАs |
НБd |
НБs |
|
ЛСК сист. д/о |
62,7 ± 18,45 |
63,4 ± 22,97 |
62,7 ± 9,3 |
60,7 ± 14,2 |
51,4 ± 10,4 |
50,2 ± 10,7 |
40,3 ± 9,5 |
34,3 ± 12,9 |
17,6 ± 10,05 |
18,3 ± 3,95 |
|
ЛСК сист. п/о |
48,5 ± 18,9 |
49,7 ± 23,5 |
57,5 ± 22,1 |
54,3 ± 15,9 |
38,8 ± 10,7 |
37,8 ± 4,9 |
31,55 ± 15,9 |
34,7 ± 9,8 |
15,1 ± 9,6 |
15,9 ± 6,98 |
|
р |
0,087 |
0,181 |
0,435 |
0,312 |
0,013 |
0,002 |
0,664 |
0,255 |
0,178 |
0,844 |
Табл. 6. Динамика кровотока у пациентов с распространенной ПЦ после операций на структурах ЗЧЯ в положении сидя
|
Название сосуда |
ОСАd |
ОСАs |
НСАd |
НСАs |
ВСАd |
ВСАs |
ПАd |
ПАs |
НБd |
НБs |
|
ЛСК сист. п/о |
48,5 ± 18,9 |
49,7 ± 23,5 |
57,5 ± 22,1 |
54,3 ± 15,9 |
38,8 ± 10,7 |
37,8 ± 4,9 |
31,55 ± 15,9 |
34,7 ± 9,8 |
15,1 ± 9,6 |
15,9 ± 6,98 |
|
ЛСК сист. п/о ч/з 48 ч. |
54,2 ± 14,998 |
58,7 ± 17,4 |
65,5 ± 20,7 |
67,4 ± 13,8 |
48,4 ± 10,4 |
51,8 ± 10,7 |
37,2 ± 11,2 |
37,5 ± 10,7 |
17,6 ± 5,03 |
17 ± 5,1 |
|
р |
0,443 |
0,283 |
0,416 |
0,033 |
0,038 |
0,002 |
0,369 |
0,472 |
0,324 |
0,490 |
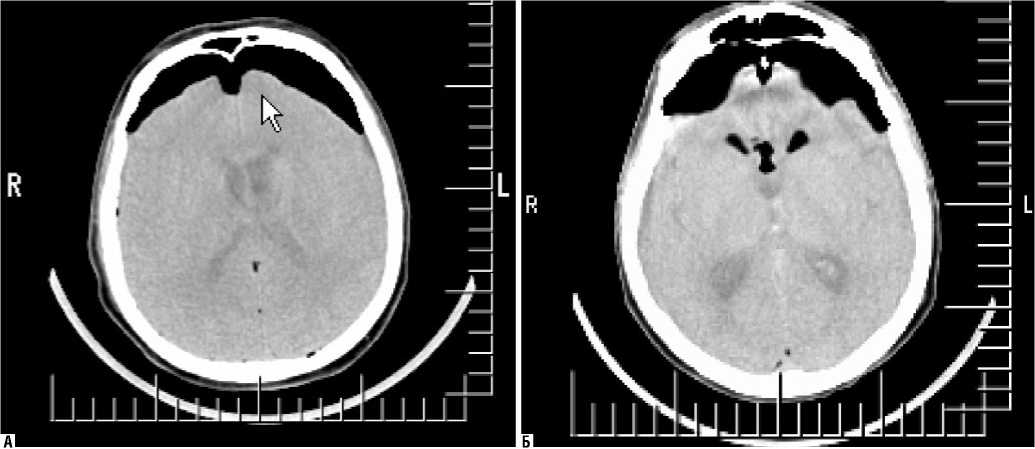
Рис. 3. Клинический пример пациентов с массивной послеоперационной ПЦ. А – пациент N, операции по поводу удаления невриномы слухового нерва слева, КТ головного мозга выполнено в течение 1-х суток после операции. Б – пациент M, операции по поводу удаления большой невриномы слухового нерва слева, КТ головного мозга выполнено в течение 1-х суток после операции
Надо отметить, что показатели ЛСК сист. в экстракраниальной части ВСА, зафиксированные через 24–48 часов после операции достоверно не отличались от до-операционных, что говорило в пользу восстановления каротидного кровотока и достижения им дооперацион-ного уровня. По данным КТ ГМ, выполненной в эти же сроки удавалось отметить явную динамику ПЦ в виде уменьшения воздуха в краниальной полости.
Сопоставление полученных результатов показало, что уровень сознания пациентов в послеоперационном периоде не всегда зависит от объема воздуха в полости черепа, и не всегда массивное скопление воздуха способно привести к редукции мозгового кровотока. Поэтому мы распределили всех пациентов в ПЦ (35 человек) на 2 группы в зависимости от динамики ЛСК сист. в экстракраниальной части ВСА. Первую группу составили 11 (31,4%) пациентов, у которых в раннем послеоперационном периоде было отмечено угнетение кровотока в каротидном бассейне в виде снижения ЛСК сист. в ВСА. Во вторую же мы отнесли всех тех пациентов (24 – 68,6%), у которых достоверных отличий ЛСК сист. в экстракраниальной части ВСА по сравнению с дооперационными значениями установлено не было. Так, в первой группе пациентов, динамика ЛСК сист. в ВСА коррелировала с неврологическим статусом, в первую очередь с динамикой уровня сознания. До операции ЛСК сист. в ВСАd и ВСАs соответствовала 50 ± 9,4 см/сек. и 50,9 ± 11,7 см/сек. Достоверное снижение (р < 0,05) ЛСК сист. в ВСА с обеих сторон до 37,3 ± 67 см/сек и 38,3 ± 8,6 см/сек. сопровождалось угнетением сознания и появлением иных симптомов в раннем послеоперационном периоде. Чаще отмечали психомоторное возбуждение. Это требовало выполнения контрольной КТ головного мозга. Соответствующая потребность была продиктована в первую очередь необходимостью исключить послеоперационные осложнения. Надо отметить, что ни в одном случае мы не диагностировали послеоперационных осложнений, но при анализе томограмм установили, что скопление воздуха чаще было довольно массивным, хотя в ряде случаев могло быть и незначительным (рис. 4) .
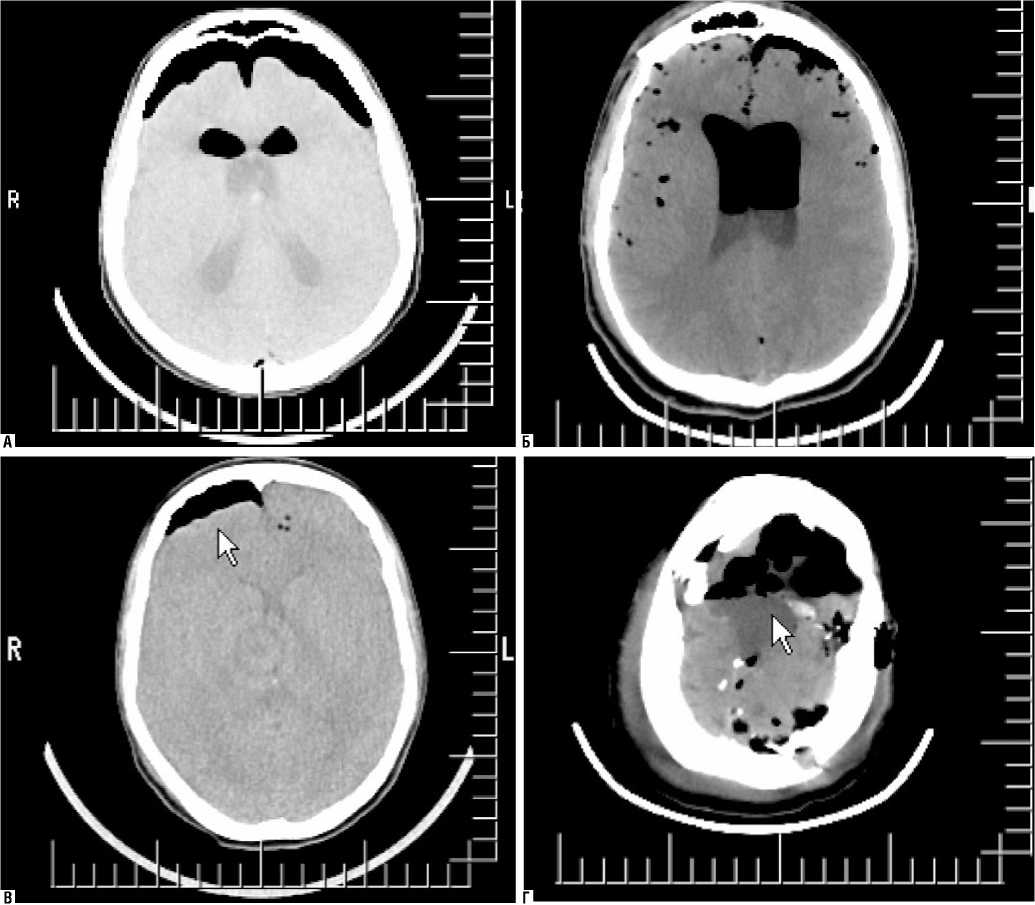
Рис. 4. Примеры томограмм разных пациентов, оперированных на структурах ЗЧЯ в положении сидя с депрессией ЛСК сист. в ВСА в раннем послеоперационном периоде
Через 24–48 часов мы отмечали достоверное восстановление (р < 0,05) ЛСК сист. в экстракраниальной части обеих ВСА до 52,3 ± 7,6 см/сек. и 51,6 ± 12,5 см/ сек., что сопровождалось восстановлением сознания до ясного, устранением иных симптомов. Также не было диагностировано усугубление неврологического статуса по сравнению с дооперационным периодом. А по данным КТ головного мозга, выполненное в эти же сроки, было отмечено явное уменьшение интракраниального воздуха.
Во второй группе пациентов динамики ЛСК сист. в ВСА в раннем послеоперационном периоде установлено не было. До операции ЛСК сист. в ВСАd соответствовала 44,1 ± 9,9 см/сек. и в ВСАs – 42,3 ± 6,75 см/сек, а после операции – 41,4 ± 5,2 см/сек. и 45,7 ± 8,7 см/сек. (р > 0,05). Все пациенты имели адекватный и своевременный выход из наркозного сна без нарастания неврологического дефицита и находились в ясном сознании. Исследование компьютерных томограмм показало, что интракраниальное скопление воздуха могло быть различным. И хотя чаще у этих пациентов отмечали умеренную ПЦ, в ряде наблюдений она могла быть массивной (рис. 5).
Полученные нами результаты при сопоставлении изменений кровотока с динамикой ПЦ еще раз подтвердили, что в краниальной полости существует резервное пространство, которое компенсирует объемные перераспределения компонентов полости черепа. Это резервное пространство имеет индивидуальный объем, поэтому в ряде случаев даже массивное скопление воздуха в послеоперационном периоде не всегда может повлиять на церебральный кровоток и спровоцировать угнетение сознания. Тем не менее, даже резервное пространство не может быть безлимитным. Поэтому при дальнейшем уве-
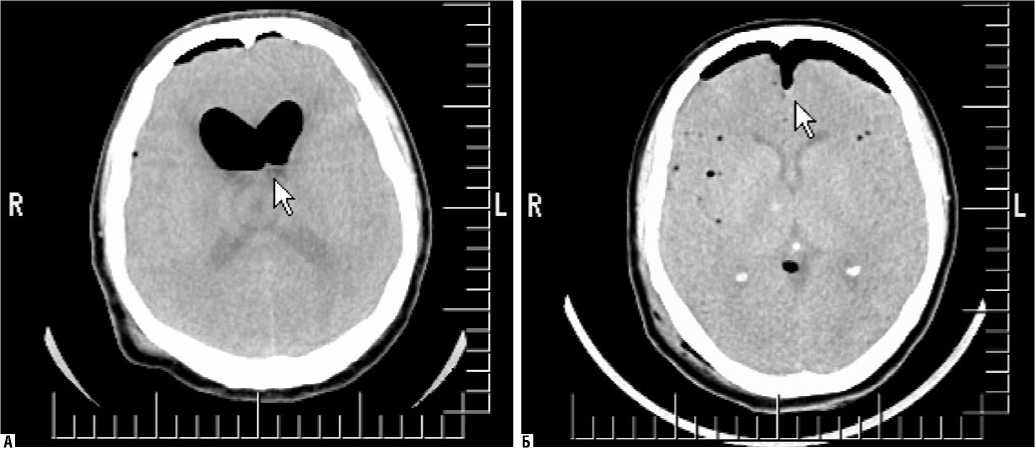
Рис. 5. Примеры томограмм разных пациентов, оперированных на структурах ЗЧЯ в положении сидя без динамики ЛСК сист. в ВСА в раннем послеоперационном периоде
личении интракраниального объема наступает момент, когда он вступает в конфликт с объемом полости черепа и приводит к возникновению КЦД. Определить критический уровень объема воздуха, который способен спровоцировать ВЧГ не представляется возможным. В каждом отдельном случае этот объем индивидуален. К сожалению, КТ-исследование не является помощником в данной ситуации. И КТ, выполненное в динамике, достоверно не ответит, в какой момент КЦД достигла критического уровня, а когда было устранено ее влияние на мозговой кровоток. Поэтому необходим иной критерий, который бы позволил отследить на каком этапе возникает КЦД и в какие сроки происходит ее устранение. При исследовании экстракраниального кровотока было показано, что таким маркером может стать изменение ЛСК сист. в ВСА. Сопоставление дооперационных и послеоперационных показателей ЛСК сист. в ВСА у пациентов с ПЦ может не только отразить динамику объема интракраниального воздуха, но позволит выбрать тактику ведения этих пациентов в раннем послеоперационном периоде. Так, нами был разработан алгоритм послеоперационного наблюдения пациентов с ПЦ (рис. 6):
Оценка неврологического статуса в раннем послеоперационном периоде

Больной в сознании, без нарастания неврологического дефицита по сравнению сдооперационным периодом


Угнетение сознания, психомоторное возбуждение, иные симптомы в раннем послеоперационном периоде
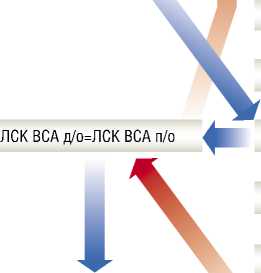
Оценка ЛСК сист. в ВСА
Седация, пролонгация ИВЛ
ЛСК ВСА д/о > ЛСК ВСА п/о
Перевод пациента на самостоятельное дыхание
КТ ГМ
ПНЕВМОЦЕФАЛИЯ
Оценка ЛСК в ВСА ч/з 24 - 48ч.
Список литературы Послеоперационная пневмоцефалия и каротидный кровоток
- Благовещенская Н.С. Сочетанные поражения лобных пазух и мозга//Вопросы нейрохирургии, 1988. -№ 5. -С. 47-49.
- Гриненко Е.А., Парфенов А.Л. Способ прогнозирования развития ишемического поражения головного мозга после острого субарахноидального кровоизлияния вследствие разрыва артериальных аневризм при внутричерепной гипертензии в условиях спазма сосудов головного мозга. Патент № 2007 145 238.
- Карякин Н.Н., Качков И.А., Киселев А.М. Пневмоцефалия//Нейрохирургия, 2002. -№ 2. -С. 64-68.
- Румянцев Ю.В., Бессмертный М.З. О травматической пневмоцефалии//Вопросы нейрохирургии, 1979. -№ 4. -С. 47-49.
- Сорокоумов В.А., Грецов С.И., Войтенко Р.И. и др. Купирование болевого синдрома и вегетативных реакций при пневмоэнцефалографии с помощью транскраниальной электроанальгезии//Комплексное лечение неврогенных болевых синдромов. Сборник научных трудов. Ленинград, 1984. -С. 49-52.
- Шахнович А.Р., Мамадалиев А.М., Абакумова Л.Я. «Фазы нарушения сознания и их прогностическое значение в остром периоде черепно-мозговой травмы». Анестезиология и реаниматология, 1988, № 1, С. 35-39.
- Шахнович А.Р., Шахнович В.А. Неинвазивная оценка венозного кровообращения мозга, ликвородинамики и краниовертебральных объемных соотношений при гидроцефалии//Клиническая физиология кровообращения. 2009. № 3. -С. 5-16.
- Bret Ph., Kzaiz M., Guyotat J., Fisher J. et d'autres. La pneumatocele intracranienne sous pression. Une cause possible d aggravation post-operatoire en neurochirurgie. 10 observations//Neurochirurgie, 1987. -№ 33 (3). -P. 209-215.
- Chapman P., Cosman E., Arnold M. The relationship between ventricular fluid pressure and body position in normal subjects and subjects with shunts: a telemetric study. Neurosurgery, 1990. -№ 26. -P. 181-189.
- Dandy W.E. Surgery of the Brain (Vol. XII, Lewis Practice of Surgery). W.F. Prior, Hagerstown, Md., 1945. -671 p.
- Magnaes B., Nornes H. Traumatic tension pneumo-hydrocephalus. The intracranial pressure pattern and the patogenetic factors//Acta neurochirurgica, 1972. -№ 27 (1-2). -P. 1-27.
- Marhham J.W. Clinical Features of Pneumocephalus Based upon a Survey of 284 Cases with Report of 11 Additional Cases//Acta neurochirurgica, 1967. -№ 16 (1-2). -P. 1-78.
- Poca M.A., Sahuquillo J., Topczewski T., Lastra R., Font M.L., Corral E. Posture-induced changes in intracranial pressure: a comparative study in patients with and without a cerebrospinal fluid block at the craniovertebral junction. Neurosurgery, 2006. -№ 58. -P. 899-906.


