Повторная реваскуляризация миокарда в отдаленном периоде после чрескожных коронарных вмешательств у больных хронической обструктивной болезнью легких и стабильной стенокардией напряжения
Автор: Зафираки Виталий Константинович, Космачева Елена Дмитриевна
Журнал: Клиническая практика @clinpractice
Рубрика: Оригинальные исследования
Статья в выпуске: 3 (31), 2017 года.
Бесплатный доступ
Цель исследования. Оценить частоту повторной реваскуляризации миокарда (РМ) в отдаленном периоде после выполнения чрескожных коронарных вмешательств (ЧКВ) по поводу стабильной стенокардии напряжения у больных хронической обструктивной болезнью легких (ХОБЛ) в зависимости от ряда клинических и инструментальных характеристик ХОБЛ. Материал и методы. В проспективное наблюдательное исследование включены 135 больных ХОБЛ, которым было выполнено ЧКВ по поводу стабильной стенокардии напряжения. Определяли степень тяжести ХОБЛ, легочную гиперинфляцию (ЛГИ), анамнез частых обострений ХОБЛ, С-реактивный белок (СРБ) плазмы крови. В качестве исхода регистрировали плановую повторную РМ миокарда по поводу рецидива стенокардии напряжения.Результаты. Повторная плановая РМ была выполнена у 31 больного из 135 (23%). Ни один из показателей функции внешнего дыхания не обнаружил связи с повторной РМ в отдаленном периоде. Относительный риск повторной РМ для пациентов с частыми обострениями ХОБЛ составил 2,1 (95%-ный доверительный интервал 1,1-3,9). Необходимость в проведении плановой повторной РМ возникала раньше у больных ХОБЛ с частыми обострениями (метод Каплана-Майера, p=0,016). В модель пропорциональных рисков Кокса из числа переменных, характеризующих ХОБЛ, вошли анамнез частых обострений ХОБЛ (p=0,05) и концентрация СРБ (p=0,08).Выводы. У больных с сочетанием хронической ИБС и ХОБЛ в отдаленном периоде после выполнения ЧКВ факторами риска повторной плановой РМ являются такие не сердечно-сосудистые факторы, как анамнез частых обострений ХОБЛ и концентрация С-реактивного белка в крови.Показатели функции внешнего дыхания не имеют связи с риском повторной РМ в отдален- ном периоде после выполнения ЧКВ.
Хроническая обструктивная болезнь легких, чрескожные коронарные вмешательства, повторная реваскуляризация
Короткий адрес: https://sciup.org/143164648
IDR: 143164648
Repeat myocardial revascularization in long-term period after percutaneous coronary intervention in patients with chronic obstructive pulmonary disease and stable angina pectoris
Objective. To assess the effect of some characteristics of chronic obstructive pulmonary disease (COPD) in patients after elective percutaneous coronary intervention (PCI) on repeat myocardial revascularization frequency in long-term period (up to 3 year).Materials and methods. 135 patients with COPD, who suffered stable ischemic heart disease and were underwent PCI, were included in prospective observational study. Follow-up duration was up to3 year. Evaluation included comparing the frequency of elective repeat revascularization in regards to frequent COPD exacerbations, COPD severity, lung function and C-reactive protein (CRP) plasm level. Comparing Kaplan-Mayer curves and Cox regression analysis were also applied.Results. Elective repeat myocardial revascularization frequency was 23% and 2,1 times higher among the patients who had frequent COPD exacerbations history (95% CI 1,1-3,9). The difference between Kaplan-Mayers curves was also detected as statistically significant (p=0,016). None of the pulmonary function characteristics had relations with elective repeat revascularization frequency increase. Frequent COPD exacerbations history and CRP plasma level were included in Cox regression model as non-cardiovascular variables (p=0,05 and 0,08 respectively).Conclusions. Frequent COPD exacerbations history and increased CRP plasma level are indepen- dent non-cardiovascular variables related to increased risk of elective repeat myocardial revasculariza- tion. None of the pulmonary function characteristics had relations with elective repeat revasculariza- tion frequency increase.
Текст научной статьи Повторная реваскуляризация миокарда в отдаленном периоде после чрескожных коронарных вмешательств у больных хронической обструктивной болезнью легких и стабильной стенокардией напряжения
Известно, что результаты реваскуляризации миокарда (РМ) – как непосредственные, так и отдаленные, зависят не только от технологических аспектов выполняемого вмешательства, но и от наличия сопутствующих соматических заболеваний и их клинических особенностей. Многочисленные исследования были выполнены с целью оценить влияние сахарного диабета и хронической болезни почек на результаты РМ. Это нашло отражение в рекомендациях по РМ Европейского общества кардиологов и Американской коллегии кардиологов. Однако для больных с сопутствующей ХОБЛ степень неопределенности в отношении принципов выбора оптимального метода РМ, а также ее результатов, гораздо выше – прежде всего, в силу значительно меньшего количества посвященных этим вопросам клинических исследований и их не столь однозначных результатов. В особенности это относится к ЧКВ: отдаленные исходы коронарной ангиопластики, в том числе плановой, у больных ХОБЛ известны преимущественно на основании ретроспективных исследований и данных регистров с идентификацией диагноза ХОБЛ в основном по анамнестическим данным [1, 2]. В исследованиях, посвященных результатам ЧКВ, более детальные характеристики ХОБЛ в аспекте их связи с сердечно-сосудистыми исходами приводятся лишь в отдельных работах. В связи с этим, целью нашего исследования была оценка частоты повторной РМ в отдаленном (до 3 лет) периоде после выполнения ЧКВ по поводу хронических форм ИБС у больных ХОБЛ в зависимости от степени тяжести ХОБЛ, анамнеза частых обострений ХОБЛ, ЛГИ и активности процесса системного воспаления.
Материалы и методы. В проспективное наблюдательное исследование было включено 135 больных ХОБЛ, последовательно отобранных из числа 605 больных с диагнозом «стабильная стенокардия напряжения», соответствующих критериям включения и исключения, в отношении которых консилиум специалистов Центра грудной хирургии г. Краснодара принял решение о выполнении планового ЧКВ со стентированием. Всем больным до проведения ЧКВ выполняли спирографию, а при выявлении бронхиальной обструкции – бронходилатационный тест (400 мкг сальбутамола). Всем больным была выполнена бодиплетизмография с определением общей емкости легких (ОЕЛ), жизненной емкости легких (ЖЕЛ), остаточного объема легких (ООЛ), функциональной остаточной емкости легких (ФОЕ), емкости вдоха (Евд). В случаях, когда значение ФОЕ превышало 120% от должной величины, констатировали наличие легочной гиперинфляции (ЛГИ). При сборе анамнеза определяли частоту обострений ХОБЛ в течение предшествующего года. В случаях, когда имелись два и более обострений в течение года, таких больных считали имеющими частые обострения.
Критерии включения: возраст ≥40 лет; курение на момент поступления, либо прекращение курения не более чем за 1 год до момента госпитализации; анамнез курения ≥10 пачка-лет; клинический диагноз «стабильная стенокардия напряжения», подтвержденный результатами нагрузочного тестирования; выполнение в период пребывания в клинике ЧКВ со стентированием по поводу стабильной стенокардии напряжения; информированное согласие, подписанное пациентом.
Критерии исключения: клапанные пороки сердца при наличии показаний к хирургической коррекции; аортокоронарное шунтирование (АКШ), либо ЧКВ в анамнезе; фракция выброса левого желудочка (ФВ ЛЖ) менее 35%; скорость клубочковой фильтрации (СКФ), рассчитанная по формуле CKD-EPI, менее 30 мл/мин/ м2; бронхиальная астма и другие заболевания легких; системные заболевания соединительной ткани; злокачественные новообразования; торакотомия с резекцией легкого в анамнезе;
Максимальная длительность наблюдения составляла 36 мес., медиана - 20 мес. Регистрировали все случаи повторной плановой реваскуляризации миокарда (ЧКВ либо АКШ), выполненной за время наблюдения. Протокол исследования был одобрен локальным этическим комитетом.
Среднее количество стентов в расчете на одного больного составило 1,4. Стенты с лекарственным покрытием были установлены у 26,7% больных. Всем пациентам при выписке была назначена терапия статинами, антиагреган-тами (ацетилсалициловая кислота и клопидо-грел), ингибиторами ангиотензинпревращаю-щего мента (АПФ) или антагонистами рецепторов ангиотензина II (АРА II), по показаниям — β-адреноблокаторами.
Статистический анализ выполнен с помощью программы STATISTICA 10.0 (StatSoft Inc., США). Переменные представлены в виде медианы Me и интерквартильного размаха [Q1; Q3]. В случаях сравнения двух независимых групп использовали непараметрический критерий
Манна-Уитни, для сравнения долей – критерий хи-квадрат или точный критерий Фишера. С целью оценки времени до наступления регистрируемых исходов использовали метод Каплана-Майера. Кривые сравнивали с помощью критерия Кокса. Для оценки вклада ряда переменных, характеризующих ХОБЛ, в суммарный риск неблагоприятного исхода использовали регрессию Кокса с пошаговым включением переменных с уровнем значимости p<0,1. Различия и связи считали статистически значимыми при p<0,05.
Результаты и обсуждение
Исходная клиническая характеристика больных представлена в таблице 1. Полученные методом бодиплетизмографии значения легочных объемов и емкостей в процентах от должных величин, определенных в зависимости от пола, возраста и роста, отражены в таблице 2. Определяли возможную связь между такими характеристиками ХОБЛ, как ее тяжесть, анамнез частых обострений ХОБЛ, ЛГИ, а также уровень СРБ в плазме крови с одной стороны, и частотой выполнения повторных плановых РМ – с другой.
Повторная плановая РМ была выполнена у 31 больного из 135 (23%): 24 ЧКВ и 9 АКШ, причем 2 больных перенесли более одной повторной процедуры РМ. Распределение частоты повторных плановых РМ в зависимости от степени тяжести ХОБЛ, определяемой по значению объема формированного выдоха за 1 секунду (ОФВ1), представлено на рисунке 1. Не было обнаружено статистически значимых различий между пациентами с разной степенью тяжести ХОБЛ по частоте выполненной повторной
Таблица 1
Клиническая характеристика больных ИБС в сочетании с ХОБЛ
|
Показатель |
n=135 |
|
|
Пол, м:ж |
129:6 |
|
|
Возраст, годы |
61 [56; 65] |
|
|
ИМ в анамнезе, n (%) |
76 (56,3) |
|
|
Артериальная гипертензия, n (%) |
98 (72,6) |
|
|
Сахарный диабет, n (%) |
22 (16,3) |
|
|
СКФ CKD-EPI<60мл/мин/1,73м2, n (%) |
30 (22,2) |
|
|
Общий холестерин, ммоль/л |
4,9 [4,0; 6,1] |
|
|
СРБ, мг/л |
2,26 [1,35; 3,28] |
|
|
Степень тяжести ХОБЛ,n (%) |
легкая |
60 (44,4) |
|
средняя |
37 (27,4) |
|
|
тяжелая |
26 (19,3) |
|
|
крайне тяжелая |
12 (8,9) |
|
Примечание : ИМ – инфаркт миокарда; СКФ – скорость клубочковой фильтрации; СРБ – С-реактивный белок; ХОБЛ – хроническая обструктивная болезнь легких
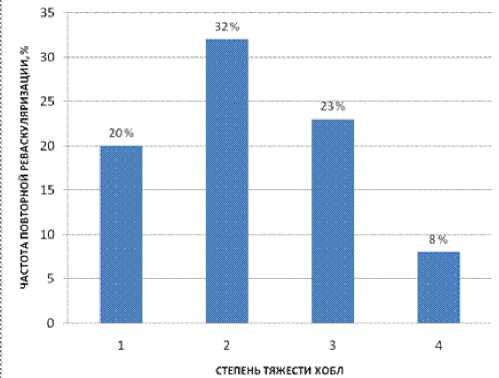
Рис. 1. Относительная частота повторной плановой реваскуляризации миокарда в зависимости от степени тяжести ХОБЛ (p=0,28).
РМ (p=0,28) – однако обращает внимание низкая частота повторной РМ у больных с наиболее тяжелой ХОБЛ. Можно полагать, что уровень статистической значимости мог не быть достигнут, в основном, в силу сравнительно небольшого количества пациентов с данным исходом (n=31), а также из-за распределения этих немногочисленных пациентов по четырем группам сравнения в соответствии с четырьмя степенями тяжести ХОБЛ.
Ни один из показателей функции внешнего дыхания не обнаружил связи с повторной РМ (табл. 3). В то же время, наличие в анамнезе частых обострений ХОБЛ имело связь с повторной РМ, выполненной у 11 из 28 (39%) больных с частыми обострениями ХОБЛ в анамнезе и у 20 из 107 (19%) больных без таковых (p=0,04). Относительный риск повторной РМ для пациентов с частыми обострениями ХОБЛ составил 2,1 (95%-ный доверительный интервал 1,1-3,9). Причем необходимость в проведении плановой повторной РМ возникала у больных ХОБЛ
Таблица 2
Статические легочные объемы и емкости в процентах от должных величин у больных с сочетанием ХОБЛ и ИБС
|
Показатель (%) |
n=135 |
|
ОЕЛ |
102 [98; 107] |
|
ЖЕЛ |
90 [80; 103] |
|
ООЛ |
123 [101; 152] |
|
Евд |
92 [77; 105] |
|
ФОЕ |
115 [101; 130] |
|
(ООЛ/ОЕЛ)*100% |
42,7 [35,3; 53,0] |
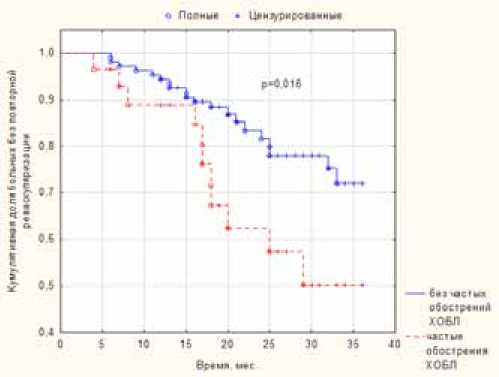
Рис. 2. Время до наступления повторной реваскуляризации миокарда в зависимости от наличия частых обострений ХОБЛ в анамнезе (p=0,016).
с частыми обострениями раньше, чем в контроле, что отражают кривые Каплана-Майера (p=0,016, рис. 2).
Кроме того, обнаружена связь между повторной РМ и уровнем СРБ в крови (2,93 [1,82; 3,97] мг/л у больных с наступлением регистрируемого исхода и 2,16 [1,21; 3,02] – без наступления исхода, p=0,005), что может объяснять неблагоприятную роль обострений ХОБЛ в развитии сердечно-сосудистых исходов, реализуемую через активацию системного воспаления. Роль системного воспаления в прогрессировании атеросклероза продемонстрирована во многих исследованиях [3, 4]. Однако вклад обострений ХОБЛ в прогрессирование поражения коронарных артерий, вероятно, нельзя свести лишь к эскалации системного воспаления. Обострение ХОБЛ может также сопровождаться усугублением гипоксии, усилением оксидативного стресса и перекисного окисления липопротеинов крови [5, 6].
При пошаговом включении переменных, характеризующих ХОБЛ (ОФВ1, статические легочные объемы и емкости, ЛГИ, частые обострения в анамнезе, уровень СРБ) в модель пропорциональных рисков Кокса, в нее вошли лишь частые обострения ХОБЛ и концентрация СРБ, что говорит об относительно независимом вкладе этих переменных в развитие неблагоприятных исходов. Результаты представлены в таблице 4.
Таким образом, ни степень тяжести ХОБЛ, ни ЛГИ не имели связи с риском повторной РМ. В качестве возможного объяснения можно выдвинуть предположение, что одышка, часто
Таблица 3
Исходные показатели функции внешнего дыхания в зависимости от наступления неблагоприятного сердечно-сосудистого исхода (повторная плановая реваскуляризация миокарда)
|
Показатель |
Исход наступил (n=31) |
Без наступления исхода (n=104) |
р |
|
ОЕЛ |
104 [98; 109] |
102 [98; 107] |
0,29 |
|
ЖЕЛ |
88 [82; 104] |
91 [79; 103] |
0,75 |
|
ООЛ |
121 [100; 148] |
126 [102; 158] |
0,82 |
|
Евд |
88 [77; 103] |
92 [76; 105] |
0,83 |
|
ФОЕ |
116 [106; 130] |
115 [101; 130] |
0,69 |
|
(ООЛ/ОЕЛ)*100% |
43,5 [34,8; 54,4] |
42,5 [35,7; 52,7] |
0,90 |
|
ОФВ1 |
66 [50; 86] |
74,5 [46; 91] |
0,65 |
Таблица 4
Результаты регрессионного анализа Кокса
Выводы. У больных с сочетанием хронической ИБС и ХОБЛ в отдаленном периоде после выполнения ЧКВ факторами риска повторной плановой РМ являются такие некардиальные показатели, как анамнез частых обострений ХОБЛ и концентрация С-реактивного белка в плазме крови.
Показатели функции внешнего дыхания, измеряемые с помощью спирографии и бодиплетизмографии, не имеют связи с риском повторной РМ в отдаленном периоде после выполнения ЧКВ.
Список литературы Повторная реваскуляризация миокарда в отдаленном периоде после чрескожных коронарных вмешательств у больных хронической обструктивной болезнью легких и стабильной стенокардией напряжения
- Enriquez J.R., Parikh S.V., Selzer F. et al. Increased adverse events after percutaneous coronary intervention in patients with COPD: insights from the National Heart, Lung, and Blood Institute dynamic registry. Chest. 2011. Vol. 140, N 3. P. 604-610 DOI: 10.1378/chest.10-2644
- Konecny T., Somers K., Orban M. et al. Interactions between COPD and outcomes after percutaneous coronary intervention. Chest. 2010. Vol. 138, N 3.P. 621-627 DOI: 10.1378/chest.10-0300
- Pant S., Deshmukh A., Gurumurthy G.S. et al. Inflammation and atherosclerosis -revisited. J Cardiovasc Pharmacol Ther. 2014. Vol. 19, N 2. P. 170-178 DOI: 10.1177/1074248413504994
- van Diepen J.A., Berbée J.F., Havekes L.M. et al. Interactions between inflammation and lipid metabolism: relevance for efficacy of anti-inflammatory drugs in the treatment of Atherosclerosis.Atherosclerosis.2013.Vol.228, N 2. P. 306-315 DOI: 10.1016/j.atherosclerosis.2013.02.028
- Donaldson G.C., Hurst J.R., Smith C.J. et al. Increased risk of myocardial infarction and stroke following exacerbation of COPD. Chest. 2010. Vol. 137, N 5. P. 1091-1097 DOI: 10.1378/chest.09-2029
- Marsch E., Sluimer J.C., Daemen M.J. Hypoxia in atherosclerosis and inflammation. Curr Opin Lipidol. 2013. Vol. 24, N 5. P. 393-400. doi: 10.1097/MOL.0b013e32836484a4.


